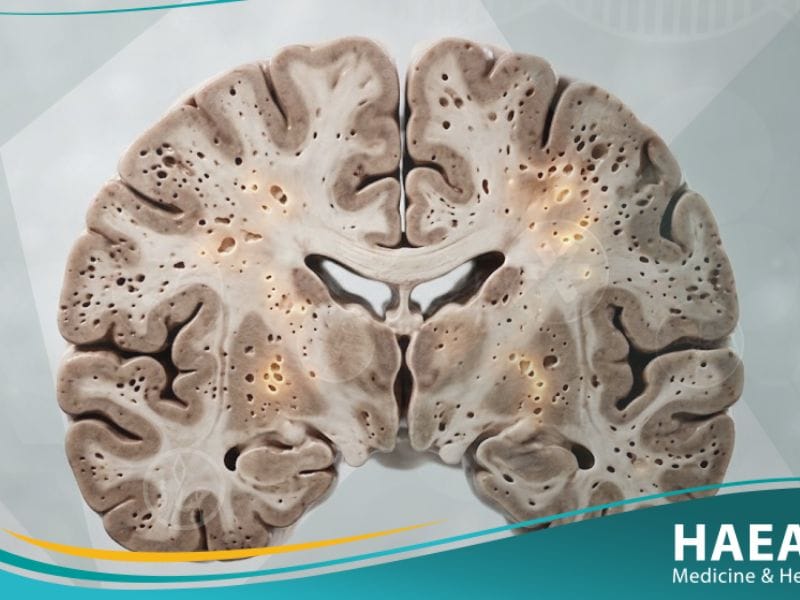
مرض كروتزفيلد جاكوب (Creutzfeldt-Jakob disease) هو اضطراب دماغي تنكسي نادر وفتاك، يتميز بتدهور سريع في الوظائف الإدراكية والحركية نتيجة لخلل في طي البروتينات الدماغية. يمثل هذا المرض النموذج الأكثر شيوعاً لأمراض البريونات البشرية، حيث يؤدي تراكم البروتينات غير الطبيعية إلى تدمير الخلايا العصبية تدريجياً وبسرعة فائقة تفوق أشكال الخرف التقليدية.
تُشير الإحصائيات العالمية الصادرة عن المعاهد الوطنية للصحة (NIH) إلى أن الإصابة السنوية بهذا المرض تقدر بحالة واحدة لكل مليون شخص حول العالم. تكمن خطورة هذا النوع من الاعتلالات العصبية في قدرة البروتين المعيب على تحفيز البروتينات السليمة المجاورة لتتخذ شكلاً غير طبيعي، مما يخلق سلسلة من التلف النسيجي الذي لا يمكن تداركه.
ما هو مرض كروتزفيلد جاكوب؟
مرض كروتزفيلد جاكوب هو اعتلال دماغي بريوني يتسم بتراكم بروتينات غير طبيعية تؤدي إلى تدمير الخلايا العصبية بسرعة فائقة مقارنة بأنواع الخرف الأخرى.
يصنف هذا الاضطراب ضمن الأمراض النادرة عالمياً، حيث تبلغ نسبة الإصابة به حالة واحدة لكل مليون شخص سنوياً، مع وجود أنماط وراثية وعشوائية مكتشفة.
تعتمد آلية التدمير في هذا النوع من الاعتلالات على تحفيز البروتينات المشوهة للبروتينات السليمة لتتخذ شكلاً مرضياً، مما يعطل الوظائف الحيوية للدماغ بشكل كامل.

أعراض مرض كروتزفيلد جاكوب
تتميز أعراض مرض كروتزفيلد جاكوب بظهورها المفاجئ وتطورها المتسارع، مما يجعلها تجربة قاسية للمريض وعائلته على حد سواء. يمكن تقسيم هذه المظاهر السريرية إلى فئات رئيسية تشمل التدهور المعرفي والاضطرابات الحركية والحواس:
- التدهور المعرفي السريع:
- فقدان الذاكرة الشديد خلال فترة زمنية قصيرة جداً.
- اضطراب الحكم على الأمور وصعوبة التفكير المنطقي.
- الارتباك الذهني الشديد وعدم القدرة على التعرف على الأشخاص المألوفين.
- فقدان القدرة على التركيز أو معالجة المعلومات البسيطة.
- الاضطرابات الحركية والجسدية:
- الرمع العضلي (Myoclonus): وهي حركات اهتزازية مفاجئة وغير إرادية في الأطراف.
- الترنح وفقدان التوازن أثناء المشي، مما يزيد من خطر السقوط.
- تصلب العضلات الشديد الذي يعيق الحركة الطبيعية.
- ضعف عام في التنسيق الحركي الدقيق، مثل صعوبة الإمساك بالأشياء.
- الاضطرابات النفسية والسلوكية:
- الاكتئاب الحاد والقلق غير المبرر.
- تغيرات في الشخصية تظهر على شكل عدوانية أو انسحاب اجتماعي.
- الأرق الشديد واضطرابات دورة النوم والاستيقاظ.
- الهلاوس البصرية أو السمعية في بعض الحالات المتقدمة.
- المشاكل الحسية والبصرية:
- تغيم الرؤية أو الرؤية المزدوجة المفاجئة.
- العمى القشري، حيث تكون العين سليمة لكن الدماغ لا يعالج الصور.
- صعوبات في النطق والبلع، مما قد يؤدي إلى سوء التغذية.
يشير موقع حياة الطبي إلى أن هذه الأعراض قد تتداخل مع أمراض عصبية أخرى، إلا أن السرعة التي تتفاقم بها هي العلامة الفارقة التي توجه الأطباء نحو الشك في وجود الإصابة بهذا النوع من الاضطرابات البريونية.

أسباب مرض كروتزفيلد جاكوب
تتمحور أسباب مرض كروتزفيلد جاكوب حول تحول البروتينات الطبيعية إلى بريونات ضارة، وتختلف آلية هذا التحول بناءً على نوع الإصابة، وهي كالتالي:
- النمط التلقائي (Sporadic CJD):
- يمثل حوالي 85% من الحالات المسجلة عالمياً.
- يحدث بشكل عشوائي دون وجود سبب وراثي أو تعرض بيئي معروف.
- يُعتقد أنه ناتج عن خطأ تلقائي في طي البروتين داخل الخلية العصبية.
- النمط الوراثي (Familial CJD):
- ينتج عن طفرة جينية في جين $PRNP$ المسؤول عن إنتاج البروتين البريوني.
- ينتقل بنمط وراثي سائد، مما يعني أن وجود نسخة واحدة من الجين المعيب يكفي للإصابة.
- غالباً ما تظهر الأعراض في سن أصغر مقارنة بالنمط التلقائي.
- النمط المكتسب (Acquired CJD):
- العدوى علاجيّة المنشأ: انتقال البريونات عبر الأدوات الجراحية الملوثة، أو زراعة القرنية، أو هرمونات النمو المستخلصة من جثث بشرية سابقاً.
- النوع المتغير (vCJD): يرتبط بتناول لحوم الأبقار المصابة بمرض “جنون البقر”، وهو نوع نادر جداً الآن بفضل الرقابة الصارمة.
وفقاً لمنظمة الصحة العالمية (WHO)، فإن البريونات المسببة لهذا الاعتلال لا تُدمر بطرق التعقيم التقليدية مثل الغليان أو الإشعاع، مما يتطلب بروتوكولات طبية خاصة للتعامل مع الأدوات الجراحية المشتبه في تلوثها.
تؤكد الدراسات المنشورة في مجلة “The Lancet” أن تراكم هذه البروتينات المعيبة يخلق ضغطاً فيزيولوجياً على الشبكة الإندوبلازمية داخل الخلايا، مما يؤدي إلى تفعيل مسارات الموت الخلوي المبرمج. وبناءً على ذلك، يصبح النسيج الدماغي غير قادر على تجديد نفسه أمام هذا الهجوم الكيميائي المستمر.
متى تزور الطبيب؟
نظراً لأن مرض كروتزفيلد جاكوب يتطور بسرعة مذهلة، فإن التوقيت يعد عاملاً حاسماً في إدارة الحالة وتوفير الرعاية اللازمة. يجب عدم تجاهل أي تدهور مفاجئ في القدرات الذهنية أو الحركية، خاصة إذا كان يظهر دون مقدمات واضحة.
متى تزور الطبيب عند البالغين؟
يجب طلب الاستشارة الطبية الفورية إذا لاحظ الشخص أو المحيطون به فقداناً مفاجئاً للذاكرة قصيرة المدى، أو تغيراً غير مفهوم في الشخصية. العلامات الأكثر إلحاحاً تشمل الحركات الاهتزازية غير الإرادية (الرمع العضلي) والارتباك الذي يمنع القيام بالمهام اليومية البسيطة، حيث تشير هذه المظاهر غالباً إلى إصابة عصبية حادة تتطلب استقصاءً شاملاً.
متى تزور الطبيب عند الأطفال؟
على الرغم من أن مرض كروتزفيلد جاكوب نادر جداً لدى الأطفال، إلا أن النوع المتغير قد يظهر في أعمار مبكرة. يجب مراقبة أي تراجع في المهارات المكتسبة، مثل صعوبة المشي المفاجئة أو الانسحاب الاجتماعي الحاد، حيث يتطلب الأمر فحصاً دقيقاً لاستبعاد الاضطرابات الاستقلابية أو العصبية النادرة.
التقييم العصبي الرقمي: هل يمكن للذكاء الاصطناعي رصد العلامات المبكرة؟
في إطار الحلول المبتكرة، بدأت بعض المراكز البحثية في استخدام تقنيات الذكاء الاصطناعي لتحليل أنماط الكلام وحركة العين لدى المشتبه بإصابتهم بـ مرض كروتزفيلد جاكوب. تساعد هذه الأدوات الرقمية في رصد التغيرات الطفيفة في التنسيق العصبي التي قد لا تظهر بوضوح في الفحص السريري التقليدي، مما يوفر نافذة تشخيصية أبكر تسمح للعائلات بالتخطيط للرعاية المستقبلية بشكل أفضل.
يستدعي ظهور أي من هذه العلامات التوجه إلى أخصائي أعصاب متمرس لإجراء الفحوصات اللازمة، بما في ذلك الرنين المغناطيسي عالي الدقة وتخطيط كهربية الدماغ (EEG)، لضمان الحصول على تشخيص دقيق في أسرع وقت ممكن.
عوامل خطر الإصابة بـ مرض كروتزفيلد جاكوب
تتنوع العوامل التي قد تزيد من احتمالية حدوث هذا الاعتلال البريوني، ورغم أن معظم الحالات تظهر بشكل عشوائي، إلا أن الدراسات السريرية حددت فئات محددة أكثر عرضة للإصابة:
- العمر: يميل مرض كروتزفيلد جاكوب التلقائي إلى الظهور في مرحلة متأخرة من العمر، غالباً حول سن الستين.
- العوامل الجينية: وجود تاريخ عائلي للإصابة يشير إلى احتمال حمل طفرة في جين $PRNP$.
- التعرض لنسيج بشري ملوث: يشمل ذلك العمليات الجراحية القديمة التي استخدمت أدوات غير معقمة ببروتوكولات البريون، أو تلقي طعوم القرنية والأغشية الدماغية من متبرعين مصابين.
- الجنس: لا توجد فوارق إحصائية كبيرة بين الجنسين، لكن بعض الدراسات تشير إلى طفرات جينية معينة قد تكون أكثر شيوعاً في سلالات عرقية محددة.
- استخدام هرمونات النمو الملوثة: الأفراد الذين تلقوا هرمونات نمو مستخلصة من الغدة النخامية لجثث بشرية قبل عام 1985 يواجهون خطراً مستمراً للإصابة بالنمط المكتسب.
- استهلاك اللحوم الملوثة: يرتبط النوع المتغير (vCJD) بتناول منتجات بقرية مصابة بمرض جنون البقر، وهو خطر انخفض بشكل جذري نتيجة السياسات الصحية العالمية.
تشير بوابة HAEAT الطبية إلى أن البريونات المسببة للاضطراب تتميز بفترة حضانة طويلة قد تمتد لعقود، مما يجعل تحديد لحظة التعرض الدقيقة أمراً بالغ الصعوبة في الحالات غير الوراثية.
مضاعفات مرض كروتزفيلد جاكوب
يؤدي التدهور السريع في نسيج الدماغ إلى سلسلة من المضاعفات الجسدية والنفسية الحادة التي تؤثر على جودة حياة المريض بشكل كلي:
- الخرف الكامل: فقدان القدرة على التواصل، التفكير، أو التعرف على الأقارب في غضون أشهر.
- فشل الجهاز التنفسي: نتيجة ضعف العضلات المسؤولة عن التنفس وفقدان السيطرة العصبية المركزية.
- الالتهابات الرئوية الناتجة عن الاستنشاق: صعوبة البلع (Dsyphagia) تؤدي إلى دخول الطعام أو اللعاب إلى الرئتين، مما يسبب التهابات قاتلة.
- القروح الانضغاطية: نتيجة الملازمة الطويلة للفراش وفقدان القدرة على الحركة الإرادية.
- فشل القلب: قد يحدث نتيجة الإجهاد الجسدي الشديد أو اختلال الإشارات العصبية المنظمة لعمل القلب.
- الغيبوبة: يدخل العديد من المرضى في مراحل متأخرة في حالة من فقدان الوعي التام قبل الوفاة.
وبناءً على ذلك، توضح التقارير الطبية أن الوفاة تحدث غالباً في غضون عام واحد من ظهور الأعراض الأولى، وعادة ما تكون ناتجة عن مضاعفات الالتهاب الرئوي أو العدوى الجهازية.
الوقاية من مرض كروتزفيلد جاكوب
بسبب الطبيعة الفريدة للبريونات، تتطلب الوقاية إجراءات صارمة تتجاوز التعقيم العادي، وتتركز الجهود في ثلاثة محاور رئيسية:
- الإجراءات الطبية الصارمة:
- استخدام أدوات جراحية مخصصة للاستخدام الواحد عند التعامل مع أنسجة الدماغ والنخاع الشوكي.
- تطبيق بروتوكولات تعقيم كيميائي وحراري فائقة (مثل الأوتوكلاف عند درجات حرارة محددة جداً) للأدوات الجراحية غير القابلة للتخلص منها.
- سلامة الغذاء:
- حظر استخدام الدقيق الحيواني (المستخلص من الأبقار) في أعلاف الماشية لمنع انتشار مرض جنون البقر.
- إزالة الأنسجة عالية الخطورة (الدماغ والنخاع الشوكي) من الأبقار المخصصة للاستهلاك البشري.
- الفحص الدوري والمستمر لقطعان الماشية لرصد أي علامات للاعتلال العصبي.
- بروتوكولات التبرع:
- استبعاد الأفراد الذين لديهم تاريخ عائلي من مرض كروتزفيلد جاكوب من التبرع بالدم أو الأعضاء أو الأنسجة.
- وضع قيود على المتبرعين الذين عاشوا في مناطق موبوءة بمرض جنون البقر لفترات طويلة خلال الثمانينيات والتسعينيات.
وفقاً لمنظمة الغذاء والدواء (FDA)، فإن هذه التدابير ساهمت في تقليل حالات النوع المكتسب إلى مستويات تقترب من الصفر في معظم دول العالم.
تشخيص مرض كروتزفيلد جاكوب
يعتمد التشخيص على استبعاد الاضطرابات العصبية الأخرى وتأكيد وجود العلامات الحيوية المميزة للاعتلال البريوني من خلال قائمة من الفحوصات المتخصصة:
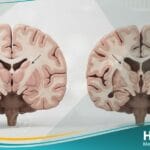
- التصوير بالرنين المغناطيسي (MRI): يُعد الأداة الأكثر دقة، حيث يُظهر تغيرات مميزة في القشرة الدماغية والعقد القاعدية (ما يعرف بعلامة “عصا الهوكي” أو الإشارات المفرطة في المهاد).
- تحليل السائل الدماغي النخاعي (CSF):
- البحث عن بروتين 14-3-3، وهو مؤشر على التلف السريع للخلايا العصبية.
- اختبار RT-QuIC (Real-Time Quaking-Induced Conversion) الحديث، والذي يكتشف وجود البريونات مباشرة بدقة تصل إلى 95%.
- تخطيط كهربية الدماغ (EEG): يظهر أنماطاً دورية غير طبيعية من الموجات الحادة (Periodic Sharp Wave Complexes) التي تعد علامة كلاسيكية للمرض.
- الفحص العصبي السريري: لتقييم الرمع العضلي، والتغيرات في المنعكسات، واختلال التوازن.
- الاختبارات الجينية: فحص دم لتحديد وجود طفرات في جينPRNP لتشخيص النمط الوراثي.
تؤكد مجلة حياة الطبية أن الخزعة الدماغية (أخذ عينة من نسيج الدماغ) هي الوسيلة الوحيدة لتأكيد التشخيص بنسبة 100%، لكن نادراً ما يتم اللجوء إليها نظراً لخطورتها وعدم توفر علاج يغير مسار المرض، ولأن الفحوصات غير الجراحية أصبحت دقيقة بما يكفي.

علاج مرض كروتزفيلد جاكوب
حتى اللحظة، لا يوجد علاج شافٍ لـ مرض كروتزفيلد جاكوب، حيث تتركز جميع الجهود الطبية على “الرعاية التلطيفية” التي تهدف إلى تقليل الألم وتحسين جودة الحياة المتبقية للمريض.
الرعاية المنزلية وتعديل نمط الحياة
تتطلب رعاية المريض في المنزل بيئة هادئة ومنظمة لتقليل الارتباك والهلع. من الضروري استخدام المساعدات الحركية لمنع السقوط، وتوفير نظام غذائي سهل البلع (مهروس) لتجنب الاختناق، مع الحفاظ على ترطيب الجسم وتغيير وضعية المريض باستمرار لمنع تقرحات الفراش.
العلاجات الدوائية
تُستخدم الأدوية للسيطرة على الأعراض المزعجة والمؤلمة التي ترافق التدهور العصبي السريع:
العلاج عند البالغين:
- الأدوية النفسية: مثل البنزوديازيبينات للسيطرة على القلق الحاد والاضطراب السلوكي.
- مضادات الصرع: مثل الفالبروات أو الليفيتيراسيتام للتحكم في الحركات الاهتزازية والرمع العضلي.
- المسكنات الأفيونية: في المراحل المتأخرة لتوفير الراحة القصوى وتسكين أي آلام جسدية ناتجة عن التصلب العضلي.
العلاج عند الأطفال:
في الحالات النادرة جداً (vCJD)، يتم التركيز بشكل أكبر على المهدئات السائلة والجرعات الدقيقة من الأدوية المضادة للذهان للتعامل مع التغيرات السلوكية الحادة، مع مراقبة صارمة للوظائف الحيوية نظراً لحساسية الجهاز العصبي للأطفال للأدوية القوية.
البروتوكولات التجريبية: الأجسام المضادة أحادية النسيلة
تشير الأبحاث الحديثة في مستشفى ماساتشوستس العام إلى تجارب سريرية واعدة تستخدم أجساماً مضادة (مثل PRN100) مصممة للارتباط بالبروتينات البريونية الطبيعية لمنع تحولها إلى الشكل المرضي. رغم أنها لا تزال في مراحل تجريبية، إلا أنها تمثل بصيص أمل في إبطاء التدهور العصبي في المستقبل.
دور الروبوتات الطبية في تحسين جودة الحياة
يُقترح حالياً دمج أنظمة الذكاء الاصطناعي والروبوتات المساعدة في مراقبة المرضى في المراحل المتقدمة. يمكن لهذه الروبوتات استشعار نوبات الرمع العضلي قبل حدوثها، أو مساعدة المريض على تغيير وضعيته آلياً لضمان توزيع ضغط الجسم، مما يقلل العبء البدني الهائل على مقدمي الرعاية ويضمن مراقبة دقيقة للوظائف الحيوية على مدار الساعة.
الطب البديل لـ مرض كروتزفيلد جاكوب
من الناحية العلمية الصارمة، لا يوجد علاج في الطب البديل أو التكميلي يمكنه إيقاف أو عكس مسار مرض كروتزفيلد جاكوب. ومع ذلك، تُستخدم بعض الممارسات لتحسين الراحة النفسية والجسدية للمريض وتقليل التوتر المحيط به:
- العلاج بالموسيقى: يساعد في تهدئة نوبات الهياج العصبي والارتباك التي قد تصيب المريض في المراحل المتوسطة.
- العلاج باللمس والتدليك اللطيف: يُستخدم لتقليل تشنج العضلات وتحفيز الدورة الدموية، مع مراعاة الحساسية اللمسية التي قد تظهر لدى بعض المرضى.
- الزيوت العطرية (Aromatherapy): مثل اللافندر، للمساعدة في تحسين جودة النوم المتقلبة بشكل حاد نتيجة الخلل الدماغي.
- الوخز بالإبر (Acoupuncture): يُقترح أحياناً تحت إشراف طبي صارم لمحاولة تخفيف الآلام المزمنة، رغم صعوبة تطبيقه في حالات الرمع العضلي الشديد.
يؤكد المختصون في معهد (Cochrane) أن الهدف من هذه العلاجات هو “تلطيفي” بحت، ولا يجب بأي حال من الأحوال أن تحل مكان الرعاية الطبية المتخصصة أو أن تُستخدم كبديل للأدوية العصبية الموصوفة.
الاستعداد لموعدك مع الطبيب
نظراً لسرعة تدهور الحالة، فإن تنظيم المعلومات قبل لقاء أخصائي الأعصاب يساهم في تسريع عملية التشخيص والبدء في الرعاية المناسبة.
ما يجب عليك فعله قبل الموعد
يُنصح بتوثيق جدول زمني دقيق لبداية ظهور الأعراض، وتدوين أي تغيرات سلوكية مهما كانت بسيطة. اجمع قائمة بكافة الأدوية والمكملات التي يتناولها المريض، واستفسر من الأقارب عن وجود أي حالات وفاة غامضة بسبب أمراض عصبية في العائلة لاستبعاد النمط الوراثي من مرض كروتزفيلد جاكوب.
ما تتوقعه من الطبيب
سيقوم الطبيب بإجراء فحص عصبي شامل يشمل اختبار التنسيق، المنعكسات، والوظائف المعرفية. توقع أن يتم توجيه أسئلة حول التاريخ الطبي للمريض وسفره للخارج، يتبعها طلب فحوصات متقدمة مثل الرنين المغناطيسي وتخطيط الدماغ (EEG) بشكل عاجل.
إعداد ملف البيانات الصحية الرقمي
نقترح استخدام تطبيقات إدارة الصحة الرقمية لإنشاء ملف سحابي يحتوي على تسجيلات فيديو قصيرة للحركات اللاإرادية (الرمع العضلي) للمريض. يساعد هذا الملف الطبيب في رؤية الأعراض التي قد لا تظهر وقت الفحص السريري، مما يرفع دقة التشخيص الأولي ويوفر وقتاً ثميناً في توجيه العلاج.
مراحل الشفاء من مرض كروتزفيلد جاكوب
يجب توضيح أن مصطلح “مراحل الشفاء” في حالة مرض كروتزفيلد جاكوب يشير طبياً إلى المسار الزمني لتطور الحالة، نظراً لعدم وجود شفاء كامل حالياً. ينقسم المسار عادة إلى:
- المرحلة الأولية: تظهر أعراض خفية مثل القلق، الأرق، وصعوبة التركيز، وغالباً ما يتم تشخيصها خطأً كاكتئاب.
- المرحلة المتوسطة: تدهور سريع في الذاكرة، ظهور الرمع العضلي، اختلال التوازن، وفقدان القدرة على القيام بالمهام اليومية.
- المرحلة المتقدمة: فقدان القدرة على الكلام والبلع، العجز الحركي التام، والدخول في حالة من “الصمت الحركي” (Akinetic mutism).
- المرحلة النهائية: غيبوبة عميقة تنتهي عادة بالوفاة نتيجة فشل رئوي أو قلبي، وغالباً ما يكون ذلك خلال 6 إلى 12 شهراً من بدء الأعراض.
الأنواع الشائعة لـ مرض كروتزفيلد جاكوب
يُصنف مرض كروتزفيلد جاكوب إلى عدة أنماط بناءً على مصدر البروتين البريوني المسبب للإصابة:
- CJD المتقطع (Sporadic): النوع الأكثر شيوعاً، يظهر فجأة دون سبب واضح في الأعمار المتقدمة.
- CJD الوراثي (Familial/Genetic): ينتج عن طفرات جينية موروثة، ويتميز بظهور الأعراض في سن مبكرة وبطء طفيف في التطور مقارنة بالمتقطع.
- CJD المتغير (Variant – vCJD): يرتبط بمرض جنون البقر، ويصيب الشباب عادة، وتكون الأعراض النفسية فيه أكثر وضوحاً في البداية.
- CJD علاجي المنشأ (Iatrogenic): ينتقل عبر الإجراءات الطبية الملوثة بالبريونات، وهو نادر جداً في العصر الحالي بفضل الرقابة الصحية.
التأثير النفسي والاجتماعي على عائلات المرضى
يعد مرض كروتزفيلد جاكوب اختباراً قاسياً للصحة النفسية لذوي المريض، حيث يشاهدون أحباءهم يفقدون هويتهم وقدراتهم في غضون أسابيع. يؤدي هذا التدهور الصاعق إلى ما يعرف بـ “الحداد الاستباقي” والإرهاق النفسي الشديد لمقدم الرعاية. توصي المؤسسات النفسية بضرورة انضمام العائلات لمجموعات الدعم المتخصصة لتلقي التوجيه حول كيفية التعامل مع الصدمة النفسية وإدارة القرارات الطبية الصعبة في المراحل النهائية.
التغذية والرعاية التلطيفية لمرضى الحالات المتقدمة
في المراحل التي يفقد فيها مريض مرض كروتزفيلد جاكوب القدرة على البلع، تصبح التغذية تحدياً طبياً وأخلاقياً:
- القوام اللين: في البداية، يتم الاعتماد على الأطعمة المهروسة لتقليل خطر الاستنشاق الرئوي.
- أنابيب التغذية (PEG): قد يُناقش الأطباء تركيب أنبوب تغذية مباشر للمعدة، وهو قرار يتطلب موازنة بين فوائد الحفاظ على الوزن وبين جودة حياة المريض.
- الترطيب الفموي: استخدام إسفنجات مبللة للحفاظ على رطوبة الفم وتجنب التقرحات الفموية الناتجة عن الجفاف.
التطورات البحثية والآفاق المستقبلية للعلاج الجيني
يتجه العلم الحديث نحو تقنية “الأليغونوكليوتيدات المضادة للتحسس” (ASOs)، وهي جزيئات مصممة لتقليل إنتاج البروتين البريوني الطبيعي في الدماغ. الفكرة هي أنه إذا قلّت كمية البروتين السليم، فلن تجد البريونات الضارة “وقوداً” لتتحول إليه، مما قد يوقف زحف مرض كروتزفيلد جاكوب. هذه التقنيات ما زالت في طور التجارب السريرية المبكرة لكنها تمثل الأمل الحقيقي الأول لتغيير القدر المحتوم لهذا المرض.
خرافات شائعة حول مرض كروتزفيلد جاكوب
- الخرافة: المرض معدٍ مثل الإنفلونزا عبر الهواء أو التلامس.
- الحقيقة: لا ينتقل المرض عبر التلامس العادي أو الهواء؛ بل يتطلب اتصالاً مباشراً بأنسجة الدماغ أو السائل النخاعي الملوث.
- الخرافة: طهي اللحوم جيداً يقتل البريونات المسببة للمرض.
- الحقيقة: البريونات مقاومة للحرارة العالية والتعقيم التقليدي، ولا يمكن تدميرها بالطهي العادي.
- الخرافة: المرض هو نفسه مرض الزهايمر لكنه أسرع.
- الحقيقة: يختلفان تماماً في المنشأ الحيوي؛ فالزهايمر يتعلق ببروتينات الأميلويد والتاو، بينما يتعلق هذا المرض بالبريونات، ومسارهما السريري مختلف تماماً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- التوثيق المبكر: اتخذ القرارات القانونية والطبية (مثل الوصية الصحية) بينما لا يزال المريض قادراً على التعبير عن رغباته في بدايات المرض.
- الاستعانة بتمريض منزلي: لا تحاول القيام بكل الأعباء وحدك؛ فالرعاية التلطيفية تتطلب مهارات فنية (مثل تقليب المريض لمنع القروح) يصعب تنفيذها بجهد فردي.
- التركيز على الراحة لا العلاج: في المراحل المتأخرة، اجعل هدفك الأول هو عدم شعور المريض بالألم أو الذعر، من خلال الإضاءة الخافتة والأصوات المألوفة.
أسئلة شائعة (PAA)
هل يمكن تشخيص مرض كروتزفيلد جاكوب عبر فحص دم عادي؟
لا، فحوصات الدم العادية لا تكشف عن البريونات. يتطلب التشخيص فحوصات متخصصة للسائل الدماغي النخاعي (مثل اختبار RT-QuIC) أو الرنين المغناطيسي الدقيق للدماغ.
ما هي المدة المتوقعة لبقاء المريض على قيد الحياة بعد التشخيص؟
للأسف، الغالبية العظمى من المرضى يتوفون في غضون 6 إلى 12 شهراً، وفي حالات نادرة جداً قد يمتد المسار لعامين، خاصة في الأنماط الوراثية.
هل هناك خطر على أفراد الأسرة الذين يعيشون مع المريض؟
لا يوجد خطر من المعيشة اليومية أو مشاركة الطعام أو الاستحمام. الخطر الوحيد هو التعاون الطبي المباشر مع سوائل الدماغ أو النخاع دون اتخاذ احتياطات تعقيم بريونية خاصة.
الخاتمة
يظل مرض كروتزفيلد جاكوب واحداً من أكثر التحديات الطبية غموضاً وقسوة، حيث يمثل صراعاً بين بيولوجيا البروتينات المعقدة وسرعة التدهور البشري. ورغم قتامة الواقع الحالي، إلا أن القفزات في العلاج الجيني والذكاء الاصطناعي التشخيصي تمنحنا أملاً في أن يصبح هذا المرض قابلاً للإدارة في المستقبل القريب. إن فهم طبيعة الإصابة وتوفير الرعاية التلطيفية الكريمة يظل هو الحصن الأول للعائلات في مواجهة هذا الاضطراب النادر.