يُعد التهاب المفاصل الروماتويدي (Rheumatoid Arthritis – RA) أحد أكثر أمراض المناعة الذاتية تعقيداً وتأثيراً على جودة الحياة، حيث يتجاوز كونه مجرد ألم عابر ليصبح حالة مزمنة تتطلب استراتيجية إدارة دقيقة وطويلة الأمد. في “مدونة حياة الطبية”، ندرك أن التشخيص المبكر وفهم طبيعة الهجمات المناعية هما حجر الزاوية لتجنب التلف الدائم للمفاصل والحفاظ على القدرة الحركية.
هذا الدليل الشامل (التهاب المفاصل الروماتويدي) ليس مجرد سرد للأعراض، بل هو خارطة طريق مفصلة تعتمد على أحدث بروتوكولات الكلية الأمريكية لأمراض الروماتيزم (ACR) ومراكز الأبحاث العالمية، لمساعدتك في فهم هذا المرض والسيطرة عليه بفعالية.
ما هو التهاب المفاصل الروماتويدي؟
التهاب المفاصل الروماتويدي هو اضطراب مناعي ذاتي وجهازي مزمن، يحدث عندما يهاجم الجهاز المناعي عن طريق الخطأ الأنسجة السليمة في الجسم، وتحديداً الغشاء الزليلي (Synovium) الذي يبطن المفاصل.
على عكس هشاشة العظام الناتجة عن التآكل الطبيعي، يؤدي هذا الهجوم المناعي إلى تضخم مؤلم في بطانة المفصل، مما قد يسبب بمرور الوقت تآكلاً في العظام وتشوهات في المفاصل. ولأنه مرض “جهازي” (Systemic)، فإن تأثيره لا يقتصر على العظام فحسب، بل قد يمتد ليشمل الجلد، العينين، الرئتين، والقلب والأوعية الدموية، مما يجعله حالة طبية تستدعي تدخلاً متعدد التخصصات.
(وفقاً لـ المعهد الوطني للتهاب المفاصل وأمراض العضلات والعظام والجلد NIAMS، فإن النساء أكثر عرضة للإصابة بهذا المرض بمعدل مرتين إلى ثلاث مرات مقارنة بالرجال).
أعراض التهاب المفاصل الروماتويدي
تتميز أعراض التهاب المفاصل الروماتويدي بأنها تميل للظهور في نوبات (Flares) تشتد فيها الحدة، تليها فترات من الخمود (Remission). السمة المميزة الرئيسية التي تفصل هذا المرض عن غيره هي “التناظر”، أي إصابة نفس المفصل في كلا جانبي الجسم (مثل كلا المعصمين أو الركبتين).
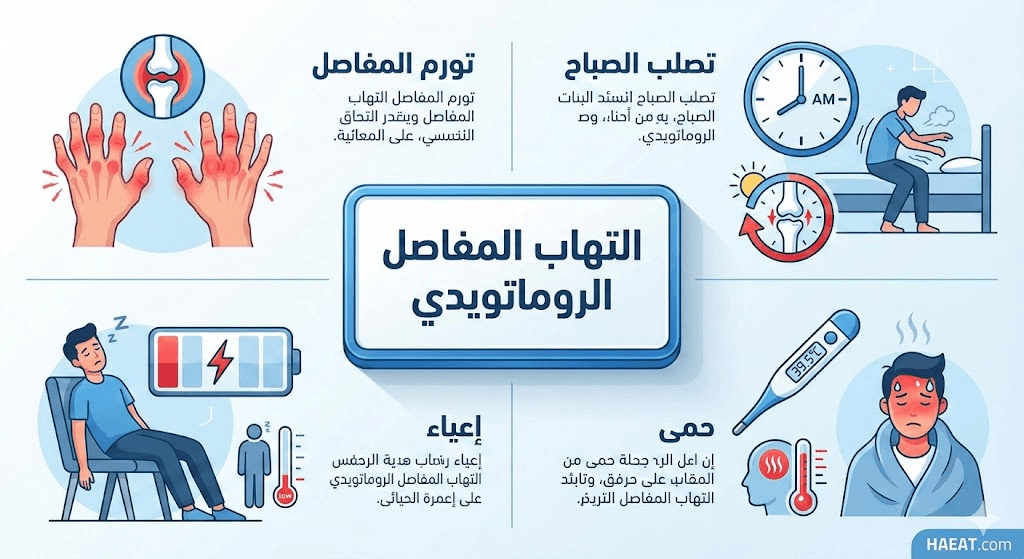
تشمل العلامات السريرية الأكثر شيوعاً ودقة ما يلي:
- تيبس الصباح الشديد: الشعور بتيبس في المفاصل فور الاستيقاظ يستمر لأكثر من 30 دقيقة (وغالباً لساعات)، وهو مؤشر حيوي لنشاط المرض الالتهابي.
- تورم المفاصل الرخو: تكون المفاصل المصابة دافئة عند اللمس، متورمة، ومؤلمة نتيجة تراكم السائل الزليلي والالتهاب النشط.
- إصابة المفاصل الصغيرة أولاً: يبدأ المرض عادةً بمهاجمة المفاصل الصغيرة، وتحديداً تلك التي تربط الأصابع باليد (MCP) وأصابع القدم بالقدم (MTP).
- الإرهاق المزمن والحمى: شعور دائم بالتعب لا يزول مع الراحة، مصحوباً أحياناً بحمى منخفضة الدرجة وفقدان غير مبرر للوزن.
- العقيدات الروماتويدية (Rheumatoid Nodules): كتل صلبة تتشكل تحت الجلد في مناطق الضغط مثل المرفقين، وتظهر لدى حوالي 20-30% من المصابين.
- جفاف العين والفم: قد يترافق المرض مع متلازمة “شوغرن” الثانوية، مما يسبب التهاباً وجفافاً في الأغشية المخاطية.
ملاحظة سريرية: مع تقدم الحالة دون علاج، قد تنتشر الأعراض لتشمل الرسغين، الركبتين، الكاحلين، المرفقين، الوركين والكتفين، مما يؤدي إلى صعوبة بالغة في أداء المهام اليومية البسيطة.
أسباب التهاب المفاصل الروماتويدي
على الرغم من أن السبب الدقيق الذي يطلق شرارة التهاب المفاصل الروماتويدي لا يزال قيد البحث المكثف، إلا أن الإجماع الطبي الحالي يشير إلى تفاعل معقد بين الاستعداد الوراثي والمحفزات البيئية التي تربك الجهاز المناعي.
يمكن تصنيف العوامل المسببة والمحفزة كالتالي:
- الاستعداد الوراثي (الجينات): لا تسبب الجينات المرض مباشرة، ولكن وجود متغيرات جينية معينة مثل (HLA-DRB1) يجعل الجهاز المناعي أكثر قابلية للاستجابة للمحفزات البيئية بشكل خاطئ.
- اختلال الجهاز المناعي: يحدث خطأ في التعرف المناعي، حيث تهاجم خلايا الدم البيضاء الغشاء الزليلي، مما يطلق مواد كيميائية (السيتوكينات) تسبب التهاباً مستمراً وتلفاً للأنسجة.
- العوامل البيئية:
- التدخين: يُعد أقوى عامل خطر بيئي مرتبط بتطور المرض، خاصة لدى الأشخاص الذين لديهم استعداد وراثي، ويزيد من حدة الأعراض.
- العدوى البكتيرية والفيروسية: تشير بعض الأبحاث إلى أن التعرض لبعض أنواع البكتيريا (مثل تلك المسببة لأمراض اللثة P. gingivalis) أو الفيروسات (مثل فيروس إبشتاين-بار) قد يحفز بدء المرض.
- العوامل الهرمونية: نظراً لشيوع المرض بين النساء، يُعتقد أن الهرمونات الأنثوية (الإستروجين) قد تلعب دوراً في تطوير أو تفاقم الحالة، وهو ما يفسر تحسن الأعراض أحياناً أثناء الحمل وتفاقمها بعد الولادة.
- الميكروبيوم المعوي (Gut Microbiome): الدراسات الحديثة تربط بين اختلال توازن البكتيريا النافعة في الأمعاء وبين نشاط الجهاز المناعي المسبب للالتهاب المفصلي.
متى تزور الطبيب؟
التدخل الطبي المبكر في حالات التهاب المفاصل الروماتويدي ليس خياراً، بل ضرورة قصوى. توجد “نافذة فرصة” علاجية في الأشهر الأولى من ظهور الأعراض، حيث يمكن للعلاج المكثف أن يمنع تآكل العظام الدائم.
للبالغين: متى تطلب المساعدة؟
يجب عليك حجز موعد مع أخصائي الروماتيزم فوراً إذا واجهت أياً من التالي:
- ألم وتورم مستمر في مفصل أو أكثر يستمر لأكثر من أسبوعين.
- تيبس صباحي يعيق حركتك لمدة تزيد عن 30 دقيقة يومياً.
- صعوبة مفاجئة في أداء مهام دقيقة مثل زر الأزرار أو فتح العبوات.
- ألم في مفاصل متعددة بشكل متناظر (الركبة اليمنى واليسرى معاً).
للأطفال (التهاب المفاصل الشبابي):
قد يصاب الأطفال بنوع مشابه يُعرف بالتهاب المفاصل اليفعي مجهول السبب (JIA). انتبه لهذه العلامات:
- العرج فور الاستيقاظ من النوم أو بعد القيلولة، حتى لو لم يشتكِ الطفل من ألم مباشر.
- تورم المفاصل الكبيرة مثل الركبة دون وجود إصابة سابقة (سقوط أو كدمة).
- حمى مفاجئة وطفح جلدي وردي يظهر ويختفي.
- تغير في السلوك، مثل العزوف عن اللعب أو النشاط البدني المعتاد.
العلامات التحذيرية للإصابة بتيبس الصباح
يميز الأطباء بين التيبس العادي وتيبس الروماتويد عبر العلامات التالية التي تستدعي الفحص:
- المدة: يستمر لأكثر من ساعة ويتحسن ببطء مع الحركة (عكس تيبس الخشونة الذي يزول في دقائق).
- الشدة: الشعور بأن المفاصل “مجمدة” أو “عالقة” تماماً.
- الاستجابة للحرارة: قد يوفر الحمام الدافئ راحة مؤقتة، لكن التيبس يعود بسرعة عند الخمول.
(وفقاً لـ مؤسسة التهاب المفاصل Arthritis Foundation، فإن تأخير العلاج لمدة 3 أشهر فقط بعد ظهور الأعراض قد يزيد بشكل كبير من خطر حدوث تلف دائم في المفاصل).

عوامل الخطر الإصابة بـ التهاب المفاصل الروماتويدي
بينما قد يصيب هذا المرض أي شخص في أي عمر، إلا أن الأبحاث الوبائية حددت مجموعة من العوامل التي تزيد من احتمالية تحفيز الجهاز المناعي وشن هجومه على المفاصل. فهم هذه العوامل في موقع حياة الطبي يساعدنا على تحديد الأشخاص الأكثر عرضة للإصابة وتوجيههم نحو الفحص المبكر.
تشمل عوامل الخطر الرئيسية المؤكدة علمياً ما يلي:
- الجنس والعمر: النساء أكثر عرضة للإصابة من الرجال بمعدل يتراوح بين 2 إلى 3 أضعاف. وعلى الرغم من أن المرض قد يبدأ في أي عمر، إلا أن ذروة ظهوره تكون عادةً بين سن 40 و60 عاماً.
- التاريخ العائلي والجينات: وجود قريب من الدرجة الأولى (أب، أم، أشقاء) مصاب بالمرض يزيد الاحتمالية، خاصة عند توارث جينات محددة مثل (HLA-DRB1) المسؤولة عن تمييز الجهاز المناعي بين بروتينات الجسم والمهاجمين.
- التدخين: يُعد التدخين أهم عامل خطر بيئي يمكن التحكم فيه. الدراسات تؤكد أن التدخين لا يزيد فقط من خطر الإصابة بـ التهاب المفاصل الروماتويدي، بل يجعله أكثر شراسة وأقل استجابة للعلاج.
- الوزن الزائد (السمنة): الأشخاص الذين يعانون من زيادة الوزن أو السمنة، وخصوصاً النساء اللواتي تم تشخيصهن قبل سن 55 عاماً، يواجهون خطراً أعلى للإصابة، حيث تفرز الخلايا الدهنية سيتوكينات محفزة للالتهاب.
- التعرضات البيئية المبكرة: التعرض لبعض المواد مثل السيليكا أو الأسبستوس، أو حتى التدخين السلبي في مرحلة الطفولة، قد يرتبط بزيادة خطر الإصابة لاحقاً.
- النساء اللواتي لم ينجبن (Nulliparity): تشير بعض الدراسات إلى أن النساء اللواتي لم يسبق لهن الحمل قد يكن أكثر عرضة للإصابة مقارنة بمن أنجبن، مما يعزز النظرية الهرمونية للمرض.
مضاعفات التهاب المفاصل الروماتويدي
النظرة القاصرة لمرض الروماتويد على أنه مجرد “ألم مفاصل” قد تكون خطيرة. الحقيقة الطبية هي أن الطبيعة الالتهابية الجهازية للمرض قد تؤدي إلى مضاعفات خطيرة تؤثر على أعضاء حيوية إذا لم تتم السيطرة على نشاط المرض بدقة.
إليك قائمة بالمضاعفات المحتملة التي تستوجب المراقبة المستمرة:
- هشاشة العظام (Osteoporosis): يمكن للمرض نفسه، إلى جانب بعض الأدوية المستخدمة لعلاجه (مثل الكورتيكوستيرويدات)، أن يؤدي إلى انخفاض كثافة العظام وزيادة خطر الكسور.
- مشاكل القلب والأوعية الدموية: المرضى المصابون بالروماتويد لديهم خطر مضاعف للإصابة بتصلب الشرايين والنوبات القلبية والسكتات الدماغية، نتيجة الالتهاب المزمن الذي يؤثر على الأوعية الدموية.
- أمراض الرئة: قد يؤدي الالتهاب إلى تندب أنسجة الرئة (مرض الرئة الخلالي)، مما يسبب ضيقاً تدريجياً في التنفس وسعالاً مزمناً.
- متلازمة النفق الرسغي: إذا أدى الالتهاب في المعصم إلى ضغط العصب المتوسط، فقد يشعر المريض بخدر ووخز في الأصابع وضعف في قبضة اليد.
- الالتهابات المتكررة: الأدوية المعدلة للمناعة تجعل الجسم أقل قدرة على محاربة العدوى الفيروسية والبكتيرية، مما يستوجب أخذ التطعيمات الموسمية بانتظام.
- تكوين ليمفوما: هناك زيادة طفيفة في خطر الإصابة بسرطان الغدد الليمفاوية لدى مرضى الروماتويد الشديد غير المعالج، نتيجة التحفيز المستمر للجهاز المناعي.
(وفقاً لـ جونز هوبكينز ميديسن Johns Hopkins Medicine، فإن السيطرة الصارمة على الالتهاب لا تحمي المفاصل فحسب، بل تقلل بشكل كبير من مخاطر الإصابة بأمراض القلب المرتبطة بالروماتويد).

الوقاية من التهاب المفاصل الروماتويدي
هل يمكن حقاً الوقاية من مرض مناعي ذاتي؟ الإجابة الطبية دقيقة: لا توجد طريقة مضمونة لمنع الإصابة بنسبة 100% نظراً للدور الجيني، ولكن يمكن تقليل احتمالية “تحفيز” الجينات الكامنة وتأخير ظهور المرض أو تخفيف حدته.
الاستراتيجيات الوقائية القائمة على الأدلة تشمل:
- الإقلاع عن التدخين فوراً: الخطوة الأهم والأكثر فعالية. التوقف عن التدخين يقلل من خطر تطور الأجسام المضادة (Anti-CCP) المرتبطة بأشرس أنواع الروماتويد.
- العناية بصحة اللثة: نظراً للرابط القوي بين بكتيريا اللثة (Porphyromonas gingivalis) وتحفيز المناعة، فإن الحفاظ على نظافة الفم وعلاج التهابات اللثة قد يقلل من المحفزات البكتيرية.
- الحفاظ على وزن صحي: تقليل الأنسجة الدهنية يعني تقليل إفراز البروتينات الالتهابية في الجسم، مما يخفف العبء على المفاصل والجهاز المناعي.
- النظام الغذائي المتوسطي: اتباع نظام غذائي غني بأحماض أوميغا-3، زيت الزيتون، الخضروات، والفواكه يساعد في خفض مستويات الالتهاب العامة في الجسم (CRP).
تشخيص التهاب المفاصل الروماتويدي
تشخيص التهاب المفاصل الروماتويدي في مراحله المبكرة قد يكون صعباً لأن الأعراض تتشابه مع أمراض أخرى، ولا يوجد تحليل دم واحد يؤكد الإصابة بشكل قاطع. يعتمد أطباء الروماتيزم على “لغز” متكامل يجمع بين الفحص السريري، التاريخ المرضي، والتحاليل المخبرية المتقدمة.
يشمل بروتوكول التشخيص المعتمد العناصر التالية:
- تحاليل الدم الدلالية:
- الأجسام المضادة للببتيد السيتروليني الحلقي (Anti-CCP): هذا هو التحليل الأكثر دقة ونوعية للكشف عن المرض. وجوده يشير بقوة لاحتمالية عالية للإصابة حتى قبل ظهور الأعراض الشديدة.
- العامل الروماتويدي (RF): بروتين ينتجه الجهاز المناعي، لكنه قد يكون سلبياً في بعض الحالات (Seronegative RA) أو إيجابياً في أمراض أخرى، لذا فهو أقل دقة من الـ Anti-CCP.
- معدل ترسيب كريات الدم الحمراء (ESR) والبروتين التفاعلي سي (CRP): مؤشرات عامة تقيس مستوى الالتهاب النشط في الجسم وتساعد في متابعة نشاط المرض والاستجابة للعلاج.
- تفاضيل صورة الدم الكاملة (CBC): للتحقق من وجود فقر دم (أنيميا) وهو شائع لدى مرضى الروماتويد، أو ارتفاع في عدد الصفائح الدموية.
- الفحوصات التصويرية:
- الأشعة السينية (X-ray): تستخدم لمراقبة تطور تآكل العظام بمرور الوقت، لكنها قد لا تظهر التغييرات المبكرة.
- الرنين المغناطيسي (MRI) والموجات فوق الصوتية: هي الأدوات الأفضل للكشف المبكر عن التهاب الغشاء الزليلي وتآكل العظام قبل ظهوره في الأشعة السينية.
علاج التهاب المفاصل الروماتويدي
لم يعد الهدف من العلاج مجرد تسكين الألم، بل تبنت البروتوكولات الحديثة استراتيجية “العلاج نحو الهدف” (Treat-to-Target)، والتي تهدف للوصول إلى حالة “الخمود التام” (Remission) حيث يختفي نشاط المرض تماماً لمنع أي تلف مستقبلي.

1. نمط الحياة والعلاجات المنزلية
لا يمكن للدواء وحده أن يحقق النتائج المرجوة دون تغييرات جذرية في الروتين اليومي:
- التوازن بين الراحة والحركة: أثناء النوبات الحادة، يجب إراحة المفاصل الملتهبة لتخفيف التورم. أما في فترات الهدوء، فتعتبر التمارين منخفضة التأثير (المشي، السباحة) ضرورية للحفاظ على مرونة المفاصل وقوة العضلات المحيطة بها.
- العلاج بالحرارة والبرودة: الكمادات الدافئة تساعد في تخفيف تيبس العضلات والمفاصل صباحاً، بينما الكمادات الباردة فعالة جداً في تخدير الألم الحاد وتقليل التورم بعد النشاط.
- الأجهزة المساعدة: استخدام أدوات مخصصة (مثل فتاحات العلب السهلة، مقابض الأبواب الرافعة) يقلل الضغط الميكانيكي على المفاصل الصغيرة في اليدين.
2. العلاجات الدوائية (Medications)
يختار الطبيب المزيج الدوائي بناءً على شدة المرض، مدة الإصابة، والحالة الصحية العامة:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين. دورها تسكين الألم وتقليل الالتهاب، لكنها لا تمنع تطور المرض أو تلف المفاصل.
- الكورتيكوستيرويدات (Steroids): مثل البريدنيزون. تستخدم للسيطرة السريعة على الالتهاب الحاد وأثناء انتظار بدء مفعول الأدوية طويلة الأمد، ويجب استخدامها بحذر لتجنب الآثار الجانبية.
- الأدوية المضادة للروماتيزم المعدلة لسير المرض (DMARDs):
- تعتبر حجر الزاوية في العلاج. أشهرها الميثوتريكسات (Methotrexate)، الذي يعمل على كبح نشاط الجهاز المناعي العام لحماية المفاصل.
- تشمل الخيارات الأخرى: ليفلونوميد، هيدروكسي كلوروكون، وسلفاسالازين.
3. العلاجات البيولوجية الحديثة ومثبطات JAK
عندما لا تستجيب الحالة للأدوية التقليدية (DMARDs)، نلجأ إلى فئة متطورة جداً من العلاجات تُعرف باسم “معدلات الاستجابة البيولوجية”.
- كيف تعمل؟ بدلاً من كبح الجهاز المناعي بأكمله، تستهدف هذه الأدوية أجزاء محددة جداً من البروتينات المسببة للالتهاب (مثل عامل نخر الورم TNF أو الإنترلوكين).
- أمثلة شائعة: إيتانيرسيبت (إنبريل)، أداليموماب (هيوميرا)، إنفليكسيماب (ريميكيد).
- مثبطات JAK: هي فئة جديدة من الأدوية الفموية (أقراص وليست حقن) تعمل على منع مسارات إشارات معينة داخل الخلايا لمنع حدوث الالتهاب، مثل توفاسيتينيب (زيلجانز) وباريسيتينيب.
4. خيارات الجراحة: متى تكون الحل الأخير لمرضى التهاب المفاصل الروماتويدي؟
قد نلجأ للجراحة في حالات التلف الشديد للمفاصل لاستعادة الوظيفة وتقليل الألم الذي لا يستجيب للأدوية:
- استئصال الغشاء الزليلي (Synovectomy): إزالة بطانة المفصل الملتهبة (غالباً في الركبة، المرفق، المعصم) لتقليل الألم ومنع المزيد من التآكل.
- إصلاح الأوتار: إذا تسبب الالتهاب وتلف المفصل في تمزق أو ارتخاء الأوتار، يمكن للجراحة ترميمها.
- إيثاق المفصل (Joint Fusion): دمج عظام المفصل معاً لزيادة الثبات وتخفيف الألم، ويُستخدم عادة في المفاصل الصغيرة (الكاحل، الرسغ) عندما لا يكون استبدال المفصل خياراً مناسباً.
- استبدال المفصل الكامل (Total Joint Replacement): استبدال الأجزاء التالفة من المفصل بأخرى صناعية (معدنية وبلاستيكية)، وهي عملية شائعة وناجحة جداً لمفاصل الركبة والورك.

الطب البديل لالتهاب المفاصل الروماتويدي
يلجأ العديد من المرضى إلى الطب التكميلي والبديل لتخفيف حدة الأعراض، ولكن يجب التأكيد في “مجلة حياة الطبية” على قاعدة ذهبية: هذه العلاجات داعمة ولا يمكن أن تحل محل الأدوية المعدلة للمناعة (DMARDs) التي تمنع تلف المفاصل.
تشمل الخيارات التي أظهرت بعض الفوائد في الدراسات السريرية:
- زيوت الأسماك (Omega-3): المكملات الغذائية المحتوية على أحماض أوميغا-3 (بجرعات عالية تحت إشراف طبي) قد تساعد في تقليل التيبس الصباحي والألم، نظراً لخصائصها المضادة للالتهاب.
- الكركم (Turmeric/Curcumin): يحتوي على مادة الكركمين التي تعمل كمثبط طبيعي لبعض الإنزيمات الالتهابية، وقد أظهرت بعض الدراسات فعاليتها في تقليل التورم.
- الوخز بالإبر (Acupuncture): تقنية صينية قديمة قد تساعد في تحفيز إفراز مسكنات الألم الطبيعية في الجسم (الإندورفين)، مما يحسن نوعية الحياة لبعض المرضى.
- التاي تشي (Tai Chi): تمارين تعتمد على حركات بطيئة وتنفس عميق، وتعتبر ممتازة لمرضى الروماتويد لأنها تحسن المرونة والحالة النفسية دون وضع ضغط شديد على المفاصل.
الاستعداد لموعدك مع الطبيب
زيارة طبيب الروماتيزم تكون عادة قصيرة ومكثفة بالمعلومات. لضمان الاستفادة القصوى، يجب أن تكون مستعداً ببيانات دقيقة، فالطبيب يعتمد على وصفك لتقييم نشاط المرض.
ما يجب عليك فعله قبل الموعد
- دوّن الأسئلة: اكتب قائمة بأهم 3 مخاوف لديك (مثل: الآثار الجانبية للأدوية، صعوبة النوم، الألم أثناء العمل).
- قائمة الأدوية: أحضر قائمة بجميع الأدوية والمكملات الغذائية بجرعاتها الدقيقة.
- الصور والتقارير: إذا أجريت أشعة أو تحاليل خارج عيادة طبيبك، أحضر نسخاً منها.
كيفية تتبع نوبات الألم في مفكرة يومية
نقترح عليك إنشاء “سجل الأعراض” لمدة أسبوعين قبل الزيارة، يتضمن:
- درجة الألم (من 1-10): سجلها صباحاً ومساءً.
- مدة التيبس الصباحي: بالدقيقة (متى استيقظت ومتى شعرت بليونة المفاصل).
- المحفزات: ماذا كنت تفعل قبل اشتداد الألم؟ (طعام معين، توتر، مجهود بدني).
- تأثير الدواء: هل شعرت بتحسن بعد أخذ الجرعة؟ ومتى بدأ المفعول؟
مراحل الشفاء والتعايش مع التهاب المفاصل الروماتويدي
الشفاء في سياق الأمراض المزمنة يعني “الخمود” (Remission). الهدف العلاجي هو الوصول إلى مرحلة لا تظهر فيها أي أعراض نشطة للالتهاب، وتتوقف عملية تآكل العظام تماماً.
- المرحلة النشطة (Active Phase): تتسم بألم وتورم وتيبس. هنا يكون التركيز على الأدوية القوية (الكورتيزون والبيولوجية) لإخماد “الحريق” المناعي.
- مرحلة الاستقرار (Stabilization): تبدأ الأعراض في التراجع، وتعود تحاليل الالتهاب (CRP/ESR) إلى مستوياتها الطبيعية.
- مرحلة الخمود (Remission): اختفاء الأعراض تماماً. قد يكون خموداً دوائياً (يتطلب استمرار الدواء بجرعات مخففة) أو نادراً خموداً خالياً من الدواء (Drug-free remission)، وهو ما يطمح إليه الباحثون مستقبلاً.
الأنواع الشائعة لـ التهاب المفاصل الروماتويدي
ليس كل مصاب بالروماتويد يواجه نفس المصير، حيث يصنف الأطباء المرض إلى نوعين رئيسيين بناءً على تحاليل الدم، مما يؤثر على خطة العلاج:
- الروماتويد إيجابي المصل (Seropositive RA):
- تظهر نتائج إيجابية لتحليل الـ Anti-CCP أو العامل الروماتويدي (RF).
- يُعتبر هذا النوع أكثر شيوعاً (حوالي 60-80% من الحالات).
- غالباً ما تكون الأعراض أكثر حدة، مع احتمالية أكبر لتشوهات المفاصل وظهور العقيدات الروماتويدية ومضاعفات خارج المفاصل (الرئة، القلب).
- الروماتويد سلبي المصل (Seronegative RA):
- تكون نتائج تحاليل الأجسام المضادة سلبية، رغم وجود الأعراض السريرية للروماتويد.
- تشخيصه أصعب وقد يتطلب وقتاً أطول لاستبعاد أمراض أخرى (مثل الصدفية أو النقرس).
- على الرغم من أنه قد يكون أقل شراسة في تآكل العظام، إلا أن الألم والالتهاب لا يزالان يتطلبان علاجاً مكثفاً.
النظام الغذائي المضاد للالتهابات لمرضى التهاب المفاصل الروماتويدي
الغذاء لا يعالج التهاب المفاصل الروماتويدي جذرياً، لكنه يلعب دوراً محورياً في تقليل مستويات الالتهاب الجهازي. توصي الأبحاث بتبني “حمية البحر الأبيض المتوسط” كنموذج مثالي.
- الأطعمة المحاربة للالتهاب:
- الأسماك الدهنية: السلمون، السردين، والماكريل (غنية بأوميغا-3).
- المكسرات والبذور: الجوز وبذور الكتان.
- الفواكه والخضروات الملونة: التوت، السبانخ، الكرنب (غنية بمضادات الأكسدة).
- زيت الزيتون البكر الممتاز: يحتوي على مادة Oleocanthal التي لها تأثير مشابه للإيبوبروفين.
- الأطعمة التي يجب تجنبها (محفزات الالتهاب):
- اللحوم المصنعة والحمراء بكثرة.
- السكريات المكررة والمشروبات الغازية.
- الزيوت المهدرجة والأطعمة المقلية.
- الجلوتين (لبعض المرضى الذين لديهم حساسية، قد يؤدي قطعه لتحسن ملحوظ).
التهاب المفاصل الروماتويدي والحمل: دليل للمرأة
يمثل الحمل تحدياً خاصاً للمريضات، ويتطلب تخطيطاً مسبقاً مع طبيب الروماتيزم وطبيب النساء والولادة.
- أثناء الحمل: الخبر الجيد هو أن حوالي 50-60% من النساء يشعرن بتحسن كبير في أعراض الروماتويد أثناء الحمل، حيث يقوم الجسم طبيعياً بتثبيط جهاز المناعة لعدم رفض الجنين.
- بعد الولادة: هناك خطر كبير لعودة نشاط المرض (Flare) بقوة في الأشهر الثلاثة الأولى بعد الولادة، لذا يجب تجهيز خطة علاجية مسبقة.
- تحذير هام جداً: بعض أدوية الروماتويد، وتحديداً الميثوتريكسات (Methotrexate) و ليفلونوميد، تسبب تشوهات خلقية خطيرة للجنين ويجب إيقافها قبل الحمل بعدة أشهر (يحددها الطبيب). هناك أدوية آمنة يمكن استبدالها أثناء الحمل.
التأثير النفسي وجودة الحياة مع مرض التهاب المفاصل الروماتويدي
الألم المزمن ليس جسدياً فقط. الدراسات تشير إلى أن مرضى التهاب المفاصل الروماتويدي أكثر عرضة للإصابة بالاكتئاب والقلق بنسبة الضعف مقارنة بالأصحاء. هذا ليس “ضعفاً”، بل هو نتيجة بيولوجية للالتهاب (الذي يؤثر على كيمياء الدماغ) ونتيجة نفسية للعيش مع ألم مستمر.
الاعتراف بهذا الجانب وطلب الدعم النفسي، أو الانضمام لمجموعات دعم المرضى، يُعد جزءاً لا يتجزأ من الخطة العلاجية الشاملة لتحسين جودة الحياة.
الفروقات بين التهاب المفاصل الروماتويدي وهشاشة العظام
يخلط الكثيرون بين الروماتويد (RA) وبين خشونة المفاصل أو الفصال العظمي (Osteoarthritis – OA). الجدول التالي يوضح الفروقات الجوهرية للتشخيص:
| وجه المقارنة | التهاب المفاصل الروماتويدي (RA) | خشونة المفاصل / الفصال العظمي (OA) |
| السبب | مناعي ذاتي (هجوم داخلي). | ميكانيكي (تآكل واهتراء مع العمر). |
| العمر عند البدء | أي عمر (غالباً 30-60 سنة). | غالباً كبار السن (بعد الـ 60). |
| سرعة الظهور | سريع نسبياً (أسابيع لشهور). | بطيء وتدريجي (سنوات). |
| الأعراض | تورم، احمرار، حرارة، وتعب عام. | ألم عند الحركة، قليل من التورم، لا أعراض جهازية. |
| تيبس الصباح | يدوم طويلاً (> ساعة). | يدوم قليلاً (< 30 دقيقة) ويزول بالحركة. |
| التناظر | يصيب الجهتين (كلا المعصمين). | غالباً غير متناظر (ركبة واحدة أكثر من الأخرى). |
خرافات شائعة حول التهاب المفاصل الروماتويدي
في “بوابة HAEAT الطبية”، نحرص على تصحيح المفاهيم المغلوطة التي قد تؤخر العلاج:
- خرافة: “الروماتويد هو مجرد آلام مفاصل تصيب كبار السن.”
- الحقيقة: هو مرض مناعي قد يصيب الأطفال والشباب، ويؤثر على أعضاء الجسم الداخلية، وليس مجرد “وجع عظام”.
- خرافة: “يجب التوقف عن الحركة تماماً للحفاظ على المفاصل.”
- الحقيقة: الراحة المفرطة تسبب ضعف العضلات وتيبس المفاصل. الحركة المحسوبة والمدروسة هي جزء من العلاج.
- خرافة: “الأدوية البيولوجية خطيرة جداً ويجب تجنبها.”
- الحقيقة: مخاطر المرض غير المعالج (تشوه، إعاقة، أمراض قلب) تفوق بكثير المخاطر المحتملة للأدوية التي يتم مراقبتها طبياً بدقة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا شركاء في رحلتك العلاجية، نقدم لك هذه النصائح العملية التي يغفل عنها الكثيرون:
- قاعدة الـ 10 دقائق: إذا استيقظت بتيبس شديد، خذ حماماً دافئاً فوراً لمدة 10 دقائق، أو استخدم “بطانية كهربائية” قبل النهوض من السرير لتدفئة المفاصل.
- أدوات المطبخ الذكية: استثمر في أدوات المطبخ ذات المقابض السميكة والمطاطية. تجنب حمل الأطباق الثقيلة بأطراف أصابعك؛ احملها ببطن اليدين والساعدين لتوزيع الوزن.
- النوم هو علاجك المجاني: قلة النوم تزيد من إفراز مواد الألم في الجسم. اجعل غرفة نومك ملاذاً للراحة وحافظ على مواعيد نوم ثابتة لتقليل “ضبابية الدماغ” المصاحبة للروماتويد.
- لا تكن بطلاً: اطلب المساعدة في المهام المنزلية الثقيلة. الحفاظ على طاقتك (Energy Conservation) ليوم كامل أهم من إنجاز كل شيء في ساعة واحدة ثم الانهيار.
أسئلة شائعة
هل يؤثر الطقس البارد على التهاب المفاصل الروماتويدي؟
علمياً، لا يسبب البرد المرض، لكن انخفاض الضغط الجوي والبرودة قد يزيدان من حساسية مستقبلات الألم ويقلصان الأنسجة، مما يجعل المريض يشعر بألم وتيبس أكبر في الشتاء.
هل يؤدي التهاب المفاصل الروماتويدي بالضرورة إلى الإعاقة أو الكرسي المتحرك؟
لا. مع العلاجات الحديثة (خاصة البيولوجية) والتشخيص المبكر، يعيش معظم المرضى حياة نشطة وطبيعية، وقد انخفضت معدلات الإعاقة بشكل كبير جداً مقارنة بالعقود الماضية.
كم مدة علاج التهاب المفاصل الروماتويدي؟ هل سأتوقف عن الدواء يوماً ما؟
الروماتويد مرض مزمن يتطلب عادةً علاجاً مدى الحياة. التوقف عن الدواء فجأة يؤدي غالباً لعودة المرض بشراسة. قد يقلل الطبيب الجرعة عند الوصول للخمود، لكن المتابعة تظل ضرورية.
الخاتمة
إن تشخيصك بمرض التهاب المفاصل الروماتويدي يمثل بداية رحلة تحدٍ، ولكنه ليس حكماً بنهاية الحياة النشطة. التقدم الطبي في العقدين الأخيرين حول هذا المرض من سبب رئيسي للإعاقة إلى حالة يمكن السيطرة عليها بدقة. المفتاح يكمن في ثلاثة عناصر: التشخيص المبكر، الالتزام الصارم بالخطة العلاجية، وتبني نمط حياة داعم للمناعة. تذكر دائماً أنك لست وحدك، وأن الفريق الطبي والعلاجات الحديثة يقفون في صفك لاستعادة جودة حياتك.
أقرأ أيضاً:








[…] شهرين ago Latest News الألم العضلي الليفي 5 دقائق ago التهاب المفاصل الروماتويدي شهرين ago تضخم الغدة الدرقية: 7 أسباب ودليل العلاج […]