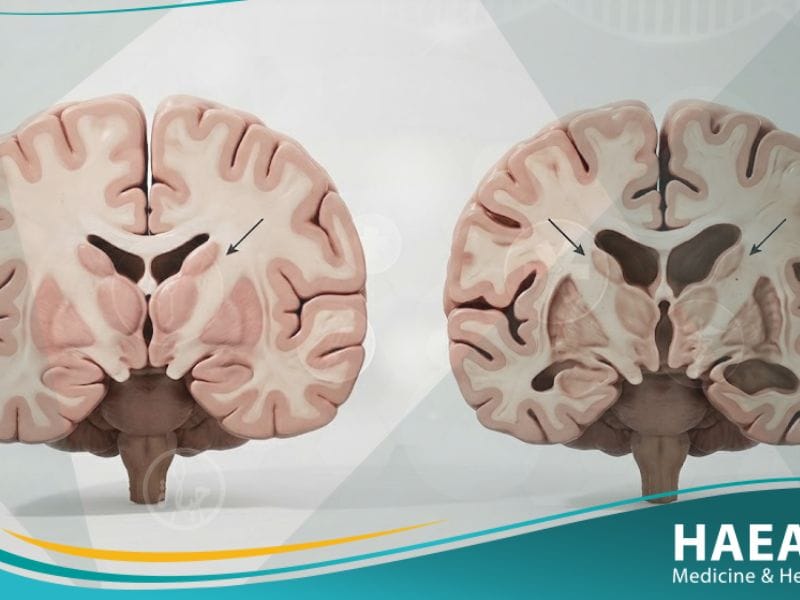
يُعد مرض هنينغتون (Huntington’s disease) حالة عصبية وراثية نادرة ومعقدة تؤدي إلى تدهور تدريجي في الخلايا العصبية الموجودة في مناطق معينة من الدماغ.
توضح مدونة حياة الطبية أن هذا الاضطراب يتسبب في ظهور اضطرابات حركية ومعرفية ونفسية واسعة النطاق، مما يتطلب رعاية طبية تخصصية مستمرة ودقيقة.
ما هو مرض هنينغتون؟
يُعرف مرض هنينغتون بأنه اضطراب وراثي صبغي جسدي سائد، ينتج عن طفرة جينية تسبب إنتاج بروتين “هنتنغتين” بشكل غير طبيعي مما يدمر العصبونات.
يشير موقع حياة الطبي إلى أن هذا التلف العصبي يتركز بشكل أساسي في النوى القاعية والقشرة الدماغية، وهي المناطق المسؤولة عن تنسيق الحركة وتنظيم الوظائف التنفيذية.
يتميز هذا المرض بظاهرة “الاستباق الجيني”، حيث يمكن أن تظهر الأعراض في سن مبكرة وبشكل أكثر حدة في الأجيال المتعاقبة نتيجة زيادة تكرارات الثلاثية الجينية.
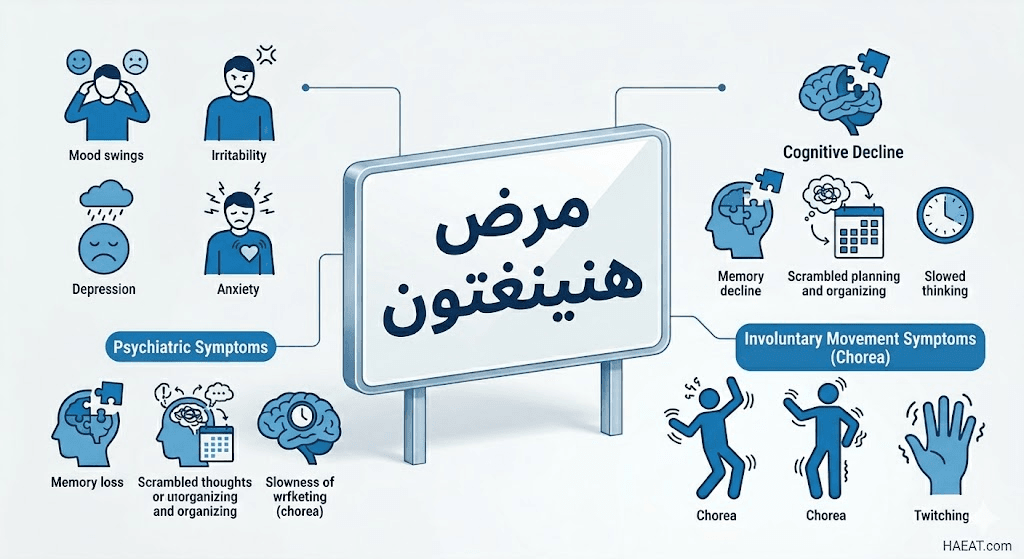
أعراض مرض هنينغتون
تتنوع المظاهر السريرية التي يسببها مرض هنينغتون بشكل كبير بين الأفراد، ولكنها تتبع عادةً نمطاً تصاعدياً يؤثر على كافة جوانب الحياة اليومية للمريض بشكل جذري.
تتضمن الأعراض الحركية (Motor Symptoms) ما يلي:
- الرقاص (Chorea): حركات لاإرادية مفاجئة تشبه الرقص، وهي العلامة الأكثر تميزاً لهذا الاضطراب في مراحله المتوسطة.
- الخلل التوتري (Dystonia): تقلصات عضلية مستمرة تؤدي إلى وضعيات غير طبيعية أو التواء في الأطراف والجذع.
- اضطراب المشية: صعوبة في الحفاظ على التوازن، مما يزيد من مخاطر السقوط المتكرر والإصابات الجسدية.
- عسر البلع (Dysphagia): صعوبة متزايدة في مضغ وبلع الطعام، مما قد يؤدي إلى سوء التغذية أو الالتهاب الرئوي الشفطي.
- بطء الحركة (Bradykinesia): صعوبة في بدء الحركات الإرادية، وهو عرض يزداد وضوحاً مع تقدم حالة المريض الصحية.
تشمل الاضطرابات المعرفية (Cognitive Disorders) النقاط التالية:
- فقدان الوظائف التنفيذية: صعوبة في التنظيم، تحديد الأولويات، أو التركيز على المهام المتعددة في وقت واحد.
- انخفاض المرونة الذهنية: الميل إلى التكرار أو العلوق في فكرة معينة (Perseveration) وعدم القدرة على التكيف مع التغييرات.
- ضعف الذاكرة قصيرة المدى: صعوبة في تعلم معلومات جديدة، بينما قد تظل الذكريات القديمة سليمة لفترة أطول نسبياً.
- بطء المعالجة الذهنية: استغراق وقت طويل للإجابة على الأسئلة أو فهم المحادثات المعقدة.
أما الاضطرابات النفسية (Psychiatric Disorders) فتشمل:
- الاكتئاب السريري: وهو العرض النفسي الأكثر شيوعاً، ويظهر نتيجة التغيرات البيولوجية في الدماغ وليس فقط كرد فعل للتشخيص.
- الوسواس القهري (OCD): ظهور أفكار اقتحامية وسلوكيات تكرارية يصعب السيطرة عليها.
- التهيج والعدوانية: نوبات من الغضب المفاجئ أو فقدان السيطرة على الانفعالات بسبب تلف الفص الجبهي.
- الانسحاب الاجتماعي: فقدان الاهتمام بالأنشطة السابقة والميل إلى العزلة التامة عن المحيط الاجتماعي.
أسباب مرض هنينغتون
ينشأ مرض هنينغتون نتيجة خلل جيني محدد وموروث، حيث لا يمكن الإصابة به نتيجة عدوى أو عوامل بيئية، بل هو مشفر في الحمض النووي منذ الولادة.
تتلخص الأسباب العلمية الدقيقة في النقاط التالية:
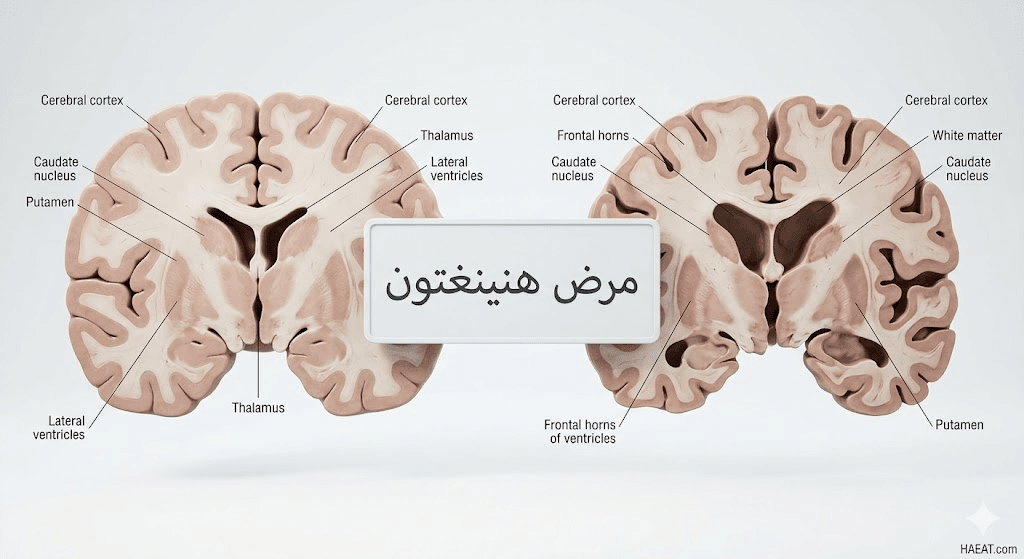
- طفرة جين HTT: وجود خلل في الجين الموجود على الذراع القصير للكروموسوم رقم 4، وهو المسؤول عن إنتاج بروتين “هنتنغتين”.
- تكرار ثلاثية CAG: يحتوي الجين الطبيعي على تكرارات محدودة، بينما في هذا الاضطراب، تتكرر هذه الثلاثية (سيتوزين-أدنين-غوانين) لأكثر من 36-40 مرة.
- تراكم البروتين السام: يؤدي طول السلسلة الجينية الزائد إلى إنتاج بروتين مشوه يتراكم داخل الخلايا العصبية ويؤدي إلى موتها المبرمج.
- الوراثة المندلية السائدة: يكفي وجود نسخة واحدة فقط من الجين المعيب من أحد الوالدين لنقل الإصابة إلى الأبناء بنسبة احتمال تصل إلى 50%.
- الخلايا العصبية في المخطط (Striatum): تستهدف الطفرة بشكل خاص الخلايا العصبية الشوكية المتوسطة، مما يسبب تآكل الكتلة الدماغية في هذه المنطقة.
متى تزور الطبيب؟
يتطلب مرض هنينغتون تدخلاً طبياً مبكراً لضمان إدارة الأعراض وتحسين جودة الحياة، حيث أن التشخيص السريع يساعد في وضع خطة رعاية شاملة للمريض وعائلته.
وفقاً لـ (المعهد الوطني للاضطرابات العصبية والسكتة الدماغية – NINDS)، فإن المراقبة الدقيقة للتغيرات السلوكية والحركية الطفيفة تعد المفتاح الرئيسي للتدخل الفعال.
العلامات التحذيرية لدى البالغين
يجب استشارة أخصائي الأعصاب فور ملاحظة رعشات غير مبررة في الأصابع أو الوجه، أو عند حدوث تغيرات مفاجئة في الشخصية لا تتماشى مع طبيعة الشخص السابقة. كما أن التعثر المتكرر أثناء المشي أو صعوبة التركيز في العمل قد تكون مؤشرات أولية تستدعي إجراء الفحوصات الجينية اللازمة للتأكد من الحالة.
الأعراض المبكرة في حالات الأطفال
يظهر الإصابة لدى الأطفال والمراهقين بشكل مختلف، حيث تسود التصلبات العضلية بدلاً من الحركات الراقصة. يجب الانتباه جيداً إلى التراجع المفاجئ في التحصيل الدراسي، التغيرات في المهارات الحركية الدقيقة (مثل الخط)، وظهور نوبات صرعية غير مفسرة، وهي علامات تتطلب تقييماً فورياً من قبل فريق طبي متخصص في طب أعصاب الأطفال.
استخدام أدوات التقييم الرقمية لمراقبة التدهور الحركي
تقترح التقنيات الحديثة استخدام تطبيقات الهواتف الذكية وأجهزة الاستشعار القابلة للارتداء لمراقبة ثبات المشية وسرعة النقر بالأصابع. توفر هذه الأدوات بيانات موضوعية للطبيب حول سرعة تطور الاضطراب، مما يسمح بتعديل الجرعات الدوائية بناءً على أدلة رقمية دقيقة بدلاً من الاعتماد الكلي على الملاحظة العينية العابرة أثناء الزيارات السريرية.
عوامل خطر الإصابة بـ مرض هنينغتون
تُشير الدراسات الجينية في موقع HAEAT الطبي إلى أن هذا الاضطراب لا يرتبط بنمط حياة معين أو عوامل بيئية خارجية، بل يرتكز كلياً على الحمض النووي الموروث.
تتضمن أبرز عوامل الخطر ما يلي:
- التاريخ العائلي: وجود أحد الوالدين مصاب بالمرض يمنح الابن فرصة بنسبة 50% لوراثة الجين المتحور.
- عدد تكرارات CAG: كلما زاد عدد التكرارات الجينية عن 40 تكراراً، زادت احتمالية ظهور الأعراض في سن مبكرة وبشكل أكثر حدة.
- جنس الوالد الناقل: إذا كان الأب هو المصاب، تزداد احتمالية حدوث “توسع الجين” أثناء تكوين النطاف، مما قد يؤدي لظهور المرض في جيل أصغر (ظاهرة الاستباق).
- الأصل العرقي: يلاحظ انتشار الاضطراب بنسبة أعلى في الشعوب ذات الأصول الأوروبية مقارنة بسكان شرق آسيا أو أفريقيا.
- العوامل الوراثية المعدلة: وجود تباينات في جينات أخرى قد يؤثر على توقيت ظهور الأعراض الأولى لهذا التنكس العصبي.
مضاعفات مرض هنينغتون
يؤدي التدهور المستمر في الوظائف الجسدية والعقلية الناتج عن مرض هنينغتون إلى سلسلة من التحديات الصحية التي قد تهدد الحياة إذا لم تتم إدارتها بدقة.
وفقاً لـ (كليفلاند كلينك)، تشمل المضاعفات الشائعة ما يلي:
- الالتهاب الرئوي الشفطي: ناتج عن صعوبة البلع التي تؤدي لدخول الطعام أو السوائل إلى الرئتين بدلاً من المريء.
- الإصابات الجسدية: الكسور والكدمات الناتجة عن السقوط المتكرر بسبب الحركات اللاإرادية وفقدان التوازن الحركي.
- سوء التغذية الحاد: بسبب صعوبة المضغ واحتياج الجسم لكميات هائلة من السعرات الحرارية لمواجهة الحركة المستمرة (الرقاص).
- الأفكار الانتحارية: تزداد مخاطر إيذاء النفس بشكل ملحوظ نتيجة التغيرات النفسية العميقة وفقدان الاستقلالية.
- العجز الوظيفي الكامل: في المراحل المتأخرة، يصبح المريض طريح الفراش تماماً وغير قادر على التواصل مع المحيط الخارجي.
الوقاية من مرض هنينغتون
بما أن السبب وراثي بحت، فإن الوقاية من مرض هنينغتون تركز بشكل أساسي على الخيارات الإنجابية والتشخيص الجيني الاستباقي للعائلات التي تحمل الجين.
توضح مدونة HAEAT الطبية الإجراءات الوقائية التالية:
- الاستشارة الوراثية: ضرورة خضوع الأفراد المعرضين للخطر لجلسات إرشادية قبل اتخاذ قرار الإنجاب لفهم الاحتمالات والتبعات.
- التشخيص الجيني قبل الزرع (PGD): استخدام تقنيات التلقيح الاصطناعي لفحص الأجنة واختيار الأجنة غير الحاملة للجين المعيب لزراعتها.
- الاختبار الجيني قبل الولادة: إجراء فحص للسائل السلوي أو عينة من خملات الكوريون أثناء الحمل للكشف عن وجود الطفرة في الجنين.
- التوعية الأسرية: تثقيف أفراد العائلة حول طبيعة انتقال المرض لتقليل التوتر النفسي والوصمة الاجتماعية المرتبطة به.
تشخيص مرض هنينغتون
يعتمد تشخيص مرض هنينغتون على مزيج من التقييم السريري الدقيق والاختبارات الجينية والمخبرية المتقدمة لاستبعاد الأمراض المشابهة.
تشمل الخطوات التشخيصية الرئيسية:
- الفحص العصبي: تقييم ردود الفعل، قوة العضلات، التنسيق الحركي، وحركات العين السريعة التي غالباً ما تتأثر مبكراً.
- الاختبار الجيني (DNA Test): هو الفحص الحاسم، حيث يتم قياس عدد تكرارات $CAG$ في جين $HTT$ عبر عينة دم بسيطة.
- التصوير بالرنين المغناطيسي (MRI): يُظهر تقلصاً واضحاً في “النواة المذنبة” (Caudate Nucleus) واتساع بطينات الدماغ مع تقدم الحالة.
- التصوير المقطعي المحوسب (CT Scan): يستخدم لاستبعاد وجود أورام أو نزيف قد يسبب أعراضاً حركية مشابهة.
- التقييم النفسي: إجراء اختبارات معيارية لقياس القدرات الإدراكية والحالة المزاجية وتحديد درجة التدهور المعرفي.
علاج مرض هنينغتون
لا يوجد حتى الآن علاج شافٍ لهذا الاضطراب، ولكن تهدف الاستراتيجيات الحالية إلى السيطرة على الأعراض وتحسين جودة حياة المصابين لأطول فترة ممكنة.
تؤكد مجلة حياة الطبية أن التدخل المبكر والنهج الشامل هما الركيزتان الأساسيتان في إدارة هذا المرض المعقد.
نمط الحياة والرعاية المنزلية
- تعديلات البيئة: إزالة السجاد وتركيب مقابض في الحمام لمنع السقوط، واستخدام أدوات مائدة مخصصة لسهولة القبض.
- النظام الغذائي: توفير وجبات غنية بالسعرات الحرارية وسهلة البلع (مهروسة) لتجنب الغصص وضمان كفاية التغذية.
- الدعم النفسي: الانضمام لمجموعات الدعم يساعد المريض وعائلته في التعامل مع الضغوط النفسية المستمرة.
التدخلات الدوائية
تُستخدم الأدوية لتقليل الحركات اللاإرادية وتحسين الحالة المزاجية، ويتم ضبط الجرعات بناءً على استجابة المريض وتطور الأعراض.
بروتوكولات علاج البالغين
- مثبطات VMAT2: مثل “تترابينازين” و”دو تترابينازين” لتقليل شدة حركات الرقاص عبر التأثير على مستويات الدوبامين.
- مضادات الذهان: مثل “هالوبيريدول” أو “ريسبريدون” للسيطرة على الهياج السلوكي والحركات العنيفة.
- مضادات الاكتئاب: مثل مثبطات استرداد السيروتونين الانتقائية (SSRIs) لعلاج الاكتئاب والوسواس القهري المرافق.
الاعتبارات الدوائية للأطفال
يتم التركيز في الأطفال على الأدوية المضادة للصرع للتحكم في النوبات، وأدوية ترخي العضلات لعلاج التصلب الشديد الذي يميز النوع الصبياني من هذا الاضطراب، مع تجنب الأدوية التي قد تزيد من بطء الحركة.
النهج المتعدد التخصصات: دور العلاج الوظيفي والطبيعي
يساهم العلاج الطبيعي في الحفاظ على مرونة المفاصل وقوة العضلات، بينما يركز العلاج الوظيفي على تعليم المريض طرقاً بديلة لأداء الأنشطة اليومية مثل الاستحمام وارتداء الملابس باستخدام أدوات مساعدة متطورة. كما يلعب أخصائي النطق دوراً حيوياً في تدريبات تقوية عضلات البلع وتحسين القدرة على التواصل اللفظي.
البروتوكولات الدوائية الناشئة لتعديل مسار المرض
تجري حالياً أبحاث واعدة حول “تخفيف الجينات” (Gene Silencing) باستخدام أوليغونوكليوتيدات مضادة للاتجاه (ASOs) تهدف لتقليل إنتاج بروتين “هنتنغتين” السام. تهدف هذه العلاجات التجريبية ليس فقط لتسكين الأعراض، بل لإبطاء أو إيقاف التدهور العصبي الذي يسببه مرض هنينغتون من جذوره الجينية.

الطب البديل ومرض هنينغتون
على الرغم من عدم وجود علاجات بديلة يمكنها إيقاف مسار مرض هنينغتون، إلا أن بعض الممارسات التكميلية قد تساعد في تخفيف حدة التوتر العضلي والتحكم في القلق المصاحب.
تشمل الخيارات الداعمة ما يلي:
- المكملات الغذائية: تشير بعض الأبحاث إلى دور “الإنزيم المساعد Q10” والأحماض الدهنية “أوميغا-3” في دعم صحة الخلايا العصبية، لكن يجب استشارة الطبيب قبل البدء بها.
- الوخز بالإبر: قد يساهم في تقليل التصلب العضلي وتخفيف الآلام الناتجة عن الوضعيات الجسدية غير الطبيعية.
- التأمل واليقظة الذهنية (Mindfulness): تساعد في تقليل نوبات الاكتئاب والقلق وتحسين الحالة المزاجية العامة للمريض.
- العلاج بالموسيقى والفن: وسيلة فعالة للتعبير العاطفي وتنشيط المهارات المعرفية المتبقية لدى المصاب.
- التمارين المائية: توفر بيئة آمنة للحركة دون خوف من السقوط، مما يساعد في الحفاظ على مرونة الجسم.
الاستعداد لموعدك مع الطبيب
نظراً لتعقيد الحالات المرتبطة بـ مرض هنينغتون، فإن التحضير الجيد للزيارة الطبية يضمن الحصول على أقصى استفادة من وقت الأخصائي ووضع خطة رعاية دقيقة.
ماذا تفعل قبل الموعد؟
- تدوين الأعراض: سجل جميع التغيرات الحركية أو المزاجية، حتى تلك التي قد تبدو غير مترابطة، مع تحديد وقت بدئها.
- قائمة الأدوية: اكتب كافة الأدوية والمكملات التي يتناولها المريض حالياً مع ذكر الجرعات الدقيقة.
- جمع التاريخ العائلي: حاول معرفة السجل الطبي للأقارب من الدرجة الأولى والثانية فيما يتعلق بأي اضطرابات عصبية.
- كتابة الأسئلة: أعد قائمة بالاستفسارات حول التوقعات المستقبلية، الآثار الجانبية للأدوية، والخيارات العلاجية المتاحة.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بإجراء فحص عصبي شامل يتضمن تقييم الحركة، التوازن، والوظائف المعرفية. قد يطلب الطبيب إجراء اختبارات جينية إذا لم تكن قد أجريت من قبل، وسيسأل عن تأثير الأعراض على القدرة على أداء المهام اليومية والعمل، بهدف تقييم مرحلة تطور الاضطراب.
إعداد “ملف التاريخ العائلي الجيني” للمناقشة السريرية
يُعد إنشاء شجرة عائلة مفصلة توضح الأفراد المصابين وأعمار ظهور الأعراض لديهم أداة حيوية للطبيب. يساعد هذا الملف في التنبؤ بمسار الحالة وفهم المخاطر المحتملة لبقية أفراد الأسرة، مما يسهل عملية الاستشارة الوراثية واتخاذ القرارات الإنجابية المدروسة.
مراحل تطور مرض هنينغتون
يمر مرض هنينغتون بثلاث مراحل رئيسية تختلف فيها الاحتياجات الرعاية والدعم الطبي المقدم للمريض.
تتمثل المراحل في الآتي:
- المرحلة المبكرة: ظهور تغيرات طفيفة في التنسيق الحركي، نوبات اكتئاب، وصعوبة في حل المشكلات المعقدة، مع بقاء المريض مستقلاً في أغلب شؤونه.
- المرحلة المتوسطة: تزداد حركات الرقاص وضوحاً، ويحتاج المريض إلى مساعدة في ارتداء الملابس والاستحمام، وتظهر صعوبات في التحدث والبلع.
- المرحلة المتقدمة: يعاني المريض من حركات لاإرادية شديدة أو تصلب كامل، ويفقد القدرة على الكلام والمشي، مما يتطلب رعاية تمريضية شاملة على مدار الساعة.
الأنواع الشائعة لمرض هنينغتون
ينقسم هذا الاضطراب الجيني إلى نوعين رئيسيين يختلفان في وقت البدء والنمط السريري:
- مرض هنينغتون البالغ (Adult-onset): وهو الأكثر شيوعاً، وتظهر أعراضه عادةً في العقد الرابع أو الخامس من العمر، ويتطور ببطء على مدى 15 إلى 20 عاماً.
- مرض هنينغتون الصبياني (Juvenile Huntington’s): يبدأ قبل سن العشرين، ويتميز بتطور أسرع للأعراض، مع غلبة التصلب العضلي والنوبات الصرعية بدلاً من حركات الرقاص.
التأثيرات النفسية والاجتماعية لمرض هنينغتون على مقدمي الرعاية
يمثل تقديم الرعاية لمريض مصاب بهذا التنكس العصبي عبئاً نفسياً وجسدياً هائلاً، حيث يواجه مقدمو الرعاية (غالباً أفراد الأسرة) تحديات تتعلق بالحزن الاستباقي والتوتر المالي. إن مشاهدة تدهور قدرات شخص عزيز تتطلب صموداً نفسياً كبيراً، مما يجعل من الضروري لمقدمي الرعاية البحث عن دعم نفسي متخصص والانضمام لمجموعات دعم الأقران لتجنب الاحتراق النفسي والعزلة الاجتماعية.
التطورات الجينية والآفاق المستقبلية للعلاج الجيني (CRISPR)
تفتح تقنية “CRISPR-Cas9” آفاقاً ثورية في علاج مرض هنينغتون من خلال محاولة “تحرير” الجين المعيب مباشرة في خلايا الدماغ.
- إسكات الجين المستهدف: الأبحاث تركز على تعطيل نسخة جين HTT المتحورة فقط مع الحفاظ على النسخة السليمة.
- الناقلات الفيروسية: استخدام فيروسات غير ضارة لنقل أدوات التعديل الجيني إلى مناطق الدماغ المتضررة.
- التحديات التقنية: تظل الدقة في الوصول لجميع الخلايا المستهدفة وتجنب التأثيرات غير المقصودة (Off-target effects) هي العائق الأكبر حالياً.
- التجارب السريرية: بدأت بعض الشركات بالفعل تجارب أولية لتقييم أمان هذه التقنيات على البشر.
الاحتياجات الغذائية وتدابير السلامة أثناء البلع للمصابين
يعد الحفاظ على وزن المريض وسلامته أثناء تناول الطعام تحدياً طبياً محورياً، حيث يستهلك مريض الرقاص طاقة مضاعفة نتيجة الحركة المستمرة. يجب توفير وجبات ذات كثافة حرارية عالية واستخدام مكثفات السوائل (Thickeners) لتقليل مخاطر الاختناق. كما يُنصح باتباع تقنيات “ثني الذقن” أثناء البلع واستخدام كراسي مريحة تدعم الرأس والرقبة لمنع استنشاق الطعام إلى الرئتين.
التكنولوجيا المساعدة (Assistive Tech) لتحسين جودة الحياة
تساهم الأدوات التكنولوجية الحديثة في تعزيز استقلالية المصاب بـ مرض هنينغتون وتسهيل تواصله مع الآخرين:
- أجهزة التواصل البديل (AAC): تطبيقات لوحية تسمح للمريض باختيار الصور أو الكلمات للتعبير عن احتياجاته عند فقدان القدرة على النطق.
- الكراسي المتحركة المتخصصة: مصممة لامتصاص الحركات اللاإرادية العنيفة وتوفير استقرار للجذع.
- أنظمة التحكم الصوتي: تتيح للمريض التحكم في إضاءة المنزل والأجهزة دون الحاجة للمهارات الحركية الدقيقة.
- أدوات المائدة الموزونة: تساعد في تقليل أثر الرعشات أثناء تناول الطعام يدوياً.
خرافات شائعة حول مرض هنينغتون
- الخرافة: المرض يمكن أن “يقفز” فوق جيل ويظهر في الحفيد دون إصابة الابن.
- الحقيقة: لا يمكن للجين أن يختفي ثم يظهر؛ فإذا لم يرث الشخص الجين، فإنه لن يصاب ولن ينقله لأبنائه أبداً.
- الخرافة: المرض معدٍ ويمكن أن ينتقل عبر الملامسة.
- الحقيقة: هو اضطراب وراثي جيني بحت، لا ينتقل إلا عبر التكاثر والوراثة.
- الخرافة: لا جدوى من التشخيص المبكر لعدم وجود علاج شافٍ.
- الحقيقة: التشخيص المبكر يسمح بالتخطيط المالي، القانوني، والخيارات الإنجابية، فضلاً عن بدء العلاجات العرضية التي تحسن جودة الحياة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في بوابة HAEAT الطبية، نقدم لك هذه النصائح الجوهرية للتعايش مع هذا الاضطراب:
- التخطيط المبكر: اتخذ القرارات القانونية المتعلقة بالتوكيل الطبي والوصية في المراحل المبكرة عندما تكون القدرات المعرفية في أوجها.
- الحفاظ على النشاط الاجتماعي: العزلة تسرع التدهور النفسي؛ احرص على بقاء المريض منخرطاً في أنشطة عائلية بسيطة ومحفزة.
- الاهتمام بالصحة العامة: التغذية الجيدة والترطيب المستمر يقللان من حدة المضاعفات والالتهابات الرئوية.
- دعم مقدم الرعاية: لا تحاول القيام بكل شيء بمفردك؛ اطلب المساعدة من المؤسسات الخيرية والمتخصصين لضمان استمرارية الرعاية.
أسئلة شائعة (PAA)
هل يمكن منع انتقال المرض للأبناء؟
نعم، عبر تقنية التلقيح الاصطناعي مع التشخيص الجيني قبل الزرع (PGD)، حيث يتم فحص الأجنة مخبرياً واختيار الأجنة السليمة فقط لزراعتها في الرحم.
ما هو متوسط العمر المتوقع بعد ظهور الأعراض؟
يتراوح متوسط العمر المتوقع عادةً بين 15 إلى 20 عاماً بعد ظهور الأعراض الأولى، وغالباً ما تكون أسباب الوفاة ناتجة عن مضاعفات مثل الالتهاب الرئوي وليس المرض نفسه بشكل مباشر.
هل يؤثر المرض على ذكاء الشخص؟
لا يؤثر على الذكاء الفطري، ولكنه يؤثر على “الوظائف التنفيذية” مثل القدرة على التخطيط، التركيز، وسرعة معالجة المعلومات، مما قد يعطي انطباعاً خاطئاً بتدهور الذكاء.
الخاتمة
يظل مرض هنينغتون تحدياً طبياً وإنسانياً كبيراً يتطلب تضافر الجهود بين الأطباء، الباحثين، وعائلات المصابين. على الرغم من غياب العلاج الجذري حالياً، إلا أن التطورات الهائلة في علوم الجينات والتكنولوجيا المساعدة تمنح أملاً متجدداً في تحسين حياة المصابين بهذا الاضطراب. إن الفهم العميق للمرض، والتدخل المبكر، والدعم النفسي القوي هي المفاتيح الأساسية لمواجهة هذا المسار العصبي المعقد بكرامة وإيجابية.