يُعد مرض باركنسون (Parkinson’s Disease) أحد أكثر الاضطرابات العصبية التنكسية تعقيداً وانتشاراً في العصر الحديث، حيث يؤثر بشكل جذري على الجهاز الحركي للإنسان نتيجة نقص مادة الدوبامين في الدماغ. تقدم لكم مدونة حياة الطبية هذا الدليل المرجعي الذي يستعرض أحدث ما توصل إليه العلم في فهم هذا المرض المزمن، مع التركيز على استراتيجيات تحسين جودة الحياة والسيطرة على الأعراض السريرية بفعالية.
ما هو مرض باركنسون؟
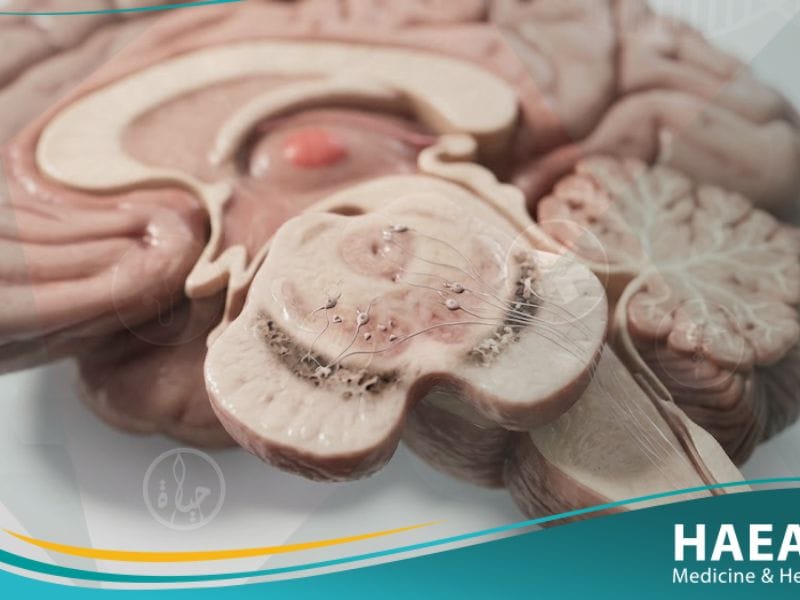
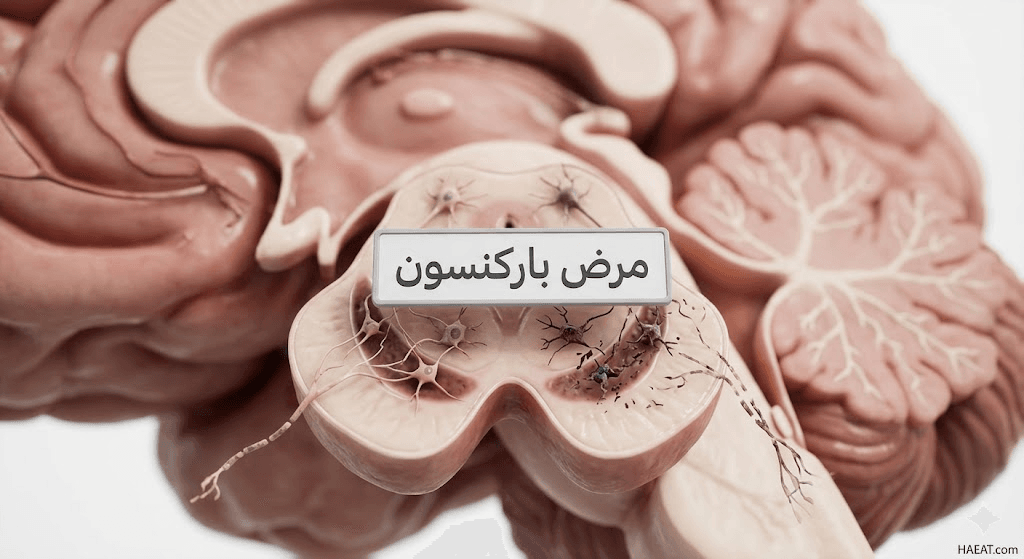
يُعرف مرض باركنسون طبياً بأنه اضطراب تقدمي يصيب الجهاز العصبي المركزي، وتحديداً الخلايا العصبية الموجودة في منطقة “المادة السوداء” (Substantia Nigra) المسؤولة عن إنتاج الناقل العصبي “الدوبامين”. عندما تموت هذه الخلايا أو تضمر، يفقد الدماغ قدرته على إرسال الإشارات المسؤولة عن تنسيق الحركة السلسة، مما يؤدي إلى ظهور الرعاش والتصلب العضلي.
يوضح موقع حياة الطبي أن هذا المرض لا يقتصر على كبار السن فقط، بل قد يظهر في أعمار مبكرة، وهو يتميز بمسار تطوري بطيء يمتد لسنوات طويلة قبل أن تصبح الأعراض معيقة للحياة اليومية. تعتمد الاستجابة السريرية والتشخيصية بشكل كبير على مراقبة التغيرات الوظيفية الدقيقة في التآزر الحركي والاستقرار الوضعي للمريض.
أعراض مرض باركنسون
تتنوع المظاهر السريرية المرتبطة بـ مرض باركنسون وتختلف شدتها من مريض لآخر، إلا أنها تُصنف عادةً إلى أعراض حركية أولية وأعراض غير حركية تؤثر على الحالة العامة للجسم، وذلك وفقاً لما يشير إليه موقع HAEAT الطبي في مراجعاته الدورية:
- الرعاش الساكن (Resting Tremor): اهتزاز لا إرادي يبدأ عادةً في أحد الأطراف، وغالباً ما يظهر في اليد أو الأصابع عندما تكون في حالة راحة، ويشبه في حركته “لف الحبوب” بين الإبهام والسبابة.
- بطء الحركة (Bradykinesia): يؤدي الاضطراب العصبي إلى جعل الحركات البسيطة تستغرق وقتاً أطول، مما يجعل المشي بخطوات قصيرة أو النهوض من الكرسي أمراً شاقاً للغاية.
- تصلب العضلات (Muscle Rigidity): تشنج وجمود في الأطراف أو الجذع، مما يحد من نطاق الحركة ويسبب آلاماً عضلية مزمنة وتيبساً يظهر بوضوح عند محاولة تمديد المفصل.
- اختلال التوازن والوضعية (Postural Instability): يصبح المريض عرضة للسقوط المتكرر بسبب فقدان ردود الفعل الانعكاسية التي تحافظ على توازن الجسم أثناء الوقوف أو المشي.
- فقدان الحركات التلقائية: تراجع القدرة على أداء الحركات اللاإرادية مثل الرمش بالعين، أو الابتسام، أو أرجحة الذراعين بشكل طبيعي أثناء السير.
- تغيرات الكلام: قد يصبح التحدث هامساً، أو سريعاً بشكل مفرط، أو يفتقر إلى النبرات العاطفية المعتادة (الكلام الرتيب)، مع وجود تردد قبل البدء بالحديث.
- تغيرات في الكتابة: يلاحظ المرضى صغراً متزايداً في حجم الخط (Micrographia) وصعوبة في التحكم في القلم أثناء تدوين الملاحظات.
- فقدان حاسة الشم (Anosmia): يعتبر من الأعراض المبكرة جداً التي قد تسبق المشاكل الحركية بسنوات، حيث يفقد الشخص القدرة على تمييز الروائح النفاذة.
- اضطرابات النوم: تشمل الأحلام المزعجة، والتحرك بكثرة أثناء النوم العميق، أو الأرق المزمن الذي يؤثر على النشاط النهاري.
- الإمساك المزمن: نتيجة لبطء حركة الجهاز الهضمي المرتبطة بخلل الأعصاب اللاإرادية المصاحب لـ مرض باركنسون.
- الأعراض النفسية: تشمل القلق، الاكتئاب، وفقدان الدافع، والتي تنتج عن التغيرات الكيميائية في الدماغ وليس فقط كرد فعل على الإصابة الجسدية.

أسباب مرض باركنسون
على الرغم من التقدم التكنولوجي الهائل، لا يزال السبب الدقيق وراء موت الخلايا المنتجة للدوبامين غامضاً في كثير من الحالات، إلا أن الأبحاث التي تشاركها مدونة HAEAT الطبية تشير إلى تضافر مجموعة من العوامل المعقدة:
- العوامل الوراثية والجينية: تلعب الطفرات الجينية دوراً في نسبة ضئيلة من الحالات، حيث تم تحديد جينات معينة مثل (SNCA, LRRK2, PINK1) التي تزيد من احتمالية الإصابة، خاصة في العائلات التي يظهر فيها المرض مبكراً.
- المحفزات البيئية: التعرض المستمر لبعض السموم البيئية، مثل المبيدات الحشرية (Paraquat) أو مبيدات الفطريات، قد يرفع من مخاطر الإصابة بـ مرض باركنسون لدى الأفراد المهيئين وراثياً.
- وجود أجسام ليوي (Lewy Bodies): تراكم كتل بروتينية غير طبيعية داخل الخلايا العصبية، وتعتبر هذه الأجسام علامة مجهرية هامة تشير إلى خلل وظيفي خلوي عميق.
- بروتين ألفا-سينوكليين (Alpha-synuclein): يعتقد العلماء أن تراكم هذا البروتين بشكل خاطئ داخل أجسام ليوي هو المحرك الأساسي لموت العصبونات في الدماغ.
- الإجهاد التأكسدي: خلل في التوازن بين الجذور الحرة ومضادات الأكسدة داخل الخلايا، مما يؤدي إلى تلف المكونات الحيوية للخلية العصبية وموتها مبرمجاً.
- التهاب الأعصاب: تشير الدراسات الحديثة إلى أن الاستجابات المناعية المفرطة والالتهابات المزمنة في الدماغ قد تسرع من وتيرة تدهور الخلايا المصابة.
متى تزور الطبيب؟
يعد التوقيت عاملاً حاسماً في إدارة الحالة الصحية، حيث أن التدخل المبكر يقلل من سرعة تدهور الوظائف الحركية بشكل ملحوظ. يجب استشارة أخصائي أمراض الأعصاب عند ملاحظة أي تغيرات غير مبررة في التوازن أو ظهور ارتعاش بسيط لا يختفي مع الراحة.
العلامات التحذيرية المبكرة عند البالغين
يجب على البالغين مراقبة أي تغير في تعبيرات الوجه، وهو ما يُعرف بـ “قناع باركنسون”، حيث يبدو الوجه ثابتاً أو خالياً من الانفعالات. كذلك، فإن الشعور بتيبس في الكتف أو الورك لا يتحسن مع التمارين المعتادة قد يكون مؤشراً أولياً يتطلب فحصاً عصبياً دقيقاً للتأكد من عدم وجود بوادر إصابة بـ مرض باركنسون.
وفقاً لـ (National Institute of Neurological Disorders and Stroke)، فإن ملاحظة صغر حجم الخط أو حدوث انحناء طفيف في القامة أثناء المشي تعد دلالات سريرية تستوجب إجراء تقييم شامل لاستبعاد أي اضطرابات في الجهاز العصبي المركزي.
باركنسون الشباب (Juvenile Parkinson’s): متى نقلق على المراهقين؟
على الرغم من ندرته، يمكن أن يصيب مرض باركنسون الأفراد دون سن العشرين، وهو ما يُعرف طبياً بباركنسون الشباب. تظهر الأعراض في هذه الفئة العمرية بشكل مختلف قليلاً، حيث يكون خلل التوتر العضلي (Dystonia) أو التشنجات العضلية المستمرة في القدم هي العرض الأول والأكثر وضوحاً.
يجب على الآباء الانتباه لظهور أي تعثر غير مفسر أثناء المشي أو وجود رعشة خفيفة في اليدين تزداد مع التوتر النفسي لدى المراهقين. التشخيص في هذا العمر يتطلب استبعاد أسباب أخرى مثل اضطرابات النحاس (مرض ويلسون) أو التفاعلات الدوائية لضمان الحصول على العلاج الصحيح.
دور الذكاء الاصطناعي في الكشف المبكر عن الأنماط الحركية
في عام 2026، شهدنا طفرة في استخدام التقنيات الرقمية للكشف عن مرض باركنسون قبل سنوات من ظهور الأعراض السريرية التقليدية. تعتمد هذه التقنيات على خوارزميات الذكاء الاصطناعي التي تحلل أنماط الكتابة على لوحة المفاتيح، وسرعة النقر، وحتى التغيرات الطفيفة جداً في نبرة الصوت والترددات الصوتية التي لا تدركها الأذن البشرية.
تساعد هذه الأدوات الذكية الأطباء في مراقبة المرضى المعرضين للخطر، حيث يمكن لتطبيقات الهواتف الذكية تتبع جودة المشي وعدد الخطوات وتحليلها لاكتشاف “جمود الحركة” المفاجئ. هذا النهج الاستباقي يفتح آفاقاً جديدة للبدء في العلاجات الوقائية التي قد تبطئ من موت الخلايا العصبية بشكل فعال وغير مسبوق.
عوامل خطر الإصابة بـ مرض باركنسون
تتداخل عدة عوامل بيولوجية وبيئية لتزيد من احتمالية ظهور الاضطرابات العصبية المرتبطة بـ مرض باركنسون، حيث تلعب الوراثة والبيئة دوراً محورياً في تحديد الفئات الأكثر عرضة للإصابة:
- التقدم في العمر: يعتبر العامل الأبرز، حيث تزداد الاحتمالية بشكل كبير لدى الأفراد الذين تجاوزوا سن الستين، ويندر أن يبدأ في مراحل الشباب المبكرة.
- الوراثة والتاريخ العائلي: وجود قريب من الدرجة الأولى مصاب يرفع الاحتمالية بنسبة طفيفة، لكنه لا يعني حتمية الإصابة ما لم تكن هناك طفرات جينية محددة.
- الجنس البيولوجي: تشير الإحصاءات الطبية العالمية إلى أن الرجال أكثر عرضة للإصابة بـ مرض باركنسون بمعدل يتراوح بين 1.5 إلى 2 مرة مقارنة بالنساء.
- التعرض للسموم البيئية: السكن في المناطق الريفية أو العمل في الزراعة حيث يكثر استخدام مبيدات الأعشاب والحشرات يرتبط إحصائياً بارتفاع معدلات الإصابة.
- الإصابات الدماغية الرضية: وجود تاريخ من إصابات الرأس الشديدة التي تؤدي لفقدان الوعي قد يكون له دور في تحفيز التدهور العصبي لاحقاً.
مضاعفات مرض باركنسون
لا تقتصر تأثيرات مرض باركنسون على الحركة فحسب، بل تمتد لتشمل وظائف حيوية وعقلية متعددة قد تصبح أكثر صعوبة مع تقدم مراحل المرض، وهي تشمل الآتي:
- الصعوبات المعرفية (الخرف): في المراحل المتقدمة، قد يعاني المرضى من مشاكل في الذاكرة، والتفكير، والتركيز، وهي حالة تختلف سريرياً عن مرض ألزهايمر.
- الاكتئاب والاضطرابات العاطفية: يعاني المريض من تقلبات مزاجية حادة وشعور بالخوف والقلق، وغالباً ما تتطلب هذه الحالات علاجاً نفسياً ودوائياً منفصلاً.
- مشاكل البلع (عسر البلع): يؤدي ضعف التنسيق العضلي إلى تراكم اللعاب في الفم مما يسبب سيلانه، ويزيد من مخاطر حدوث “الشرقة” أو الالتهاب الرئوي الشفطي.
- اضطرابات النوم واليقظة: تشمل الاستيقاظ المتكرر خلال الليل، أو متلازمة تململ الساقين، أو النعاس المفرط المفاجئ أثناء ساعات النهار.
- مشاكل المثانة والأمعاء: يواجه المرضى صعوبة في التحكم في التبول أو عدم القدرة على إفراغ المثانة بشكل كامل، إضافة إلى الإمساك المزمن الناتج عن بطء الجهاز الهضمي.
- انخفاض ضغط الدم الانتصابي: شعور مفاجئ بالدوار أو الدوخة عند الوقوف بسرعة، وهو ناتج عن خلل في الجهاز العصبي اللاإرادي المرتبط بـ مرض باركنسون.
الوقاية من مرض باركنسون
بسبب عدم وضوح السبب المباشر، لا توجد طريقة مضمونة بنسبة 100% للوقاية، لكن الدراسات المستندة إلى الأدلة تقترح بعض العادات التي قد تقلل المخاطر بشكل ملحوظ:
- النشاط البدني المنتظم: ممارسة التمارين الهوائية (Aerobics) في منتصف العمر تساهم في حماية الخلايا العصبية وتعزيز مرونة الدماغ ضد التحلل العصبي.
- استهلاك الكافيين: لاحظ الباحثون أن الأشخاص الذين يتناولون القهوة أو الشاي الأخضر بانتظام هم أقل عرضة للإصابة بـ مرض باركنسون مقارنة بغيرهم.
- النظام الغذائي الغني بمضادات الأكسدة: التركيز على تناول الخضروات الورقية، الفواكه الملونة، والأسماك الغنية بأوميغا 3 يساعد في تقليل الإجهاد التأكسدي داخل الدماغ.
- تجنب السموم المعروفة: الحذر عند التعامل مع المواد الكيميائية الصناعية والمبيدات، واستخدام وسائل الحماية المهنية لتقليل الاستنشاق أو الامتصاص الجلدي.
تشخيص مرض باركنسون
لا يوجد فحص دم أو تصوير إشعاعي واحد يمكنه تأكيد الإصابة بشكل قاطع، بل يعتمد التشخيص على مهارة الطبيب في ربط التاريخ المرضي بالفحص السريري الدقيق:
- الفحص العصبي الشامل: يراقب الطبيب مشية المريض، مرونة أطرافه، تعابير وجهه، ومدى سرعة استجابته للأوامر الحركية البسيطة.
- اختبار الاستجابة للدوية: في حالات الشك، قد يصف الطبيب دواء “ليفودوبا”؛ فإذا تحسنت الأعراض بشكل درامي، يكون ذلك مؤشراً قوياً على الإصابة بـ مرض باركنسون.
- تصوير “دات سكان” (DaTscan): فحص متقدم للطب النووي يستخدم لتقييم مستويات ناقلات الدوبامين في الدماغ، ويساعد في تمييز المرض عن أنواع الرعاش الأخرى.
- استبعاد الأسباب الأخرى: إجراء فحوصات الدم لاستبعاد اضطرابات الغدة الدرقية، أو استخدام الرنين المغناطيسي (MRI) للتأكد من عدم وجود أورام أو سكتات دماغية صامتة.
علاج مرض باركنسون
يهدف البروتوكول العلاجي إلى السيطرة على الأعراض لأطول فترة ممكنة وتحسين استقلالية المريض، حيث يتم تخصيص الخطة العلاجية بناءً على عمر المريض وشدة حالته الصحية.
نمط الحياة والعلاجات المنزلية
تلعب التغذية المتوازنة دوراً في تحسين كفاءة الأدوية؛ فمثلاً، يجب توزيع تناول البروتينات بعيداً عن جرعات الدواء لمنع تداخل الامتصاص. كما أن العلاج الطبيعي والوظيفي ضروري لتعليم المريض تقنيات المشي الآمن ومنع السقوط، مع ضرورة الحفاظ على التفاعل الاجتماعي لتجنب العزلة.
الأدوية والعلاجات الدوائية
تعتبر الأدوية حجر الزاوية في تدبير مرض باركنسون، وهي تعمل إما عن طريق تعويض الدوبامين المفقود أو محاكاة تأثيره على المستقبلات العصبية.
البروتوكول الدوائي للبالغين وكبار السن
يُعد مزيج “كاربيودوبا-ليفودوبا” المعيار الذهبي للعلاج، حيث يتحول الليفودوبا إلى دوبامين داخل الدماغ. كما تُستخدم محفزات الدوبامين (Dopamine agonists) ومثبطات (MAO-B) لإطالة أمد مفعول الدوبامين الطبيعي والدوائي، مما يقلل من فترات “توقف المفعول” (Off periods) التي يشعر فيها المريض بعودة الأعراض.
خصوصية التعامل الدوائي مع الحالات المبكرة
في المرضى الأصغر سناً، يفضل الأطباء غالباً البدء بمحفزات الدوبامين بدلاً من الليفودوبا لتأخير ظهور المضاعفات الحركية مثل “عسر الحركة” (Dyskinesia) المرتبطة بالاستخدام الطويل الأمد لليفودوبا، مع مراقبة الآثار الجانبية السلوكية التي قد تظهر في هذه الفئة.
التحفيز العميق للدماغ (DBS)
عندما تصبح الأدوية غير كافية أو تسبب آثاراً جانبية لا تحتمل، يبرز خيار جراحة التحفيز العميق للدماغ. يتضمن هذا الإجراء زرع أقطاب كهربائية في مناطق محددة من الدماغ ترسل نبضات تنظم الإشارات المشوشة، مما يؤدي إلى تحسن ملحوظ في الرعاش والتصلب وتقليل الحاجة لجرعات دوائية عالية.
العلاج الجيني والابتكارات القادمة في 2026
تشهد الأبحاث الحالية طفرة في العلاج الجيني الذي يهدف إلى إعادة برمجة الخلايا في الدماغ لإنتاج الدوبامين ذاتياً، أو استخدام الأجسام المضادة وحيدة النسيلة لمنع تراكم بروتين ألفا-سينوكليين. هذه العلاجات البيولوجية تعد بتغيير مسار مرض باركنسون من مجرد علاج للأعراض إلى علاج يستهدف الجذور المرضية للتعافي.

الطب البديل ومرض باركنسون
على الرغم من أن الطب التقليدي هو الأساس، إلا أن العلاجات التكميلية أثبتت فاعلية كبيرة في تخفيف التوتر العضلي وتحسين الحالة المزاجية للمصابين بـ مرض باركنسون، وتشمل الخيارات الموصى بها ما يلي:
- ممارسة “تاي تشي” (Tai Chi): يساعد هذا النوع من التمارين الصينية القديمة على تحسين التوازن والمرونة بشكل مذهل، مما يقلل بشكل كبير من احتمالية السقوط المرتبط بـ مرض باركنسون.
- اليوغا العلاجية: تركز على تمارين الإطالة والتنفس العميق، مما يقلل من تصلب العضلات ويساعد المريض على استعادة السيطرة على جسده وهدوئه النفسي.
- الوخز بالإبر (Acupuncture): تشير بعض الدراسات إلى أن تحفيز نقاط معينة في الجسم قد يساعد في تخفيف الألم المزمن وتحسين جودة النوم لدى مرضى الأعصاب.
- التدليك العلاجي (Massage Therapy): يعمل على تقليل التشنجات العضلية المؤلمة وتعزيز الدورة الدموية، مما يوفر راحة مؤقتة من أعراض التيبس الحركي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع مرض باركنسون متابعة دقيقة ومنظمة، لذا فإن التحضير الجيد للموعد الطبي يضمن حصولك على أفضل خطة علاجية ممكنة:
ما يجب عليك فعله
قم بتدوين كافة الأعراض التي تلاحظها، حتى تلك التي تبدو غير مرتبطة بالحركة مثل تقلب المزاج أو مشاكل الهضم. تأكد من إعداد قائمة بجميع الأدوية والمكملات الغذائية التي تتناولها حالياً مع توضيح الجرعات ومواعيدها بدقة.
ما تتوقعه من الطبيب
سيقوم الطبيب بإجراء اختبارات حركية، مثل طلب النهوض من الكرسي أو السير عبر الغرفة، لتقييم مدى تطور مرض باركنسون. كما قد يسأل عن التغيرات في نمط النوم أو القدرة على أداء المهام اليدوية الدقيقة مثل الكتابة.
السجل الرقمي للأعراض
ننصح المريض أو مرافقيه باستخدام مفكرة رقمية لتسجيل فترات “النشاط” وفترات “الخمول” الدوائي. مشاركة هذا السجل مع الفريق الطبي تتيح لهم تعديل توقيت الجرعات بدقة متناهية لتجنب التقلبات الحركية المزعجة.
مراحل الشفاء من مرض باركنسون
يجب إدراك أن مرض باركنسون هو مرض مزمن لا يوجد له “شفاء” نهائي بمفهومه التقليدي، ولكن “الشفاء” هنا يعني السيطرة التامة على الأعراض وإبطاء التدهور:
- المرحلة المبكرة: ظهور أعراض خفيفة في جانب واحد من الجسم، وتكون الاستجابة للأدوية في ذروتها.
- المرحلة المتوسطة: تبدأ الأعراض في التأثير على الجانبين، ويظهر اختلال التوازن، لكن المريض يظل مستقلاً في حركته.
- المرحلة المتقدمة: تزداد الحاجة للمساعدة في المهام اليومية، وقد تظهر التقلبات الحركية الناتجة عن الاستخدام الطويل للعلاج الدوائي.
- استراتيجية الإدارة: التركيز على دمج العلاج الدوائي مع التمارين المكثفة يمكن أن يحافظ على استقلالية المريض لسنوات طويلة جداً.
الأنواع الشائعة لمرض باركنسون
ليس كل رعاش هو مرض باركنسون، فهناك أنواع متعددة تندرج تحت مظلة “المتلازمة الباركنسونية”:
- باركنسون الأولي (مجهول السبب): هو النوع الأكثر شيوعاً والذي استعرضناه بالتفصيل في هذا الدليل.
- باركنسون الثانوي: ينتج عن أسباب خارجية مثل تناول بعض أدوية الذهان، أو التسمم بالمعادن الثقيلة، أو تكرار إصابات الرأس.
- باركنسون الوعائي: يحدث نتيجة سكتات دماغية صغيرة متكررة تؤثر على المناطق المسؤولة عن الحركة في الدماغ.
التأثير النفسي والعصبي لـ مرض باركنسون على المريض والأسرة
يُعد الجانب النفسي لـ مرض باركنسون تحدياً لا يقل أهمية عن التحدي الحركي، حيث يؤثر الخلل الكيميائي في الدماغ على مراكز العاطفة بشكل مباشر. يعاني الكثير من المرضى من “اللامبالاة” وفقدان الشغف، وهو ما قد يساء فهمه من قبل العائلة ككسل أو عدم اهتمام. من الضروري توفير الدعم النفسي للمريض ومقدم الرعاية على حد سواء لتجنب “احتراق مقدم الرعاية” وضمان بيئة منزلية محفزة تساعد على التعايش الإيجابي مع المرض.
النظام الغذائي “كيتو-مديترينيان” لمرضى باركنسون
أظهرت الأبحاث أن دمج حمية البحر المتوسط مع لمسات من النظام الكيتوني قد يوفر حماية عصبية إضافية لمن يعانون من مرض باركنسون. يركز هذا النظام على الدهون الصحية (زيت الزيتون، الأفوكادو) والبروتينات عالية الجودة، مع تقليل السكريات التي قد تزيد من الالتهابات. يُنصح بتناول الوجبات الغنية بالبروتين في المساء لضمان عدم تداخل الأحماض الأمينية مع امتصاص دواء “الليفودوبا” خلال النهار، مما يعزز كفاءة العلاج.
الابتكارات التكنولوجية والذكاء الاصطناعي في إدارة الحركة
دخل الذكاء الاصطناعي بقوة في تحسين حياة المصابين بـ مرض باركنسون عبر تقنيات مبتكرة؛ مثل الساعات الذكية التي تكتشف نوبات “التجمد أثناء المشي” وتقوم بإرسال نبضات اهتزازية أو إشارات بصرية لمساعدة المريض على استعادة الحركة. كما توجد الآن ملاعق إلكترونية متطورة تعادل اهتزاز اليد، مما يسمح للمريض بتناول طعامه بكرامة واستقلالية تامة، وهو ما يرفع من الروح المعنوية بشكل كبير.
التوقعات المستقبلية لمتوسط العمر وجودة الحياة
بفضل العلاجات الحديثة، أصبح مريض مرض باركنسون اليوم يتمتع بمتوسط عمر يقترب جداً من الشخص الطبيعي. التركيز في العقد القادم ينصب على “جودة الحياة” وليس فقط “طول العمر”، حيث تسعى الأبحاث إلى جعل الأدوية أكثر استدامة وأقل آثاراً جانبية. إن التشخيص في عام 2026 لم يعد حكماً بالعجز، بل هو بداية لرحلة مدارة بعناية تجمع بين العلم المتطور والإرادة الشخصية القوية.
خرافات شائعة حول مرض باركنسون
- الخرافة: مرض باركنسون يصيب كبار السن فقط.
- الحقيقة: يمكن أن يصيب الشباب (دون الـ 40) ويسمى باركنسون الشباب، وغالباً ما يكون مرتبطاً بعوامل وراثية.
- الخرافة: الرعاش هو العرض الوحيد للمرض.
- الحقيقة: هناك “باركنسون غير ارتعاشي” يتميز بالتصلب وبطء الحركة فقط دون وجود رعاش واضح.
- الخرافة: المرض يؤدي دائماً إلى الوفاة السريعة.
- الحقيقة: هو مرض مزمن يمكن التعايش معه لعقود طويلة مع الالتزام بالبروتوكول العلاجي الصحيح.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بناءً على الخبرات السريرية، إليك هذه “الاختراقات” لتحسين حياتك مع مرض باركنسون:
- استخدم الإيقاع: إذا واجهت تجمد الحركات، حاول المشي على إيقاع موسيقى منتظمة أو عد خطواتك بصوت عالٍ؛ فهذا يحفز مسارات بديلة في الدماغ.
- الماء ثم الماء: الجفاف يزيد من الدوخة والإمساك، وهما عدوان لدودان لمريض الباركنسون.
- انضم لمجموعات الدعم: التحدث مع أشخاص يواجهون نفس التحديات يقلل من الشعور بالعزلة ويوفر لك حلولاً عملية مجربة.
- تجنب التوتر: الضغط النفسي يضاعف من شدة الرعاش بشكل فوري؛ تعلم تقنيات التنفس السريع للسيطرة على نوبات القلق.
أسئلة شائعة
هل مرض باركنسون وراثي؟
في أغلب الحالات لا، ولكن حوالي 10-15% من المصابين لديهم تاريخ عائلي مرتبط بطفرات جينية محددة.
ما هي أول علامة لـ مرض باركنسون؟
غالباً ما تكون فقدان حاسة الشم أو صغر حجم الخط عند الكتابة، وهي أعراض تظهر قبل الرعاش بسنوات.
هل يمكن علاج مرض باركنسون بالكامل؟
حالياً لا يوجد علاج نهائي، ولكن العلاجات المتاحة قادرة على إخفاء الأعراض بشكل شبه كامل في المراحل الأولى والمتوسطة.
الخاتمة
يظل مرض باركنسون تحدياً طبياً كبيراً، لكن الوعي بالمرض واتباع نهج علاجي شامل يجمع بين الدواء، والرياضة، والدعم النفسي، يفتح آفاقاً واسعة للحياة الكريمة. إن الابتكارات العلمية المتسارعة تبشر بمستقبل يسهل فيه التحكم في هذا الاضطراب العصبي، مما يمنح المرضى الأمل في غدٍ أكثر إشراقاً وحركة.