داء الفيلاريات (Filariasis) هو اضطراب مداري مهمل ينتج عن طفيليات خيطية تهاجم الجهاز اللمفاوي البشري، مما يؤدي إلى تشوهات جسدية حادة وإعاقات طويلة الأمد في حال غياب التدخل الطبي المبكر.
ما هو داء الفيلاريات؟
داء الفيلاريات هو مرض طفيلي معدٍ تسببه ديدان أسطوانية مجهرية تنتمي لفصيلة “الفيلاريات”، وتنتقل هذه الديدان إلى البشر حصراً عبر لدغات البعوض الحامل للعدوى في المناطق الاستوائية.
وفقاً لـ موقع حياة الطبي، فإن هذه اليرقات تهاجر بعد دخولها الجسم إلى الأوعية اللمفاوية حيث تنضج لتصبح ديداناً بالغة، مما يعطل الوظائف الحيوية للجهاز اللمفاوي المسؤول عن توازن السوائل والمناعة.
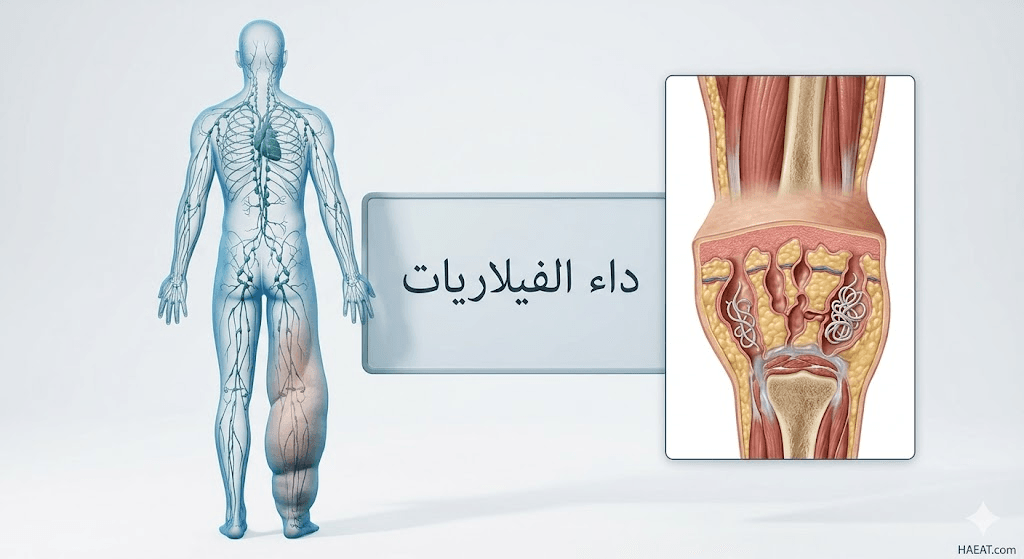
أعراض داء الفيلاريات
تتنوع المظاهر السريرية التي تظهر على المصابين، حيث تشير مدونة حياة الطبية إلى أن الغالبية العظمى من الإصابات تبدأ بمرحلة “لا عرضية” قد تستمر لسنوات، لكنها تتسبب في تلف مستتر في الأوعية اللمفاوية والكلى.
- الوذمة اللمفاوية المزمنة: تضخم حاد وغير طبيعي في الأطراف (الساقين والذراعين) ناتج عن تراكم السوائل اللمفاوية وفشل تصريفها.
- استسقاء الصفن (Hydrocele): تراكم السوائل في كيس الصفن لدى الرجال، وهو أحد أكثر المظاهر شيوعاً وإيلاماً وتسبباً في الوصمة الاجتماعية.
- تغلظ الجلد (Pachydermia): يصبح الجلد في المناطق المصابة صلباً، جافاً، وشديد السماكة، مع ظهور تشققات وتغير في اللون ليميل إلى الرمادي الداكن.
- نوبات الالتهاب الغدي اللمفاوي الحاد (ADLA): نوبات مفاجئة من الألم الشديد الموضعي، يصاحبها احمرار وسخونة في العضو المصاب مع تورم متزايد.
- الحمى الفيلارية: ارتفاع مفاجئ في درجة حرارة الجسم، يصاحبه قشعريرة وصداع شديد، وغالباً ما تكون هذه الحمى استجابة مناعية لموت الديدان البالغة.
- توسع الأوعية اللمفاوية: تمدد غير طبيعي في القنوات اللمفاوية يمكن رصده عبر الموجات فوق الصوتية، ويُعرف بـ “علامة رقص الفيلاريا”.
- كثرة اليوزينيات الرئوية المدارية (TPE): سعال جاف مزمن، وضيق في التنفس، وأزيز في الصدر يزداد سوءاً في الليل نتيجة هجرة اليرقات إلى الرئتين.
- البيلة الكيلوسية: خروج سائل لبني مع البول نتيجة تسرب السائل اللمفاوي إلى المسالك البولية بسبب الضغط العالي في القنوات اللمفاوية المسدودة.
- التقرحات الجلدية: نتيجة لضعف التروية اللمفاوية، تصبح المناطق المتورمة عرضة لعدوى بكتيرية ثانوية تسبب قروحاً يصعب التئامها.
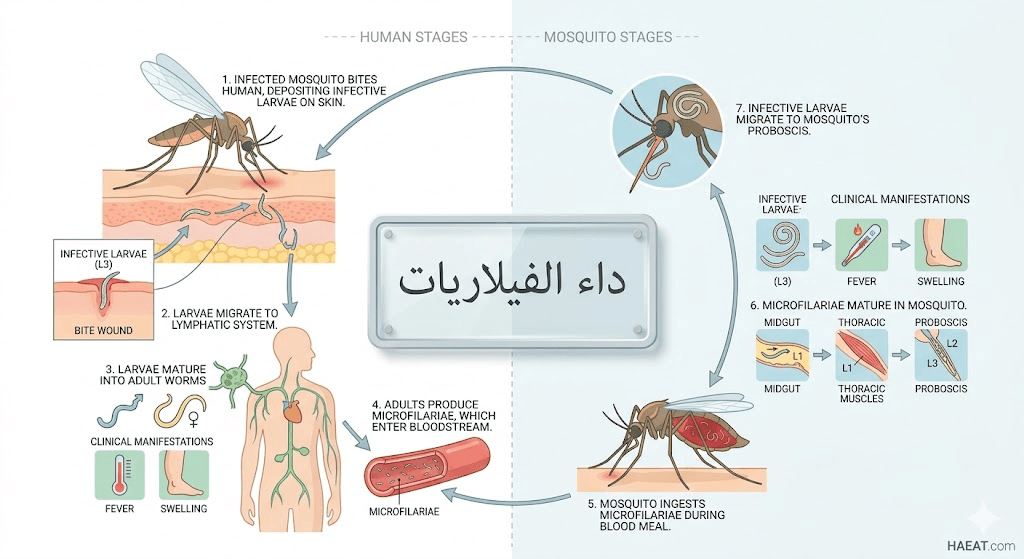
أسباب داء الفيلاريات
السبب الرئيسي الكامن وراء هذه العدوى هو التعرض المتكرر للدغات البعوض المصاب، ويوضح موقع HAEAT الطبي أن الدورة البيولوجية للمرض تعتمد على وجود ثلاثة أنواع رئيسية من الديدان الخيطية.
- فوشيريريا بانكروفتي (Wuchereria bancrofti): المسؤولة عن حوالي 90% من حالات الإصابة حول العالم، وتستهدف الجهاز اللمفاوي بشكل مباشر.
- بروجيا مالاي (Brugia malayi): نوع ينتشر بشكل رئيسي في جنوب شرق آسيا، ويسبب أعراضاً مشابهة للنوع الأول ولكن بانتشار جغرافي أضيق.
- بروجيا تيموري (Brugia timori): سلالة نادرة توجد في مناطق محددة من إندونيسيا وتؤدي إلى وذمات لمفاوية حادة.
- البعوض الناقل (Vectors): تلعب أنواع مختلفة من البعوض دور “المضيف الوسيط”، وأبرزها:
- بعوض الكيولكس (Culex): ينتشر في المناطق الحضرية وشبه الحضرية الملوثة.
- بعوض الأنوفيليس (Anopheles): المسؤول عن نقل العدوى في المناطق الريفية.
- بعوض الأيديس (Aedes): ينتشر في العديد من الجزر المتوطنة بالمرض.
- انتقال اليرقات (Microfilariae): عندما تلدغ البعوضة إنساناً مصاباً، تمتص اليرقات المجهرية التي تتطور داخل جسم الحشرة إلى يرقات معدية تنتقل لضحية أخرى عند اللدغة التالية.
- نضج الديدان البالغة: بمجرد دخول اليرقات إلى جسم الإنسان، تهاجر إلى العقد اللمفاوية وتنمو لتصل إلى طول يتراوح بين 4 إلى 10 سم، ويمكنها العيش والتكاثر لمدة 6 إلى 8 سنوات.
- الانسداد الميكانيكي: الديدان البالغة المتجمعة في الأوعية اللمفاوية تعمل كسدادات تمنع تدفق اللمف الطبيعي، مما يرفع الضغط داخل الأوعية ويؤدي لتسرب السوائل للأنسجة المحيطة.
متى تزور الطبيب؟
يعد الكشف المبكر عن داء الفيلاريات حجر الزاوية في منع التشوهات الجسدية الدائمة؛ فالتدخل الطبي في المراحل الأولى يمكن أن يقضي على الديدان قبل تدمير الجهاز اللمفاوي.
متى يزور البالغون الطبيب؟
يجب على البالغين مراجعة أخصائي الأمراض المعدية أو الطبيب العام فور ملاحظة أي تورم غير مبرر في الأطراف، خاصة إذا كان المريض قد سافر أو عاش في مناطق تشهد انتشاراً للمرض. (وفقاً لمنظمة الصحة العالمية، فإن التشخيص المبكر يقلل من خطر الإصابة بالاستسقاء اللمفاوي بنسبة تصل إلى 70%). كما يجب عدم تجاهل نوبات الحمى التي تظهر دون أعراض تنفسية واضحة وتكون مصحوبة بألم في العقد اللمفاوية.
متى يحتاج الأطفال لرعاية فورية؟
الأطفال هم الفئة الأكثر عرضة للإصابة الصامتة بـ داء الفيلاريات. يجب استشارة الطبيب فوراً إذا لاحظ الوالدان تضخماً في الغدد اللمفاوية لدى الطفل، أو إذا اشتكى من ثقل في ساقيه أو تغيرات طفيفة في سماكة الجلد. التدخل العلاجي في سن مبكرة يضمن حماية الجهاز اللمفاوي من التلف المزمن الذي قد يظهر تأثيره المدمر عند الكبر.
التحليل الرقمي للأعراض عبر تطبيقات الذكاء الاصطناعي التشخيصية
في العصر الرقمي الحالي، تقترح موقع HAEAT الطبي استخدام أدوات التشخيص المدعومة بالذكاء الاصطناعي كخطوة أولية. تتيح هذه التطبيقات للمستخدمين تصوير المناطق المتورمة وتحليلها عبر خوارزميات متطورة يمكنها التمييز بين الوذمة العادية وعلامات داء الفيلاريات المبكرة. يساعد هذا الفحص الرقمي في توجيه المريض نحو التخصص الصحيح وسرعة البدء في الفحوصات المخبرية الدقيقة، مما يوفر وقتاً ثميناً في رحلة العلاج.
عوامل خطر الإصابة بـ داء الفيلاريات
تتحدد احتمالية الإصابة بهذا المرض بناءً على التفاعل المستمر بين البيئة، العائل البشري، وكثافة النواقل، حيث تشير بوابة HAEAT الطبية إلى أن الخطر يزداد بشكل تراكمي وليس من لدغة واحدة.
- الإقامة الطويلة في المناطق الموبوءة: العيش لسنوات في مناطق استوائية أو شبه استوائية حيث يتوطن المرض يزيد من فرص التعرض المتكرر للدغات المصابة.
- كثافة البعوض الناقل: السكن في مناطق تفتقر إلى الصرف الصحي الجيد، مما يوفر بيئات مثالية لتكاثر بعوض الكيولكس والأنوفيليس.
- غياب الحماية الشخصية: عدم استخدام الناموسيات المعالجة بالمبيدات الحشرية أو طاردات الحشرات في المناطق التي ينشط فيها البعوض ليلاً.
- ضعف الجهاز المناعي: على الرغم من أن المرض يصيب الأصحاء، إلا أن الاستجابة المناعية الضعيفة قد تسرع من نضج اليرقات واستقرارها في الأوعية اللمفاوية.
- الأنشطة المهنية: المزارعون والعاملون في الغابات أو المناطق المفتوحة ليلاً يكونون أكثر عرضة للاحتكاك المباشر مع أسراب البعوض الناقل للعدوى.
- العوامل الجغرافية: القرب من البحيرات، المستنقعات، أو المناطق ذات الرطوبة العالية التي تسمح ببقاء الديدان الطفيلية حية داخل جسم البعوض لفترات أطول.
مضاعفات داء الفيلاريات
تعد المضاعفات الناتجة عن داء الفيلاريات من أكثر الحالات الطبية المسببة للعجز الجسدي والاضطراب النفسي، نظراً لطبيعتها المزمنة التي تغير شكل الجسم بشكل جذري.
- الإعاقة الجسدية الشديدة: يؤدي التضخم الهائل في الساقين أو الأذرع إلى فقدان القدرة على الحركة الطبيعية أو ممارسة الأعمال اليومية البسيطة.
- العدوى البكتيرية الثانوية: يؤدي تلف الجهاز اللمفاوي إلى ضعف المناعة الموضعية، مما يسبب التهابات جلدية متكررة (الخلوية) تزيد من تليف الأنسجة.
- الوصمة الاجتماعية والاعتقاد الخاطئ: غالباً ما يعاني المصابون من العزلة والرفض المجتمعي بسبب التشوهات، مما يؤدي إلى تدهور حاد في العلاقات الاجتماعية وفرص العمل.
- الاكتئاب والاضطرابات النفسية: يتسبب العجز المزمن وتغير صورة الجسد في حالات شديدة من القلق، الاكتئاب، والميول الانتحارية لدى المصابين بـ داء الفيلاريات.
- العجز الجنسي والخصوبة: في حالات استسقاء الصفن، قد يؤدي الضغط الميكانيكي والحرارة الزائدة إلى تلف الخصيتين والتأثير على القدرة الجنسية والإنجابية.
- الفشل الكلوي المتقدم: يمكن أن تؤدي البيلة الكيلوسية المستمرة (تسرب اللمف في البول) إلى فقدان البروتينات والدهون الحيوية، مما يجهد الكلى ويسبب هزالاً عاماً.
الوقاية من داء الفيلاريات
تعتمد استراتيجية الوقاية من داء الفيلاريات على كسر حلقة انتقال العدوى بين الإنسان والبعوض، وهو هدف تضعه المنظمات الصحية العالمية ضمن أولوياتها للقضاء على المرض.
- العلاج الجماعي الوقائي (MDA): تقديم جرعات سنوية من الأدوية المضادة للطفيليات لجميع السكان في المناطق الموبوءة لتقليل نسبة اليرقات في الدم.
- السيطرة على النواقل: استخدام المبيدات الحشرية لتقليل أعداد البعوض وتجفيف البرك والمستنقعات التي تمثل بؤر تكاثر رئيسية له.
- الناموسيات المشبعة: النوم تحت ناموسيات معالجة بمبيدات طويلة الأمد، وهي وسيلة فعالة جداً لأن البعوض الناقل ينشط غالباً بين الغسق والفجر.
- الملابس الواقية: ارتداء أكمام طويلة وسراويل تغطي الجسم عند الخروج في الأوقات التي يكثر فيها نشاط الحشرات الناقلة لليرقات.
- التثقيف الصحي: رفع وعي المجتمعات المحلية حول أسباب المرض وكيفية تجنب اللدغات، مع التأكيد على أهمية الالتزام بالجرعات الدوائية السنوية.
- تحسين البنية التحتية: إنشاء أنظمة صرف صحي مغلقة لمنع توالد بعوض الكيولكس الذي يفضل المياه الملوثة حول التجمعات السكنية.
تشخيص داء الفيلاريات
يتطلب تشخيص داء الفيلاريات دقة عالية، نظراً لأن اليرقات المجهرية تتبع دورة بيولوجية زمنية محددة في دم الإنسان، مما يتطلب توقيتاً خاصاً للفحوصات.
- الفحص المجهري المباشر: يتم سحب عينة دم من المريض ليلاً (غالباً بين الساعة 10 مساءً و2 صباحاً) للكشف عن اليرقات المجهرية تحت المجهر.
- اختبارات الكشف عن المستضدات (ICT): اختبارات سريعة تكشف عن وجود مستضدات الديدان البالغة في الدم، ويمكن إجراؤها في أي وقت من اليوم.
- تقنية التفاعل المتسلسل للبوليميراز (PCR): فحص جزيئي عالي الحساسية يكشف عن الحمض النووي للطفيليات في عينات الدم أو الأنسجة.
- التصوير بالموجات فوق الصوتية: يُستخدم للكشف عن الديدان البالغة الحية داخل الأوعية اللمفاوية المتوسعة، حيث تظهر حركة مميزة تُعرف بـ “رقصة الفيلاريا”.
- الاختبارات المصلية: قياس مستويات الأجسام المضادة (IgG4) في الدم، والتي تشير إلى وجود عدوى نشطة أو تعرض حديث للطفيليات المسببة للمرض.
- التصوير اللمفاوي (Lymphoscintigraphy): فحص إشعاعي لتقييم مدى الضرر في الجهاز اللمفاوي وتحديد أماكن الانسدادات الوظيفية بشكل دقيق.
علاج داء الفيلاريات
يهدف بروتوكول علاج داء الفيلاريات إلى القضاء على الطفيليات النشطة ومنع حدوث مضاعفات إضافية، مع التركيز المكثف على الرعاية التلطيفية للأطراف المتضررة.
التغييرات في نمط الحياة والعلاجات المنزلية
يعد الالتزام بقواعد النظافة الصارمة للأطراف المصابة أهم خطوة لمنع النوبات الحادة؛ فغسل الجلد المتورم يومياً بالماء والصابون وتجفيفه جيداً يمنع دخول البكتيريا عبر التشققات الصغيرة.
العلاجات الدوائية
تعتمد الأدوية المستخدمة على نوع الطفيليات والمنطقة الجغرافية، حيث تعمل هذه العقاقير على شل حركة اليرقات وقتل الديدان البالغة تدريجياً.
بروتوكول علاج البالغين
يتم استخدام عقار “دي إيثيل كاربامازين” (DEC) كخيار أول في المناطق غير الموبوءة بداء كلابية الذنب، وغالباً ما يُدمج مع “ألبيندازول” لزيادة الفعالية في القضاء على الديدان البالغة.
بروتوكول علاج الأطفال
يتم ضبط الجرعات بدقة بناءً على الوزن، مع التركيز على مراقبة الآثار الجانبية الناتجة عن موت الطفيليات، مثل الصداع أو آلام العضلات البسيطة التي يمكن السيطرة عليها بمسكنات عادية.
الجراحات المجهرية لإعادة بناء القنوات اللمفاوية
تقدم الجراحة المجهرية الحديثة (Lymphaticovenular Bypass) أملاً جديداً لمرضى داء الفيلاريات في مراحلهم المتوسطة؛ حيث يقوم الجراحون باستخدام مجهر عالي الدقة لربط الأوعية اللمفاوية المسدودة بالأوردة الصغيرة المجاورة، مما يسمح بتصريف السوائل المحتبسة وتقليل حجم الطرف المصاب بنسبة تصل إلى 50%.
العلاج المناعي والأبحاث الواعدة في القضاء على الطفيليات
تتجه الأبحاث الحالية نحو تطوير لقاحات تستهدف البروتينات التي تفرزها الديدان لإيقاف استجابة الجهاز المناعي، بالإضافة إلى استخدام مضادات حيوية (مثل الدوكسيسيكلين) التي تقتل بكتيريا “وولباكيا” المتعايشة داخل الديدان، مما يؤدي إلى عقم الديدان وموتها بيولوجياً دون آثار جانبية حادة.

الطب البديل وداء الفيلاريات
لا يعد الطب البديل بديلاً عن العلاج الدوائي الموجه لـ داء الفيلاريات، لكنه يلعب دوراً حيوياً كعلاج تكميلي لتخفيف حدة الالتهابات المزمنة وتحسين مرونة الأنسجة المتضررة.
- التصريف اللمفاوي اليدوي: تقنية تدليك متخصصة تهدف إلى تحريك السائل اللمفاوي المحتبس باتجاه العقد اللمفاوية السليمة لتقليل التورم.
- الكركمين (مستخلص الكركم): يُعرف بخصائصه القوية المضادة للالتهابات، حيث يساعد في تقليل رد الفعل المناعي العنيف تجاه وجود الديدان الطفيلية.
- استخدام الزيوت العطرية: مثل زيت شجرة الشاي وزيت الخزامى، والتي تعمل كمطهرات طبيعية قوية تمنع العدوى البكتيرية والفطرية في الشقوق الجلدية.
- المساج المائي (Hydrotherapy): استخدام ضغط الماء الدافئ والبارد بالتناوب لتحفيز الدورة الدموية واللمفاوية في الأطراف المتضررة.
- شاي الزنجبيل المركز: يعمل كموسع طبيعي للأوعية الدموية ويساعد في تقليل الاحتقان اللمفاوي وتحسين تدفق السوائل الحيوية في الجسم.
- العلاجات العشبية الموضعية: استخدام لب الصبار (الألوفيرا) لترطيب الجلد المتغلظ ومنع الجفاف الذي يؤدي إلى التشوهات الجلدية العميقة.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع حالات داء الفيلاريات تحضيراً دقيقاً لضمان الحصول على التشخيص الصحيح وتحديد المرحلة السريرية الدقيقة للمرض.
ما الذي يمكنك فعله؟
يجب عليك تدوين تاريخ مفصل لزياراتك إلى المناطق المدارية، وتوقيت ظهور أول علامات التورم، وتوثيق نوبات الحمى السابقة مع ذكر الأدوية التي تناولتها لتخفيف الألم أو الحرارة.
ما الذي تتوقعه من طبيبك؟
سيقوم الطبيب بإجراء فحص فيزيائي شامل للعقد اللمفاوية، وقد يطلب منك الحضور ليلاً لسحب عينة الدم، كما سيسألك عن طبيعة عملك ومدى تعرضك للدغات البعوض بشكل يومي.
قائمة الأسئلة الذكية لتحقيق أقصى استفادة من الزيارة
لضمان إدارة شاملة لحالتك، يُنصح بسؤال الطبيب عما يلي: “ما هي مرحلة الوذمة اللمفاوية لدي بناءً على مقياس المنظمة العالمية؟”، “هل أحتاج إلى فحص كفاءة الكلى (البيلة الكيلوسية)؟”، “ما هو النظام الرياضي الآمن الذي يساعد في تصريف السوائل دون إجهاد الأوعية اللمفاوية؟”.
مراحل الشفاء من داء الفيلاريات
الشفاء من داء الفيلاريات هو رحلة طويلة تعتمد على تدمير الطفيليات من جهة، وإعادة تأهيل الجهاز اللمفاوي التالف من جهة أخرى.
- المرحلة الأولى (التطهير الطفيلي): تبدأ مع تناول الجرعات الدوائية الأولى حيث تموت اليرقات المجهرية (Microfilariae)، وقد يصاحبها رد فعل مناعي مؤقت.
- المرحلة الثانية (الاستقرار): تتوقف الديدان البالغة عن التكاثر وتبدأ في الموت التدريجي، مما يقلل من حدة الالتهابات الغدية المتكررة.
- المرحلة الثالثة (إدارة الوذمة): تبدأ نتائج العناية بالنظافة والرباط الضاغط في الظهور، حيث يتوقف حجم الطرف عن الزيادة ويبدأ الجلد في استعادة بعض مرونته.
- المرحلة الرابعة (التأهيل طويل الأمد): التركيز على التمارين الحركية والجراحة المجهرية في حال تطلب الأمر، لتقليل حجم التشوهات الدائمة إلى الحد الأدنى.
الأنواع الشائعة لداء الفيلاريات
ينقسم داء الفيلاريات طبياً إلى ثلاث فئات رئيسية بناءً على المنطقة التي تستهدفها الديدان داخل جسم العائل البشري.
- الفيلاريات اللمفاوية: وهي الأكثر انتشاراً وتصيب الأوعية والعقد اللمفاوية، وتسبب الوذمات الحادة في الأطراف واستسقاء الصفن.
- الفيلاريات تحت الجلد: مثل تلك التي تسببها دودة “لوا لوا”، حيث تستقر الديدان في الطبقات العميقة من الجلد مسببة تورمات متنقلة وحكة شديدة.
- فيلاريات التجاويف الجسمية: نوع أقل شيوعاً يستهدف تجاويف البطن والصدر، وقد لا يسبب تشوهات خارجية واضحة لكنه يؤثر على كفاءة الأعضاء الداخلية.
التوزيع الجغرافي العالمي ومناطق انتشار الوباء
ينتشر داء الفيلاريات بشكل رئيسي في 72 دولة ضمن المناطق الاستوائية، حيث تتركز أكثر من 80% من الحالات في دول جنوب شرق آسيا مثل الهند وإندونيسيا، بالإضافة إلى مناطق شاسعة في إفريقيا جنوب الصحراء، وبعض الجزر في المحيط الهادئ. يؤثر المناخ الحار والرطب وسوء إدارة مياه الأمطار في هذه المناطق على سرعة نضج يرقات الفيلاريا داخل أجسام البعوض، مما يجعل مكافحة المرض تحدياً بيئياً وطبياً في آن واحد.
التأثير النفسي والاجتماعي والوصمة المرتبطة بالمرض
لا تتوقف آثار داء الفيلاريات عند الألم الجسدي؛ إذ يواجه المصابون “موتاً اجتماعياً” في بعض الثقافات التي تربط المرض باللعنات أو قلة النظافة. يؤدي هذا إلى:
- العزلة الاختيارية للمصابين خوفاً من التنمر.
- فقدان القدرة على الزواج أو الاستمرار في الحياة الزوجية نتيجة التشوهات التناسلية.
- انخفاض الإنتاجية الاقتصادية، حيث يُحرم المصابون من الأعمال البدنية، مما يوقعهم في دائرة الفقر المزمن.
التغذية العلاجية ودعم الجهاز اللمفاوي للمصابين
يلعب النظام الغذائي دوراً مسانداً في تقليل العبء على الجهاز اللمفاوي لمرضى داء الفيلاريات. يُنصح باتباع نظام غذائي منخفض الصوديوم (الملح) لتقليل احتباس السوائل، مع التركيز على الأطعمة الغنية بمضادات الأكسدة مثل التوت والخضروات الورقية لدعم جدران الأوعية اللمفاوية. كما أثبتت بعض الدراسات أن أحماض “أوميغا 3” الموجودة في زيت السمك تساعد في تقليل التليف الناتج عن الالتهابات المزمنة في الأنسجة المتورمة.
آفاق القضاء العالمي على المرض بحلول عام 2030
وضعت منظمة الصحة العالمية استراتيجية طموحة تهدف إلى استئصال داء الفيلاريات بحلول عام 2030 من خلال “خريطة طريق الأمراض المدارية المهملة”. تعتمد الخطة على التوسع في العلاج الكيميائي الوقائي الجماعي، واستخدام تقنيات الاستشعار عن بُعد لتحديد بؤر انتشار البعوض، وتوفير حزم الرعاية الجراحية المجانية للمصابين باستسقاء الصفن، مما يمهد الطريق لجيل جديد خالٍ من هذه الإعاقات.
خرافات شائعة حول داء الفيلاريات
يحيط بـ داء الفيلاريات الكثير من المفاهيم الخاطئة التي تعيق مساعي العلاج والوقاية في المناطق المتضررة.
- خرافة: المرض ينتقل عن طريق اللمس أو مصافحة المصاب.
- الحقيقة: العدوى تنتقل حصراً عبر لدغات البعوض الحامل لليرقات ولا تنتقل بالتواصل البشري المباشر.
- خرافة:داء الفيلاريات هو نتيجة لسحر أو لعنة موروثة.
- الحقيقة: هو مرض طفيلي بيولوجي ناتج عن ديدان خيطية معروفة ومصنفة علمياً.
- خرافة: لا يوجد علاج للمرض بمجرد تضخم الساق.
- الحقيقة: على الرغم من صعوبة استعادة الشكل الطبيعي تماماً، إلا أن العلاج يوقف تفاقم الحالة ويمنع المضاعفات القاتلة.
- خرافة: ارتداء الأحذية يسبب “مرض الفيل”.
- الحقيقة: الأحذية تحمي في الواقع من عدوى بكتيرية ثانوية، لكنها لا تسبب الفيلاريات التي تأتي من البعوض.
نصائح ذهبية من فريقنا الطبي 💡
يقدم لك الخبراء في “حياة الطبية” مجموعة من النصائح الجوهرية للتعايش مع الإصابة وتقليل آثار داء الفيلاريات على جودة حياتك:
- رفع الطرف المصاب: اجعل ساقك دائماً في مستوى أعلى من قلبك عند الجلوس أو النوم لتسهيل التصريف اللمفاوي بالجاذبية.
- التمارين الخفيفة: مارس تمارين تحريك الكاحل وأصابع القدم بانتظام؛ فتقلص العضلات يعمل كـ “مضخة” للسائل اللمفاوي.
- فحص الجلد اليومي: استخدم مرآة لفحص طيات الجلد المتورمة بحثاً عن أي جروح صغيرة أو فطريات وعالجها فوراً لتجنب نوبات الالتهاب الحاد.
- الترطيب المستمر: استخدم الكريمات التي تحتوي على اليوريا أو اللاكتات للحفاظ على ليونة الجلد ومنع التشققات التي تفتح باباً للبكتيريا.
أسئلة شائعة
هل يمكن الشفاء التام من داء الفيلاريات؟
نعم، يمكن القضاء على الطفيليات تماماً بالأدوية، ولكن التشوهات الجسدية (الوذمة) قد تتطلب سنوات من الرعاية الطبيعية أو التدخل الجراحي للتحسن.
كم من الوقت تستغرق الديدان لتموت؟
الأدوية تقتل اليرقات فوراً، ولكن الديدان البالغة قد تستغرق شهوراً أو دورات علاجية متكررة لتموت بالكامل أو تصبح غير فعالة.
هل يمكن للمسافرين التقاط العدوى في رحلة قصيرة؟
خطر الإصابة بـ داء الفيلاريات للمسافرين لفترات قصيرة منخفض جداً، حيث يتطلب المرض عادةً لدغات متكررة ومكثفة على مدى شهور للإصابة بالعدوى النشطة.
الخاتمة
يظل داء الفيلاريات تحدياً طبياً يتطلب تضافر الجهود العلمية والمجتمعية، فمن خلال التشخيص المبكر والالتزام ببروتوكولات النظافة والعلاج، يمكن للمصابين استعادة قدر كبير من استقلاليتهم الجسدية ومنع تطور المرض إلى مراحل الإعاقة الكاملة.








