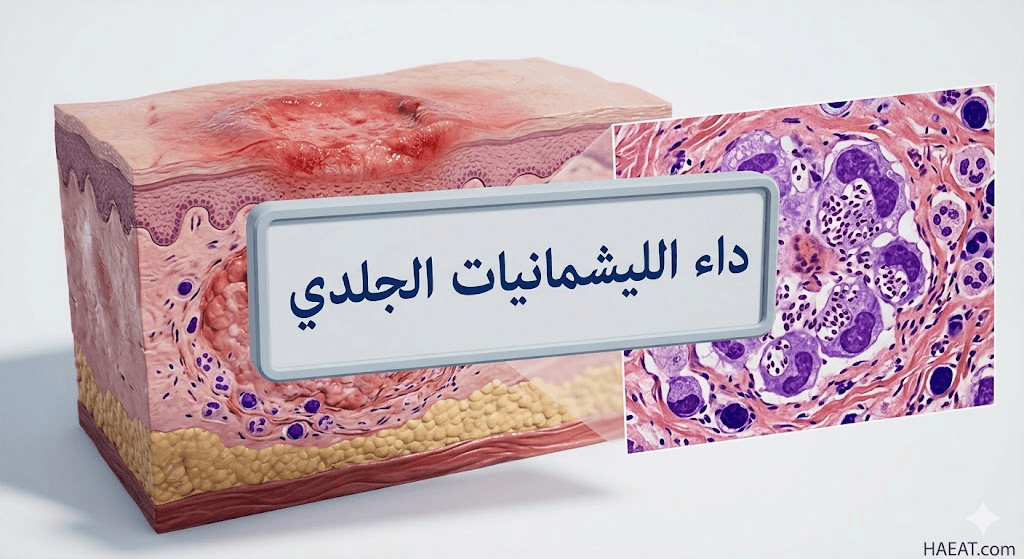
يُعتبر داء الليشمانيات الجلدي (Cutaneous leishmaniasis) من أبرز الأمراض المدارية المهملة التي تصيب الجلد نتيجة عدوى طفيلية، وتؤدي إلى ظهور تقرحات جلدية مزمنة تترك أثراً عميقاً على جودة حياة المصابين. ترحب بكم مدونة حياة الطبية في هذا الدليل الاستقصائي الذي يستعرض أحدث ما توصل إليه البحث العلمي حول هذا المرض المعقد وتأثيراته الصحية.
ما هو داء الليشمانيات الجلدي؟
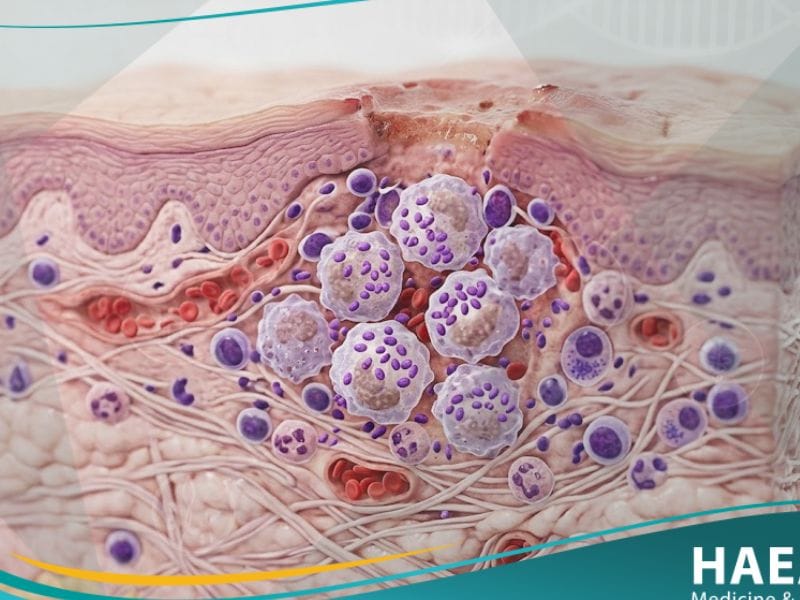
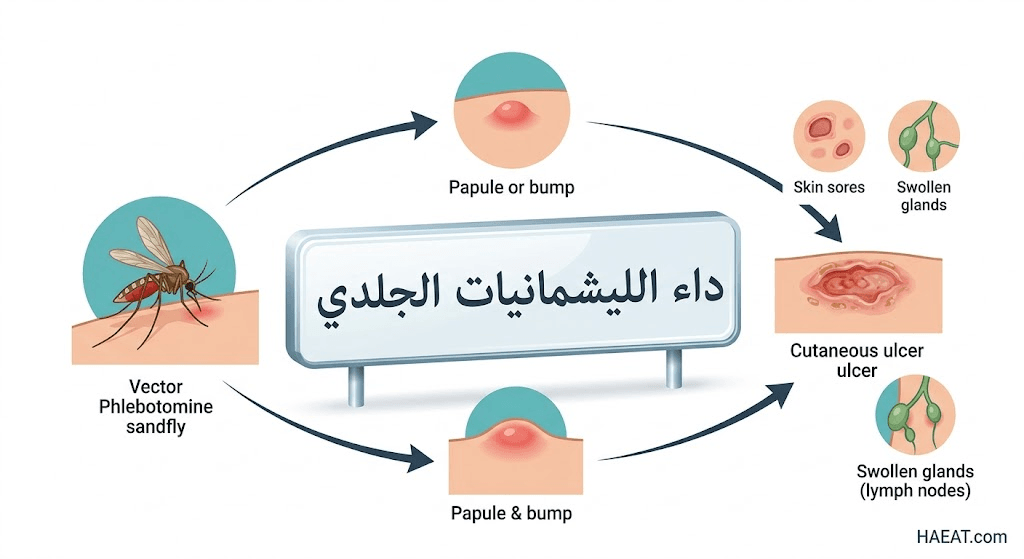
يُعرف داء الليشمانيات الجلدي طبياً بأنه عدوى طفيلية تصيب الجلد وتنتج عن طفيليات أحادية الخلية من جنس “الليشمانيا”، حيث تنتقل إلى البشر عبر لدغة ذبابة الرمل المصابة بالعدوى. تهاجم هذه الطفيليات الجهاز المناعي الموضعي، وتحديداً الخلايا البالعة، مما يؤدي إلى نشوء آفات جلدية قد تبدأ كبثور صغيرة وتتطور لاحقاً إلى قرح مفتوحة.
يُعد هذا النمط هو الأكثر شيوعاً بين أنواع الليشمانيا المختلفة، حيث يتميز بقدرته على إحداث تشوهات جلدية دائمة إذا لم يتم التعامل معه طبياً بشكل دقيق وسريع. وبناءً على تقارير “المعهد الوطني للصحة” (NIH)، فإن المرض ينتشر في مناطق واسعة من العالم، تشمل حوض البحر الأبيض المتوسط، والشرق الأوسط، وأجزاء من أمريكا الوسطى والجنوبية.
توضح أحدث الدراسات في موقع حياة الطبي أن المرض يتخذ أشكالاً سريرية متعددة تعتمد على نوع الطفيل واستجابة الجهاز المناعي للمضيف، مما يجعله تحدياً تشخيصياً يتطلب خبرة سريرية واسعة لتمييزه عن الأمراض الجلدية الأخرى. من ناحية أخرى، تختلف فترة الحضانة بشكل ملحوظ، حيث قد تظهر الآفات بعد أسابيع أو حتى أشهر من التعرض للدغة الحشرة الناقلة.
أعراض داء الليشمانيات الجلدي
تتنوع المظاهر السريرية التي تظهر على المصاب، وتكمن خطورة داء الليشمانيات الجلدي في أن الآفات الأولية قد تكون غير مؤلمة في بدايتها، مما يؤخر طلب الاستشارة الطبية. تشمل الأعراض الرئيسية ما يلي:
- ظهور حطاطات جلدية: تبدأ العدوى عادةً بظهور نتوءات صغيرة حمراء (حطاطات) في موقع لدغة ذبابة الرمل، وغالباً ما تكون في المناطق المكشوفة من الجسم مثل الوجه والذراعين والساقين.
- تطور القرح الجلدية: تتحول الحطاطات تدريجياً إلى قرح مفتوحة ذات حواف مرتفعة وصلبة، وتتميز بوجود فوهة مركزية قد تكون مغطاة بقشرة أو تفرز سوائل مصلية.
- الآفات غير المؤلمة: من السمات المميزة للعدوى أن القرح غالباً ما تكون غير مؤلمة، ما لم يحدث التهاب بكتيري ثانوي في موقع الإصابة.
- تضخم العقد اللمفاوية: قد يلاحظ المصاب تورماً في الغدد اللمفاوية القريبة من مكان الآفة الجلدية، وهو رد فعل طبيعي من الجهاز المناعي لمحاصرة الطفيليات.
- الآفات الساتلة: في بعض الحالات، تظهر آفات صغيرة جديدة حول القرحة الرئيسية، مما يشير إلى انتشار الطفيليات موضعياً عبر الجهاز اللمفاوي.
- الندبات الدائمة: بعد التئام القرحة، تترك العدوى وراءها ندبات مشوهة تشبه الحروق، والتي قد تسبب ضيقاً نفسياً كبيراً للمريض خاصة إذا كانت في الوجه.
- تغير لون الجلد: قد يحدث فرط تصبغ أو نقص تصبغ في المنطقة المصابة والمنطقة المحيطة بها بعد التعافي السريري.
- الاحتقان والالتهاب: قد يصاحب الآفات شعور بالثقل أو الاحتقان الموضعي في العضو المصاب نتيجة الالتهاب النسيجي العميق.
أسباب داء الليشمانيات الجلدي
تعتمد دورة انتقال العدوى بـ داء الليشمانيات الجلدي على مثلث وبائي يضم الطفيل، والناقل الحشري، والمستودع الحيواني، وتتمثل الأسباب التفصيلية في النقاط التالية:
- طفيليات الليشمانيا: المسبب الرئيسي هو طفيل وحيد الخلية، وتوجد أنواع متعددة مسؤولة عن الشكل الجلدي، أبرزها “الليشمانيا الكبيرة” (L. major) و”الليشمانيا المدارية” (L. tropica) في العالم القديم.
- ناقل العدوى (ذبابة الرمل): تنتقل العدوى حصرياً عبر لدغة أنثى ذبابة الرمل من جنس “الفاصدة” (Phlebotomus) أو “لوتزوميا” (Lutzomyia)، وهي حشرات صغيرة جداً تنشط غالباً في أوقات الغسق والليل.
- دورة حياة الطفيل: يدخل الطفيل إلى جسم الإنسان في طور “البروماستيجوت” (Promastigote) عبر اللدغة، ثم يتحول داخل الخلايا المناعية إلى طور “الأماستيجوت” (Amastigote) حيث يبدأ في التكاثر وتدمير الأنسجة.
- المستودعات الحيوانية: تلعب القوارض البرية، والكلاب، والوبريات دور المستودع الطبيعي الذي يحمل الطفيل، حيث تنقل الذبابة العدوى منها إلى الإنسان.
- الظروف البيئية: تساهم التغيرات المناخية، والتصحر، والزحف العمراني نحو المناطق البرية في زيادة فرص التماس بين الإنسان ونواقل العدوى.
- سوء الصرف الصحي: توفر تجمعات النفايات والمباني المتهدمة بيئة مثالية لتكاثر ذبابة الرمل، مما يرفع من معدلات الإصابة المحلية.
- الهجرة والحروب: تؤدي حركة السكان من المناطق الموبوءة إلى مناطق جديدة غير محصنة مناعياً إلى تفشي المرض بشكل وبائي.
- ضعف الجهاز المناعي: على الرغم من أن الطفيل هو المسبب، إلا أن كفاءة الجهاز المناعي تحدد مدى تطور الإصابة وسرعة انتشارها في الأنسجة الجلدية.
متى تزور الطبيب؟
يعد الكشف المبكر عن داء الليشمانيات الجلدي حجر الزاوية في تقليل حجم الندبات ومنع المضاعفات، ويوصي موقع HAEAT الطبي بضرورة استشارة اختصاصي الأمراض الجلدية أو الأمراض المعدية فور ملاحظة علامات غير طبيعية.
عند البالغين
يجب على البالغين طلب الرعاية الطبية إذا لاحظت وجود قرحة جلدية لا تلتئم خلال أسبوعين إلى ثلاثة أسابيع، خاصة إذا كانت غير مؤلمة وتزداد في الحجم تدريجياً. كما تجب الزيارة في حال ظهور آفات متعددة أو عند ملاحظة تورم غير مبرر في الغدد اللمفاوية. إذا كنت قد سافرت مؤخراً إلى مناطق ينتشر فيها المرض (مثل المناطق الريفية أو الصحراوية)، فإن أي آفة جلدية مستجدة تستوجب الفحص الفوري. (وفقاً لمراكز السيطرة على الأمراض والوقاية منها CDC، فإن التشخيص المبكر يقلل من الحاجة للعلاجات الجهازية القوية).
عند الأطفال
يتطلب الأطفال عناية خاصة، حيث أن جلودهم أكثر رقة وجهازهم المناعي في طور النمو. يجب استشارة الطبيب فوراً إذا ظهرت على الطفل بثرة حمراء مستمرة لا تستجيب للمرهمات الحيوية المعتادة، أو إذا بدأ الطفل يشكو من حكة شديدة تتبعها قرحة في الوجه أو الأطراف. الأطفال أكثر عرضة للإصابة بالتهابات بكتيرية ثانوية فوق قرحة الليشمانيا، مما قد يؤدي إلى ارتفاع درجة الحرارة أو زيادة الاحمرار والألم، وهو ما يستدعي تدخلاً علاجياً عاجلاً.
دور الذكاء الاصطناعي والتشخيص البصري عن بُعد في الكشف المبكر
في ظل التطور التكنولوجي، يقترح الخبراء حالياً استخدام تقنيات الذكاء الاصطناعي كأداة مساعدة في الفرز الأولي. تتيح تطبيقات “التشخيص البصري” (Computer Vision) للمرضى في المناطق النائية إرسال صور عالية الدقة للآفات الجلدية، حيث تقوم خوارزميات مدربة بتحليل شكل القرحة وحوافها لمقارنتها بقاعدة بيانات ضخمة لمرضى داء الليشمانيات الجلدي. يساعد هذا التوجه في تحديد الحالات المشتبه بها بدقة عالية قبل وصولها للمستشفى، مما يسرع من عملية التشخيص ويقلل من الضغط على الكوادر الطبية في المناطق الموبوءة.
عوامل خطر الإصابة بـ داء الليشمانيات الجلدي
تتداخل مجموعة من العوامل البيئية والبيولوجية والاجتماعية لتزيد من احتمالية التعرض للعدوى، وتؤكد مجلة حياة الطبية أن فهم هذه المخاطر يمثل الخطوة الأولى في السيطرة على انتشار المرض. تشمل أبرز عوامل الخطر ما يلي:
- الوضع الاقتصادي والاجتماعي: تزداد معدلات الإصابة في المناطق التي تعاني من الفقر المدقع، حيث تفتقر المساكن إلى الشاشات الواقية على النوافذ، مما يسهل دخول ذبابة الرمل إلى المنازل.
- سوء التغذية: تساهم الأنظمة الغذائية التي تفتقر إلى البروتين، والحديد، وفيتامين (أ) في إضعاف الجهاز المناعي، مما يجعل الجسم أقل قدرة على كبح جماح طفيليات الليشمانيا عند دخولها.
- التغيرات البيئية والمناخية: يؤدي بناء السدود، ومشاريع الري، وإزالة الغابات إلى تغيير المواطن الطبيعية للناقل والمستودع الحيواني، مما يدفعها للاقتراب من التجمعات السكانية.
- التوسع العمراني غير المخطط له: يوفر تراكم الأنقاض والنفايات العضوية بالقرب من المنازل بيئات رطبة ومظلمة مثالية لتكاثر الحشرات الناقلة لـ داء الليشمانيات الجلدي.
- النزوح القسري والحروب: تؤدي الهجرات الجماعية إلى مناطق موبوءة (أو العكس) إلى تعرض مجموعات بشرية “بكر” مناعياً للطفيل، مما يتسبب في تفشيات وبائية حادة.
- النوم في الهواء الطلق أو على الأرض: تزيد هذه العادة من فرص التعرض للدغات، حيث أن ذبابة الرمل تطير عادةً على ارتفاعات منخفضة وتنشط في الليل.
- غياب الوعي الصحي: يؤدي الجهل بطرق انتقال المرض إلى تأخر اتخاذ التدابير الوقائية الشخصية أو تأخير مراجعة المراكز الصحية عند ظهور القرح الأولى.
- ضعف المناعة المكتسبة: الأشخاص المصابون بأمراض تثبط الجهاز المناعي (مثل فيروس نقص المناعة البشرية) هم أكثر عرضة لتطور أشكال حادة ومعندة من الآفات الجلدية.
مضاعفات داء الليشمانيات الجلدي
في حال إهمال العلاج أو تطبيقه بشكل غير صحيح، قد تترتب على الإصابة آثار وخيمة تتجاوز مجرد القرحة الظاهرة، ومن أبرز هذه المضاعفات:
- التشوهات الجمالية الدائمة: تترك القرح بعد التئامها ندبات منكمشة وعميقة، وغالباً ما تكون في الوجه، مما يؤثر بشكل دائم على المظهر الخارجي.
- العدوى البكتيرية الثانوية: القرح المفتوحة تمثل بوابة دخول للبكتيريا مثل “المكورات العنقودية”، مما قد يؤدي إلى حدوث خراجات، أو التهاب خلوي، وفي حالات نادرة تسمم الدم.
- التأثير النفسي والوصم الاجتماعي: يعاني العديد من المصابين بـ داء الليشمانيات الجلدي من العزلة الاجتماعية والاكتئاب بسبب المظهر المشوه للندبات، خاصة الفتيات في سن الزواج.
- الانتشار اللمفاوي: قد تمتد العدوى عبر الأوعية اللمفاوية لتشكل سلسلة من العقد والتقرحات على طول الطرف المصاب (ما يعرف بالشكل البوغي).
- فقدان الوظيفة: إذا كانت القرحة تقع فوق مفصل أو بالقرب من العين أو الفم، فقد تؤدي الندبات الناتجة إلى تقييد حركة المفصل أو تشوه جفن العين وصعوبة الأكل.
- الانتقال للشكل المخاطي: في بعض الأنواع الموجودة في أمريكا اللاتينية، قد ينتقل الطفيل من الجلد إلى الأغشية المخاطية في الأنف والفم، مسبباً تدميراً كاملاً للأنسجة الرخوة والغضاريف.
- الألم المزمن: رغم أن القرحة الأساسية قد لا تكون مؤلمة، إلا أن الالتهاب المزمن وتورم الأنسجة المحيطة قد يسبب إزعاجاً مستمراً للمريض.
الوقاية من داء الليشمانيات الجلدي
تعتمد الاستراتيجية الوقائية الفعالة على كسر حلقة انتقال العدوى بين الحشرة الناقلة والإنسان، وتتلخص أهم الإجراءات الوقائية في الآتي:
- استخدام الناموسيات المشربة: يجب النوم تحت ناموسيات ذات مسام ضيقة جداً (أصغر من ناموسيات البعوض العادي) ومعالجة بمبيدات حشرية مثل “البيرميثرين”.
- تغطية الجسم: الحرص على ارتداء الملابس ذات الأكمام الطويلة والسراويل الطويلة، مع وضع قمصان داخل السراويل لتقليل مساحة الجلد المكشوفة أثناء الليل.
- استخدام المنفرات الحشرية: وضع الكريمات أو البخاخات التي تحتوي على مادة DEET بتركيز مناسب على المناطق المكشوفة من الجلد.
- المكافحة البيئية: تحسين مستويات النظافة العامة، وإزالة تجمعات الأنقاض والقمامة من حول المنازل لمنع توفر أماكن تعشيش لذبابة الرمل.
- رش المبيدات الحشرية: القيام بعمليات رش دورية للجدران الداخلية والخارجية للمنازل في المناطق الموبوءة لتقليل كثافة الحشرات الناقلة.
- مكافحة المستودعات الحيوانية: في بعض المناطق، يتم اللجوء لمكافحة القوارض البرية أو معالجة الكلاب المصابة لتقليل مصدر العدوى للذباب.
- تجنب الأنشطة الليلية: الحد من التواجد في المناطق الريفية أو الغابوية خلال فترات نشاط ذبابة الرمل (من الغروب حتى الفجر).
- الكشف المبكر والعلاج الجماعي: يساهم علاج المصابين بسرعة في تقليل كمية الطفيليات المتاحة في المجتمع، مما يقلل من احتمالية إصابة الحشرات الناقلة بالعدوى.

تشخيص داء الليشمانيات الجلدي
تؤكد مدونة HAEAT الطبية أن التشخيص الدقيق يتطلب تكاملاً بين التاريخ المرضي والفحص السريري والتحاليل المخبرية المتخصصة. تشمل خطوات التشخيص ما يلي:
- كشط الجلد (Skin Scraping): أخذ عينة من حافة القرحة النشطة وتلوينها بصبغة “جيمزا” للبحث عن طور “الأماستيجوت” (Amastigotes) داخل الخلايا البالعة تحت المجهر.
- الخزعة الجلدية (Biopsy): في الحالات غير الواضحة، يتم أخذ قطعة صغيرة من النسيج المصاب وفحصها نسيجياً للكشف عن التغيرات الالتهابية ووجود الطفيليات.
- اختبار تفاعل البوليميراز المتسلسل (PCR): يعتبر “المعيار الذهبي” حالياً، حيث يتميز بدقة عالية جداً في الكشف عن الحمض النووي للطفيليات وتحديد نوعها بدقة.
- الزراعة المخبرية (Culture): وضع عينات من القرحة في أوساط زراعية خاصة (مثل وسط NNN) لتحفيز نمو الطفيليات، وهي عملية قد تستغرق من أسبوع إلى ثلاثة أسابيع.
- اختبار “ليشمانين” الجلدي (اختبار مونتينيغرو): اختبار مناعي جلدي يعتمد على قياس رد فعل الجسم تجاه بروتينات الطفيل، وهو مفيد في الدراسات الوبائية ولكنه لا يميز بين العدوى الحالية والسابقة.
- الفحص المصلي: البحث عن الأجسام المضادة في الدم، وبالرغم من كونه مفيداً في الليشمانيا الحشوية، إلا أن قيمته محدودة في التشخيص النوعي لـ داء الليشمانيات الجلدي.
علاج لداء الليشمانيات الجلدي
يهدف البروتوكول العلاجي إلى تسريع التئام القرح، وتقليل حجم الندبات الناتجة، ومنع حدوث أي انتشار جهازي للطفيل. يعتمد اختيار العلاج على موقع الإصابة، عدد الآفات، والنوع المسبب للعدوى.
تغييرات نمط الحياة والعلاجات المنزلية المساعدة
على الرغم من أن العلاج الطبي ضروري للقضاء على الطفيل، إلا أن الرعاية المنزلية تلعب دوراً مكملاً:
- الحفاظ على نظافة القرحة: غسل المنطقة المصابة بالماء والصابون اللطيف يومياً لمنع التلوث البكتيري.
- التغطية المعقمة: استخدام ضمادات معقمة ونظيفة لتغطية القرحة، مما يمنع انتقال العدوى للآخرين ويمنع الحشرات من لدغ المنطقة المصابة.
- التغذية المتوازنة: تعزيز استهلاك الأطعمة الغنية بالزنك والبروتينات لدعم سرعة ترميم الأنسجة الجلدية.
الأدوية والعلاجات الطبية التخصصية
(وفقاً لمنظمة الصحة العالمية، تظل المركبات الأنتيمونية هي الدعامة الأساسية للعلاج في العديد من المناطق الموبوءة).
بروتوكولات علاج البالغين
- الأنتيمونات الخماسية (Pentavalent Antimonials): مثل “ستيبوجلوكونات الصوديوم” أو “أنتيمونيات الميغلومين”، وتُعطى إما بالحقن الموضعي داخل الآفة أو بالحقن العضلي/الوريدي لمدة تتراوح بين 10 إلى 21 يوماً.
- الميلتيفوسين (Miltefosine): هو الدواء الفموي الوحيد الفعال ضد داء الليشمانيات الجلدي، ويستخدم عادةً للحالات التي لا تستجيب للحقن أو الأنواع التي يُخشى من تحولها للشكل المخاطي.
- الأمفوتريسين ب (Amphotericin B): يستخدم في الحالات الشديدة أو المقاومة للأدوية الأخرى، ويتم إعطاؤه تحت إشراف طبي صارم نظراً لآثاره الجانبية على الكلى.
بروتوكولات علاج الأطفال
- العلاج الموضعي: يفضل البدء بالحقن الموضعي للأنتيمونات لتقليل السمية الجهازية التي قد تؤثر على أعضاء الطفل النامية.
- الباروموميسين (Paromomycin): دهان موضعي (مرهم) قد يُستخدم في حالات معينة من داء الليشمانيات الجلدي البسيط عند الأطفال لتجنب ألم الحقن.
- تعديل الجرعات: يتم حساب جرعات الأدوية بدقة شديدة بناءً على وزن الطفل، مع مراقبة وظائف الكبد والكلى والقلب دورياً خلال فترة العلاج.
العلاج بالتبريد (Cryotherapy) والعلاجات الحرارية الموضعية الحديثة
يُعد العلاج الفيزيائي بديلاً فعالاً أو مكملاً للأدوية. يستخدم العلاج بالتبريد (النيتروجين السائل) لتجميد الأنسجة المصابة وتدمير الخلايا التي تأوي الطفيليات، مما يحفز استجابة مناعية موضعية قوية. من جهة أخرى، أظهرت تقنيات “الحرارة الموضعية المحكومة” (Thermo-therapy) نجاحاً كبيراً، حيث يتم تسخين الآفة لدرجة حرارة معينة تقتل طفيليات الليشمانيا الحساسة للحرارة دون إتلاف الجلد السليم المحيط بها بشكل دائم.
تكنولوجيا النانو في تحسين نفاذية الأدوية عبر الجلد المصاب
يمثل استخدام “الجسيمات النانوية” طفرة في علاج داء الليشمانيات الجلدي. تُستخدم أنظمة توصيل دوائية معتمدة على الليبوسومات النانوية لتغليف الأدوية السامة (مثل الأمفوتريسين)، مما يسمح لها باختراق طبقات الجلد العميقة والوصول مباشرة إلى الخلايا البالعة المصابة. تساهم هذه التقنية في تقليل الجرعة الإجمالية المطلوبة وتقليل الآثار الجانبية الجهازية بشكل كبير، مما يوفر خياراً علاجياً أكثر أماناً وفعالية.
الطب البديل لداء الليشمانيات الجلدي
بالرغم من أن العلاج الطبي هو الخيار الوحيد للقضاء على طفيليات الليشمانيا، إلا أن هناك بعض الممارسات والحلول من الطب التكميلي التي قد تدعم عملية التئام الأنسجة. وتشدد بوابة HAEAT الطبية على أن هذه العلاجات لا تغني عن الأدوية التقليدية، بل تعمل كعوامل مساعدة:
- العسل الطبي (مانوكا): تشير بعض الدراسات إلى أن وضع العسل المعقم على القرح قد يساعد في مكافحة البكتيريا الثانوية وتحفيز نمو الأنسجة بفضل خصائصه المضادة للأكسدة.
- الكركمين (Curcumin): يُعرف بخصائصه المضادة للالتهاب، ويُدرس حالياً كمكمل غذائي قد يعزز استجابة الجهاز المناعي ضد الطفيليات أحادية الخلية.
- مستخلص الثوم: يحتوي الثوم على مركبات الكبريت التي تمتلك نشاطاً أولياً ضد بعض الطفيليات، لكن استخدامه الموضعي المباشر قد يسبب تهيجاً شديداً للجلد.
- الألوفيرا (الصبار): يساعد الجل المستخلص من الصبار في ترطيب الندبات الناتجة وتقليل الاحمرار والتهيج خلال مراحل التئام الجلد النهائية.
- الطين الحراري: استُخدم تاريخياً في بعض المناطق الريفية لتغطية القرح، لكنه يحمل مخاطر عالية للتلوث البكتيري ولا يُنصح به طبياً في الوقت الحالي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع داء الليشمانيات الجلدي تخطيطاً دقيقاً للمقابلة الطبية لضمان الحصول على التشخيص الصحيح في أسرع وقت.
ما يجب عليك فعله قبل الموعد
قم بتدوين تاريخ ظهور الآفة الجلدية بدقة، وهل بدأت كبثرة صغيرة أم قرحة مباشرة. أعد قائمة بالأماكن التي سافرت إليها في الأشهر الستة الماضية، خاصة المناطق الريفية أو الجبلية. كما يجب عليك تصوير الآفة في مراحل مختلفة لإطلاع الطبيب على سرعة تطورها.
ما تتوقعه من الطبيب المختص
سيطرح عليك الطبيب أسئلة حول وجود حكة أو ألم، وهل تعاني من أمراض مزمنة تضعف المناعة. قد يقوم الطبيب بإجراء “خزعة بالمقراض” أو كشط بسيط لحواف القرحة لأخذ عينات للمختبر، لذا كن مستعداً لإجراء تخدير موضعي بسيط في موقع الإصابة.
استخدام التطبيقات الذكية لتوثيق تطور الآفات الجلدية
يمكن للمرضى الآن استخدام تطبيقات الهواتف الذكية المعتمدة على تقنيات “التتبع الزمني” (Time-lapse) لتوثيق نمو القرحة. توفر هذه الصور بيانات كمية للطبيب حول معدل توسع الآفة واستجابتها الأولية للعلاجات الموضعية، مما يسمح بتعديل الخطط العلاجية بناءً على أدلة بصرية دقيقة وموثقة رقمياً.
مراحل الشفاء من داء الليشمانيات الجلدي
يمر الجلد المصاب بـ داء الليشمانيات الجلدي برحلة تعافي طويلة قد تستغرق عدة أشهر، وتتخلص هذه المراحل في النقاط التالية:
- مرحلة السكون الطفيلي: تبدأ مع بدء العلاج حيث تتوقف القرحة عن التوسع، ويبدأ الاحمرار المحيط بها في التراجع تدريجياً.
- مرحلة التنظيف الذاتي: يبدأ الجسم بالتخلص من الأنسجة الميتة (النخر) داخل القرحة، وقد تلاحظ خروج إفرازات مصلية أقل كثافة.
- تشكل النسيج الحبيبي: تظهر طبقة وردية رطبة في قاع القرحة، وهي علامة صحية على بدء بناء أوعية دموية وألياف كولاجين جديدة.
- مرحلة التقلص: تبدأ حواف القرحة في التحرك نحو المركز، مما يقلل من المساحة المفتوحة للجلد بشكل ملحوظ.
- مرحلة التندب: بعد الانغلاق الكامل، يتكون نسيج ليفي صلب يختلف في لونه وملمسه عن الجلد المحيط، وقد يكون غائراً أو بارزاً.
- إعادة التشكل (Remodeling): تستمر هذه المرحلة لعدة سنوات، حيث يحاول الجسم تحسين مرونة الندبة ولونها، وتلعب الكريمات السيليكونية دوراً هاماً هنا.
الأنواع الشائعة لداء الليشمانيات الجلدي
ينقسم المرض جغرافياً وبيولوجياً إلى فئتين رئيسيتين، لكل منهما خصائص وبائية محددة:
- ليشمانيا العالم القديم: تنتشر في أفريقيا، آسيا، وحوض المتوسط، وتسببها أنواع مثل L. major (التي تسبب قرحاً رطبة سريعة التطور) و L. tropica (التي تسبب قرحاً جافة ومزمنة).
- ليشمانيا العالم الجديد: تنتشر في أمريكا اللاتينية، وتسببها مجموعة L. mexicana و L. braziliensis، وتتميز الأخيرة بقدرتها العالية على الانتقال للأغشية المخاطية.
- الليشمانيا الجلدية الناكسة: نوع نادر يظهر فيه آفات جديدة حول ندبة قديمة بعد سنوات من الشفاء الظاهري.
- الليشمانيا الجلدية المنتشرة: حالة تصيب الأشخاص ذوي الاستجابة المناعية الضعيفة جداً، حيث تظهر مئات العقد الجلدية في جميع أنحاء الجسم دون تقرح.
التوزيع الجغرافي والوبائيات العالمية: لماذا ينتشر المرض الآن؟
وفقاً لبيانات منظمة الصحة العالمية، يتم تسجيل ما بين 700,000 إلى 1.2 مليون حالة جديدة من داء الليشمانيات الجلدي سنوياً. لا يقتصر انتشار المرض على المناطق الاستوائية فحسب، بل بدأ يزحف نحو الشمال نتيجة التغير المناخي الذي سمح لذبابة الرمل باستعمار مناطق جديدة في جنوب أوروبا ووسط آسيا. تلعب النزاعات المسلحة دوراً كارثياً في تحول المرض إلى وباء محلي، حيث تنهار نظم المكافحة البيئية وتزداد فرص التماس بين السكان والناقل الحشري في المخيمات العشوائية.
التأثير النفسي والاجتماعي للندبات الجلدية وكيفية التعامل معها
تترك الإصابة بـ داء الليشمانيات الجلدي أثاراً نفسية قد تفوق الألم الجسدي، وتتمثل في:
- فقدان الثقة بالنفس: خاصة عندما تقع الندبات في منتصف الوجه، مما يؤدي إلى تجنب المناسبات الاجتماعية.
- الوصم المرتبط بالفقر: يُنظر للمرض أحياناً كعلامة على تدني المستوى المعيشي، مما يعرض المصاب للتنمر.
- القلق المزمن: من احتمالية عودة المرض أو ظهور آفات جديدة في أماكن أخرى.
- الحاجة للدعم النفسي: تتطلب الحالات الشديدة جلسات علاج سلوكي لمساعدة المريض على تقبل التغيرات في مظهره الخارجي.
التغذية ودور الجهاز المناعي في تسريع التئام قرح الليشمانيا
تلعب التغذية دوراً محورياً في تحديد مسار العدوى بـ داء الليشمانيات الجلدي. يحتاج الجهاز المناعي إلى كميات كافية من الزنك وفيتامين سي لتعزيز قدرة الخلايا البالعة على قتل الطفيليات. كما أن نقص البروتين يؤدي إلى تأخر كبير في إنتاج الكولاجين اللازم لإغلاق القرح، مما يجعل الآفات أكثر عرضة للالتهاب المزمن. يُنصح المرضى باتباع نظام غذائي غني بمضادات الأكسدة لتقليل التلف النسيجي الناتج عن الجذور الحرة أثناء المعركة المناعية ضد الطفيل.
الأبحاث الجارية: هل نحن قريبون من لقاح فعال للبشر؟
تتسابق المراكز البحثية مثل “معهد باستور” لتطوير لقاح فعال ضد داء الليشمانيات الجلدي، وتشمل الجهود الحالية:
- اللقاحات الحية الموهنة: تعتمد على استخدام طفيليات معدلة وراثياً لتحفيز المناعة دون إحداث مرض حقيقي.
- لقاحات الحمض النووي (DNA Vaccines): تهدف لتدريب خلايا الجسم على إنتاج بروتينات طفيلية تحفز استجابة الخلايا التائية (T-cells).
- تقنية التلقيح بـ “الليشمانيا”: ممارسة قديمة يتم تحديثها الآن تحت رقابة طبية، حيث يتم تعريض الشخص لعدوى مسيطر عليها في مكان غير ظاهر لخلق مناعة دائمة.
خرافات شائعة حول داء الليشمانيات الجلدي
يدور حول هذا المرض الكثير من اللغط الذي يجب تصحيحه لضمان سلامة المجتمع:
- الخرافة: المرض ينتقل عن طريق اللمس أو المصافحة.
- الحقيقة: لا يمكن انتقال داء الليشمانيات الجلدي من شخص لآخر بالتماس المباشر؛ فالعدوى تتطلب وجود ذبابة الرمل كناقل حصري.
- الخرافة: الإصابة مرة واحدة تعني مناعة مدى الحياة ضد جميع الأنواع.
- الحقيقة: المناعة غالباً ما تكون نوعية؛ أي أن الإصابة بنوع معين لا تحميك بالضرورة من الأنواع الأخرى الموجودة في مناطق جغرافية مختلفة.
- الخرافة: المرض يصيب سكان الصحراء فقط.
- الحقيقة: ذبابة الرمل تتواجد في الغابات، المناطق الريفية المزدحمة، وحتى في بعض ضواحي المدن الكبرى.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية الصحية، نقدم لك هذه النصائح الجوهرية للتعامل مع داء الليشمانيات الجلدي:
- لا تعبث بالقشرة: محاولة إزالة القشرة التي تغطي القرحة يدوياً قد تؤدي إلى التهاب بكتيري وتعميق الندبة.
- استخدم هلام السيليكون: بمجرد انغلاق القرحة، ابدأ فوراً باستخدام كريمات السيليكون لتقليل سماكة الندبة وتوحيد لونها.
- الصبر هو المفتاح: العلاج قد لا يعطي نتائج فورية؛ الالتزام بالبروتوكول الدوائي حتى النهاية ضروري لمنع الانتكاس.
- الحماية المزدوجة: إذا كنت تعيش في منطقة موبوءة، استعمل المنفرات الحشرية والناموسيات معاً، فالحماية الواحدة قد لا تكفي.
أسئلة شائعة حول داء الليشمانيات الجلدي
كم تستغرق مدة علاج الليشمانيا الجلدية؟
تتراوح المدة عادةً بين 3 إلى 4 أسابيع من العلاج المكثف بالأدوية، لكن التئام القرحة بشكل كامل قد يستغرق من شهرين إلى ستة أشهر اعتماداً على حجم الآفة وكفاءة الجهاز المناعي.
هل تترك الليشمانيا ندبة في الوجه دائماً؟
للأسف، تترك معظم القرح ندبات دائمة، ولكن التدخل المبكر واستخدام التقنيات الحديثة مثل الليزر بعد الشفاء يمكن أن يحسن المظهر الجمالي للندبة بنسبة تصل إلى 80%.
هل يمكن أن تعود الليشمانيا بعد الشفاء؟
نعم، قد يحدث ما يسمى بالانتكاس الموضعي إذا لم يتم القضاء على جميع الطفيليات، أو قد يصاب الشخص بعدوى جديدة من نوع مختلف من طفيليات الليشمانيا.
الخاتمة
يبقى داء الليشمانيات الجلدي تحدياً صحياً يتطلب وعياً مجتمعياً وتدخلاً طبياً دقيقاً. من خلال فهم الأسباب، الالتزام بطرق الوقاية، وطلب العلاج المبكر، يمكننا الحد من الآثار المشوهة لهذا المرض. نتمنى أن يكون هذا الدليل من بوابة HAEAT الطبية قد وفر لكم المعرفة الشاملة لحماية أنفسكم وعائلاتكم.