يعد تزرق شبكي (Livedo reticularis) حالة وعائية جلدية فريدة تظهر على شكل نمط شبكي أرجواني أو مزرق تحت سطح الجلد مباشرة. تنتج هذه الظاهرة، وفقاً لـ مدونة حياة الطبية، عن اضطراب في تدفق الدم في الأوردة الدقيقة الموجودة في طبقة الأدمة.
تظهر هذه البقع الشبكية غالباً في الساقين، وهي تعكس بنية الدورة الدموية الطرفية وتأثرها بالمتغيرات الفسيولوجية أو المرضية المختلفة. يوضح موقع حياة الطبي أن فهم الطبيعة التشريحية لهذه الحالة هو المفتاح الأول للتمييز بين الحالات العارضة والحالات التي تستدعي تدخلاً طبياً.
ما هو تزرق شبكي؟
تزرق شبكي هو اضطراب جلدي وعائي يتسم بظهور بقع شبكية ناتجة عن انقباض الشعيرات الدموية أو بطء تدفق الدم الوريدي المحيطي. يعكس هذا النمط الشبكي بنية الشرايين الطرفية الصاعدة، حيث يؤدي انخفاض مستويات الأكسجين في الدم الموضعي إلى ظهور هذا اللون المميز عبر طبقات الجلد الرقيقة.
تشير الدراسات السريرية الموثقة في مجلة حياة الطبية إلى أن الحالة تحدث نتيجة انخفاض تدفق الدم في الشرايين المغذية للجلد، مما يؤدي إلى توسع الأوردة المحيطة بها واحتقانها بالدم غير المؤكسج، وهو ما يمنح الجلد مظهره “المرمري” المعروف طبياً باسم “Cutis marmorata”.
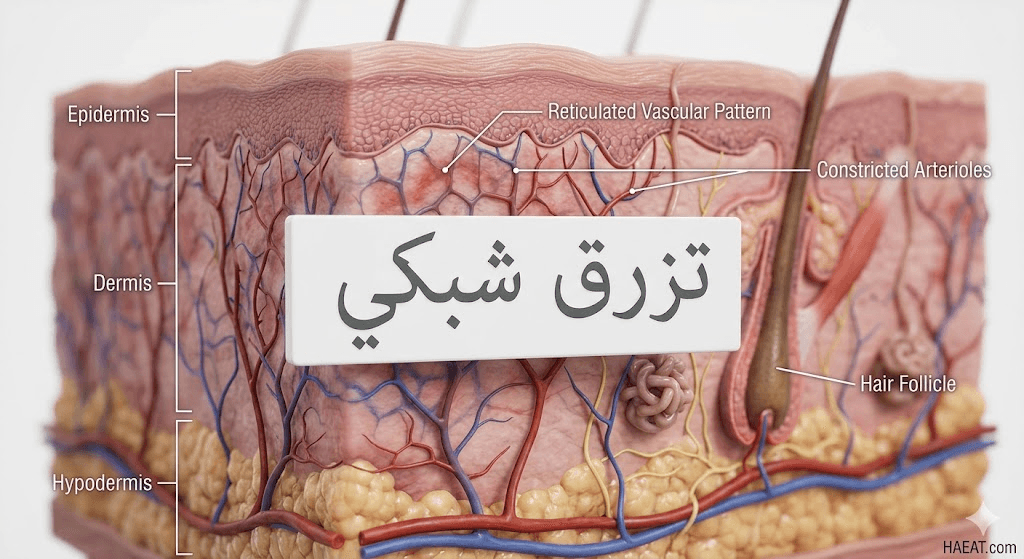
أعراض التغير اللوني الشبكي
تتنوع أعراض هذه الحالة بناءً على المسبب الأساسي، ولكنها تشترك في النمط البصري العام الذي يظهر بوضوح، خاصة في الأطراف السفلية، حيث تظهر البقع على هيئة شبكة صيد متصلة.
- ظهور نمط شبكي متصل (Net-like pattern) باللون الأرجواني أو الأحمر المزرق أو البني الباهت تحت الجلد.
- تمركز العلامات الشبكية غالباً في منطقة الفخذين والساقين، وقد تمتد في حالات معينة لتشمل الساعدين أو منطقة الجذع.
- زيادة وضوح حدة اللون والنمط الشبكي بشكل كبير عند التعرض لدرجات الحرارة المنخفضة أو التيارات الهوائية الباردة.
- اختفاء أو تلاشي اللون تماماً عند تدفئة المنطقة المصابة في الأنواع الفسيولوجية (العارضة) التي لا ترتبط بمرض عضوي.
- ثبات اللون وعدم تأثره بتغيير درجة الحرارة في الأنواع المرضية، وهو ما يعد علامة فارقة في التشخيص السريري الأولي.
- الشعور ببرودة ملحوظة في ملمس الجلد بالمناطق المصابة مقارنة بالمناطق المحيطة بها نتيجة نقص التروية الموضعية.
- احتمالية ترافق النمط مع شعور خفيف بالتنميل أو الوخز، خاصة عند الوقوف لفترات طويلة أو التعرض لبرد شديد.
- ظهور تقرحات صغيرة أو عقد جلدية مؤلمة في الحالات المتقدمة المرتبطة بالتهابات الأوعية الدموية العميقة.
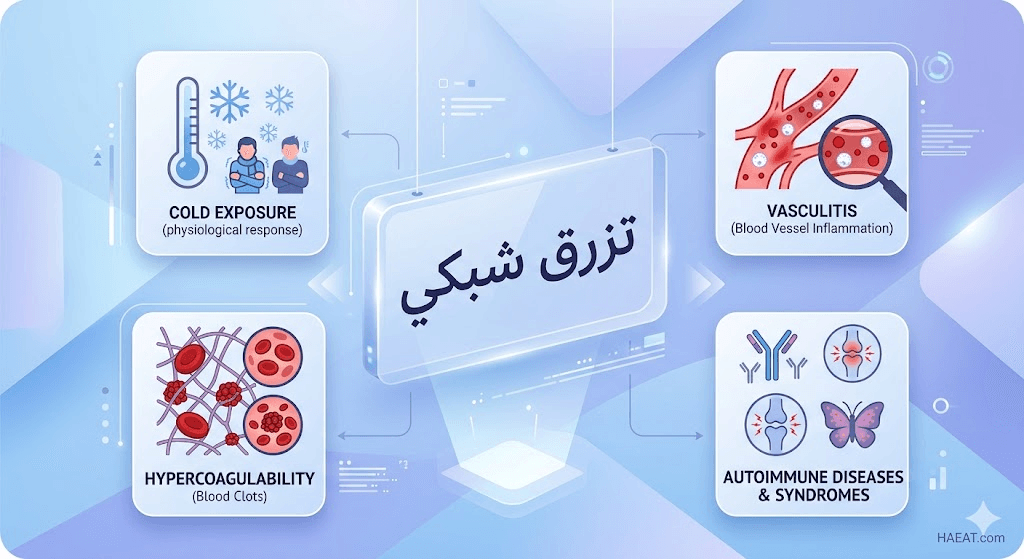
أسباب تزرق شبكي
تتعدد الأسباب الكامنة وراء ظهور تزرق شبكي، حيث تتراوح من استجابات طبيعية تماماً للبيئة المحيطة إلى مؤشرات قوية على وجود اضطرابات جهازية معقدة تتطلب تشخيصاً دقيقاً.
- التشنج الوعائي الفسيولوجي: يعد السبب الأكثر شيوعاً، وهو رد فعل طبيعي للأوعية الدموية تجاه البرد للحفاظ على حرارة الجسم المركزية ومنع فقدانها.
- أمراض المناعة الذاتية: تظهر الحالة كعرض جانبي لأمراض مثل الذئبة الحمامية الجهازية (SLE) والتهاب المفاصل الروماتويدي، حيث تهاجم المناعة جدران الأوعية.
- متلازمة الأجسام المضادة للفوسفوليبيد: وهي حالة تزيد من لزوجة الدم وخطر التجلط، وتؤدي لظهور النمط الشبكي بشكل دائم ومستمر لا يتأثر بالحرارة.
- اضطرابات لزوجة الدم: مثل حالات كثرة الحمر الحقيقية (Polycythemia vera) أو فرط كريات الدم البيضاء، مما يعيق التدفق السلس للدم في الشعيرات الدقيقة.
- الانسدادات الوعائية المجهرية: الناتجة عن انصمام الكوليسترول من الشرايين الكبيرة أو وجود خثرات دقيقة تسد المسارات الوريدية السطحية في الجلد.
- الآثار الجانبية للأدوية: ترتبط بعض الأدوية مثل “الأمانتادين” (المستخدم لعلاج باركنسون) و”الإنترفيرون” بظهور تزرق شبكي كأثر جانبي وعائي معروف.
- التهاب الأوعية الدموية (Vasculitis): يؤدي التهاب جدران الشرايين الصغيرة والمتوسطة إلى تدمير النمط الطبيعي للتدفق الدموي وظهور التبقعات الشبكية الدائمة.
- متلازمة سنييدون (Sneddon’s Syndrome): حالة وراثية نادرة تربط بين النمط الشبكي المستمر وزيادة مخاطر الإصابة بالسكتات الدماغية في سن مبكرة.
- العدوى الجهازية: قد يظهر النمط نتيجة التهابات مزمنة مثل السل، أو التهاب الكبد اليرقاني من النوع (C)، أو حتى في بعض حالات العدوى الفيروسية الحادة.
متى تزور الطبيب؟
تحديد الوقت المناسب لطلب الاستشارة الطبية المتخصصة من بوابة HAEAT الطبية يعد أمراً حيوياً للتمييز بين الظواهر العارضة والأمراض المزمنة التي قد تهدد سلامة الأعضاء الحيوية.
للبالغين
وفقاً لـ [Johns Hopkins Medicine]،يجب على البالغين مراقبة التغيرات الجلدية بدقة،وضرورة استشارة الطبيب في الحالات التالية لضمان التشخيص المبكر:
- إذا كان النمط الشبكي ثابتاً ولا يختفي عند تدفئة الجسم أو الانتقال إلى بيئة ذات درجة حرارة معتدلة.
- ظهور تقرحات جلدية مؤلمة أو بقع سوداء صغيرة (نخر) ضمن المناطق التي يظهر فيها النمط الشبكي الوعائي.
- ترافق التغير اللوني مع آلام شديدة في المفاصل، أو تعب مزمن غير مبرر، أو حمى متكررة تظهر دون سبب واضح.
- إذا لاحظ المريض تورماً في الأطراف أو تغيراً في سماكة الجلد وملمسه ليصبح أكثر صلابة أو شمعياً.
- وجود تاريخ عائلي مرضي للإصابة بالجلطات الوريدية العميقة أو السكتات الدماغية في أعمار تقل عن الخمسين عاماً.
للأطفال
عند الأطفال، غالباً ما يكون ظهور النمط الشبكي (المعروف بـ Cutis marmorata) استجابة فسيولوجية عادية لعدم اكتمال نضج الجهاز الوعائي، ولكن يجب الحذر في الحالات التالية:
- إذا كان التزرق الشبكي يظهر في جانب واحد من الجسم فقط (غير متماثل)، مما قد يشير إلى تشوهات وعائية خلقية.
- استمرار ظهور الشبكة الزرقاء حتى عندما يكون الطفل في حالة نشاط بدني أو في بيئة دافئة جداً لفترة طويلة.
- تزامن التغير الجلدي مع بطء ملحوظ في النمو الحركي أو وجود صعوبات في التنفس أو زرقة في الشفتين.
- ظهور بقع نزفية صغيرة (فرفرية) تحت الجلد بالتزامن مع النمط الشبكي، مما قد يشير إلى اضطراب في عوامل التجلط.
المؤشرات الحمراء (Red Flags) التي تستدعي التدخل الطبي الفوري
توجد حالات معينة تتطلب التوجه إلى قسم الطوارئ فوراً، حيث قد يكون تزرق شبكي علامة على انسداد وعائي حاد يهدد التروية الدموية للأنسجة.
- تغير لون الجلد في منطقة معينة إلى الأرجواني الداكن جداً مع فقدان الإحساس أو الشعور ببرودة جليدية مفاجئة.
- ظهور أعراض عصبية مفاجئة مثل ثقل اللسان، أو تدلي في عضلات الوجه، أو ضعف في قوة القبضة في أحد الجانبين.
- الألم المفاجئ والخارق في الساق الذي يترافق مع اختفاء النبض الطرفي، وهو ما يستدعي فحصاً فورياً للشرايين.
- ضيق التنفس الحاد أو ألم الصدر المتزامن مع ظهور النمط الشبكي، خوفاً من حدوث جلطة رئوية ناتجة عن تخثر وريدي عميق.
- وفقاً لـ موقع HAEAT الطبي، فإن ظهور فقاعات مائية أو تقرحات سريعة الانتشار فوق النمط الشبكي يعد مؤشراً على التهاب وعائي نخري حاد.
عوامل خطر الإصابة بـ تزرق شبكي
تتداخل العديد من العوامل البيئية والبيولوجية لتزيد من احتمالية ظهور هذا النمط الوعائي، حيث تساهم بعض السلوكيات أو الحالات المرضية المسبقة في إضعاف مرونة الشعيرات الدموية الطرفية.
- الجنس: تشير الإحصائيات السريرية إلى أن النساء أكثر عرضة للإصابة بالأنواع الفسيولوجية من هذه الحالة مقارنة بالرجال، خاصة في الفئات العمرية الشابة.
- العيش في مناطق باردة: التعرض المستمر لدرجات حرارة منخفضة دون تدفئة كافية يحفز التشنج الوعائي المستمر، مما يجعل النمط الشبكي أكثر ديمومة.
- التدخين واستهلاك التبغ: يؤدي النيكوتين إلى تضيق الأوعية الدموية بشكل حاد، مما يقلل من كفاءة التروية السطحية ويزيد من حدة تزرق شبكي.
- التاريخ المرضي المناعي: الإصابة المسبقة بأمراض مثل الذئبة أو متلازمة “رينود” تجعل الأوعية الدموية أكثر حساسية للتغيرات الحرارية والالتهابية.
- استخدام بعض العقاقير الطبية: تناول أدوية معينة لفترات طويلة، مثل الأمانتادين (Amantadine)، يعد عاملاً محفزاً قوياً لظهور التبقعات الشبكية الوعائية.
- اضطرابات التمثيل الغذائي للدهون: ارتفاع الكوليسترول والدهون الثلاثية يسهم في تكوين لويحات قد تسبب انصماماً مجهرياً في الشرايين الصغيرة المغذية للجلد.
- العمر: تزداد احتمالية الإصابة بالأنواع المرضية المرتبطة بانسداد الأوعية مع التقدم في السن، بينما يشيع النوع الفسيولوجي لدى الرضع والشباب.
- نمط الحياة الخامل: قلة النشاط البدني تضعف الدورة الدموية الطرفية وتؤدي إلى ركود الدم في الأوردة الصغيرة، مما يعزز ظهور المظهر الشبكي.
مضاعفات تزرق شبكي
تجاهل الأسباب الكامنة وراء هذه الحالة قد يؤدي إلى تدهور الحالة الصحية للأنسجة الجلدية والوعائية، مما ينتج عنه أضرار قد تكون دائمة أو صعبة العلاج.
- التقرحات الجلدية المزمنة: يؤدي نقص التروية الدموية المستمر إلى موت خلايا الجلد وتكون قروح مؤلمة، خاصة في منطقة الكاحلين والقدمين.
- نخر الجلد (Skin Necrosis): في الحالات الشديدة الناتجة عن انسداد كامل للأوعية، قد تموت الأنسجة المصابة وتتحول للون الأسود، مما يتطلب تدخلاً جراحياً.
- العدوى البكتيرية الثانوية: التقرحات الناتجة عن تزرق شبكي توفر بيئة خصبة للبكتيريا، مما قد يؤدي إلى التهاب الخلوي (Cellulitis) أو تسمم الدم.
- الألم العصبي الوعائي: الشعور بآلام حارقة أو وخز مستمر نتيجة تأثر الأعصاب الطرفية الدقيقة بنقص الأكسجين المزمن في المنطقة المصابة.
- تندب الجلد: حتى بعد الشفاء من التقرحات، قد يترك المرض ندوباً دائمة وتغيرات في صبغة الجلد تؤثر على المظهر الجمالي للأطراف.
- مضاعفات جهازية: إذا كان السبب هو متلازمة الأجسام المضادة للفوسفوليبيد، فإن المريض يواجه خطراً متزايداً للإصابة بجلطات الرئة أو السكتات الدماغية.
- فقدان الوظيفة الحركية الجزئي: نتيجة الألم والتقرحات، قد يحد المريض من حركته، مما يؤدي إلى ضعف العضلات وتصلب المفاصل في الأطراف المصابة.
الوقاية من تزرق شبكي
تعتمد استراتيجية الوقاية بشكل أساسي على إدارة العوامل البيئية وتحسين كفاءة الجهاز الوعائي من خلال تغييرات جوهرية في العادات اليومية.
- الحفاظ على دفء الجسم: ارتداء ملابس حرارية مناسبة في الأجواء الباردة وتجنب التعرض المفاجئ لتيارات الهواء البارد يقلل من نوبات التشنج الوعائي.
- الإقلاع الفوري عن التدخين: التوقف عن استهلاك النيكوتين يحسن بشكل ملحوظ من مرونة الشرايين ويزيد من تدفق الدم إلى سطح الجلد.
- ممارسة التمارين الرياضية بانتظام: تساعد الرياضة، وخاصة المشي، في تقوية عضلات الساقين التي تعمل كمضخة طبيعية لتحسين العودة الوريدية.
- تجنب الأدوية المسببة للتضيق الوعائي: استشارة الطبيب لاستبدال أي أدوية قد تزيد من حدة تزرق شبكي ببدائل أكثر أماناً على الدورة الدموية.
- ترطيب الجلد وحمايته: الحفاظ على سلامة الحاجز الجلدي يقلل من فرص حدوث تشققات قد تتطور إلى تقرحات وعائية صعبة الالتئام.
- إدارة الأمراض المزمنة: السيطرة الدقيقة على مستويات السكر في الدم وضغط الدم والكوليسترول تحمي الأوعية الدموية الدقيقة من التلف الهيكلي.
- الفحص الدوري للأطراف: مراجعة الطبيب عند ملاحظة أي تغيير في لون أو ملمس الجلد يضمن التدخل المبكر قبل حدوث مضاعفات خطيرة.
تشخيص تزرق شبكي
يتطلب تشخيص هذه الحالة منهجية متعددة التخصصات تجمع بين الفحص السريري الدقيق والتحاليل المخبرية المتقدمة لاستبعاد الأمراض الجهازية المرتبطة بالنمط الشبكي.
- الفحص البدني الشامل: يقوم الطبيب بتقييم نمط التبقع، ومدى انتشاره، وتأثره بالحرارة، ووجود أي علامات لضعف النبض الطرفي.
- الخزعة الجلدية العميقة (Deep Punch Biopsy): يتم أخذ عينة من الجلد تشمل طبقة الدهون تحت الجلد لفحص الأوعية الدموية تحت المجهر والتأكد من عدم وجود التهاب.
- تحاليل الدم المناعية: تشمل فحص الأجسام المضادة للنواة (ANA) والأجسام المضادة للفوسفوليبيد لاستبعاد أمراض المناعة الذاتية ومخاطر التجلط.
- اختبارات لزوجة الدم وعوامل التجلط: فحص سرعة الترسيب، وبروتين C، وبروتين S للكشف عن أي خلل في ميكانيكا تدفق الدم.
- التصوير بالموجات فوق الصوتية (Doppler): لتقييم كفاءة تدفق الدم في الشرايين والأوردة الكبيرة والتأكد من عدم وجود جلطات وريدية عميقة.
- تقنية تصوير الشعيرات الدموية (Capillaroscopy): فحص دقيق للشعيرات الدموية تحت المجهر لملاحظة أي تشوهات في شكلها أو كثافتها.
- فحوصات وظائف الأعضاء: تقييم وظائف الكلى والكبد للبحث عن أي مؤشرات لالتهابات وعائية جهازية قد تظهر على الجلد كنمط تزرق شبكي.
علاج تزرق شبكي
يهدف البروتوكول العلاجي إلى تحسين التدفق الدموي الطرفي ومعالجة السبب الجذري للحالة، مع التركيز على حماية الأنسجة من التلف الدائم.
نمط الحياة والعلاجات المنزلية
تعد التعديلات السلوكية حجر الزاوية في التعامل مع الحالات البسيطة والمتوسطة، حيث تساهم في تقليل وتيرة ظهور النمط الشبكي بشكل ملحوظ.
- استخدام الكمادات الدافئة (غير الساخنة) لتحفيز توسع الأوعية الدموية بشكل طبيعي وتخفيف التشنج.
- رفع الساقين عند الجلوس لفترات طويلة لتقليل الضغط الوريدي وتحسين تروية الشعيرات الدموية.
- ارتداء الجوارب الضاغطة في حالات القصور الوريدي، شريطة التأكد من عدم وجود انسداد شرياني حاد.
العلاج الدوائي
يتم تخصيص العلاج الدوائي بناءً على الفئة العمرية والسبب المكتشف بعد الفحوصات، مع مراقبة دقيقة للأعراض الجانبية.
للبالغين
تعتمد الخطة العلاجية للبالغين المصابين بـ تزرق شبكي على استخدام موسعات الأوعية الدموية ومضادات التجلط عند الحاجة.
- حاصرات قنوات الكالسيوم: مثل “نيفيديبين”، والتي تعمل على إرخاء العضلات الملساء في جدران الأوعية لزيادة التدفق.
- مضادات الصفائح الدموية: مثل الأسبرين بجرعات منخفضة لتقليل لزوجة الدم ومنع تكون الخثرات المجهرية.
- بنتوكسيفيلين: دواء يحسن من مرونة كريات الدم الحمراء، مما يسهل مرورها عبر الشعيرات الضيقة.
للأطفال
في معظم الحالات الطفولية، لا يتطلب الأمر علاجاً دوائياً مكثفاً، ويركز الأطباء على المراقبة والتدفئة.
- يتم اللجوء للأدوية فقط إذا ثبت وجود سبب مناعي أو جيني، وتكون الجرعات محسوبة بدقة بناءً على الوزن.
- التركيز على التغذية السليمة لضمان صحة الأوعية الدموية وتجنب المثيرات البيئية مثل البرودة الشديدة.
البروتوكولات الدوائية المتقدمة والموسعات الوعائية الحديثة
في الحالات التي لا تستجيب للعلاجات التقليدية، يتم استخدام بروتوكولات متقدمة تستهدف المسارات الالتهابية والوعائية العميقة.
- نظائر البروستاغلاندين (مثل إيلوبروست): تُعطى عن طريق الوريد في حالات نقص التروية الشديد لفتح الأوعية الدموية الطرفية المسدودة.
- العلاجات البيولوجية: تستخدم في حالات تزرق شبكي المرتبطة بالتهابات الأوعية الدموية المناعية لتهدئة النشاط المناعي المفرط.
دور العلاج بالأكسجين عالي الضغط في الحالات المستعصية
يمثل العلاج بالأكسجين عالي الضغط (HBOT) بارقة أمل للمرضى الذين يعانون من تقرحات مزمنة أو خطر نخر الأنسجة.
- يعمل هذا العلاج على زيادة كمية الأكسجين المذاب في بلازما الدم، مما يسمح بوصوله للأنسجة حتى في ظل وجود انسدادات وعائية.
- يساعد الأكسجين عالي الضغط في تحفيز نمو أوعية دموية جديدة (Angiogenesis) وتسريع عمليات التئام الجروح المستعصية.

الطب البديل وتزرق شبكي
على الرغم من أن العلاج الطبي التقليدي هو الأساس، إلا أن بعض ممارسات الطب التكميلي قد تساهم في تحسين الدورة الدموية الطرفية وتخفيف حدة الأعراض عند دمجها مع البروتوكول الدوائي.
- المكملات العشبية (مثل الجنكة بيلوبا): تُعرف بقدرتها على تحسين تدفق الدم في الشعيرات الدقيقة، لكن يجب استخدامها بحذر وتحت إشراف طبي لتجنب التفاعل مع مميعات الدم.
- الأحماض الدهنية (أوميغا-3): تساهم في تقليل الالتهابات الوعائية وتحسين مرونة جدران الشرايين، مما قد يقلل من ظهور النمط الشبكي الناتج عن الالتهاب.
- العلاج بالارتجاع البيولوجي (Biofeedback): تقنية تساعد المرضى على التحكم في استجابات أجسادهم للتوتر والبرد، مما قد يساعد في تقليل وتيرة التشنج الوعائي.
- الوخز بالإبر الصينية: تشير بعض التجارب المحدودة إلى دورها في تحفيز الأعصاب الطرفية وتحسين التروية، شريطة عدم وجود تقرحات مفتوحة في المنطقة.
- العلاج بالزيوت العطرية: استخدام زيت الزنجبيل أو زيت الفلفل الأسود في التدليك اللطيف (بعيداً عن التقرحات) لتحفيز الحرارة الموضعية وتدفق الدم.
- تقنيات الاسترخاء والتأمل: تساهم في خفض مستويات الأدرينالين الذي يعد مقبضاً طبيعياً للأوعية الدموية، مما يساعد في استرخاء الشعيرات الدموية السطحية.
الاستعداد لموعدك مع الطبيب
يتطلب التشخيص الدقيق لـ تزرق شبكي تعاوناً وثيقاً بين المريض والطبيب، حيث أن التفاصيل الصغيرة حول توقيت ظهور النمط الشبكي قد تختصر طريق العلاج.
ما يمكنك القيام به
- تدوين قائمة دقيقة بجميع الأدوية والمكملات الغذائية التي تتناولها حالياً، مع التركيز على أي أدوية بدأت في تناولها مؤخراً.
- تصوير النمط الشبكي في أوقات مختلفة (عند التعرض للبرد وبعد التدفئة) لعرضها على الطبيب إذا لم تكن العلامات واضحة وقت الموعد.
- تدوين تاريخ عائلي مفصل لأي أمراض مناعية، أو جلطات دموية، أو أمراض قلبية ظهرت في سن مبكرة لدى الأقارب.
- ملاحظة أي أعراض جهازية مرافقة مثل تقرحات الفم، أو تساقط الشعر، أو آلام المفاصل التي قد تشير إلى مرض ذئبة كامن.
ما تتوقعه من الطبيب
- سيقوم الطبيب بإجراء فحص سريري دقيق ومقارنة درجة حرارة الجلد في مناطق مختلفة من الجسم.
- طرح أسئلة حول مهنتك ومدى تعرضك لدرجات حرارة منخفضة أو مواد كيميائية معينة في بيئة العمل.
- قد يطلب إجراء اختبار “تحدي البرد” لمراقبة كيفية استجابة أوعيتك الدموية للتغيرات الحرارية تحت الملاحظة.
قائمة التحقق الذاتية (Self-Checklist) قبل دخول عيادة أمراض الدم
- هل يختفي النمط تماماً عند الضغط عليه بالأصابع؟
- هل تظهر الشبكة في الساقين فقط أم في مناطق أخرى من الجسم؟
- هل لاحظت وجود أي عقد صلبة تحت الجلد في المناطق المصابة بـ تزرق شبكي؟
- هل يترافق ظهور الشبكة مع ألم نابض أو حكة شديدة؟
مراحل الشفاء من تزرق شبكي
يعتمد الجدول الزمني للتعافي على السبب الكامن؛ فبينما تتلاشى الحالات الفسيولوجية بسرعة، تتطلب الحالات المرضية التزاماً طويل الأمد بالخطة العلاجية.
- المرحلة الأولى (الاستجابة الفورية): تبدأ بمجرد تدفئة الجسم أو إيقاف الدواء المحفز، حيث يلاحظ المريض تلاشي اللون الأرجواني خلال دقائق إلى ساعات.
- المرحلة الثانية (السيطرة الالتهابية): في الحالات المرتبطة بأمراض المناعة، تبدأ الأعراض في الاستقرار بعد 2-4 أسابيع من الالتزام بالعلاجات المثبطة للمناعة.
- المرحلة الثالثة (التئام الأنسجة): إذا كانت هناك تقرحات، فإن عملية الالتئام قد تستغرق من عدة أسابيع إلى شهور، اعتماداً على كفاءة التروية الدموية المكتسبة.
- المرحلة الرابعة (الوقاية المستدامة): وهي مرحلة طويلة الأمد تهدف للحفاظ على صحة الأوعية ومنع الانتكاسات من خلال تعديل نمط الحياة المستمر.
الأنواع الشائعة لتزرق شبكي
فهم النوع الذي تعاني منه يساعد في تحديد مستوى القلق المطلوب والمسار العلاجي الأمثل، حيث تختلف هذه الأنواع في ميكانيكية حدوثها.
- تزرق شبكي فسيولوجي (Livedo Reticularis Physiologica): استجابة طبيعية للبرد، تشيع لدى النساء الشابات والرضع، وتختفي تماماً مع التدفئة.
- تزرق شبكي مجهول السبب (Idiopathic): حالة مستمرة لا تختفي بالتدفئة، ولكن لا يمكن ربطها بأي مرض جهازي بعد إجراء كافة الفحوصات.
- التزرق الشبكي الثانوي (Secondary): النمط الذي يظهر كعرض لمرض آخر مثل التهاب الأوعية الدموية أو التجلط، وغالباً ما يكون غير متماثل ومصحوباً بألم.
- التزرق العنكبوتي (Livedo Racemosa): نوع يتميز بنمط شبكي مكسور وغير منتظم، وغالباً ما يرتبط بحالات خطيرة مثل متلازمة سنييدون.
الفرق بين التزرق الشبكي الفسيولوجي والأنواع المرضية الخطيرة
التمييز بين النوعين يكمن في “التناظر” و”الاستجابة للحرارة”؛ حيث أن تزرق شبكي الفسيولوجي يكون دائماً متماثلاً في كلا الجانبين من الجسم ويختفي كلياً عند دخول غرفة دافئة. في المقابل، تظهر الأنواع المرضية الخطيرة غالباً بشكل غير منتظم، وقد تتركز في ساق واحدة دون الأخرى، وتظل ثابتة اللون مهما بلغت درجة حرارة الغرفة، مما يشير إلى وجود انسداد ميكانيكي أو التهاب بنيوي في الأوعية.
التأثير النفسي والاجتماعي للتعايش مع التغيرات الجلدية الوعائية
قد يسبب المظهر الشبكي للجلد حرجاً اجتماعياً للمصابين، مما يؤثر على جودة حياتهم واختياراتهم للملابس والأنشطة الخارجية.
- الشعور بالقلق المستمر من نظرات الآخرين، خاصة في فصل الصيف عند ارتداء ملابس قصيرة.
- الرغبة في العزلة وتجنب الأنشطة الاجتماعية التي تتطلب الكشف عن الساقين مثل السباحة.
- الخوف من تفاقم الحالة وتحولها إلى تقرحات مشوهة، مما يؤدي إلى ضغوط نفسية مزمنة.
- التأثير على الثقة بالنفس، خاصة لدى المراهقين والشباب الذين يمثل المظهر الخارجي لديهم أهمية كبرى.
الدور المحوري للتغذية العلاجية في تحسين مرونة الأوعية الدموية
تلعب التغذية دوراً غير مباشر ولكن فعالاً في إدارة تزرق شبكي من خلال دعم صحة البطانة الوعائية وتقليل لزوجة الدم. التركيز على الأطعمة الغنية بمضادات الأكسدة، مثل التوت والسبانخ، يحمي جدران الشعيرات الدموية من التلف، بينما تساعد الأطعمة الغنية بالحمض الأميني “إل-أرجينين” في تحفيز إنتاج أكسيد النتريك، وهو موسع طبيعي للأوعية الدموية يساعد في الحفاظ على تدفق الدم بسلاسة.
الابتكارات التكنولوجية الحديثة في تصوير ومراقبة التدفق الدموي الشعيري
شهد الطب الحديث طفرة في تقنيات التشخيص غير الجراحية التي تسمح للأطباء برؤية الشعيرات الدموية تحت الجلد مباشرة وبدقة فائقة.
- تصوير الأوعية بالليزر دوبلر: تقنية توفر خريطة حرارية لتدفق الدم، مما يساعد في تحديد المناطق ذات التروية الضعيفة بدقة.
- المجهر الفيديو كابيلاروسكوبي: يسمح برؤية حلقات الشعيرات الدموية في ثنايا الأظافر والجلد للكشف عن التشوهات الهيكلية المبكرة.
- تطبيقات المراقبة الذكية: تقنيات ناشئة تسمح للمرضى بتصوير جلودهم عبر عدسات مكبرة مرتبطة بالهاتف وإرسالها للأطباء للمتابعة عن بُعد.
خرافات شائعة حول تزرق شبكي
- خرافة: التزرق الشبكي يعني أن الشخص يعاني دائماً من تجلط في الدم.
- الحقيقة: قد يكون مجرد رد فعل طبيعي للبرد ولا علاقة له بالتجلط في كثير من الحالات.
- خرافة: الحالة معدية وتنتقل عن طريق الملامسة.
- الحقيقة: هذا اضطراب وعائي داخلي لا ينتقل بأي شكل من الأشكال من شخص لآخر.
- خرافة: العلاج الوحيد هو الجراحة لتوسيع الأوعية.
- الحقيقة: معظم الحالات تُعالج بالتدفئة، تغيير نمط الحياة، أو الأدوية الفموية البسيطة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا مرجعاً طبياً، نقدم لك أسراراً سريرية للتعايش الآمن مع هذه الحالة:
- قاعدة الـ 20 دقيقة: إذا تعرضت للبرد، ابدأ بتدفئة أطرافك تدريجياً لمدة 20 دقيقة، وإذا لم يتغير اللون، ابدأ بالتفكير في استشارة الطبيب.
- سر الجوارب الفضية: ارتداء الجوارب المبطنة بخيوط الفضة يساعد في عكس حرارة الجسم والحفاظ على تروية الأطراف في الشتاء.
- الترطيب العكسي: استخدم مرطبات تحتوي على مواد تحفز الدورة الدموية مثل “الكافيين” أو “المنثول” (بعد استشارة الطبيب) لزيادة التدفق الموضعي.
- التنفس العميق: تعلم تقنيات التنفس البطني لتقليل نشاط الجهاز العصبي السمبثاوي الذي يقبض الأوعية الدموية.
أسئلة شائعة
هل يؤثر تزرق شبكي على الحمل؟
في معظم الحالات لا يؤثر، ولكن إذا كان مرتبطاً بمتلازمة الأجسام المضادة للفوسفوليبيد، فإنه يتطلب متابعة دقيقة لمنع حدوث تجلطات في المشيمة.
هل يمكن ممارسة الرياضة مع وجود هذا النمط؟
نعم، الرياضة مفيدة جداً لتحسين الدورة الدموية، ولكن يفضل تجنب الرياضات العنيفة إذا كانت هناك تقرحات جلدية قائمة.
هل يختفي النمط الشبكي مع تقدم العمر؟
النوع الفسيولوجي غالباً ما يتحسن أو يختفي، أما الأنواع المرتبطة بأمراض مزمنة فتعتمد على مدى السيطرة على المرض الأساسي.
الخاتمة
يظل تزرق شبكي ظاهرة وعائية تتطلب وعياً وحذراً في التعامل؛ فبينما قد تكون مجرد استجابة بريئة للبرد، فإنها في أحيان أخرى تعمل كجرس إنذار مبكر لأمراض تستدعي الاهتمام. إن الالتزام بتدفئة الجسم، واتباع نمط حياة صحي، والاستشارة الطبية عند الضرورة، هي المفاتيح الثلاثة للتعايش الآمن والحفاظ على صحة وجمال الجلد.