التهاب الشبكية الصباغي (Retinitis pigmentosa) هو مجموعة من الاضطرابات الوراثية النادرة التي تتضمن فقدان الخلايا في الشبكية وتدهورها التدريجي. في مدونة حياة الطبية، نسلط الضوء على هذا المرض الذي يؤثر على قدرة العين في استجابتها للضوء، مما يسبب صعوبات في الرؤية تنتهي غالباً بفقدان البصر الجانبي.
ما هو التهاب الشبكية الصباغي؟
يعتبر التهاب الشبكية الصباغي اضطراباً وراثياً تنكسياً يصيب العين، حيث يؤدي إلى تحلل وتلف الخلايا المستقبلة للضوء (المخاريط والعصي) الموجودة في الشبكية. يوضح موقع حياة الطبي أن هذا المرض يبدأ غالباً في مرحلة الطفولة أو المراهقة، ويتطور ببطء ليؤدي إلى تضيق تدريجي في المجال البصري.
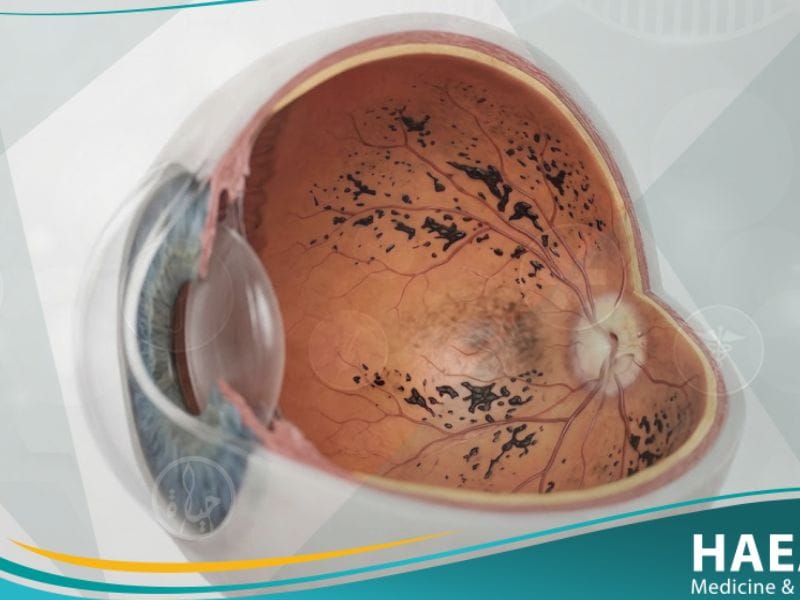
تعد الشبكية هي الطبقة الحساسة للضوء التي تبطن الجزء الخلفي من العين، وهي المسؤولة عن تحويل الأشعة الضوئية إلى نبضات عصبية يرسلها العصب البصري للدماغ. عند حدوث التهاب الشبكية الصباغي، تبدأ هذه الخلايا بالموت تدريجياً، مما يعطل هذه الدورة الحيوية ويؤدي إلى ظهور ترسبات صبغية داكنة على سطح الشبكية يمكن للطبيب رؤيتها أثناء الفحص.

أعراض التهاب الشبكية الصباغي
تختلف حدة الأعراض وتوقيت ظهورها من شخص لآخر بناءً على النمط الجيني المصاب، ولكن يحدد موقع HAEAT الطبي مجموعة من العلامات السريرية الأكثر شيوعاً التي تشمل:
- العشى الليلي (Nyctalopia): يعد الصعوبة البالغة في التكيف مع الظلام أو الرؤية في الإضاءة الخافتة هي العرض الأول والأكثر وضوحاً لهذا المرض.
- فقدان الرؤية المحيطية: وهو ما يعرف بـ “الرؤية النفقية”، حيث يشعر المريض وكأنه ينظر من خلال نفق ضيق نتيجة تدهور الخلايا الموجودة على أطراف الشبكية.
- مشاكل في رؤية الألوان: في المراحل المتقدمة، قد يواجه المصاب بـ التهاب الشبكية الصباغي صعوبة في التمييز بين الألوان أو تباينها.
- الرؤية المركزية المشوشة: مع تقدم المرض، قد تتأثر “البقعة” المسؤولة عن الرؤية المركزية الحادة، مما يجعل القراءة أو التعرف على الوجوه أمراً صعباً.
- الومضات الضوئية (Photopsia): قد يرى المرضى ومضات من الضوء أو “شرر” في مجال رؤيتهم، وهو ما يشير إلى اضطراب في وظيفة المستقبلات الضوئية.
- الحساسية المفرطة للضوء الساطع: يجد المرضى صعوبة في تحمل الإضاءة القوية أو التغيرات المفاجئة من الظلام إلى الضوء.
- بطء التكيف البصري: يحتاج المصاب بـ التهاب الشبكية الصباغي وقتاً أطول بكثير من الشخص الطبيعي للتكيف عند الانتقال من غرفة مشمسة إلى أخرى مظلمة.

أسباب التهاب الشبكية الصباغي
يحدث التهاب الشبكية الصباغي نتيجة طفرات في واحد أو أكثر من 50 جيناً مختلفاً تحمل التعليمات الخاصة بصنع البروتينات اللازمة لعمل خلايا الشبكية. تشير مدونة HAEAT الطبية إلى أن هذه الطفرات الجينية تؤدي إلى إرسال تعليمات خاطئة للخلايا، مما يسبب إنتاج بروتينات سامة أو نقص في البروتينات الضرورية.
- الوراثة الصبغية الجسدية السائدة: يحتاج الشخص إلى نسخة واحدة فقط من الجين المتحور من أحد الوالدين ليصاب بالمرض.
- الوراثة الصبغية الجسدية المتنحية: يتطلب الأمر وجود نسختين من الجين المتحور (نسخة من كل والد)، وفي هذه الحالة قد يكون الوالدان حاملين للمرض دون ظهور أعراض عليهما.
- الوراثة المرتبطة بالكروموسوم X: ينتقل الجين من الأم (الناقلة) إلى أبنائها الذكور، وغالباً ما تكون الأعراض لدى النساء الحاملات للجين طفيفة أو معدومة.
- الطفرات الجينية العفوية: في حالات نادرة، قد يظهر التهاب الشبكية الصباغي لدى شخص ليس لديه تاريخ عائلي سابق للمرض نتيجة طفرة جينية جديدة.
- خلل في الصباغ البصري (Rhodopsin): تؤدي بعض الطفرات إلى خلل في بروتين الرودوبسين المسؤول عن امتصاص الضوء في خلايا العصي، مما يسرع من موتها.
متى تزور الطبيب؟
إن الكشف المبكر عن التهاب الشبكية الصباغي يلعب دوراً محورياً في إدارة الحالة وتأخير تدهور البصر قدر الإمكان. وفقاً لـ المعهد الوطني للعيون (NEI)، فإن الفحوصات الدورية الشاملة هي الوسيلة الوحيدة لتشخيص المرض قبل وصوله لمراحل حرجة.
العلامات التحذيرية عند البالغين
يجب على البالغين حجز موعد فوراً في مجلة حياة الطبية إذا لاحظت تعثراً متكرراً في الأماكن المظلمة أو صعوبة مفاجئة في القيادة ليلاً. كما أن ملاحظة تراجع في القدرة على رؤية الأشياء الموجودة على الجوانب دون تحريك الرأس تستدعي فحصاً دقيقاً لقاع العين واستجابة الشبكية الكهربائية.
المؤشرات المبكرة لدى الأطفال
قد لا يتمكن الأطفال من التعبير عن مشاكل الرؤية، لذا يجب على الوالدين مراقبة سلوكيات مثل الخوف غير المبرر من الظلام، أو الاصطدام المتكرر بالأثاث في المساء. يشير الخبراء في بوابة HAEAT الطبية إلى أن الأطفال الذين يجدون صعوبة في ممارسة الأنشطة الرياضية التي تتطلب رؤية واسعة النطاق قد يحتاجون إلى تقييم جيني وبصري شامل لاستبعاد التهاب الشبكية الصباغي.
التحضير للاختبارات الجينية المتقدمة وفحص الناقلين
إذا كان هناك تاريخ عائلي معروف للمرض، فإن زيارة طبيب متخصص في الأمراض الوراثية للعيون تصبح ضرورية قبل التخطيط للإنجاب. تساعد الاختبارات الجينية في تحديد الجين المسؤول بدقة، مما يمهد الطريق لفهم احتمالية انتقال التهاب الشبكية الصباغي للأجيال القادمة، ويفتح الباب أمام خيارات العلاج الجيني الحديثة التي تستهدف طفرات محددة مثل جين RPE65.
عوامل خطر الإصابة بـ التهاب الشبكية الصباغي
تعد الوراثة هي العامل الأساسي والوحيد تقريباً في تطور هذه الحالة، حيث ينتقل الخلل الجيني عبر الأجيال بطرق معقدة. تتضمن عوامل الخطر الرئيسية التي تزيد من احتمالية ظهور التهاب الشبكية الصباغي ما يلي:
- التاريخ العائلي: وجود فرد واحد أو أكثر في العائلة مصاب بالمرض يرفع احتمالية الإصابة بشكل كبير، خاصة في حالات الوراثة السائدة.
- زواج الأقارب: يزيد زواج الأقارب من فرص التقاء الجينات المتنحية المعيبة، مما يؤدي لظهور حالات التهاب الشبكية الصباغي لدى الأبناء حتى لو كان الآباء سليمين ظاهرياً.
- الإصابة بمتلازمات وراثية: يرتبط المرض بمتلازمات أخرى مثل “متلازمة أوشر” (Usher Syndrome) التي تجمع بين فقدان السمع واعتلال الشبكية.
- الجنس: تشير الدراسات إلى أن الرجال قد يكونون أكثر عرضة لأنماط معينة من المرض، وتحديداً النمط المرتبط بالكروموسوم X.
- العمر: رغم أنه مرض وراثي، إلا أن الأعراض قد تظل كامنة وتبدأ في الظهور بوضوح في العقد الثاني أو الثالث من العمر.
مضاعفات التهاب الشبكية الصباغي
لا يتوقف تأثير التهاب الشبكية الصباغي عند ضعف الرؤية فقط، بل قد يمتد ليشمل مضاعفات بصرية ونفسية تتطلب تدخلاً طبياً مستمراً. من أبرز هذه المضاعفات:
- إعتام عدسة العين (Cataract): يصاب مرضى التهاب الشبكية الصباغي بمرض “الساد” في سن مبكرة مقارنة بغيرهم، وغالباً ما يكون من النوع تحت المحفظة الخلفي.
- الوذمة البقعية الكيسية (CME): تراكم السوائل في مركز الشبكية (البقعة)، مما يؤدي إلى تدهور حاد في الرؤية المركزية والقدرة على القراءة.
- فقدان البصر الكلي: في بعض الحالات المتقدمة، قد يؤدي التحلل المستمر للمستقبلات الضوئية إلى فقدان القدرة على إدراك الضوء تماماً.
- الاضطرابات النفسية: يؤدي فقدان الاستقلالية البصرية إلى زيادة معدلات القلق والاكتئاب المزمن لدى المصابين.
- الانفصال الشبكي: في حالات نادرة، قد يزداد خطر حدوث تمزقات أو انفصال في طبقات الشبكية نتيجة التغيرات التنكسية.
الوقاية من التهاب الشبكية الصباغي
بما أن التهاب الشبكية الصباغي ناتج عن طفرات جينية، فلا توجد وسيلة لمنع حدوثه جينياً حتى الآن، ولكن يمكن اتباع استراتيجيات وقائية لتبطئة وتيرة تدهور الخلايا:
- الحماية من الأشعة فوق البنفسجية: ارتداء نظارات شمسية طبية تحجب 100% من الأشعة فوق البنفسجية يحمي الشبكية الحساسة من الإجهاد التأكسدي.
- تجنب التدخين: يزيد التدخين من تلف الأوعية الدموية الدقيقة في العين، مما يسرع من وتيرة موت خلايا الشبكية.
- الاستشارة الوراثية: إجراء الفحوصات الجينية قبل الزواج للأسر التي لديها تاريخ مع المرض للحد من انتقاله للأجيال القادمة.
- النظام الغذائي الغني بمضادات الأكسدة: التركيز على الأطعمة التي تحتوي على اللوتين والزياكسانثين لحماية ما تبقى من المستقبلات الضوئية.
- الفحص الدوري الشامل: زيارة طبيب العيون كل 6 أشهر لمراقبة ضغط العين وحالة البقعة واكتشاف أي مضاعفات مثل الساد مبكراً.

تشخيص التهاب الشبكية الصباغي
يعتمد تشخيص التهاب الشبكية الصباغي على مجموعة من الاختبارات الوظيفية والتصويرية الدقيقة التي تهدف إلى تقييم مدى الضرر في طبقات الشبكية. وفقاً لبروتوكولات (Johns Hopkins Medicine)، تشمل خطوات التشخيص:
- تخطيط كهربائية الشبكية (ERG): يقيس هذا الاختبار الاستجابات الكهربائية لخلايا الشبكية للضوء، وهو “المعيار الذهبي” لتشخيص المرض وتحديد نوع الخلايا المتأثرة (العصي أو المخاريط).
- اختبار المجال البصري (Perimetry): يستخدم لرسم خريطة للرؤية المحيطية وتحديد حجم “البقع العمياء” أو ضيق النفق البصري.
- التصوير المقطعي للتماسك البصري (OCT): يقدم صوراً مقطعية عالية الدقة لطبقات الشبكية، ويستخدم بشكل أساسي للكشف عن الوذمة البقعية الكيسية.
- تصوير قاع العين بالفلورسين: يساعد في رؤية الترسبات الصبغية التي تشبه “شويكات العظام” وتحديد مدى سلامة الأوعية الدموية.
- الاختبار الجيني: سحب عينة دم أو لعاب لتحديد الطفرة الجينية المحددة، وهو أمر ضروري للأهلية لبعض العلاجات الجينية الحديثة.
علاج التهاب الشبكية الصباغي
لا يوجد علاج نهائي وشامل لمرض التهاب الشبكية الصباغي حتى اللحظة، ولكن تهدف العلاجات الحالية إلى الحفاظ على الرؤية المتبقية وتحسين جودة الحياة من خلال مسارات متعددة.
نمط الحياة والوسائل المساعدة للبصر
تعتبر أدوات الرؤية الضعيفة حلاً عملياً للمرضى، حيث تشمل العدسات المكبرة، التلسكوبات المحمولة، والبرمجيات التي تحول النص إلى صوت. يساعد تحسين الإضاءة في المنزل وتجنب العوائق الأرضية في الحد من الحوادث الناتجة عن ضيق المجال البصري لدى المصابين بـ التهاب الشبكية الصباغي.
العلاجات الدوائية والفيتامينات
أثبتت بعض الدراسات السريرية أن تناول مكملات غذائية معينة تحت إشراف طبي دقيق قد يبطئ من تقدم المرض:
- فيتامين أ (Palmitate): تشير الأبحاث إلى أن تناول جرعة محددة (15,000 وحدة دولية) يومياً قد يبطئ تدهور وظيفة الشبكية لدى بعض البالغين.
- حمض دوكوساهيكسانويك (DHA): وهو حمض دهني من نوع أوميغا 3 قد يساهم في دعم استقرار الخلايا المستقبلة للضوء.
- اللوتين: مكمل غذائي يساعد في حماية الرؤية المركزية من خلال تعزيز كثافة الصبغ البقعي.
بروتوكولات البالغين
بالنسبة للبالغين المصابين بـ التهاب الشبكية الصباغي، يتم التركيز على موازنة جرعات فيتامين أ مع مراقبة وظائف الكبد باستمرار، وتجنب جرعات فيتامين هـ (Vitamin E) العالية التي قد تسرع من تدهور البصر في بعض الأنماط الجينية.
اعتبارات خاصة للأطفال
يتطلب علاج الأطفال المصابين بـ التهاب الشبكية الصباغي حذراً شديداً؛ حيث لا يُنصح بجرعات عالية من فيتامين أ بسبب مخاطر السمية المحتملة على نموهم. يتم التركيز بدلاً من ذلك على التأهيل البصري المبكر وضمان بيئة تعليمية مناسبة لمستوى رؤيتهم.
زراعة الشبكية الاصطناعية (Argus II) والتقنيات التعويضية
تمثل “العين البيونية” طفرة للمرضى الذين فقدوا بصرهم تماماً نتيجة التهاب الشبكية الصباغي. يعتمد نظام (Argus II) على كاميرا مثبتة في نظارة ترسل إشارات لاسلكية إلى مصفوفة أقطاب كهربائية مزروعة على سطح الشبكية، مما يسمح للمريض بإدراك الأنماط الضوئية والحركة.
العلاج الجيني المتطور (Luxturna) ومستقبل كريسبر
يعد عقار “لوكستورنا” (Luxturna) أول علاج جيني معتمد يستهدف طفرة محددة في جين RPE65. يعمل العلاج عن طريق حقن نسخة سليمة من الجين مباشرة تحت الشبكية، مما يعيد إنتاج البروتينات الضرورية ويحسن الرؤية الوظيفية بشكل ملحوظ. كما تفتح تقنية “كريسبر” (CRISPR) الباب مستقبلاً لتعديل الجينات المعيبة داخل العين بدقة متناهية لعلاج كافة أنماط التهاب الشبكية الصباغي.
الطب البديل والتهاب الشبكية الصباغي
يبحث الكثير من المرضى عن حلول خارج الإطار التقليدي للتعامل مع التهاب الشبكية الصباغي. من الضروري التأكيد على أن هذه العلاجات لا تشفي المرض، ولكنها تهدف أحياناً لتحسين الدورة الدموية أو الحالة النفسية، وذلك وفقاً للآتي:
- الوخز بالإبر الصينية: تشير بعض التقارير الفردية إلى تحسن مؤقت في الحساسية الضوئية، لكن لا توجد دراسات سريرية واسعة تثبت قدرتها على استعادة البصر المفقود في حالات التهاب الشبكية الصباغي.
- نبات الجنكة (Ginkgo Biloba): يُعتقد أنها تحسن التروية الدموية للعين، إلا أن فاعليتها في علاج التهاب الشبكية الصباغي لا تزال محل جدل طبي وتطلب حذراً بسبب تداخلاتها مع الأدوية المسيلة للدم.
- الأكسجين عالي الضغط: لم تثبت الأبحاث الموثقة في (Cochrane Library) أي فائدة ملموسة لاستخدام الأكسجين عالي الضغط في إيقاف تدهور الشبكية.
- المكملات العشبية: يروج البعض للأعشاب الغنية بالأنثوسيانين، ورغم فائدتها كمضادات أكسدة، إلا أنها لا تعالج الطفرة الجينية المسببة لمرض التهاب الشبكية الصباغي.
- التأمل وتمارين الاسترخاء: تلعب دوراً هاماً في تقليل التوتر النفسي المصاحب لفقدان البصر التدريجي، مما يحسن جودة حياة المريض بشكل غير مباشر.
الاستعداد لموعدك مع الطبيب
تتطلب زيارة المختص تحضيراً جيداً لضمان الحصول على التشخيص الدقيق وإدارة مرض التهاب الشبكية الصباغي بفعالية.
ما يجب عليك فعله قبل الموعد
يُنصح بتدوين جميع الأعراض التي تشعر بها، حتى تلك التي تبدو غير مرتبطة بالعين، مثل مشاكل السمع أو التوازن. قم بإعداد قائمة بالأدوية والمكملات التي تتناولها، واجمع المعلومات حول التاريخ المرضي للعائلة فيما يخص التهاب الشبكية الصباغي أو أي أمراض بصرية وراثية أخرى.
ما الذي تتوقعه من طبيب العيون
سيقوم الطبيب بإجراء فحص قاع العين وتوسيع الحدقة، وقد يطلب اختبارات متقدمة مثل قياس الاستجابة الكهربائية للشبكية. سيسألك الطبيب عن توقيت ملاحظتك للعشى الليلي لأول مرة، وكيف يؤثر ضيق المجال البصري الناتج عن التهاب الشبكية الصباغي على أنشطتك اليومية مثل القيادة أو المشي ليلاً.
الأسئلة الجوهرية حول مآل المرض (Prognosis)
من المهم سؤال الطبيب عن الجين المسبب لحالتك من التهاب الشبكية الصباغي؛ فهذا يحدد سرعة تطور المرض وخيارات العلاج المتاحة. استفسر أيضاً عن الأبحاث الجارية التي قد تكون مناسبة لحالتك، وعن الخدمات التأهيلية المتوفرة لمساعدتك في التكيف مع تغيرات الرؤية.
مراحل الشفاء من التهاب الشبكية الصباغي
يجب توضيح أن “الشفاء” في حالة التهاب الشبكية الصباغي لا يعني عودة البصر كما كان، بل يعني الوصول إلى حالة من “الاستقرار البصري” والتكيف التام. تمر هذه العملية بعدة مراحل:
- مرحلة التقبل والوعي: فهم طبيعة المرض الوراثية وتقبل الحاجة لتغيير نمط الحياة.
- مرحلة التأهيل البصري: تعلم استخدام الوسائل المساعدة، مثل النظارات المزودة بمرشحات ضوئية خاصة لمرضى التهاب الشبكية الصباغي.
- مرحلة التعديل البيئي: تهيئة المنزل والإضاءة لتقليل مخاطر السقوط والحوادث.
- مرحلة الاستقرار الجيني: البدء في علاجات مثل “لوكستورنا” إذا كانت الحالة متوافقة جينياً، مما يوقف تدهور التهاب الشبكية الصباغي.
- مرحلة الدمج المجتمعي: العودة لممارسة الأنشطة المهنية والاجتماعية باستخدام التقنيات التعويضية الحديثة.
الأنواع الشائعة لالتهاب الشبكية الصباغي
يظهر التهاب الشبكية الصباغي في صور متعددة، ويصنف طبياً بناءً على الأعراض المصاحبة والنمط الوراثي:
- التهاب الشبكية الصباغي غير المتلازمي: وفيه يقتصر الضرر على العين فقط، وهو النوع الأكثر شيوعاً.
- متلازمة أوشر (Usher Syndrome): يتميز بوجود فقدان للسمع منذ الولادة أو في سن مبكرة، مترافقاً مع أعراض التهاب الشبكية الصباغي.
- متلازمة باردت-بيدل (Bardet-Biedl Syndrome): تتضمن أعراضاً إضافية مثل السمنة، وجود أصابع زائدة، واضطرابات كلوية بجانب تدهور الشبكية.
- مرض “ريفسم” (Refsum Disease): نوع نادر ينتج عن تراكم حمض الفيتانيك، ويعد من الأنواع القليلة التي يمكن إدارتها جزئياً عبر الحمية الغذائية.
- التنكس المخروطي العصوي: يبدأ بتدهور الرؤية المركزية والألوان قبل تأثر الرؤية المحيطية، وهو عكس المسار التقليدي لمرض التهاب الشبكية الصباغي.
التأثير الوراثي وأنماط الانتقال الجيني
يعتبر فهم الوراثة مفتاح التنبؤ بمسار التهاب الشبكية الصباغي. في النمط “الصبغي الجسدي السائد”، يميل المرض للظهور في سن متأخرة ويكون التقدم بطيئاً. أما النمط “المتنحي”، فغالباً ما تظهر أعراض التهاب الشبكية الصباغي في مرحلة الطفولة وتكون أكثر حدة. النمط “المرتبط بالكروموسوم X” يعتبر الأصعب، حيث يصاب الذكور بفقدان بصر مبكر وشديد، مما يتطلب تدخلاً تأهيلياً مكثفاً منذ الصغر لمواجهة تبعات التهاب الشبكية الصباغي.
التغذية والمكملات الغذائية لدعم صحة الشبكية
تلعب التغذية دوراً مسانداً في حماية الخلايا المتبقية من التلف التأكسدي لدى المصابين. تشمل العناصر الأساسية:
- اللوتين والزياكسانثين: يوجدان في الخضروات الورقية الداكنة ويحميان “البقعة” في حالات التهاب الشبكية الصباغي.
- أحماض أوميغا 3: تساهم في الحفاظ على مرونة أغشية الخلايا المستقبلة للضوء.
- فيتامين أ (بالميتات): يجب تناوله فقط تحت إشراف طبي لمنع السمية، حيث يساعد في دعم وظيفة “العصي” في شبكية المصاب بـ التهاب الشبكية الصباغي.
- الزنك والنحاس: معادن ضرورية لعمل الأنزيمات داخل أنسجة الشبكية، ولكن بجرعات محددة بدقة.
الأبحاث السريرية الجارية والعلاجات الواعدة بالخلايا الجذعية
يتجه المستقبل نحو علاجات تهدف لاستبدال الخلايا التالفة في التهاب الشبكية الصباغي. تهدف أبحاث الخلايا الجذعية إلى زراعة خلايا سليمة في الشبكية لتنمو وتتصل بالعصب البصري. كما تدرس تقنيات “البصريات الوراثية” (Optogenetics) تحويل خلايا الشبكية الأخرى غير الحساسة للضوء إلى خلايا قادرة على استشعار الضوء، مما يوفر أملاً جديداً للمصابين بمراحل متقدمة من التهاب الشبكية الصباغي.
التأثير النفسي والاجتماعي وكيفية التعايش
يتجاوز التهاب الشبكية الصباغي كونه مشكلة بصرية ليصبح تحدياً نفسياً كبيراً. تظهر الدراسات أن فقدان البصر التدريجي يسبب شعوراً بالعزلة، لذا فإن الانضمام لمجموعات الدعم يقلل من حدة الاكتئاب. تعلم استخدام العصا البيضاء أو الاستعانة بكلاب المساعدة يعزز من ثقة المريض بنفسه ويمنحه الاستقلالية في التنقل دون الاعتماد الدائم على الآخرين.
خرافات شائعة
- خرافة: تناول كميات هائلة من الجزر يشفي التهاب الشبكية الصباغي.
- الحقيقة: الجزر مفيد للصحة العامة، لكنه لا يملك القدرة على إصلاح الخلل الجيني.
- خرافة: المرض معدٍ ويمكن أن ينتقل بالمخالطة.
- الحقيقة: التهاب الشبكية الصباغي وراثي تماماً ولا ينتقل إلا عبر الجينات.
- خرافة: القراءة في الضوء الخافت تسبب المرض.
- الحقيقة: قد تسبب إجهاداً للعين، لكنها ليست سبباً في نشوء التهاب الشبكية الصباغي.
- خرافة: جميع المرضى ينتهي بهم الأمر إلى العمى الكلي في سن الثلاثين.
- الحقيقة: يختلف المسار من شخص لآخر، والكثيرون يحتفظون برؤية مركزية مفيدة لعقود طويلة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- استخدم المرشحات الضوئية: النظارات ذات اللون البرتقالي أو الأحمر تحسن التباين وتقلل الوهج المزعج لمرضى التهاب الشبكية الصباغي.
- التكنولوجيا هي صديقك: استفد من المساعدات الصوتية في الهواتف الذكية وتطبيقات التعرف على الأشياء لتسهيل حياتك اليومية.
- تجنب “فيتامين هـ”: أظهرت بعض الدراسات أن الجرعات العالية منه قد تضر مرضى التهاب الشبكية الصباغي؛ لذا استشر طبيبك دائماً.
- التوعية الأسرية: تأكد من فحص جميع أفراد العائلة والأبناء بشكل دوري لاكتشاف أي علامات مبكرة للمرض.
أسئلة شائعة (PAA)
هل يمكن لمريض التهاب الشبكية الصباغي القيادة؟
في المراحل المبكرة نعم، ولكن مع ضيق المجال البصري لأقل من 20 درجة، يصبح الأمر خطيراً وغير قانوني في معظم الدول.
هل ينتقل التهاب الشبكية الصباغي دائماً للأطفال؟
يعتمد ذلك على نوع الوراثة؛ ففي النمط المتنحي، قد لا يصاب الأطفال إذا كان الطرف الآخر لا يحمل الجين.
ما هي أسرع وسيلة لاكتشاف تطور المرض؟
اختبار “شبكة آمسلر” المنزلي وفحص المجال البصري السنوي هما أدق الوسائل لمتابعة حالة التهاب الشبكية الصباغي.
الخاتمة
في الختام، يظل التهاب الشبكية الصباغي تحدياً طبياً كبيراً، لكن التطورات المتسارعة في العلاج الجيني والتقنيات المساعدة تمنح الأمل لملايين المصابين. إن الإدارة الواعية للمرض، والالتزام بالفحوصات الدورية، والدعم النفسي القوي هي الركائز الأساسية للتعايش مع هذه الحالة والحفاظ على استقلالية المريض وجودة حياته.