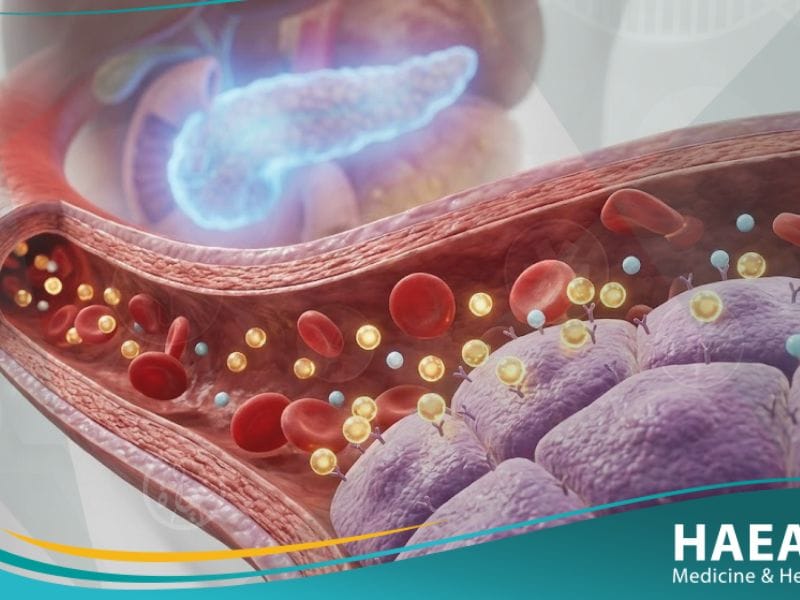
يعتبر ضعف تحمل الجلوكوز (Impaired Glucose Tolerance) حالة استقلابية وسيطة، حيث تكون مستويات سكر الدم أعلى من الطبيعي ولكنها لم تصل بعد إلى مستوى تشخيص السكري. تشير أحدث البيانات في مدونة حياة الطبية إلى أن التدخل المبكر في هذه المرحلة يمنع تطور المرض المزمن بنسبة تصل إلى 58%.
يُصنف الخبراء هذا الاضطراب كجزء من “مرحلة ما قبل السكري”، مما يستوجب فهماً دقيقاً لكيفية معالجة الجسم للسكريات لضمان حياة صحية مستدامة. نهدف في موقع حياة الطبي إلى تزويدك بالحقائق العلمية الدقيقة حول هذه الحالة التي تؤثر على ملايين الأشخاص دون علمهم المسبق
ما هو ضعف تحمل الجلوكوز؟
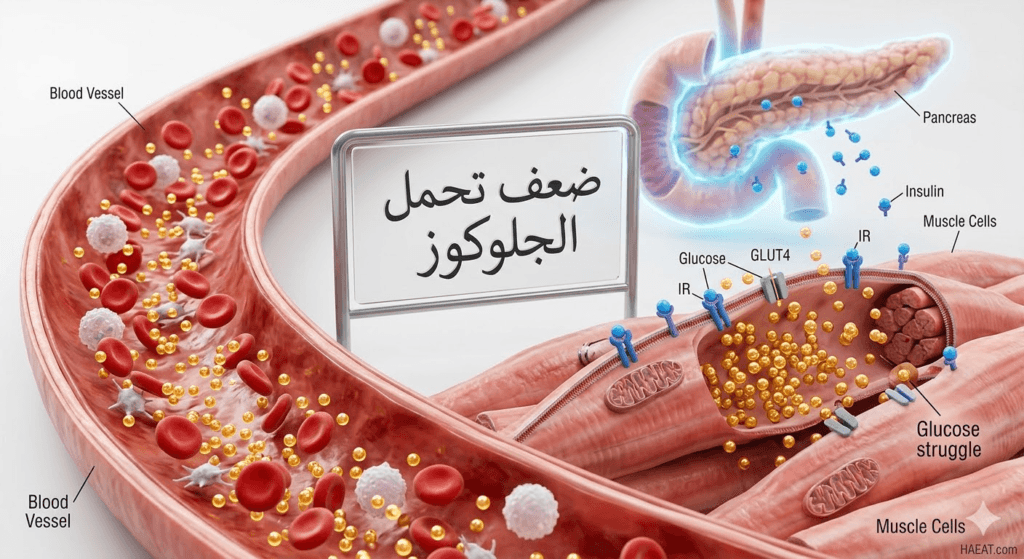
يعرف ضعف تحمل الجلوكوز بأنه اضطراب أيضي يتميز بارتفاع مستويات سكر الدم فوق المعدل الطبيعي ولكن دون مستويات السكري الصريح. يتم تحديد هذه الحالة بدقة من خلال اختبار تحمل الجلوكوز الفموي (OGTT)، حيث تكون القراءة بعد ساعتين من شرب محلول سكري مرتفعة. تشير الإحصائيات المخبرية إلى أن القراءات التي تتراوح بين 140 و199 ملغ/ديسيلتر (7.8 إلى 11.0 مليمول/لتر) تقع ضمن هذا التصنيف.
يختلف هذا الخلل عن “ضعف سكر الدم الصائم”، حيث يتعلق الأول بكيفية استجابة الجسم للحمل الغذائي والكربوهيدرات المباشرة. تعتبر هذه المرحلة انتقالية، لكنها تحمل مخاطر وعائية كبيرة تتطلب مراقبة دقيقة لمستويات الأنسولين والحساسية الخلوية لهذا الهرمون الحيوي.
أعراض ضعف تحمل الجلوكوز
يعد ضعف تحمل الجلوكوز من الحالات “الصامتة” سريرياً في أغلب الأحيان، حيث لا تظهر أعراض حادة إلا عند اقترابه من مرحلة السكري، وتشمل العلامات التحذيرية ما يلي:
- الإرهاق المزمن: الشعور بتعب غير مبرر حتى بعد الحصول على قسط كافٍ من الراحة نتيجة عدم كفاءة الخلايا في استهلاك الطاقة.
- زيادة وتيرة التبول: ملاحظة الحاجة للذهاب إلى المرحاض بشكل متكرر، خاصة خلال ساعات الليل المتأخرة.
- العطش المتزايد: شعور مستمر بجفاف الفم والرغبة في شرب كميات كبيرة من السوائل لتعويض الفقد البولي.
- الشواك الأسود (Acanthosis Nigricans): ظهور بقع جلدية داكنة ومخملية حول الرقبة، الإبطين، أو منطقة الفخذ، وهي علامة قوية على مقاومة الأنسولين.
- تشوش الرؤية المؤقت: زغللة في العينين تحدث أحياناً بعد تناول وجبات غنية بالكربوهيدرات نتيجة التغيرات الاسموزية في عدسة العين.
- بطء التئام الجروح: استغراق الخدوش أو الجروح البسيطة وقتاً أطول من المعتاد للشفاء التام.
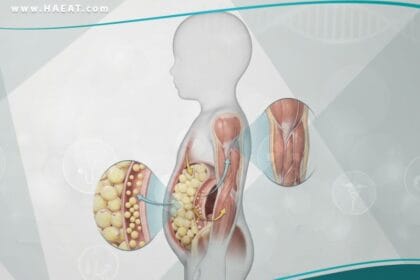
- زيادة الوزن المركزية: تراكم الدهون في منطقة البطن (الكرش) رغم عدم تغيير العادات الغذائية بشكل جذري.
- نوبات الجوع المفاجئة: الشعور برغبة ملحة لتناول السكريات بعد وقت قصير من الوجبات الرئيسية.
أسباب ضعف تحمل الجلوكوز
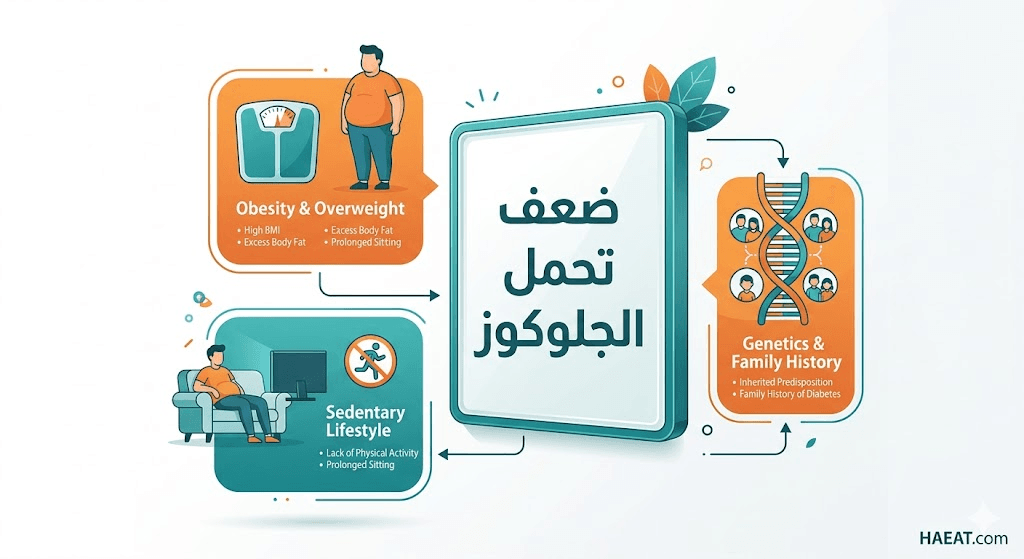
تتضافر العوامل الوراثية والبيئية لتؤدي إلى نشوء حالة ضعف تحمل الجلوكوز، وتتلخص الأسباب الفيزيولوجية العميقة في النقاط التالية:
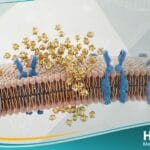
- مقاومة الأنسولين المحيطية: عدم استجابة خلايا العضلات والكبد بشكل فعال للأنسولين، مما يمنع امتصاص الجلوكوز من مجرى الدم.
- خلل وظيفة خلايا بيتا: تراجع قدرة البنكرياس على إفراز كميات كافية من الأنسولين للتعامل مع الارتفاع المفاجئ في سكر الدم.
- الاستعداد الوراثي: وجود طفرات في جينات معينة مثل (TCF7L2) التي تؤثر على توازن الجلوكوز وإفراز الهرمونات المعوية.
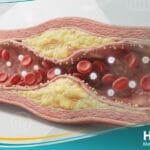
- السمنة المفرطة: خاصة السمنة الحشوية التي تفرز أحماضاً دهنية حرة وسيتوكينات تسبب التهاباً مزمناً يعطل عمل مستقبلات الأنسولين.
- الخمول البدني: قلة النشاط الحركي تقلل من حساسية المستقبلات الموجودة على سطح العضلات الهيكلية تجاه السكر المتاح في الدم.
- الاضطرابات الهرمونية: مثل متلازمة تكيس المبايض (PCOS) أو متلازمة كوشينغ التي ترفع مستويات الكورتيزول وتثبط عمل الأنسولين.
- التغيرات في الميكروبيوم المعوي: اختلال توازن البكتيريا النافعة في الأمعاء قد يؤثر على امتصاص السكريات والتمثيل الغذائي الشامل.
- التقدم في العمر: تراجع كفاءة العمليات الأيضية الطبيعية في الجسم مع مرور الزمن وزيادة نسبة الدهون مقابل الكتلة العضلية.
متى تزور الطبيب؟
يتطلب تشخيص ضعف تحمل الجلوكوز تدخلاً طبياً استباقياً، فالتأخير قد يؤدي إلى تلف غير قابل للإصلاح في الأوعية الدموية الدقيقة.
عند البالغين
يجب استشارة الطبيب فوراً إذا تجاوز مؤشر كتلة الجسم (BMI) 25، خاصة مع وجود تاريخ عائلي للسكري. كما ينصح بإجراء الفحوصات إذا لاحظ الشخص وجود علامات جلدية داكنة أو زيادة محيط الخصر عن 102 سم للرجال و88 سم للنساء. وفقاً لجمعية السكري الأمريكية (ADA)، يجب على كل شخص تجاوز سن الـ 35 إجراء فحص مسحي شامل لمستويات السكر بانتظام.
عند الأطفال والمراهقين
مع تزايد معدلات السمنة لدى الأطفال، يجب مراقبة أعراض الخمول المفرط أو زيادة الوزن المفاجئة في منطقة الجذع. إذا كان الطفل يعاني من زيادة الوزن ولديه عامل خطر آخر (مثل انخفاض وزن الولادة أو سكري الحمل للأم)، يجب البدء في الفحوصات عند سن البلوغ.
مراقبة المؤشرات الحيوية عبر التقنيات الرقمية
نقترح استخدام أجهزة مراقبة الجلوكوز المستمرة (CGM) الملحقة بتطبيقات الذكاء الاصطناعي لجمع بيانات دقيقة لمدة أسبوع قبل زيارة الطبيب. هذه البيانات تمنح الطبيب صورة كاملة عن تذبذبات السكر على مدار اليوم، مما يسهل تشخيص ضعف تحمل الجلوكوز بدقة لا توفرها التحاليل المخبرية التقليدية المنفردة. يساعد تحليل الأنماط الغذائية الرقمي في تحديد الأطعمة المحفزة لارتفاع السكر بشكل خاص لكل مريض على حدة.
عوامل خطر الإصابة بـ ضعف تحمل الجلوكوز
تتعدد العوامل التي تزيد من احتمالية حدوث ضعف تحمل الجلوكوز، حيث تتداخل الأنماط المعيشية مع الخصائص البيولوجية للفرد لتشكيل بيئة خصبة لهذا الاضطراب، ومن أبرزها:
- مؤشر كتلة الجسم (BMI): الارتفاع الملحوظ في الوزن، وخاصة تراكم الدهون في منطقة البطن، يعد المحرك الأول لمقاومة الأنسولين.
- التاريخ العائلي: وجود أقارب من الدرجة الأولى يعانون من السكري يزيد بنسبة كبيرة من فرص الإصابة بـ ضعف تحمل الجلوكوز.
- العرق والإثنية: تشير الدراسات إلى أن بعض الأعراق، مثل المنحدرين من أصول أفريقية، لاتينية، أو آسيوية، لديهم استعداد جيني أعلى.
- سكري الحمل السابق: النساء اللواتي عانين من ارتفاع السكر أثناء الحمل، أو أنجبن طفلاً يزن أكثر من 4 كجم، هن أكثر عرضة للإصابة مستقبلاً.
- متلازمة المبيض المتعدد الكيسات (PCOS): يرتبط هذا الاضطراب الهرموني لدى النساء بشكل وثيق بخلل التمثيل الغذائي للجلوكوز.
- ارتفاع ضغط الدم: القراءات التي تتجاوز 140/90 ملم زئبقي غالباً ما تترافق مع اختلالات في سكر الدم.
- اضطراب الدهون في الدم: انخفاض مستويات الكوليسترول الجيد (HDL) وارتفاع الدهون الثلاثية يؤدي إلى تعطيل مسارات الأنسولين.
- أنماط النوم المضطربة: المعاناة من انقطاع التنفس أثناء النوم أو السهر المزمن يرفع هرمونات التوتر التي تزيد سكر الدم.
مضاعفات ضعف تحمل الجلوكوز
لا تقتصر خطورة ضعف تحمل الجلوكوز على احتمالية تحوله لسكري، بل تمتد لتشمل تلفاً صامتاً في مختلف أعضاء الجسم، وتتمثل المضاعفات في:
- أمراض القلب والأوعية الدموية: تزداد مخاطر الإصابة بالنوبات القلبية والسكتات الدماغية نتيجة تصلب الشرايين المبكر.
- تلف الأعصاب الطرفية (Neuropathy): قد يبدأ المرضى بالشعور بتنميل أو وخز بسيط في الأطراف نتيجة ارتفاع السكر المتقطع.
- اعتلال الشبكية المبدئي: قد تتأثر الأوعية الدموية الدقيقة في العين، مما يؤدي إلى تراجع جودة الرؤية بمرور الوقت.
- أمراض الكلى المزمنة: يضع ضعف تحمل الجلوكوز ضغطاً إضافياً على وحدات الفلترة في الكلى (الكبيبات).
- الخرف الوعائي: هناك ارتباط إحصائي بين اختلال توازن السكر وتراجع الوظائف الإدراكية لدى كبار السن.
- الكبد الدهني غير الكحولي (NAFLD): تراكم السكر الزائد في الجسم يتحول إلى دهون مخزنة داخل نسيج الكبد، مما يسبب التهابات كبدية.
الوقاية من ضعف تحمل الجلوكوز
تعتبر الوقاية من ضعف تحمل الجلوكوز ممكنة بنسبة تتجاوز 58% من خلال تغييرات سلوكية بسيطة ومستدامة، ويشير موقع حياة الطبي إلى الاستراتيجيات التالية:
- خسارة الوزن التدريجية: إنقاص الوزن بنسبة 5% إلى 7% فقط من الوزن الإجمالي يمكن أن يعيد مستويات السكر لطبيعتها.
- النشاط البدني المنتظم: ممارسة 150 دقيقة أسبوعياً من المشي السريع أو السباحة تعزز حساسية الخلايا للأنسولين بشكل فوري.
- اتباع نظام غذائي متوازن: التركيز على الألياف المتوفرة في الحبوب الكاملة، الخضروات الورقية، والبروتينات الهزيلة وتقليل السكريات المكررة.
- الإقلاع عن التدخين: التبغ يزيد من مقاومة الأنسولين ويؤدي إلى تدهور حالة الأوعية الدموية لدى مرضى ما قبل السكري.
- إدارة التوتر والقلق: ممارسة تقنيات الاسترخاء تساعد في خفض هرمون الكورتيزول الذي يرفع مستويات الجلوكوز.
- الفحوصات الدورية: متابعة مستويات السكر التراكمي (HbA1c) سنوياً لاكتشاف أي تراجع في كفاءة التمثيل الغذائي مبكراً.
تشخيص ضعف تحمل الجلوكوز
يعد التشخيص الدقيق هو حجر الزاوية في إدارة ضعف تحمل الجلوكوز، حيث يعتمد الأطباء على معايير مخبرية صارمة تشمل:
- اختبار تحمل الجلوكوز الفموي (OGTT): هو الاختبار المعياري، حيث يتم قياس السكر بعد ساعتين من تناول 75 جراماً من الجلوكوز.
- النتيجة الطبيعية: أقل من 140 ملغ/ديسيلتر.
- ضعف التحمل: 140 – 199 ملغ/ديسيلتر.
- اختبار السكر التراكمي (HbA1c): يعكس متوسط سكر الدم خلال الثلاثة أشهر الماضية، وتكون القراءة بين 5.7% و6.4%.
- فحص السكر الصائم (FPG): رغم أنه أقل دقة في كشف IGT، إلا أن القراءات بين 100 و125 ملغ/ديسيلتر تشير لخلل عام.
- الفحوصات التكميلية: قد يطلب الطبيب فحص مستويات الأنسولين الصائم لحساب مؤشر (HOMA-IR) الذي يقيس مدى مقاومة الأنسولين.
علاج ضعف تحمل الجلوكوز
يهدف العلاج في هذه المرحلة إلى منع التحول لمرض السكري وحماية الجهاز الدوري من التلف، وتتنوع المنهجيات وفقاً لما يوضحه موقع حياة الطبي كما يلي:
تعديلات نمط الحياة والحلول المنزلية
- حمية المؤشر الجلايسيمي المنخفض: اختيار أطعمة ترفع سكر الدم ببطء، مثل البقوليات والمكسرات غير المملحة.
- الصيام المتقطع: قد يساعد بعض المرضى في تحسين حساسية الأنسولين، شريطة أن يتم تحت إشراف طبي لمنع هبوط السكر.
- تمارين المقاومة: رفع الأثقال الخفيفة يزيد من الكتلة العضلية، وهي “المستهلك الأكبر” للجلوكوز في الجسم.
الخيارات الدوائية
في بعض الحالات، لا تكفي تغييرات نمط الحياة، خاصة لدى الفئات عالية الخطورة، مما يستدعي تدخلات دوائية:
عند البالغين
- الميتفورمين (Metformin): الدواء الأكثر شيوعاً، حيث يقلل إنتاج الجلوكوز في الكبد ويزيد حساسية الأنسولين في العضلات.
- مثبطات SGLT2: قد توصف في حالات معينة لحماية القلب والكلى لدى الأشخاص الذين يعانون من اضطرابات أيضية مركبة.
عند الأطفال والمراهقين
- تعديل السلوك الغذائي: هو العلاج الأول والأساسي، مع التركيز على تقليل المشروبات المحلاة والوجبات السريعة.
- الميتفورمين: قد يُصرح باستخدامه للأطفال فوق سن العاشرة إذا فشلت الحمية والرياضة في تحسين القراءات، وكان هناك سمنة مفرطة.
دور التطبيقات الذكية في إدارة الحالة
يمكن لتطبيقات الهواتف المعتمدة على الذكاء الاصطناعي تحليل الوجبات المصورة وتوقع مدى ارتفاع سكر الدم بعد تناولها بناءً على التاريخ الصحي للمريض. هذه الأدوات تزيد من التزام المريض بالخطة العلاجية من خلال تقديم تنبيهات فورية وتذكيرات بمواعيد النشاط البدني المناسبة.
الأبحاث السريرية والبروتوكولات المستقبلية
تجري حالياً دراسات حول استخدام “البروبيوتيك” المخصص لتعديل ميكروبيوم الأمعاء كطريقة ثورية لعلاج ضعف تحمل الجلوكوز. تُظهر النتائج الأولية أن بعض سلالات البكتيريا يمكن أن تحسن من معالجة الكربوهيدرات وتقلل من الالتهابات الجهازية التي تسبب مقاومة الأنسولين.

الطب البديل وضعف تحمل الجلوكوز
يلجأ الكثيرون إلى الحلول الطبيعية لدعم علاج ضعف تحمل الجلوكوز، ورغم فاعلية بعض المكملات، إلا أن مجلة حياة الطبية تؤكد ضرورة استشارة الطبيب قبل البدء بها لتجنب أي تداخلات دوائية، ومن أبرز هذه المكملات المدعومة بالأبحاث:
- القرفة (Cinnamon): تشير بعض الدراسات إلى أن القرفة قد تحسن من حساسية الأنسولين وتخفض مستويات السكر الصائم بشكل طفيف.
- الحلبة (Fenugreek): تحتوي بذور الحلبة على ألياف قابلة للذوبان تساعد في إبطاء هضم الكربوهيدرات وامتصاص السكر.
- الكروم (Chromium): معدن أساسي يلعب دوراً في استقلاب الكربوهيدرات، وقد يساعد نقص الكروم في تفاقم مقاومة الأنسولين.
- البربرين (Berberine): مركب نباتي أظهرت الأبحاث السريرية أنه قد يمتلك مفعولاً مشابهاً لبعض الأدوية المنظمة للسكر في تحسين القراءات.
- المغنيسيوم: يرتبط نقص المغنيسيوم بزيادة خطر الإصابة بـ ضعف تحمل الجلوكوز، حيث يساهم في تنظيم عمل هرمون الأنسولين.
- خل التفاح: قد يساعد تناول ملعقة مخففة من خل التفاح قبل الوجبات في تحسين استجابة السكر للوجبات الغنية بالنشويات.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع ضعف تحمل الجلوكوز شراكة حقيقية بينك وبين فريقك الطبي، ولضمان أقصى استفادة من زيارتك، اتبع الآتي:
ماذا تفعل قبل الموعد؟
- قم بتدوين قائمة بجميع الأعراض التي تشعر بها، حتى تلك التي قد تبدو غير مرتبطة بسكر الدم.
- سجل الأدوية والمكملات الغذائية التي تتناولها حالياً بجرعاتها الدقيقة.
- التزم بالصيام لمدة 8 ساعات على الأقل إذا كان الطبيب قد طلب إجراء فحوصات دم جديدة.
الأسئلة المتوقع طرحها من الطبيب
- ما هي نتائج فحوصاتي بالتفصيل، وماذا تعني بالنسبة لمستقبلي الصحي؟
- هل أحتاج إلى البدء في تناول الأدوية الآن أم يمكنني الانتظار وتجربة تغيير نمط الحياة؟
- ما هي الأهداف الرقمية التي يجب أن أصل إليها في الوزن ومستوى السكر التراكمي؟
تنظيم البيانات الطبية عبر الذكاء الاصطناعي
تنصح بوابة HAEAT الطبية باستخدام أدوات تلخيص البيانات الطبية المعتمدة على الذكاء الاصطناعي لتجميع تقاريرك المخبرية في جدول زمني واحد. هذا التنظيم يساعد الطبيب في رؤية “الاتجاه” (Trend) الخاص بسكر الدم لديك بدلاً من النظر إلى قراءة واحدة معزولة، مما يعزز دقة الخطة العلاجية.
مراحل الشفاء من ضعف تحمل الجلوكوز
الشفاء من ضعف تحمل الجلوكوز ليس حدثاً مفاجئاً، بل هو رحلة تمر بمراحل محددة تظهر نتائجها تدريجياً:
- المرحلة الأولى (1-4 أسابيع): يبدأ الجسم في استعادة استقرار مستويات الطاقة، وتلاحظ تراجعاً في نوبات الجوع المفاجئة والخمول بعد الوجبات.
- المرحلة الثانية (1-3 أشهر): تظهر النتائج الملموسة في الوزن، ويبدأ سكر الدم الصائم في العودة للمعدلات الطبيعية نتيجة تحسن كفاءة الكبد.
- المرحلة الثالثة (6 أشهر فما فوق): يتحسن مستوى السكر التراكمي (HbA1c)، وتصبح استجابة الجسم للجلوكوز في اختبار (OGTT) ضمن النطاق الصحي.
الأنواع الشائعة لضعف تحمل الجلوكوز
رغم أن المصطلح يبدو عاماً، إلا أن ضعف تحمل الجلوكوز قد يتخذ أشكالاً مختلفة سريرياً:
- ضعف التحمل المعزول (Isolated IGT): حيث يكون سكر الصائم طبيعياً ولكن القراءة بعد الأكل مرتفعة، وهو نوع مرتبط بمخاطر القلب.
- الخلل المشترك (Combined IFG/IGT): ارتفاع سكر الصائم والسكر بعد التحميل، وهي الحالة الأكثر عرضة للتحول لسكري سريعاً.
- ضعف التحمل المرتبط بالحمل: حالة مؤقتة قد تظهر أثناء الحمل وتتطلب متابعة دقيقة لمنع تحولها لسكري دائم بعد الولادة.
الانتشار العالمي وإحصائيات ضعف تحمل الجلوكوز
تعتبر منطقة الشرق الأوسط وشمال أفريقيا من أعلى المناطق عالمياً في معدلات الإصابة بـ ضعف تحمل الجلوكوز، حيث تشير التقارير إلى أن واحداً من كل ثمانية بالغين يعاني من هذه الحالة. عالمياً، من المتوقع أن يصل عدد المصابين إلى أكثر من 550 مليون شخص بحلول عام 2045 إذا لم يتم تبني استراتيجيات وقائية وطنية قوية.
التأثير النفسي والاجتماعي للعيش مع مرحلة ما قبل السكري
التشخيص بـ ضعف تحمل الجلوكوز قد يسبب حالة من “قلق السكري” (Diabetes Distress)، حيث يخشى المريض من فقدان السيطرة على صحته. يؤثر ذلك على العلاقات الاجتماعية نتيجة القيود الغذائية، مما يستدعي دعماً نفسياً لمساعدة المريض على تقبل نمط الحياة الجديد كفرصة للتحسن وليس كعقاب.
الدليل الغذائي المتكامل لموازنة مستويات السكر
تعتمد التغذية في حالة ضعف تحمل الجلوكوز على قاعدة “الجودة فوق الكمية”، وتشمل القواعد الذهبية:
- طريقة الطبق: ملء نصف الطبق بالخضروات غير المشوية، والربع بالبروتين، والربع الأخير بالحبوب الكاملة.
- الترتيب الذكي للأكل: البدء بالألياف (السلطة)، ثم البروتين، وترك النشويات للنهاية لتقليل سرعة امتصاص السكر.
- الدهون الصحية: دمج زيت الزيتون والأفوكادو في الوجبات يساعد في إبطاء إفراغ المعدة واستقرار الجلوكوز.
التوقعات المستقبلية وجودة الحياة على المدى الطويل
الأشخاص الذين يتمكنون من عكس حالة ضعف تحمل الجلوكوز يعيشون حياة أطول وبجودة أفضل، حيث تنخفض لديهم مخاطر الإصابة بالجلطات وأمراض الكلى بنسبة تصل إلى 40%. الالتزام طويل الأمد بالنشاط البدني يعد الضمان الوحيد لعدم عودة مستويات السكر للارتفاع مجدداً.
التطورات التقنية الحديثة في مراقبة مستويات السكر
لم يعد قياس السكر مقتصرًا على وخز الأصابع؛ حيث أحدثت التكنولوجيا ثورة في إدارة ضعف تحمل الجلوكوز:
- أجهزة المراقبة المستمرة (CGM): مستشعرات صغيرة توضع تحت الجلد تعطي قراءات للسكر كل 5 دقائق، مما يسمح للمريض برؤية تأثير كل نوع طعام على جسده في الوقت الفعلي.
- التطبيقات الذكية المعتمدة على الذكاء الاصطناعي: تقوم بتحليل البيانات المسجلة وتقديم توصيات مخصصة حول توقيت ممارسة الرياضة والوجبات المثالية بناءً على استجابة الجسم الفريدة.
- الساعات الذكية المتطورة: بدأت بعض الشركات في دمج تقنيات غير جراحية لقياس تذبذبات السكر، مما يسهل الاكتشاف المبكر للانحرافات الأيضية لدى الأشخاص الأصحاء.
خرافات شائعة حول ضعف تحمل الجلوكوز
- الخرافة: “ضعف التحمل يصيب البدناء فقط”.
- الحقيقة: قد يصاب به الأشخاص ذوو الأوزان الطبيعية نتيجة عوامل وراثية أو قلة النشاط البدني.
- الخرافة: “الإصابة تعني حتمية الوصول للسكري”.
- الحقيقة: مع التدخل الصحيح، يمكن استعادة القراءات الطبيعية تماماً ومنع السكري.
- الخرافة: “يجب قطع الكربوهيدرات تماماً”.
- الحقيقة: الجسم يحتاج للكربوهيدرات المعقدة، والسر يكمن في نوعيتها وكميتها.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- قاعدة العشر دقائق: امشِ لمدة 10 دقائق بعد كل وجبة رئيسية؛ فهذا يساعد العضلات على حرق الجلوكوز فوراً.
- النوم العميق: قلة النوم ترفع مقاومة الأنسولين في اليوم التالي مباشرة، لذا احرص على 7-8 ساعات من النوم المنتظم.
- ترطيب الجسم: الماء يساعد الكلى على التخلص من السكر الزائد، فاجعل قارورة الماء رفيقتك الدائمة.
أسئلة شائعة
هل يمكن عكس ضعف تحمل الجلوكوز تماماً؟
نعم، من خلال فقدان الوزن الزائد وممارسة الرياضة، يمكن للعديد من المرضى العودة إلى المستويات الطبيعية.
هل يؤدي ضعف التحمل إلى الشعور بألم؟
عادة لا يسبب ألما مباشراً، ولكن إذا بدأ اعتلال الأعصاب المبكر، قد يشعر المريض بوخز أو تنميل في القدمين.
الخاتمة
يمثل ضعف تحمل الجلوكوز فرصة ذهبية منحها لك جسمك لإعادة النظر في نمط حياتك قبل فوات الأوان. بالوعي، والالتزام بالحمية، والمتابعة الطبية المستمرة، يمكنك ليس فقط الوقاية من السكري، بل والتمتع بحياة مليئة بالنشاط والحيوية. تذكر دائماً أن صحتك تبدأ من اختياراتك اليومية الصغيرة.