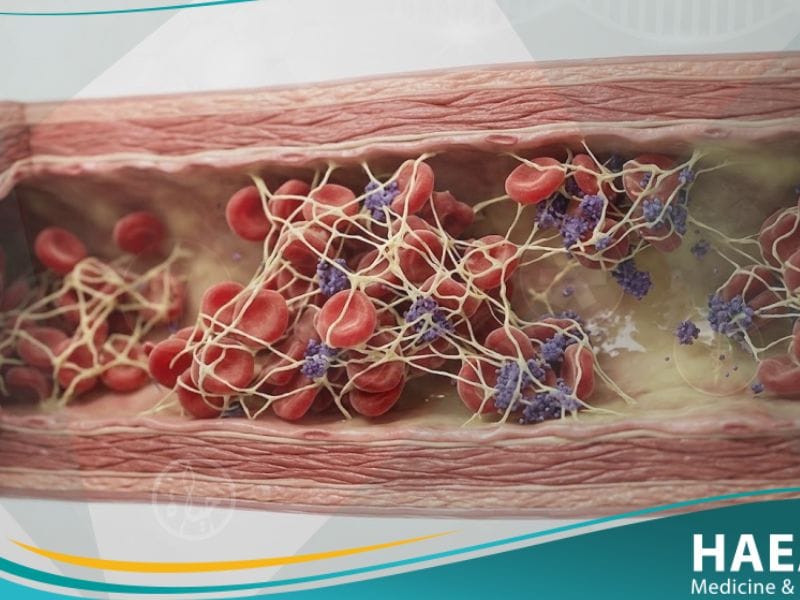
يعتبر التخثر المنتثر داخل الأوعية (Disseminated Intravascular Coagulation – DIC) حالة طبية حرجة ومعقدة تتسم باضطراب شديد في آليات تجلط الدم الطبيعية داخل الجسم.
تؤدي هذه الحالة إلى تكوين جلطات صغيرة في الأوعية الدموية، مما يستهلك عوامل التجلط ويؤدي لاحقاً إلى نزف حاد، وتعد مدونة حياة الطبية مرجعكم لفهم هذه الحالة.
ما هو التخثر المنتثر داخل الأوعية؟
التخثر المنتثر داخل الأوعية هو اضطراب مكتسب نادر وخطير في عملية تخثر الدم، حيث يتم تنشيط شلال التجلط بشكل مفرط وغير منضبط في جميع أنحاء الجسم.
تتسبب هذه الحالة في انسداد الأوعية الدموية الصغيرة بجلطات مجهرية، مما يقلل تدفق الأكسجين للأعضاء الحيوية، وهو ما يوضحه موقع حياة الطبي كحالة طارئة تستوجب التدخل الفوري.
يؤدي استهلاك الصفائح الدموية وبروتينات التجلط في هذه الجلطات المنتشرة إلى فقدان الجسم لقدرته على وقف النزيف، مما يجعل المريض عرضة للنزف الداخلي والخارجي المتزامن.
أعراض التخثر المنتثر داخل الأوعية
تتنوع المظاهر السريرية لهذا الاضطراب بناءً على شدته وما إذا كان حاداً أو مزمناً، وتتلخص الأعراض الأكثر شيوعاً فيما يلي:
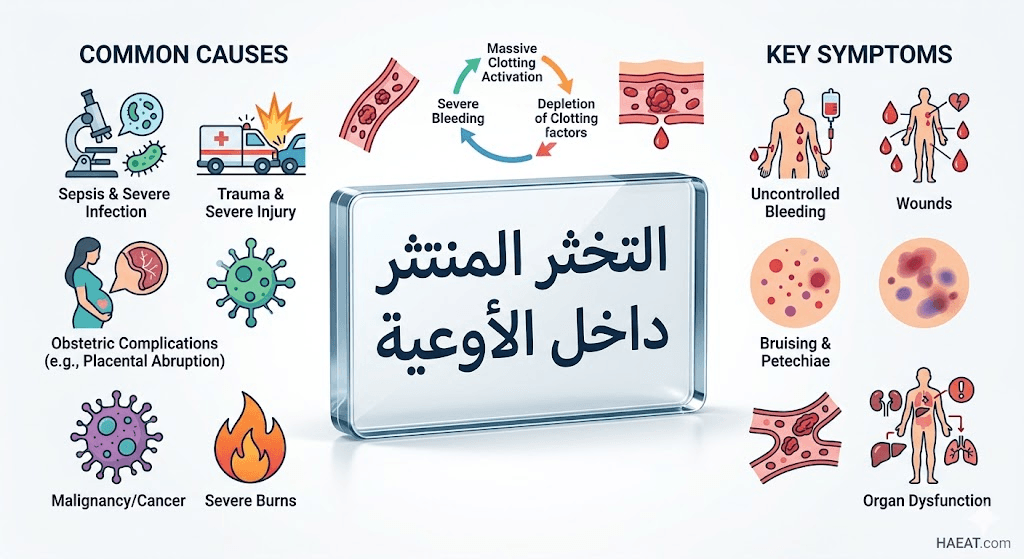
- النزيف المتعدد: يظهر النزف من مواقع مختلفة مثل الأنف، اللثة، أو مواقع القسطرة الوريدية والعمليات الجراحية السابقة.
- كدمات وفتشات: ظهور بقع أرجوانية (فرفرية) أو نقاط حمراء صغيرة تحت الجلد (حبرات) نتيجة تمزق الشعيرات الدموية.
- اضطرابات التنفس: ضيق حاد في التنفس أو ألم في الصدر، مما قد يشير إلى وجود جلطات صغيرة في الأوعية الرئوية.
- انخفاض ضغط الدم: هبوط مفاجئ في الضغط الشرياني قد يؤدي إلى صدمة دورانية حادة وفشل في التروية النسيجية.
- خلل الوظائف العصبية: تشوش ذهني، ارتباك، أو نوبات صرعية نتيجة نقص التروية الدماغية أو النزف داخل الجمجمة.
- اليرقان وفشل الأعضاء: اصفرار الجلد والعينين (يرقان) نتيجة فشل الكبد، أو قلة تبول تشير إلى تضرر الكلى الحاد.
- تغير لون الأطراف: ميل لون أصابع اليدين أو القدمين إلى الزرقة أو السواد نتيجة الاحتشاء الناتج عن الجلطات المجهرية.
- ألم في البطن: قد يشير الألم الشديد إلى وجود نزف داخلي في الغشاء البريتوني أو احتشاء في الأوعية المساريقية.
- فقر الدم الانحلالي: تكسر كرات الدم الحمراء عند مرورها عبر الأوعية الضيقة المسدودة بالخيوط الليفية (الفيبرين).
أسباب التخثر المنتثر داخل الأوعية
لا يحدث التخثر المنتثر داخل الأوعية كمرض أولي، بل يكون دائماً استجابة لمرض أو حالة كامنة محفزة، ومن أهم هذه الأسباب:
- العدوى الشديدة (الإنتان): تعتبر الصدمة الإنتانية الناتجة عن البكتيريا (خاصة سالبة الغرام) أو الفيروسات المحفز الأكثر شيوعاً لتنشيط التجلط.
- المضاعفات التوليدية: حالات انفصال المشيمة المبكر، أو الانصمام بالسائل السلوى، أو تسمم الحمل الشديد الذي يطلق مواد محفزة للتجلط في دم الأم.
- الأورام السرطانية: خاصة أنواع معينة من اللوكيميا (مثل سرطان الدم النخاعي الحاد) والأورام الصلبة المنتشرة التي تفرز عوامل نسيجية مخثرة.
- الإصابات الجسدية العنيفة: الرضوض الشديدة، حروق الدرجة الثالثة الواسعة، أو إصابات الرأس التي تؤدي لتلف نسيجي واسع النطاق.
- العمليات الجراحية الكبرى: خاصة العمليات التي تتضمن الدوران خارج الجسم (مثل جراحة القلب المفتوح) أو جراحات البروستاتا الكبيرة.
- تفاعلات نقل الدم: حدوث تحلل حاد في كرات الدم الحمراء نتيجة عدم توافق الفصائل، مما يطلق مواد كيميائية تنشط التجلط.
- سموم الثعابين: لدغات أنواع معينة من الأفاعي تحتوي على بروتينات تنشط عوامل التجلط بشكل مباشر وسريع.
- أمراض الكبد الحادة: الفشل الكبدي الصاعق الذي يؤدي لاختلال توازن عوامل التجلط ومضادات التجلط الطبيعية في الجسم.
- تنشيط المناعة الذاتية: بعض حالات الالتهاب الوعائي الشديد أو رفض الأعضاء المزروعة بشكل حاد وصاعق.
متى تزور الطبيب؟
تعتبر حالات التخثر المنتثر داخل الأوعية طوارئ طبية قصوى تتطلب رعاية في وحدة العناية المركزة، ويشير موقع HAEAT الطبي إلى ضرورة مراقبة المؤشرات التالية بدقة:
العلامات التحذيرية عند البالغين
يجب طلب المساعدة الطبية الفورية إذا لاحظ البالغ الذي يعاني من عدوى أو إصابة سابقة ظهور نزيف غير مبرر من اللثة أو الأنف. كما يعد ضيق التنفس المفاجئ المترافق مع سرعة نبضات القلب علامة خطر تستوجب النقل الفوري للمستشفى. الاضطراب الذهني المفاجئ أو البرودة الشديدة في الأطراف مع تغير لونها للداكن يتطلب تدخلاً طبياً عاجلاً لإنقاذ الأعضاء من التلف الدائم.
المؤشرات الحرجة عند الأطفال
عند الأطفال، قد يظهر التخثر المنتثر داخل الأوعية بشكل أسرع وأكثر عنفاً؛ لذا يجب الانتباه لظهور بقع حمراء دقيقة (النزف النقطي) لا تختفي عند الضغط عليها. الخمول الشديد، رفض الرضاعة أو الأكل، والنهجان المستمر هي علامات تستدعي التوجه لغرفة الطوارئ فوراً. الأطفال المصابون بعدوى بكتيرية حادة (مثل التهاب السحايا) هم الأكثر عرضة لهذه المضاعفات المخثرة.
تقنيات التنبؤ الرقمي والذكاء الاصطناعي في التشخيص المبكر
تشير الأبحاث الحديثة الموثقة في مدونة HAEAT الطبية إلى أن خوارزميات الذكاء الاصطناعي بدأت تلعب دوراً محورياً في التنبؤ بحدوث التخثر المنتثر داخل الأوعية قبل ظهور الأعراض السريرية الواضحة. تعتمد هذه التقنيات على تحليل البيانات اللحظية للمريض في العناية المركزة، مثل مراقبة التغيرات الطفيفة في عدد الصفائح الدموية ومستويات الفبرينوجين على مدار الساعة. يساعد هذا التنبؤ المبكر الأطباء على البدء في العلاج الوقائي، مما يرفع نسب النجاة بشكل ملحوظ ويقلل من احتمالية حدوث فشل الأعضاء المتعدد.
عوامل خطر الإصابة بـ التخثر المنتثر داخل الأوعية
تتزايد احتمالية الإصابة بمرض التخثر المنتثر داخل الأوعية لدى الأفراد الذين يعانون من حالات طبية تضعف النظام المناعي أو تؤثر على سلامة الأوعية الدموية، وأهم هذه العوامل:
- العمر المتقدم: تزداد الهشاشة الوعائية وتتراجع كفاءة الكبد في إنتاج عوامل التجلط لدى كبار السن، مما يسهل حدوث الاضطراب.
- الإقامة الطويلة في العناية المركزة: التعرض للعدوى المكتسبة من المستشفيات (Sepsis) يرفع خطر تنشيط شلال التجلط بشكل كبير.
- التاريخ المرضي لأمراض الكبد: يعتبر الكبد المصنع الرئيسي لبروتينات التجلط؛ لذا فإن تليفه يضعف قدرة الجسم على موازنة التخثر.
- قصور الدورة الدموية المزمن: الحالات التي تسبب بطء تدفق الدم تزيد من فرص تشكل الخثرات المجهرية عند حدوث محفز خارجي.
- الاستعداد الوراثي: وجود طفرات جينية في بروتين C أو بروتين S قد يزيد من حدة التخثر المنتثر داخل الأوعية عند الإصابة به.
- السمنة المفرطة: ترتبط الحالة الالتهابية المزمنة الناتجة عن السمنة بزيادة نشاط العوامل المحفزة للتجلط في الدم.
- تعاطي أنواع معينة من الأدوية: الاستخدام غير المدروس لبعض الهرمونات أو الأدوية التي تؤثر على لزوجة الدم قد يكون عاملاً مساعداً.
مضاعفات التخثر المنتثر داخل الأوعية
تؤدي عدم السيطرة السريعة على التخثر المنتثر داخل الأوعية إلى سلسلة من الانهيارات الوظيفية في الجسم، وتتضمن المضاعفات الأكثر خطورة ما يلي:
- فشل الكلى الحاد (AKI): نتيجة انسداد الشعيرات الدموية في الكبيبات الكلوية بالخثرات المجهرية، مما يؤدي لانقطاع البول.
- متلازمة الضائقة التنفسية الحادة (ARDS): تراكم الفيبرين في أوعية الرئة يمنع تبادل الأكسجين بشكل فعال، مما يتطلب تنفساً اصطناعياً.
- الجلطات الدماغية الإقفارية أو النزفية: قد يحدث انسداد في أوعية الدماغ أو نزف عفوي نتيجة استهلاك عوامل التجلط.
- الغرغرينا وبتر الأطراف: يؤدي نقص التروية الحاد في أصابع اليدين والقدمين إلى موت الأنسجة، مما قد يستدعي التدخل الجراحي.
- فشل الكبد الصاعق: تعطل قدرة الكبد على تنقية السموم وإنتاج البروتينات، مما يفاقم من شدة الحالة النزفية.
- النزيف المعوي الحاد: فقدان كميات كبيرة من الدم عبر الجهاز الهضمي، مما قد يؤدي لصدمة نقص الحجم.
- نزيف الغدة الكظرية (متلازمة ووترهاوس-فريدريكسن): وهي مضاعفة قاتلة تؤدي لهبوط حاد ومفاجئ في ضغط الدم.
الوقاية من التخثر المنتثر داخل الأوعية
تعتمد الوقاية من التخثر المنتثر داخل الأوعية بشكل أساسي على الإدارة الاستباقية للحالات الطبية الأساسية التي قد تحفز حدوثه، وتشمل التدابير الوقائية:
- العلاج المبكر للإنتان: استخدام المضادات الحيوية المناسبة فور الاشتباه في وجود عدوى بكتيرية يمنع الوصول لمرحلة الصدمة الإنتانية.
- المراقبة اللصيقة للحوامل: المتابعة الدقيقة في حالات مقدمات الارتعاج (Pre-eclampsia) تضمن التدخل قبل حدوث انفصال المشيمة.
- بروتوكولات نقل الدم الصارمة: التأكد المزدوج من توافق الفصائل يمنع تفاعلات التحلل الدموي التي تحفز التخثر المنتثر.
- التحكم في الأورام السرطانية: المتابعة الدورية لمستويات التجلط لدى مرضى السرطان تساعد في اكتشاف التغيرات ما قبل السريرية.
- الدعم الدوائي الوقائي: في بعض العمليات الجراحية الكبرى، قد يستخدم الأطباء جرعات محددة من مميعات الدم تحت إشراف دقيق.
- التعامل الفوري مع الصدمات: النقل السريع للمصابين في الحوادث وتثبيت الكسور الكبيرة يقلل من إطلاق العوامل النسيجية المخثرة.
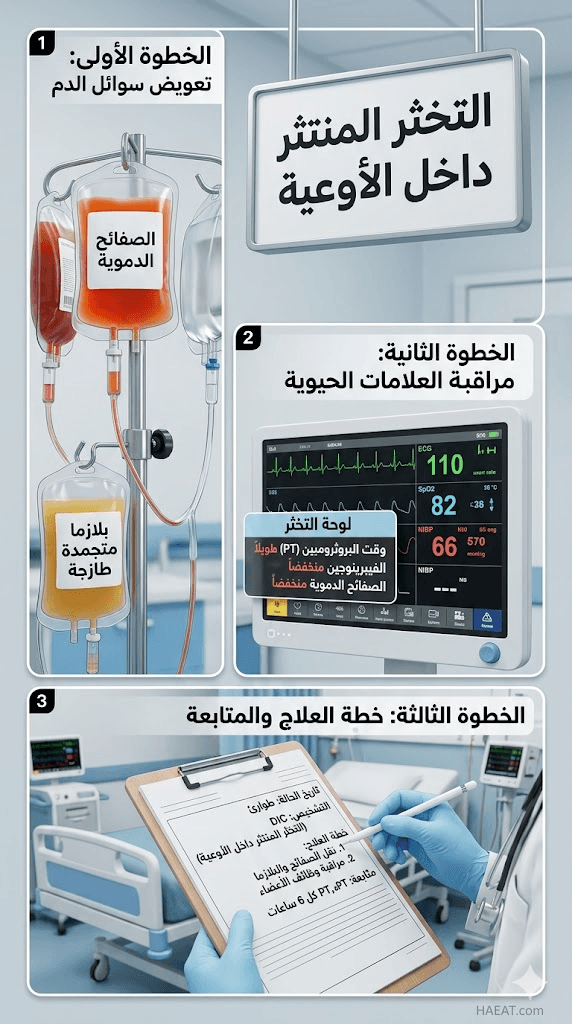
تشخيص التخثر المنتثر داخل الأوعية
يتطلب تشخيص التخثر المنتثر داخل الأوعية تكامل المعطيات السريرية مع مجموعة من التحاليل المخبرية الدقيقة، حيث تظهر النتائج عادةً ما يلي:
- فحص عدد الصفائح الدموية: يظهر انخفاضاً حاداً ومستمراً (Thrombocytopenia) نتيجة استهلاكها في تكوين الجلطات.
- اختبار D-dimer: ترتفع مستوياته بشكل شاهق، مما يدل على نشاط مكثف في عملية تحلل الفيبرين (Fibrinolysis).
- زمن البروثرومبين (PT) وزمن الثرومبوبلاستين (aPTT): يلاحظ استطالة واضحة في هذه الأزمنة، مما يشير إلى نقص عوامل التجلط.
- مستوى الفبرينوجين: غالباً ما ينخفض بشكل ملحوظ في الحالات الحادة، حيث يتم استهلاكه بالكامل لتحويله إلى جلطات.
- مسحة الدم المحيطية: تكشف عن وجود “خلايا الفصام” (Schistocytes)، وهي كرات دم حمراء محطمة نتيجة مرورها عبر الأوعية المسدودة.
- قياس مستويات مضادات التخثر الطبيعية: مثل مستويات بروتين C وأنتيثيرومبين III، والتي غالباً ما تكون منخفضة جداً.
- اختبارات وظائف الأعضاء: مراقبة الكرياتينين وإنزيمات الكبد لتقييم مدى تضرر الأعضاء الحيوية من الجلطات المجهرية.
علاج التخثر المنتثر داخل الأوعية
يتمحور علاج التخثر المنتثر داخل الأوعية حول مبدأين أساسيين: معالجة السبب الكامن وتصحيح اضطرابات الدم، وتوضح بوابة HAEAT الطبية المسارات العلاجية كالتالي:
تعديلات نمط الحياة والدعم المنزلي
بعد تجاوز المرحلة الحرجة والخروج من المستشفى، يحتاج المريض لفترة نقاهة طويلة. يجب التركيز على التغذية الغنية بالبروتينات والحديد لتعويض ما فقده الجسم. كما ينصح بتجنب الأنشطة البدنية العنيفة التي قد تعرض المريض للنزيف، والالتزام بالفحوصات الدورية لمراقبة مستويات السيولة.
البروتوكولات الدوائية والمداخلات الطبية
تتم الموازنة في العلاج بين وقف التجلط المفرط ومنع النزيف الحاد، وهي عملية دقيقة جداً يجريها أطباء أمراض الدم.
الخيارات العلاجية للبالغين
يعتمد العلاج للبالغين على نقل مشتقات الدم مثل “البلازما المتجمدة الطازجة” لتعويض عوامل التجلط، ونقل الصفائح الدموية إذا انخفضت لمستويات حرجة. في حالات معينة يسيطر فيها التجلط على المشهد، قد يستخدم الهيبارين بجرعات منخفضة، رغم خطورة ذلك في زيادة النزيف، لذا يقتصر استخدامه على حالات مختارة وتحت رقابة صارمة.
الخيارات العلاجية للأطفال
عند الأطفال، يكون التركيز الأكبر على دعم توازن السوائل وضمان التروية النسيجية الكافية. يتم حساب كميات مشتقات الدم المنقولة بدقة شديدة بناءً على وزن الطفل لتجنب فرط التحميل الدوري. كما تعطى أهمية قصوى لعلاج العدوى المسببة بالمضادات الحيوية الوريدية ذات الطيف الواسع بأسرع وقت ممكن.
مستقبل العلاجات الحيوية والبروتينات المهندسة
وفقاً لأبحاث منشورة في (The Lancet)، يتم حالياً اختبار بروتينات مهندسة وراثياً مثل “البروتين C النشط” المؤتلف. تهدف هذه العلاجات الحيوية إلى استعادة التوازن المفقود في شلال التجلط دون التسبب في مخاطر النزيف المرتبطة بالمميعات التقليدية، مما يمثل ثورة في إدارة حالات التخثر المنتثر داخل الأوعية.
بروتوكول الرعاية المركزة (ICU) المتقدم للسيطرة على النزيف
يتضمن البروتوكول المتقدم استخدام أجهزة غسيل الكلى المستمر (CRRT) لتنقية الدم من السيتوكينات المحفزة للالتهاب والتجلط. كما يتم استخدام تقنيات مراقبة “تخطيط مرونة الدم” (TEG) التي تعطي صورة لحظية ومباشرة عن حالة التجلط لدى المريض، مما يسمح بتعديل العلاج في دقائق بدلاً من ساعات.
الطب البديل والتخثر المنتثر داخل الأوعية
يجب التأكيد على أن التخثر المنتثر داخل الأوعية هو حالة طبية طارئة لا يمكن علاجها بالأعشاب أو الطب البديل كبديل للتدخل الطبي، ولكن هناك محاذير هامة تتعلق بالمكملات:
- تجنب الأعشاب المميعة للدم: مثل الزنجبيل والثوم المركز والجنكة، حيث تزيد من خطر النزيف الحاد أثناء الإصابة.
- الكركم والسيولة: رغم فوائده الالتهابية، إلا أن استهلاكه بجرعات عالية قد يتداخل مع بروتوكولات التجلط في حالات الطوارئ.
- مكملات فيتامين K: قد يصفها الأطباء أحياناً لدعم تصنيع عوامل التجلط، ولكن لا يجب تناولها ذاتياً دون فحص دقيق.
- العلاجات الداعمة للمناعة: مثل العسل الملكي، قد تساعد في مرحلة الاستشفاء المتأخرة لتعزيز صحة الأوعية الدموية تحت إشراف طبي.
- الوخز بالإبر: يمنع تماماً في المرحلة الحادة من التخثر المنتثر داخل الأوعية لتجنب حدوث نزيف تحت الجلد أو عدوى بكتيرية.
- المكملات المضادة للأكسدة: قد تلعب دوراً في تقليل الضرر التأكسدي للأوعية الدموية بعد تجاوز مرحلة الخطر.
الاستعداد لموعدك مع الطبيب
نظراً لأن التخثر المنتثر داخل الأوعية يحدث غالباً أثناء التواجد في المستشفى، فإن الاستعداد يكون موجهاً لذوي المريض أو لموعد المتابعة بعد الشفاء:
ما يجب عليك فعله وتجهيزه
قم بتدوين جميع الأدوية التي كان يتناولها المريض قبل الأزمة، خاصة مميعات الدم أو المكملات العشبية. اجمع تقارير العمليات الجراحية الأخيرة أو تفاصيل أي عدوى أصيب بها المريض مؤخراً، حيث أن هذه المعلومات حيوية لفهم مسببات التخثر المنتثر داخل الأوعية.
ما الذي تتوقعه من الفريق الطبي
سوف يطرح الفريق الطبي أسئلة دقيقة حول توقيت ظهور الكدمات أو النزيف، وسيقومون بإجراء فحوصات دم متكررة (كل 6 ساعات أحياناً). توقع مناقشات حول الحاجة لنقل مشتقات الدم أو استخدام أجهزة دعم الحياة في الحالات المتقدمة.
دور الملفات الطبية السحابية في حالات الطوارئ
يساهم توفر ملف طبي رقمي يسهل الوصول إليه في تسريع وتيرة تشخيص التخثر المنتثر داخل الأوعية، خاصة في الحالات التي يكون فيها المريض غائباً عن الوعي. تتيح هذه الأنظمة للأطباء معرفة التاريخ التحسسي وفصيلة الدم والاضطرابات الوراثية فور وصول المريض للطوارئ.
مراحل الشفاء من التخثر المنتثر داخل الأوعية
تتطلب عملية التعافي من التخثر المنتثر داخل الأوعية صبراً ومراقبة دقيقة، وتمر عبر المراحل التالية:
- مرحلة الاستقرار (داخل العناية): توقف النزيف النشط واستعادة توازن علامات التجلط الحيوية في التحاليل المخبرية.
- مرحلة الفطام من الدعم: البدء في تقليل الاعتماد على أجهزة التنفس الاصطناعي أو دعم ضغط الدم الوريدي.
- مرحلة Ward (الجناح الطبي): مراقبة وظائف الكلى والكبد للتأكد من عدم وجود أضرار دائمة ناتجة عن الجلطات المجهرية.
- مرحلة النقاهة المنزلية: البدء في الحركة التدريجية مع الالتزام بنظام غذائي يدعم إعادة بناء كرات الدم الحمراء والصفائح.
- المتابعة طويلة الأمد: إجراء فحوصات دورية لضمان عدم تكرار الحالة، خاصة إذا كان السبب الكامن مزمناً كالسرطان.
الأنواع الشائعة للتخثر المنتثر داخل الأوعية
ينقسم التخثر المنتثر داخل الأوعية طبياً إلى نمطين رئيسيين يختلفان في الحدة والمسار السريري:
- النوع الحاد (Incompensated): يتميز بظهور مفاجئ ونزيف صاعق، حيث تستهلك عوامل التجلط بسرعة تفوق قدرة الكبد على التعويض.
- النوع المزمن (Compensated): يظهر غالباً مع مرضى السرطان، حيث يكون التجلط بطيئاً ويستطيع الجسم تعويضه جزئياً، مما يجعله أقل ظهوراً سريرياً.
- النوع السائد فيه التجلط: حيث تظهر الجلطات الوريدية والشرائينية بشكل أكبر من النزيف، وهو ما يسمى أحياناً بمتلازمة “تروسو”.
- النوع السائد فيه تحلل الفيبرين: حيث يكون النزيف هو العرض الطاغي نتيجة النشاط الزائد لإنزيمات تكسير الجلطات.
التأثير النفسي والاضطرابات التالية للصدمة لمرضى التخثر المنتثر
غالباً ما يعاني الناجون من التخثر المنتثر داخل الأوعية من اضطراب ما بعد الصدمة (PTSD) نتيجة التجربة المريرة في العناية المركزة. الشعور بالقلق الدائم من تكرار النزيف أو الخوف من الموت المفاجئ يتطلب دعماً نفسياً تخصصياً. يجب دمج المعالجة النفسية ضمن خطة التعافي الشاملة لمساعدة المريض على العودة لحياته الطبيعية وتجاوز المخاوف المتعلقة بصحته الجسدية.
إحصائيات عالمية ومعدلات الانتشار الوبائي للتخثر المنتثر داخل الأوعية
تشير البيانات الصادرة عن منظمات الصحة العالمية إلى حقائق إحصائية هامة حول التخثر المنتثر داخل الأوعية:
- معدل الوفيات: يتراوح بين 20% إلى 50% حسب السبب الكامن، وتصل النسبة للأعلى في حالات الصدمة الإنتانية.
- التوزيع العمري: يصيب جميع الأعمار، لكنه يتركز في الفئات العمرية فوق 60 عاماً وفي حديثي الولادة المصابين بالعدوى.
- الارتباط بالإنتان: حوالي 35% من مرضى الإنتان الشديد يطورون درجات متفاوتة من التخثر المنتثر داخل الأوعية.
- الانتشار الجغرافي: لا يوجد تمييز عرقي، لكن معدلات النجاة تختلف بناءً على سرعة الوصول لمراكز الرعاية المتقدمة.
بروتوكولات التغذية العلاجية والدعم الوريدي المكثف في حالات التخثر الحاد
أثناء المرحلة الحرجة من التخثر المنتثر داخل الأوعية، يكون الدعم الوريدي هو المصدر الوحيد للمغذيات. يتم التركيز على توازن الأملاح والمعادن لمنع اضطرابات نظم القلب. بعد الاستقرار، يتم الانتقال للتغذية الغنية بمركبات الفلافونويد وفيتامين C لدعم جدران الأوعية الدموية المتضررة وتحفيز إنتاج بروتينات الدم الحيوية.
التحديات الأخلاقية والقرارات المصيرية في إدارة حالات التخثر المنتثر المتقدمة
يواجه الأطباء في العناية المركزة تحديات أخلاقية صعبة عند التعامل مع التخثر المنتثر داخل الأوعية في مراحله النهائية:
- متى يتم التوقف: الموازنة بين العلاج المكثف وبين الحفاظ على كرامة المريض في حالات الفشل العضوي الكامل.
- توزيع الموارد: في الأزمات الوبائية، قد تبرز معضلة تخصيص مشتقات الدم المحدودة للمرضى الأكثر قابلية للشفاء.
- الموافقة المستنيرة: صعوبة الحصول على موافقة المريض الغائب عن الوعي لإجراءات تجريبية قد تنقذ حياته من التخثر المنتثر داخل الأوعية.
خرافات شائعة حول التخثر المنتثر داخل الأوعية
تنتشر العديد من المفاهيم الخاطئة التي تصححها مدونة حياة الطبية لرفع الوعي الصحي:
- الخرافة:التخثر المنتثر داخل الأوعية هو مجرد نزيف حاد.
- الحقيقة: هو اضطراب مزدوج يبدأ بتجلط مفرط ينتهي بنزيف نتيجة استهلاك عوامل التجلط.
- الخرافة: الإصابة به تعني الموت الحتمي.
- الحقيقة: التشخيص المبكر وعلاج السبب الكامن يرفع نسب النجاة بشكل كبير جداً.
- الخرافة: هو مرض معدٍ يمكن انتقاله بين المرضى.
- الحقيقة: هو استجابة داخلية لمرض آخر وليس مرضاً معدياً بحد ذاته.
- الخرافة: مميعات الدم هي العلاج الوحيد.
- الحقيقة: في كثير من الأحيان، يكون العلاج هو نقل عوامل التجلط وليس تمييع الدم.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في مدونة حياة الطبية، نقدم هذه التوصيات الجوهرية للتعامل مع هذه الحالة:
- السرعة هي المفتاح: أي تأخير في علاج العدوى البسيطة قد يؤدي إلى كارثة التخثر المنتثر داخل الأوعية.
- راقب جلدك: الكدمات غير المبررة ليست دائماً “خبطات” بسيطة، خاصة إذا كنت تعاني من حمى أو مرض مزمن.
- الثقافة الدوائية: لا تتناول الأسبرين أو مضادات الالتهاب غير الستيرويدية عند الاشتباه في وجود اضطراب تجلط.
- الدعم النفسي: النجاة من هذه الحالة هي بداية لرحلة تعافي نفسي لا تقل أهمية عن التعافي الجسدي.
أسئلة شائعة
هل يمكن أن يعود التخثر المنتثر داخل الأوعية مرة أخرى بعد الشفاء؟
نعم، إذا ظل السبب الكامن (مثل السرطان أو أمراض المناعة) دون سيطرة، فقد تتكرر نوبات التخثر المنتثر داخل الأوعية.
ما هي المدة التي يستغرقها الجسم لاستعادة عوامل التجلط؟
يعتمد ذلك على صحة الكبد والنشاط النخاعي، ولكن عادة ما يبدأ التحسن الملحوظ خلال 48 إلى 72 ساعة من علاج السبب الرئيسي.
هل يؤثر التخثر المنتثر داخل الأوعية على القدرة الإنجابية مستقبلاً؟
في معظم الحالات لا يؤثر مباشرة، ولكن إذا حدثت المضاعفات أثناء الولادة، فقد تتأثر صحة الرحم بناءً على الإجراءات الجراحية المتخذة.
الخاتمة
يبقى التخثر المنتثر داخل الأوعية واحداً من أعظم التحديات في الطب الحديث، حيث يمثل صراعاً بين التجلط والنزيف. إن الفهم العميق لهذه الحالة، والاعتماد على التشخيص الدقيق والعلاج الفوري، هو السبيل الوحيد لتقليل المخاطر. نأمل أن يكون هذا الدليل الشامل من موقع HAEAT الطبي قد قدم لكم المعرفة اللازمة للوقاية والتعامل مع هذه الحالة الحرجة