يُعد نقص توتر العضلات والمعروف طبياً بمصطلح (Hypotonia) حالة سريرية تتميز بانخفاض ملحوظ في المقاومة السلبية لحركة المفاصل، مما يمنح الرضيع مظهراً يتسم بالليونة الزائدة. تسعى “مدونة حياة الطبية” عبر هذا الدليل التحليلي إلى تقديم رؤية علمية معمقة حول هذه المتلازمة، موفرةً للأهالي الأدوات الدقيقة لتمييز الفوارق الحركية الدقيقة لدى أطفالهم في مراحل النمو المبكرة. إن فهم طبيعة هذا الارتخاء العضلي يتطلب إدراكاً شاملاً لكيفية تفاعل الجهاز العصبي المركزي مع الأنسجة الحركية، وهو ما سنفصله بناءً على أحدث البروتوكولات الطبية العالمية المعتمدة.
ما هو نقص توتر العضلات؟
نقص توتر العضلات هو اضطراب وظيفي يعكس خللاً في المسارات العصبية المسؤولة عن الحفاظ على شدة العضلات في حالة الراحة، مما يؤدي إلى ارتخاء الأنسجة. لا يُصنف هذا الاضطراب كمرض بحد ذاته، بل هو علامة سريرية موضوعية تشير إلى وجود مشكلة في الدماغ، أو الحبل الشوكي، أو الأعصاب المحيطية، أو العضلة نفسها.
تُعرف هذه الحالة في الأوساط الطبية بمتلازمة “الطفل الرخو”، حيث يفتقر الرضيع إلى “الصلابة” الطبيعية التي تسمح له بالحفاظ على وضعية جسم مستقرة ضد الجاذبية. من الضروري التمييز بين هذه الحالة وبين الضعف العضلي، فالتوتر يتعلق بقدرة الدماغ على إرسال إشارات مستمرة لإبقاء العضلة “مستعدة”، وليس بالضرورة قوة الانقباض الإرادي.
أعراض نقص توتر العضلات
تظهر المظاهر السريرية لضعف القوام الحركي بشكل جلي خلال الشهور الأولى، حيث يمكن تلخيص العلامات التحذيرية التي تستوجب الانتباه الفوري في القائمة التالية:
- ظهور الرضيع بشكل يشبه “دمية القماش” عند حمله، حيث يشعر الأبوان بأن طفلهم قد ينزلق من بين أيديهم بسهولة نتيجة غياب المقاومة العضلية.
- تدلي الرأس للخلف بشكل حاد (Head Lag) عند محاولة سحب الرضيع من وضعية الاستلقاء إلى الجلوس، واستمرار ذلك بعد تجاوز عمر 4 أشهر.
- اتخاذ “وضعية الضفدع” أثناء النوم، حيث تبتعد الركبتان والمرفقان عن محور الجسم بشكل كامل وتنبسط الأطراف على السطح دون أي انحناء طبيعي.
- فشل الرضيع في تحمل وزنه على ساقيه عند وضعه في وضعية الوقوف المدعوم، حيث تنثني الركبتان مباشرة دون محاولة للمقاومة.
- ضعف شديد في مهارات التغذية، ويشمل ذلك ضعف المص أو التعب السريع أثناء الرضاعة، مما يؤدي إلى بطء في زيادة الوزن وتطور الحالة الجسدية.
- تأخر واضح في الوصول إلى المعالم التطورية الكبرى، مثل عدم القدرة على رفع الصدر أثناء الاستلقاء على البطن أو التأخر في التدحرج والجلوس.
- مرونة مفرطة في المفاصل (Hypermobility)، حيث يمكن تحريك أطراف الطفل في زوايا غير طبيعية دون أن يبدي أي ألم أو مقاومة عضلية تذكر.
- صوت صرخة خافت أو ضعف في عضلات الجهاز التنفسي، مما يجعل التنفس يبدو مجهداً أو غير منتظم في بعض الحالات الشديدة.
- بروز اللسان بشكل دائم وصعوبة في إغلاق الفم، وهو ما يعكس نقص التوتر في عضلات الوجه والفكين.
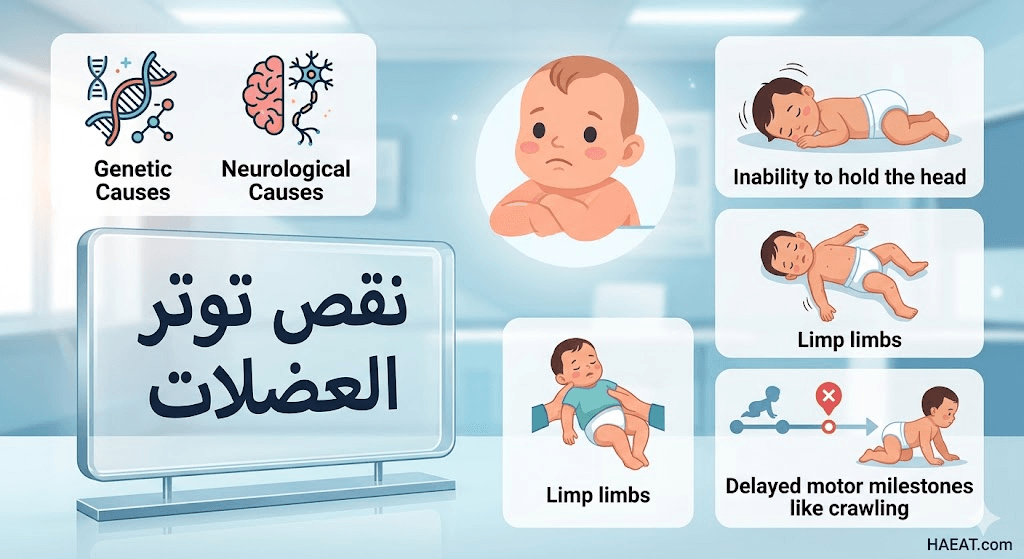
أسباب نقص توتر العضلات
ينجم نقص توتر العضلات عن تداخلات معقدة في الجهاز العصبي، ويمكن تقسيم المسببات إلى فئات رئيسية بناءً على مصدر الخلل الوظيفي:
- الاضطرابات الجينية والكروموسومية: تأتي متلازمة داون في مقدمة الأسباب، تليها متلازمة “برادر-ويلي” ومتلازمة “أنجلمان”، حيث تؤثر هذه الطفرات على التطور العصبي العضلي.
- الإصابات الدماغية المحيطة بالولادة: يؤدي نقص الأكسجين الحاد (Asphyxia) أو النزيف الدماغي أثناء الولادة إلى تلف في المراكز المسؤولة عن تنظيم التوتر العضلي في الدماغ.
- أمراض الضمور العضلي الشوكي (SMA): هو اضطراب وراثي يدمر الأعصاب الحركية في الحبل الشوكي، مما يمنع انتقال الإشارات اللازمة للحفاظ على قوام الأنسجة العضلية.
- الاعتلالات العضلية الخلقية: وهي مجموعة من الأمراض التي تصيب بنية الألياف العضلية نفسها، مما يجعلها غير قادرة على الاستجابة للسيالات العصبية بشكل صحيح.
- الاضطرابات الاستقلابية (Metabolic Disorders): مثل أمراض الميتوكوندريا أو خلل تخزين الجليكوجين، حيث تفتقر الخلايا العضلية إلى الطاقة الكافية للحفاظ على حالتها الوظيفية.
- التهابات الجهاز العصبي المركزي: يمكن للعدوى مثل التهاب السحايا أو التهاب الدماغ أن تترك أثاراً دائمة تتمثل في ارتخاء الأنسجة الحركية لدى الأطفال.
- قصور الغدة الدرقية الخلقي: يؤدي نقص هرمونات الغدة إلى تباطؤ عام في النمو العصبي، ويظهر ذلك سريرياً في صورة خمول حركي وارتخاء عام في الجسم.
- التسمم الوشيقي للرضع (Infant Botulism): ناتج عن تناول أبواغ بكتيريا معينة (توجد أحياناً في العسل الملوث)، تفرز سموماً تشل قدرة الأعصاب على تحفيز العضلات.
متى تزور الطبيب؟
تؤكد “بوابة HAEAT الطبية” أن الاكتشاف المبكر لعلامات الارتخاء العضلي يمثل حجر الزاوية في تحسين جودة حياة الطفل، حيث إن بعض المسببات تتطلب تدخلاً طبياً طارئاً.
العلامات التحذيرية لدى البالغين (نظرة عامة)
على الرغم من أن الحالة غالباً ما تظهر منذ الولادة، إلا أن حدوث نقص توتر العضلات بشكل مفاجئ لدى البالغين يعد مؤشراً خطيراً. يجب التوجه فوراً للطوارئ في حال ملاحظة ارتخاء مفاجئ في جانب واحد من الجسم، أو صعوبة مفاجئة في الكلام والتوازن، حيث قد يشير ذلك إلى سكتة دماغية أو اعتلال عصبي حاد.
المؤشرات الحرجة لدى الرضع والأطفال
يجب تحديد موعد مع طبيب أعصاب أطفال إذا لاحظت أن طفلك لا يحقق المعالم الحركية في وقتها المحدد، أو إذا شعرت بـ “ثقل” غير طبيعي عند محاولة تحريك أطرافه. من العلامات التي لا تحتمل التأجيل: وجود صعوبات تنفسية مزمنة، تكرار حوادث الاختناق أثناء الرضاعة، أو فقدان مهارة حركية كان الطفل قد اكتسبها سابقاً (مثل توقفه عن الجلوس بعد أن كان متمكناً منه).
المؤشرات الرقمية الحديثة لتقييم الاستجابة العصبية
وفقاً لـ المعهد الوطني للاضطرابات العصبية والسكتة الدماغية (NINDS)، فإن التقييم الحديث لم يعد يعتمد فقط على الفحص اليدوي، بل دخلت أدوات الذكاء الاصطناعي في تحليل أنماط الحركة. تسمح التقنيات الرقمية الحيوية بقياس سرعة الاستجابة العصبية للمنعكسات، مما يساعد في رصد درجات الارتخاء البسيطة التي قد تغيب عن العين غير الخبيرة، وتحديد ما إذا كان الخلل مركزياً أم محيطياً بدقة متناهية. إن دمج هذه البيانات الرقمية مع الفحص السريري يمنح الأطباء قدرة أكبر على وضع خارطة طريق علاجية مخصصة لكل حالة بناءً على شدة الخلل في المنظومة الحركية.
عوامل خطر الإصابة بـ نقص توتر العضلات
تتداخل مجموعة من الظروف البيئية والبيولوجية لتزيد من احتمالية ظهور أعراض ارتخاء الأنسجة الحركية، وتتمثل أبرز هذه العوامل فيما يلي:
- الولادة المبكرة (الخدج): غالباً ما يولد الأطفال قبل الأسبوع 37 بتوتر عضلي منخفض نتيجة عدم اكتمال نضج الجهاز العصبي المركزي.
- التاريخ العائلي: وجود إصابات سابقة في العائلة بأمراض جينية أو ضمور عضلي يزيد من مخاطر انتقال الصفات الوراثية المسببة للحالة.
- عمر الأم المتقدم: يرتبط إحصائياً بزيادة احتمالية حدوث الطفرات الكروموسومية مثل متلازمة داون التي تؤدي مباشرة إلى نقص توتر العضلات.
- الإصابات الفيروسية أثناء الحمل: تعرض الأم لعدوى مثل “الروبيلا” (الحصبة الألمانية) أو فيروس “زيكا” قد يؤثر على التطور الدماغي للجنين.
- نقص الوزن الشديد عند الولادة: يؤدي سوء التغذية الجنيني إلى ضعف في تكوين الكتلة العضلية وكفاءة الأعصاب المحيطية المحفزة لها.
- التعرض للمواد السامة: استهلاك بعض الأدوية أو التعرض للملوثات البيئية الثقيلة خلال فترة الحمل قد يعطل النمو العصبي السليم.
مضاعفات نقص توتر العضلات
في حال عدم إدارة الحالة بشكل استباقي، قد يؤدي نقص توتر العضلات إلى سلسلة من التحديات الوظيفية والجسدية طويلة الأمد:
- خلع المفاصل المتكرر: نتيجة ليونة الأربطة وغياب الدعم العضلي، تصبح مفاصل الورك والكتف أكثر عرضة للانزلاق من مكانها الطبيعي.
- تشوهات العمود الفقري: يؤدي ضعف عضلات الجذع إلى ظهور الجنف (Scoliosis) أو انحناء الظهر نتيجة عدم القدرة على الحفاظ على قوام مستقيم.
- التقلصات العضلية: للمفارقة، قد تؤدي قلة الحركة الناتجة عن الارتخاء إلى قصر دائم في بعض الأنسجة، مما يحد من المدى الحركي للمفصل.
- المشكلات التنفسية المزمنة: ضعف العضلات الوربية وعضلة الحجاب الحاجز يزيد من خطر الإصابة بالالتهابات الرئوية المتكررة وضيق التنفس.
- صعوبات التعلم والتواصل: قد يتأخر التطور المعرفي نتيجة محدودية قدرة الطفل على استكشاف بيئته المحيطة جسدياً في مراحل النمو الحرجة.
- العزلة الاجتماعية: قد يواجه الأطفال صعوبة في الاندماج مع أقرانهم في الأنشطة الحركية، مما يؤثر على تقدير الذات والصحة النفسية.
الوقاية من نقص توتر العضلات
على الرغم من أن العديد من الحالات جينية المنشأ، إلا أن هناك إجراءات وقائية تساهم في تقليل المخاطر أو الحد من تفاقم الحالة:
- الاستشارة الوراثية: يُنصح بها بشدة للعائلات التي تملك تاريخاً مرضياً مع الاضطرابات العصبية قبل اتخاذ قرار الحمل.
- الرعاية الحثيثة قبل الولادة: الالتزام بالفحوصات الدورية يضمن الكشف عن أي خلل في نمو الجنين أو نقص في التروية الدموية للدماغ.
- تجنب إعطاء العسل للرضع: للوقاية من التسمم الوشيقي (Botulism) الذي يسبب نقص توتر العضلات المفاجئ والقاتل أحياناً قبل سن العام.
- التطعيمات الشاملة: حماية الأم والطفل من الأمراض المعدية التي قد تهاجم الجهاز العصبي وتؤدي إلى تلف المراكز الحركية.
- التغذية المتوازنة للأم: ضمان الحصول على حمض الفوليك واليود والعناصر الأساسية التي تدعم بناء الجهاز العصبي للجنين بشكل سليم.
التشخيص الدقيق لـ نقص توتر العضلات
يتطلب الوصول إلى السبب الجذري لـ نقص توتر العضلات منهجية تشخيصية متعددة التخصصات تبدأ بالملاحظة السريرية الدقيقة وتنتهي بالاختبارات الجزيئية:
- الفحص السريري الشامل: تقييم ردود الفعل المنعكسة (Reflexes) وقياس مدى حركة المفاصل ومراقبة وضعية “الضفدع” المميزة للحالة.
- التصوير بالرنين المغناطيسي (MRI): يستخدم لفحص بنية الدماغ والحبل الشوكي لاستبعاد وجود تشوهات خلقية أو آثار لإصابات نقص الأكسجين.
- تخطيط العضلات والأعصاب (EMG/NCS): اختبار كهربائي يقيس مدى كفاءة انتقال الإشارات بين العصب والعضلة وسرعة استجابة النسيج العضلي.
- التحليل الجيني المتقدم: فحص الكروموسومات وتتبع الطفرات الجينية النوعية المسؤولة عن متلازمات الارتخاء العضلي الوراثي.
- خزعة العضلات: في حالات نادرة، يتم أخذ عينة صغيرة من النسيج العضلي وفحصها مجهرياً للكشف عن وجود اعتلالات في بنية الألياف.
- تحاليل الدم الكيميائية: قياس مستويات إنزيم “الكرياتين كينيز” (CK) واختبارات وظائف الغدة الدرقية لاستبعاد المسببات الاستقلابية.
علاج نقص توتر العضلات
يشير “موقع حياة الطبي” إلى أن استراتيجية العلاج لا تهدف إلى “الشفاء” من الارتخاء نفسه في الحالات الجينية، بل إلى تعزيز الوظائف الحركية ومنع المضاعفات.
تغييرات نمط الحياة والرعاية المنزلية
تعتبر البيئة المنزلية المحفزة عاملاً حاسماً، حيث يجب توفير ألعاب تشجع على الإمساك والوصول، مع الالتزام بوضعيات جلوس مدعومة تمنع تشوه العمود الفقري. يجب على الأهل تعلم تقنيات التدليك العلاجي والتمارين البسيطة التي تحافظ على مرونة المفاصل وتنشط الدورة الدموية في الأطراف المرخية.
التدخلات الدوائية والجراحية
لدى الأطفال
تركز الأدوية عادة على علاج المسبب الجذري إن وجد، مثل تعويض الهرمونات في حالات قصور الغدة الدرقية، أو استخدام العلاجات الجينية الحديثة لمرضى الضمور العضلي الشوكي. قد تبرز الحاجة للتدخل الجراحي في حالات متقدمة لإصلاح تشوهات العظام أو تطويل الأوتار التي تعرضت للتقلص نتيجة قلة الحركة المزمنة.
لدى البالغين
في حالات نقص توتر العضلات المكتسبة، يتم التركيز على الأدوية المنشطة للأعصاب أو علاج الالتهابات المناعية التي قد تكون سبباً في ضعف التوصيل العصبي.
تقنيات العلاج المائي والتحفيز الحسي العميق
يعد العلاج المائي (Hydrotherapy) من أنجح الوسائل، حيث يوفر الماء دعماً للجسم يسمح للطفل بالتحرك بحرية أكبر دون ضغط الجاذبية، مما يقوي العضلات بجهد أقل. يساعد التحفيز الحسي العميق عبر استخدام الضغط اللطيف أو الأوزان الخفيفة في تحسين إدراك الدماغ لموقع الأطراف، مما يعزز الاستجابة الحركية الإرادية.
الابتكارات التقنية في بدلات التأهيل الحركي
وفقاً لـ منظمة الصحة العالمية (WHO)، فإن التكنولوجيا المساعدة مثل البدلات الروبوتية الخفيفة والأجهزة التقويمية الذكية توفر دعماً خارجياً للأطراف الضعيفة. تساعد هذه البدلات في إعادة تدريب الدماغ على الأنماط الحركية الصحيحة، مما يسرع من وتيرة اكتساب مهارات المشي والتوازن لدى الأطفال المصابين بـ نقص توتر العضلات.

الطب البديل ودوره في حالات نقص توتر العضلات
على الرغم من أن العلاج الطبيعي يظل الركيزة الأساسية، إلا أن هناك خيارات تكميلية أثبتت فعاليتها في تحسين الاستجابة العضلية لدى المصابين بـ نقص توتر العضلات:
- العلاج بركوب الخيل (Hippotherapy): يساعد في تحسين التوازن وقوة عضلات الجذع من خلال استجابة جسم الطفل للحركات الإيقاعية للحصان.
- العلاج بالوخز الإبري للأطفال: تشير بعض الدراسات المحدودة إلى دور الوخز الإبري في تحفيز المسارات العصبية، لكنه يتطلب ممارساً متخصصاً جداً في طب الأطفال.
- التدليك التقويمي (Osteopathy): يركز على تحسين محاذاة الهيكل العظمي وتخفيف أي ضغوط ميكانيكية قد تعيق كفاءة عمل الجهاز الحركي.
- اليوغا المخصصة للأطفال: تساهم في زيادة الوعي الجسدي لدى الطفل وتمديد العضلات التي قد تتعرض للتقلص نتيجة وضعيات الجلوس الخاطئة.
- العلاج بالموسيقى والتحفيز السمعي البصري: يُستخدم لتعزيز التنسيق بين الحواس والحركة، مما يشجع الطفل على القيام بمجهود حركي إرادي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع حالات نقص توتر العضلات تنظيماً دقيقاً للمعلومات السريرية لضمان الحصول على أدق تشخيص في أقل وقت ممكن.
ما يجب عليك فعله قبل الموعد
قم بتسجيل مقاطع فيديو قصيرة لطفلك أثناء محاولة الجلوس أو التدحرج، وركز على توثيق أي حركات تبدو غير طبيعية أو حالات ارتخاء مفاجئة. اجمع التاريخ الطبي الكامل للعائلة، بما في ذلك أي حالات تأخر حركي أو أمراض وراثية معروفة، وقم بإعداد قائمة بالأدوية التي تناولتها الأم أثناء الحمل.
الأسئلة المتوقعة من الطبيب
سيسأل الطبيب عن موعد ظهور الأعراض لأول مرة، وهل كانت الحالة ثابتة أم أنها تتدهور مع مرور الوقت؟ توقع أسئلة حول مهارات التغذية، كفاءة المص، وقدرة الطفل على موازنة رأسه، بالإضافة إلى تفاصيل حول عملية الولادة وأي مضاعفات حدثت خلالها.
توظيف تطبيقات الذكاء الاصطناعي في تحليل الأنماط الحركية
تشير “مجلة حياة الطبية” إلى أن التطبيقات الحديثة التي تعتمد على “تحليل الفيديو بالذكاء الاصطناعي” يمكنها الآن رصد انحرافات الحركة بدقة ملليمترية. يمكن للأهل استخدام هذه الأدوات المنزلية لتزويد الطبيب ببيانات كمية حول المدى الحركي للطفل، مما يسهل مراقبة تطور الحالة واستجابتها للخطة العلاجية الموضوعة.
مراحل الشفاء وتطور الحالة في نقص توتر العضلات
تختلف رحلة التحسن بناءً على المسبب الجذري، ولكن يمكن رصد أنماط عامة لتطور الحالة الصحية لدى معظم المصابين:
- مرحلة التدخل المبكر (0-2 سنة): تركز على بناء القوة الأساسية ومنع تشوهات المفاصل، وهي الفترة الأكثر حرجاً لتحفيز نمو الخلايا العصبية.
- مرحلة الثبات وتطوير المهارات (2-6 سنوات): يبدأ الطفل في اكتساب مهارات المشي (غالباً بمساعدة) وتطوير مهارات النطق التي قد تكون تأثرت بارتخاء عضلات الوجه.
- مرحلة التكيف المدرسي: يتم التركيز على الاستقلالية الوظيفية واستخدام الأدوات المساعدة التي تضمن دمج الطفل في النظام التعليمي بشكل طبيعي.
- مرحلة المتابعة طويلة الأمد: تتضمن تقييمات دورية لمنع حدوث الجنف أو مشاكل المفاصل الناتجة عن نقص توتر العضلات المزمن.
الأنواع الشائعة لـ نقص توتر العضلات
يُصنف نقص توتر العضلات وفقاً لمنطقة الخلل في الجهاز العصبي إلى نوعين رئيسيين يختلفان في المظاهر السريرية:
- نقص التوتر المركزي: ينشأ من خلل في الدماغ أو الحبل الشوكي، وغالباً ما يرتبط بمشاكل مثل الشلل الدماغي أو المتلازمات الجينية.
- نقص التوتر المحيطي: ينتج عن مشكلة في العصب المحيطي، الوصلة العصبية العضلية، أو العضلة نفسها، كما في حالات ضمور العضلات الشوكي.
- نقص التوتر الحميد مجهول السبب: حالات يظهر فيها الارتخاء منذ الولادة وتتحسن تدريجياً مع الوقت دون وجود سبب مرضي واضح، ويصل هؤلاء الأطفال عادةً للنمو الطبيعي.
الفروقات الجوهرية بين نقص توتر العضلات والضعف العضلي
من الأخطاء الشائعة الخلط بين “التوتر العضلي” و”القوة العضلية”؛ فالتوتر هو المقاومة اللاإرادية للعضلة، بينما القوة هي القدرة على بذل مجهود إرادي. في حالات نقص توتر العضلات، قد يمتلك الطفل قوة عضلية كافية للإمساك بالأشياء، لكنه يفتقر للثبات البنيوي الذي يسمح له بالحفاظ على وضعية جسمه. أما الضعف العضلي، فهو عجز العضلة عن إنتاج القوة اللازمة للحركة، وغالباً ما يترافق المصطلحان معاً في الحالات المحيطية، بينما ينفصلان في بعض الحالات المركزية.
دور الطفرات الجينية في الإصابة بـ نقص توتر العضلات الوراثي
وفقاً لـ كليفلاند كلينك (Cleveland Clinic)، فإن أكثر من 50% من حالات الارتخاء العضلي المزمن تعود لأسباب جينية وراثية معقدة. تلعب الطفرات في جينات مثل SMN1 دوراً حاسماً في تلف الأعصاب الحركية، بينما تؤثر طفرات أخرى على كيفية معالجة الخلايا للبروتينات الضرورية لانقباض الألياف. إن الفحص الجيني لا يساعد فقط في التشخيص، بل يوفر خيارات علاجية جزيئية حديثة تعمل على “إصلاح” أو “تعويض” النقص الجيني، مما يغير مسار المرض تماماً.
التأثير النفسي والاجتماعي على الأسرة واستراتيجيات الدعم
يضع تشخيص الطفل بـ نقص توتر العضلات ضغوطاً نفسية هائلة على الوالدين، تتراوح بين الشعور بالذنب والقلق المستمر حول مستقبل الطفل الاستقلالي. من الضروري الانضمام لمجموعات دعم تضم أهالي يمرون بنفس التجربة، حيث يساهم تبادل الخبرات في تقليل الإحساس بالعزلة وتوفير نصائح عملية يومية. يجب على مقدمي الرعاية الاهتمام بصحتهم النفسية، فالتوتر المزمن قد يؤثر على جودة الرعاية المقدمة للطفل، والتدخل النفسي المبكر للأسرة لا يقل أهمية عن العلاج الطبيعي للرضيع.
استراتيجيات التغذية السليمة للرضع المصابين بصعوبات البلع
وفقاً لـ مستشفى جونز هوبكنز (Johns Hopkins)، فإن إدارة التغذية هي أحد التحديات الكبرى لمصابي نقص توتر العضلات نتيجة ضعف عضلات البلع والمص.
- استخدام سوائل مكثفة (Thickened liquids) لتقليل خطر ارتشاح السوائل إلى الرئتين والتسبب في التهابات رئوية.
- اعتماد وضعيات جلوس معينة أثناء الأكل، حيث يجب أن يكون الرأس مائلاً قليلاً للأمام لضمان مرور الطعام في المسار الصحيح.
- في الحالات الشديدة، قد يتم اللجوء لأنابيب التغذية المؤقتة لضمان حصول الطفل على السعرات الحرارية اللازمة للنمو العضلي والعصبي.
خرافات شائعة حول نقص توتر العضلات
- الخرافة: “الطفل الرخو سيمشي دائماً إذا قمنا بتدليكه بالزيت فقط”.
- الحقيقة: التدليك مفيد، لكن نقص توتر العضلات يتطلب علاجاً طبيعياً وظيفياً مكثفاً لتدريب الدماغ، ولا يغني التدليك عن التدخل الطبي.
- الخرافة: “الارتخاء العضلي يعني دائماً إعاقة ذهنية”.
- الحقيقة: الكثير من الأطفال المصابين يتمتعون بقدرات ذهنية طبيعية أو متفوقة، فالخلل في النظام الحركي لا يعني بالضرورة خللاً في الذكاء.
- الخرافة: “هذه الحالة معدية أو ناتجة عن عين أصابت الطفل”.
- الحقيقة: هي حالة طبية بحتة ناتجة عن أسباب جينية أو عصبية، وليست لها أي علاقة بالعوامل غير العلمية.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه “الأسرار” لتعزيز رحلة طفلك:
- القاعدة الذهبية هي “التحفيز دون إرهاق”؛ فالجلسات القصيرة والمتكررة للعلاج الطبيعي أفضل بكثير من جلسة واحدة طويلة ترهق الجهاز العصبي الضعيف.
- استثمر في “العلاج باللعب”؛ فالدماغ يتعلم أسرع عندما يكون الطفل مستمتعاً، لذا اجعل تمارين التقوية جزءاً من لعبة محببة.
- وثّق “الانتصارات الصغيرة”؛ ففي حالات نقص توتر العضلات، قد يكون مجرد رفع الرأس لثوانٍ إنجازاً ضخماً يستحق الاحتفال لرفع معنويات الأسرة.
أسئلة شائعة حول نقص توتر العضلات
هل يمكن لمريض نقص توتر العضلات المشي؟
نعم، الغالبية العظمى من الأطفال المصابين بالحالات الحميدة أو المتوسطة يتمكنون من المشي، وإن كان ذلك في سن متأخرة مقارنة بأقرانهم وبحاجة لأجهزة تقويمية أحياناً.
هل نقص توتر العضلات وراثي؟
في كثير من الأحيان نعم، خاصة إذا كان ناتجاً عن اضطرابات جينية أو استقلابية، لذا فإن الاستشارة الوراثية ضرورية قبل الحمل التالي.
كم مدة علاج نقص توتر العضلات؟
العلاج هو عملية مستمرة قد تمتد لسنوات، فالهدف هو التأهيل الوظيفي والتكيف مع قدرات الجسم المتغيرة بمرور الوقت.
الخاتمة
يظل نقص توتر العضلات تحدياً طبياً يتطلب صبراً ومثابرة، ولكنه ليس نهاية الطريق؛ فمع التدخل المبكر والتقنيات الحديثة، يمكن لهؤلاء الأطفال تحقيق مستويات مذهلة من الاستقلالية. إن دور الأهل كداعم أول ومراقب دقيق للتطور الحركي هو المفتاح الحقيقي الذي يفتح أبواب الشفاء والتحسن المستدام في جودة حياة الطفل.