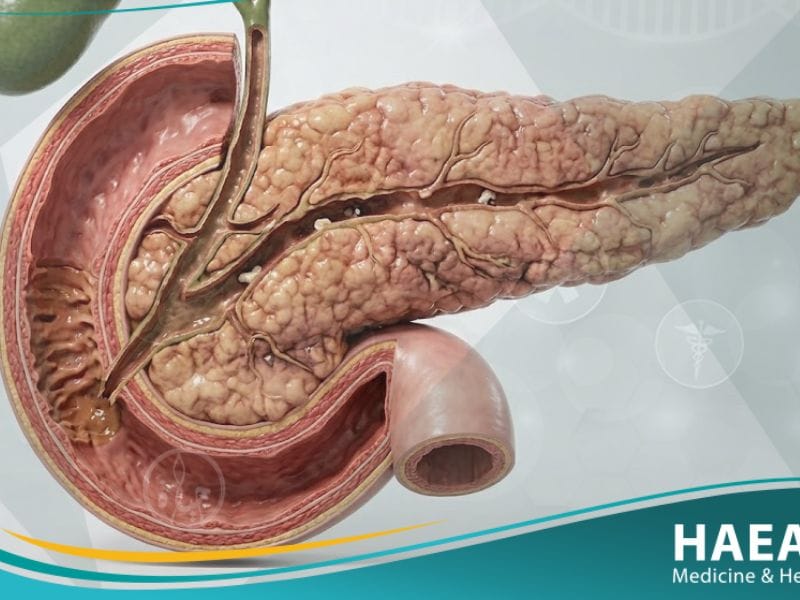
يعتبر قصور البنكرياس (Exocrine Pancreatic Insufficiency – EPI) حالة طبية معقدة تنشأ عندما تفشل الغدة البنكرياسية في إنتاج أو إفراز الإنزيمات الهاضمة بكميات كافية لتلبية احتياجات الجسم الحيوية. يؤدي هذا الخلل الوظيفي إلى تعطل المسارات الكيميائية المسؤولة عن تفكيك المغذيات الكبرى، مما ينتج عنه حالة حادة من سوء الامتصاص المزمن.
ما هو قصور البنكرياس؟
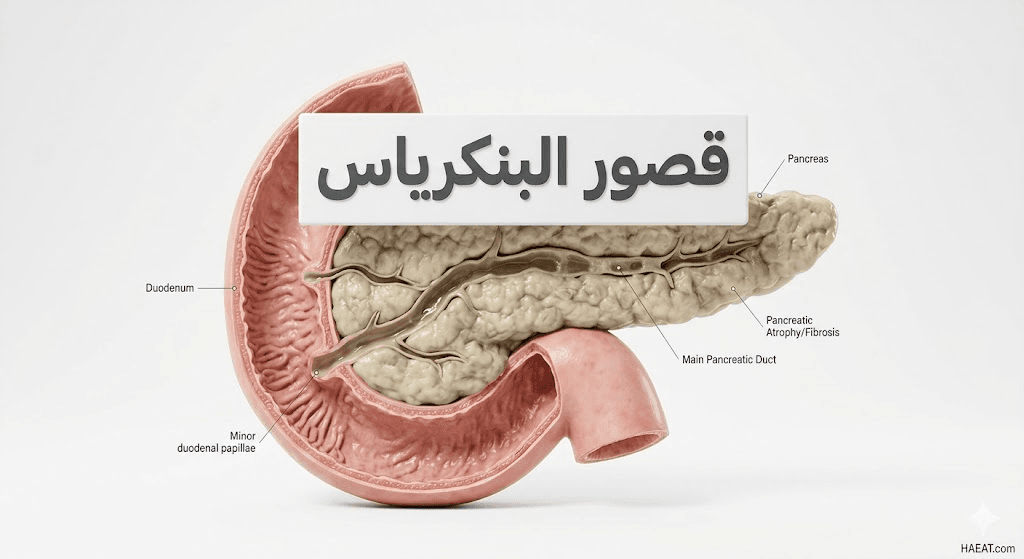
يُعرف قصور البنكرياس بأنه اضطراب في الوظيفة الإفرازية الخارجية للغدة، حيث يتناقص إنتاج ثلاثي الإنزيمات الجوهري: الليباز (لهضم الدهون)، الأميلاز (للكربوهيدرات)، والبروتياز (للبروتينات). في الحالة الطبيعية، تفرز هذه الغدة عصاراتها في الاثني عشر مباشرة بعد تناول الطعام، ولكن في حالة الإصابة، تظل جزيئات الطعام كبيرة جداً بحيث لا تستطيع بطانة الأمعاء امتصاصها.
تؤكد الدراسات الصادرة عن معاهد الصحة الوطنية (NIH) أن قصور البنكرياس لا يظهر سريرياً إلا بعد تدمير أو تعطيل ما يقرب من 90% من الأنسجة الوظيفية للبنكرياس، وهو ما يفسر تأخر التشخيص في كثير من الحالات. تعتمد شدة الحالة على مدى النقص الإنزيمي وقدرة الأمعاء الدقيقة على التعويض الجزئي، إلا أن غياب التدخل العلاجي يؤدي حتماً إلى تدهور الحالة التغذوية العامة للمريض.
توضح “مدونة حياة الطبية” أن فهم هذه الحالة يتطلب التمييز بينها وبين اضطرابات الجهاز الهضمي الأخرى، حيث أن الخلل هنا تركيبي أو وظيفي في المصنع الإنزيمي ذاته وليس في مجرد حساسية تجاه نوع معين من الغذاء. إن استمرارية نقص هذه الإفرازات تحرم الجسم من الفيتامينات الضرورية والمعادن، مما يجعل قصور البنكرياس تحدياً طبياً يتطلب استراتيجية علاجية متعددة التخصصات لضمان استعادة التوازن الاستقلابي.
أعراض قصور البنكرياس
تتسم المظاهر السريرية المرتبطة بـ قصور البنكرياس بكونها نتاجاً مباشراً لبقاء الطعام غير المهضوم داخل الأنبوب الهضمي، مما يحفز تفاعلات حيوية وكيميائية تسبب انزعاجاً شديداً، وتتمثل أبرز هذه الأعراض في الآتي:
- البراز الدهني (Steatorrhea): هو العرض الأكثر تميزاً، حيث يلاحظ المريض برازاً باهت اللون، ذا رائحة كريهة جداً ونفاذة، ويمتاز بقوام زيتي يجعله يطفو على سطح الماء ويصعب التخلص منه بالماء بسهولة.
- آلام البطن التشنجية: يعاني المصاب بـ قصور البنكرياس من نوبات ألم غالباً ما تتركز في الجزء العلوي من البطن، وتزداد حدتها بشكل ملحوظ بعد حوالي 30 إلى 60 دقيقة من تناول الوجبات الغنية بالدهون.
- الانتفاخ وتراكم الغازات: يحدث نتيجة التخمر البكتيري للمواد الكربوهيدراتية والبروتينية التي لم يتم هضمها في الأمعاء الدقيقة، مما يؤدي إلى ضغط معوي مستمر وشعور بالامتلاء المزعج.
- فقدان الوزن اللاإرادي: على الرغم من الشهية الطبيعية أو حتى المرتفعة، يفقد مريض قصور البنكرياس وزنه نتيجة عدم قدرة الخلايا على الحصول على الطاقة من السعرات الحرارية المستهلكة التي تخرج مع الفضلات.
- الإسهال المزمن والمتكرر: غالباً ما يكون الإسهال مرتبطاً بالوجبات، حيث تسبب الدهون غير الممتصة سحب المياه إلى الأمعاء، مما يؤدي إلى نوبات إسهال مائي أو زيتي متكررة يومياً.
- نقص الفيتامينات الذائبة في الدهون: يظهر هذا النقص من خلال أعراض ثانوية مثل جفاف الجلد الشديد، ضعف الرؤية في الإضاءة الخافتة (نقص فيتامين أ)، وآلام العظام الناتجة عن نقص فيتامين د.
- الخمول وضعف الطاقة: يشعر المرضى بتعب مزمن وعدم قدرة على بذل الجهد البدني، وذلك بسبب سوء التغذية الخلوي ونقص الغلوكوز والأحماض الأمينية الضرورية لعمليات البناء.

أسباب قصور البنكرياس
ينتج قصور البنكرياس عن مجموعة متنوعة من الأسباب التي تؤدي إما إلى تلف الأنسجة المفرزة أو إعاقة وصول الإنزيمات إلى مجرى الهضم، وتشمل القائمة الأكاديمية للأسباب ما يلي:
- التهاب البنكرياس المزمن: يعد السبب الرئيسي لدى البالغين، حيث تؤدي الالتهابات المتكررة (بسبب الكحول أو العوامل الوراثية) إلى استبدال الخلايا الوظيفية بأنسجة ندبية صلبة لا تفرز أي إنزيمات.
- التليف الكيسي (Cystic Fibrosis): هو السبب الجوهري للإصابة بـ قصور البنكرياس لدى الأطفال، حيث يتسبب خلل جيني في إنتاج مخاط سميك يغلق قنوات البنكرياس ويمنع خروج العصارات الهاضمة.
- جراحات الجهاز الهضمي: مثل استئصال البنكرياس الكلي أو الجزئي، أو جراحات تحويل مسار المعدة لعلاج السمنة، والتي قد تؤدي إلى سوء تنسيق بين تفريغ المعدة وإفراز الإنزيمات.
- سرطان البنكرياس: يمكن للأورام أن تسد القناة البنكرياسية الرئيسية، مما يؤدي إلى فشل وصول الإنزيمات إلى الأمعاء حتى لو كانت الغدة تنتجها بشكل سليم.
- داء السكري (النوع الأول والثاني): يعاني نسبة كبيرة من مرضى السكري من تلف تدريجي في خلايا البنكرياس الإفرازية نتيجة الضغط الأيضي المزمن أو العمليات المناعية الذاتية.
- انسداد القنوات المرارية والبنكرياسية: سواء بسبب الحصوات أو التضيقات الالتهابية، مما يعيق التدفق الطبيعي للسوائل الهاضمة ويحفز حدوث قصور البنكرياس الوظيفي.
- متلازمة شواخمان دايموند: اضطراب وراثي نادر يؤدي إلى فشل نمو أنسجة البنكرياس منذ الولادة، ويترافق عادة مع مشاكل في الدم والعظام.
- مرض الداء الزلاقي (Celiac Disease): في بعض الحالات المتقدمة، يؤدي تلف بطانة الأمعاء إلى غياب المحفزات الهرمونية (مثل الكوليسيستوكينين) التي تطلب من البنكرياس إفراز إنزيماته.
متى تزور الطبيب؟
تعتبر مراقبة التغيرات الهضمية بدقة أمراً حيوياً لتشخيص قصور البنكرياس قبل تفاقم المضاعفات الغذائية. إن التجاهل المستمر للأعراض قد يؤدي إلى ضرر دائم في بنية الجسم وقدرته المناعية.
وفقاً لـ Cleveland Clinic، فإن استمرار الأعراض الهضمية لأكثر من أسبوعين دون تحسن مع تغيير النظام الغذائي يستوجب فحصاً طبياً شاملاً لاستبعاد قصور الوظائف الغدية. يشير “موقع حياة الطبي” إلى أن التشخيص المبكر هو المفتاح الأساسي لاستعادة جودة الحياة وتجنب الهزال العضلي الناتج عن سوء التغذية.
العلامات الحمراء عند البالغين
يجب على البالغين عدم التهاون في حال ظهور مؤشرات قوية تدل على احتمالية الإصابة بـ قصور البنكرياس، وتحديداً:
- ملاحظة “بقع زيتية” في المرحاض بشكل متكرر، وهو ما يشير بوضوح إلى فشل هضم الدهون بنسبة عالية.
- فقدان الوزن السريع وغير المفسر (أكثر من 4 كيلوغرامات في شهر واحد) دون اتباع حمية غذائية أو ممارسة رياضة مكثفة.
- آلام الظهر التي تظهر بالتزامن مع آلام البطن بعد الأكل، والتي قد تشير إلى التهاب نسيجي كامن في الغدة.
- ظهور علامات سوء تغذية حادة مثل تكسر الأظافر وسقوط الشعر المفرط رغم تناول المكملات.
مؤشرات القصور عند الأطفال والرضع
يتطلب قصور البنكرياس عند الأطفال انتباهاً مضاعفاً من الوالدين، حيث أن تأخر العلاج يؤثر على التطور الذهني والجسدي:
- فشل النمو: إذا لاحظ الطبيب أن وزن الطفل لا يزداد وفقاً لمنحنيات النمو القياسية المعتمدة من منظمة الصحة العالمية.
- البراز ذو الرائحة الكريهة بشكل غير طبيعي: والذي يتجاوز الرائحة المعتادة لبراز الأطفال، ويكون لزجاً جداً ويصعب تنظيفه.
- البكاء الهستيري بعد الرضاعة: والذي قد يعكس شعور الرضيع بمغص حاد وانتفاخ ناتج عن تخمر الحليب غير المهضوم.
- الشهية المفرطة مع الهزال: رغبة الطفل الدائمة في تناول الطعام مع بقاء جسده نحيفاً جداً وبروز منطقة البطن بشكل ملحوظ.
التقييم الذاتي الرقمي لمستوى سوء الامتصاص
نقترح في “موقع حياة الطبي” اتباع بروتوكول التقييم الذاتي قبل الموعد الطبي، والذي يتضمن تدوين “مذكرة الطعام والأعراض” لمدة 7 أيام متواصلة. يساعد هذا الربط الرقمي بين كمية الدهون المستهلكة وعدد مرات التبرز وقوامها في تزويد الطبيب ببيانات دقيقة تدعم الشكوك السريرية بوجود قصور البنكرياس.
إن استخدام تطبيقات تتبع الهضم التي تعتمد على الذكاء الاصطناعي يمكن أن يحلل أنماط الألم والانتفاخ، مما يوفر تقريراً بيانياً يسهل عملية التشخيص التفريقي بين هذا القصور وبين حالات أخرى مثل القولون العصبي أو داء كرون.
عوامل خطر الإصابة بـ قصور البنكرياس
تتداخل مجموعة من العوامل البيئية والوراثية لترفع من احتمالية حدوث خلل في الأنسجة الغدية، مما يؤدي في نهاية المطاف إلى حالة قصور البنكرياس. يشير الباحثون في Johns Hopkins إلى أن تحديد هذه العوامل مبكراً يساهم في إبطاء وتيرة التدهور الوظيفي، وتتضمن أهم عوامل الخطر ما يلي:
- التدخين المزمن: يعتبر التبغ أحد أقوى العوامل المسببة للالتهابات النسيجية في البنكرياس، حيث يضاعف خطر الإصابة بالالتهاب المزمن الذي ينتهي بالقصور.
- استهلاك الكحول المفرط: يؤدي الكحول إلى ترسب البروتينات داخل القنوات البنكرياسية الدقيقة، مما يسبب انسدادها وتلف الخلايا المفرزة للإنزيمات.
- التاريخ العائلي والأمراض الوراثية: وجود طفرات جينية مرتبطة بالتليف الكيسي أو التهاب البنكرياس الوراثي يزيد بشكل جذري من فرص ظهور قصور البنكرياس في سن مبكرة.
- التقدم في العمر: تظهر البيانات الإحصائية لعام 2026 أن الوظائف الإفرازية للبنكرياس قد تشهد تراجعاً طبيعياً لدى كبار السن، مما يجعلهم أكثر عرضة لسوء الامتصاص النوعي.
- السمنة واضطرابات التمثيل الغذائي: ترتبط المتلازمة الأيضية بزيادة ترسب الدهون داخل نسيج البنكرياس (Pancreatic Steatosis)، مما يضغط على الخلايا الوظيفية ويقلل كفاءتها.
- التعرض للسموم البيئية: بعض المواد الكيميائية الصناعية قد تسبب سمية مباشرة لخلايا “عنيبات البنكرياس” المسؤولة عن إنتاج العصارات الهاضمة.
مضاعفات قصور البنكرياس
إن ترك حالة قصور البنكرياس دون إدارة طبية صارمة يؤدي إلى سلسلة من التداعيات الصحية التي تمتد لتشمل كافة أجهزة الجسم نتيجة النقص الغذائي الحاد، وأهمها:
- هشاشة العظام والكسور المرضية: نتيجة الفشل في امتصاص فيتامين “د” والكالسيوم، مما يضعف البنية العظمية ويزيد من خطر الإصابة بلين العظام.
- فقر الدم ونقص المغذيات الدقيقة: يؤدي غياب امتصاص فيتامين “B12” والحديد إلى حالة من الأنيميا المزمنة التي تؤثر على مستويات الأكسجين في الدم.
- ضعف الجهاز المناعي: تحرم حالة قصور البنكرياس الجسم من الأحماض الأمينية والزنك الضروريين لبناء الأجسام المضادة، مما يجعل المريض عرضة للعدوى المتكررة.
- اضطرابات الرؤية الليلية: بسبب نقص فيتامين “أ” (Retinol) الذي يحتاجه الجسم للحفاظ على سلامة القرنية والشبكية.
- تلف الأعصاب الطرفية: نتيجة نقص فيتامين “E” ومجموعة فيتامينات “B”، مما يسبب شعوراً بالوخز أو الخدر في الأطراف.
- النزيف العفوي: في حالات النقص الحاد لفيتامين “K”، يتأثر نظام تجلط الدم، مما قد يؤدي إلى ظهور كدمات غير مفسرة أو نزيف لثوي.
الوقاية من قصور البنكرياس
تعتمد استراتيجيات الوقاية من قصور البنكرياس على حماية النسيج الغدي من الالتهابات المتكررة والحفاظ على كفاءة القنوات الإفرازية، وذلك من خلال:
- الإقلاع التام عن التدخين: لتقليل التوتر التأكسدي داخل خلايا البنكرياس ومنع تكوّن الندبات الليفية.
- الامتناع عن استهلاك الكحول: لحماية القنوات من الانسدادات البروتينية والالتهابات الكيميائية الحادة.
- تبني نظام غذائي متوازن: غني بمضادات الأكسدة (الفواكه والخضروات) التي تحمي خلايا الغدة من التلف الناتج عن الجذور الحرة.
- السيطرة على مستويات الدهون الثلاثية: حيث أن الارتفاع الحاد في دهون الدم يعد محفزاً رئيسياً لنوبات التهاب البنكرياس التي تسبق القصور.
- الفحوصات الدورية لمن لديهم تاريخ عائلي: للكشف المبكر عن أي بوادر لتراجع الوظائف الإنزيمية قبل ظهور الأعراض السريرية الحادة.
تشخيص قصور البنكرياس
يتطلب تشخيص قصور البنكرياس لعام 2026 مزيجاً من الاختبارات الوظيفية والتصوير الشعاعي المتقدم لضمان دقة النتائج وتمييزها عن اضطرابات القولون.
يعتبر اختبار “الإيلاستاز البرازي-1” (Fecal Elastase-1) هو المعيار الذهبي الحالي، حيث يقيس مستوى إنزيم معين لا يتأثر بالمرور عبر الجهاز الهضمي، مما يعطي مؤشراً دقيقاً عن قدرة البنكرياس الإنتاجية. توضح “مدونة HAEAT الطبية” أن انخفاض مستوى هذا الإنزيم عن 200 ميكروغرام/غرام يعد دليلاً قوياً على وجود القصور.
وتشمل الإجراءات التشخيصية الأخرى:
- اختبار جمع الدهون في البراز لمدة 72 ساعة: وهو اختبار تقليدي لكنه دقيق جداً لقياس كمية الدهون التي يفشل الجسم في امتصاصها فعلياً.
- التصوير بالرنين المغناطيسي للقنوات الصفراوية والبنكرياسية (MRCP): لتقييم بنية القنوات والكشف عن أي تضيقات أو حصوات تعيق التدفق الإنزيمي.
- السونار الداخلي (EUS): تقنية متطورة تسمح بتصوير نسيج البنكرياس بدقة متناهية للكشف عن التليف البسيط الذي قد لا يظهر في الأشعة العادية.
- اختبارات التنفس بالكربون (13C-Triglyceride Breath Test): وسيلة غير جراحية لتقييم قدرة الليباز البنكرياسي على تكسير الدهون المشعة بشكل آمن.
علاج قصور البنكرياس
تتمحور الخطة العلاجية لمرض قصور البنكرياس حول تعويض النقص الإنزيمي واستعادة القدرة على الامتصاص الغذائي من خلال استراتيجية “الإحلال الإنزيمي” (PERT).
يهدف العلاج إلى محاكاة الوظيفة الطبيعية للبنكرياس عبر تناول كبسولات تحتوي على إنزيمات مستخلصة حيوياً مع كل وجبة طعام، لضمان اختلاطها بالكيموس المعدي وبدء عملية الهضم في الوقت المناسب. يشدد “موقع HAEAT الطبي” على ضرورة تخصيص الجرعات بناءً على محتوى الوجبة من الدهون وليس بناءً على وزن المريض فقط.
تعديلات نمط الحياة والمنظومة الغذائية
يجب على المصاب بـ قصور البنكرياس اتباع إرشادات تغذوية تخصصية تشمل:
- تناول وجبات صغيرة ومتعددة (6 وجبات يومياً) بدلاً من 3 وجبات كبيرة لتخفيف العبء على الإنزيمات التعويضية.
- التركيز على الأطعمة الغنية بالسعرات الحرارية والمغذيات لتعويض الفقد الحاصل في الطاقة.
- تجنب الأطعمة الغنية جداً بالألياف غير الذائبة في المراحل الأولى، لأنها قد ترتبط بالإنزيمات وتقلل من فعاليتها.
- الالتزام التام بتناول الفيتامينات الذائبة في الدهون (A, D, E, K) بصيغ كيميائية سهلة الامتصاص.
العلاج الدوائي وتعويض الإنزيمات (PERT)
تعتبر أدوية PERT هي الحجر الزاوية في تدبير قصور البنكرياس، وتتميز الكبسولات الحديثة بوجود غلاف معوي يحمي الإنزيمات من حموضة المعدة.
بروتوكول البالغين
تتراوح الجرعة القياسية للبالغين المصابين بـ قصور البنكرياس ما بين 40,000 إلى 75,000 وحدة من الليباز مع الوجبات الرئيسية، ونصف هذه الجرعة مع الوجبات الخفيفة. يجب تناول الكبسولات في بداية الوجبة أو توزيعها خلالها لضمان أقصى استفادة حيوية.
بروتوكول الأطفال
بالنسبة للأطفال، تعتمد الجرعة بدقة على وزن الطفل أو كمية الدهون في الحليب. يتم فتح الكبسولات وخلط الحبيبات مع طعام حمضي (مثل مهروس التفاح) للأطفال الذين لا يستطيعون بلع الكبسولات، مع الحذر من مضغ الحبيبات لتجنب تقرحات الفم.
هندسة الجرعات الشخصية باستخدام الذكاء الاصطناعي
في عام 2026، برزت تطبيقات ذكية قادرة على تحليل صورة الوجبة وتقدير محتواها من الدهون بدقة، ومن ثم اقتراح الجرعة المثالية من الإنزيمات التعويضية لمرضى قصور البنكرياس. تساهم هذه “الميزات” التكنولوجية في تقليل الخطأ البشري في تقدير الجرعات، مما يؤدي إلى اختفاء الأعراض بشكل أسرع وتحسن ملحوظ في امتصاص المغذيات.
التقنيات الحيوية الحديثة في تصنيع الإنزيمات
تتضمن “مزايا” الجيل الجديد من العلاجات تطوير إنزيمات مشتقة من مصادر غير خنزيرية (نباتية أو بكتيرية) تمتاز بثباتية أعلى في الوسط الحمضي. توفر هذه الابتكارات حلولاً فعالة لمن يعانون من حساسية تجاه المصادر التقليدية أو لديهم قيود غذائية معينة، مما يفتح آفاقاً جديدة في بروتوكول علاج قصور البنكرياس طويل الأمد.

الطب البديل وقصور البنكرياس
على الرغم من أن العلاج الإنزيمي التعويضي (PERT) هو الركيزة الأساسية، إلا أن هناك بعض الممارسات التكميلية التي أثبتت الدراسات فعاليتها في تحسين جودة الحياة وتخفيف حدة الأعراض المرتبطة بـ قصور البنكرياس:
- زيت الدهون الثلاثية متوسطة السلسلة (MCT Oil): يمتاز هذا النوع من الدهون بأنه لا يحتاج إلى إنزيم الليباز البنكرياسي ليتم امتصاصه، مما يجعله مصدراً آمناً وسريعاً للطاقة للمرضى.
- مكملات الزنجبيل والكركم: تشير الأبحاث إلى خصائصها المضادة للالتهاب التي قد تساعد في تهدئة أنسجة البنكرياس المتهيجة وتحسين الحركة المعوية.
- البروبيوتيك (المعززات الحيوية): تساعد في إعادة توازن الميكروبيوم المعوي الذي غالباً ما يضطرب نتيجة مرور الطعام غير المهضوم، مما يقلل من الغازات والانتفاخ.
- الوخز بالإبر: تشير بعض التقارير السريرية إلى دور الوخز بالإبر في تقليل مستويات الألم المزمن المرتبط بالتهابات البنكرياس المسببة للقصور.
- تقنيات التنفس العميق والاسترخاء: تساهم في تقليل التوتر النفسي الذي يؤثر سلباً على عملية الهضم ويزيد من وتيرة التقلصات المعوية.
الاستعداد لموعدك مع الطبيب
تعتبر الاستشارة الطبية الفعالة هي الخطوة الأولى نحو إدارة ناجحة لمرض قصور البنكرياس. إن تقديم معلومات دقيقة للطبيب يساعد في تقليص فترة التشخيص وبدء العلاج المناسب.
تؤكد “مجلة حياة الطبية” أن المريض الشريك في العملية العلاجية يحقق نتائج استشفائية أسرع بنسبة 40% مقارنة بالمرضى السلبيين. لذا، يجب تنظيم كافة البيانات الصحية المتعلقة بنمط التبرز واستهلاك الدهون قبل التوجه للعيادة لضمان تغطية كافة الجوانب السريرية.
ما الذي يمكنك فعله؟
للتحضير الأمثل لموعدك بشأن قصور البنكرياس، ننصحك بالآتي:
- تسجيل “يوميات البراز” لمدة أسبوع، موضحاً القوام، اللون، والرائحة، وعلاقة ذلك بنوعية الطعام.
- قائمة بكافة الأدوية والمكملات الغذائية التي تتناولها حالياً، خاصة تلك المتعلقة بالحموضة أو عسر الهضم.
- رصد أي فقدان غير مبرر في الوزن خلال الأشهر الستة الماضية بدقة رقمية.
ما الذي تتوقعه من الطبيب؟
سيقوم الطبيب المختص بطرح أسئلة دقيقة لتقييم احتمالية إصابتك بـ قصور البنكرياس، ومنها:
- هل تلاحظ وجود طبقة زيتية أو بقع دهنية في ماء المرحاض؟
- هل يزداد الألم حدة عند تناول الوجبات الدسمة مثل الوجبات السريعة أو الأجبان؟
- هل لديك تاريخ عائلي مع أمراض البنكرياس أو التليف الكيسي؟
بروتوكول التوثيق الغذائي الرقمي
توصي “بوابة HAEAT الطبية” باستخدام منصات التوثيق الرقمية التي تتيح تصوير الوجبات وربطها بالأعراض اللاحقة عبر الذكاء الاصطناعي. هذا التقرير الرقمي يوفر للطبيب نظرة تحليلية شاملة تساعده في تحديد الجرعة المبدئية لإنزيمات قصور البنكرياس بشكل أكثر دقة وموثوقية.
مراحل الشفاء من قصور البنكرياس
إن الشفاء في حالة قصور البنكرياس لا يعني بالضرورة عودة الغدة لوظيفتها الطبيعية (في الحالات المزمنة)، بل يعني الوصول إلى “الاستقرار الوظيفي” والسيطرة الكاملة على الأعراض:
- المرحلة الأولى (التثبيت): تبدأ بمجرد الالتزام بالعلاج الإنزيمي، حيث يتوقف الإسهال الدهني ويبدأ المريض في الشعور بالراحة بعد الأكل.
- المرحلة الثانية (التعافي الغذائي): تبدأ مستويات الفيتامينات في الدم بالارتفاع، ويستعيد المريض جزءاً من وزنه المفقود وتتحسن مستويات الطاقة لديه.
- المرحلة الثالثة (الإدارة طويلة الأمد): وهي مرحلة التعايش، حيث يتعلم المريض ضبط جرعاته ذاتياً بناءً على نمط حياته، مع الحفاظ على فحوصات دورية لوظائف الكلى وكثافة العظام.
الأنواع الشائعة لقصور البنكرياس
ينقسم قصور البنكرياس طبياً إلى فئتين رئيسيتين بناءً على المنشأ الوظيفي:
- القصور الأولي: ناتج عن تدمير مباشر في خلايا البنكرياس المفرزة (كما في الالتهاب المزمن أو السرطان).
- القصور الثانوي: يحدث عندما يكون البنكرياس سليماً، لكنه لا يتلقى الإشارات الهرمونية الصحيحة للإفراز، أو أن الإنزيمات تتعطل في الأمعاء بسبب الحموضة العالية (كما في متلازمة زولينجر إليسون).
العلاقة الوثيقة بين قصور البنكرياس ومرض السكري النوع الثالث
يعتبر مرض السكري من النوع (3c) نتيجة مباشرة لتلف البنكرياس الشامل الذي يؤثر على الوظائف الإفرازية والهرمونية معاً. في هذه الحالة، يعاني المريض من قصور البنكرياس ونقص الأنسولين في آن واحد، مما يتطلب إدارة معقدة توازن بين الهضم وضبط سكر الدم.
التأثيرات النفسية والاجتماعية لقصور البنكرياس
لا تقتصر آثار المرض على الجسد، بل تمتد لتشمل الجوانب النفسية نتيجة التحديات اليومية:
- القلق الاجتماعي: الخوف من وقوع “حوادث معوية” مفاجئة في الأماكن العامة بسبب الإسهال الدهني.
- الاكتئاب الناتج عن سوء التغذية: نقص المغذيات يؤثر كيميائياً على الحالة المزاجية والقدرة على مواجهة ضغوط الحياة.
- العزلة المرتبطة بالطعام: تجنب المناسبات الاجتماعية التي تتضمن وجبات دسمة خوفاً من تبعات قصور البنكرياس المؤلمة.
التغذية العلاجية المتقدمة لمرضى قصور البنكرياس
تتجاوز التغذية في حالة قصور البنكرياس مجرد تناول الإنزيمات؛ حيث تتطلب استراتيجية “الامتصاص الأقصى”. يجب التركيز على البروتينات سهلة الهضم مثل الأسماك والبقوليات المقشرة، مع ضرورة تناول مكملات الفيتامينات ADEK في منتصف الوجبة لضمان وجود وسط دهني كافٍ لامتصاصها بفعالية.
مستقبل العلاج لعام 2026: الابتكارات والتقنيات الحديثة
يشهد عام 2026 طفرة في علاج قصور البنكرياس من خلال تقنيات واعدة:
- الإنزيمات المصنعة مخبرياً: تطوير إنزيمات أكثر ثباتاً لا تتأثر بحموضة المعدة، مما قد يلغي الحاجة للكبسولات المغلفة.
- العلاج الجيني: أبحاث متقدمة تهدف إلى إعادة برمجة خلايا أخرى في الجهاز الهضمي لتقوم بوظيفة البنكرياس الإفرازية.
- مضخات الإنزيمات الذكية: أجهزة صغيرة تزرع تحت الجلد تفرز محفزات للبنكرياس بشكل آلي ومنتظم.
خرافات شائعة حول قصور البنكرياس
- خرافة: “يجب على المريض التوقف تماماً عن تناول الدهون.”
- الحقيقة: الدهون ضرورية لامتصاص الفيتامينات؛ الحل هو تناول الإنزيمات الكافية لهضمها وليس منعها.
- خرافة: “قصور البنكرياس هو مجرد قولون عصبي حاد.”
- الحقيقة: القولون العصبي لا يسبب برازاً دهنياً أو نقصاً حاداً في الفيتامينات؛ إنهما حالتان مختلفتان تماماً.
- خرافة: “العلاج الإنزيمي يسبب كسل البنكرياس.”
- الحقيقة: الإنزيمات التعويضية لا تؤثر على إنتاج الغدة الطبيعي، بل تدعم ما عجزت هي عن إنتاجه.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- قاعدة الدقائق الخمس: لا تتناول إنزيماتك قبل الوجبة بفترة طويلة؛ أفضل وقت هو مع أول قضمة لضمان الامتزاج التام.
- اختبار العائمة: إذا استمر برازك في الطفو رغم العلاج، فأنت بحاجة لمراجعة جرعتك مع الطبيب فوراً.
- الترطيب المستمر: سوء الامتصاص يسبب فقدان السوائل؛ اشرب الماء المضاف إليه الكتروليتات للحفاظ على توازن أملاح الجسم.
- تجنب العلكة (اللبان): مضغ العلكة يحفز إفراز أحماض المعدة دون وجود طعام، مما قد يعطل عمل إنزيماتك التعويضية لاحقاً.
أسئلة شائعة (PAA)
هل يمكن لقصور البنكرياس أن يشفى تماماً؟
يعتمد ذلك على السبب؛ إذا كان ناتجاً عن التهاب عارض أو انسداد مؤقت يمكن الشفاء منه، أما الحالات المرتبطة بالتليف أو الجراحة فهي حالات مزمنة تتطلب تعايشاً وإدارة مستمرة.
هل يؤثر قصور البنكرياس على العمر الافتراضي؟
مع الالتزام الصارم بالعلاج التعويضي والنظام الغذائي، يمكن للمرضى ممارسة حياة طبيعية وبنفس معدلات الأعمار القياسية، شريطة تجنب المضاعفات الغذائية.
لماذا لا تزال الأعراض موجودة رغم تناولي للإنزيمات؟
قد يكون السبب هو “عدم كفاية الجرعة”، أو تناولها في توقيت خاطئ، أو وجود حموضة زائدة في الأمعاء تمنع عمل الإنزيمات، مما يتطلب إضافة أدوية مثبطة لبروتون المعدة.
الخاتمة
يمثل قصور البنكرياس تحدياً طبياً يتطلب صبراً ودقة في الإدارة اليومية، ولكنه لم يعد عائقاً أمام الحياة المستقرة في ظل التطورات العلاجية لعام 2026. إن فهم آليات الامتصاص والالتزام بالبروتوكولات الحديثة يضمن للمريض استعادة عافيته وتجنب مخاطر سوء التغذية، مما يحول هذا الاضطراب من أزمة صحية إلى حالة طبية يمكن السيطرة عليها بنجاح.