فقر الدم المنجلي (Sickle Cell Anemia) هو مجموعة من الاضطرابات الوراثية التي تصيب خلايا الدم الحمراء، وتؤدي إلى تحولها من شكلها القرصي المرن إلى شكل منجلي صلب يعيق التروية الدموية للأنسجة. تعتبر “مدونة حياة الطبية” هذا الدليل مرجعاً رئيساً لفهم المرض، حيث نسعى لتقديم تحليل طبي معمق يتجاوز السطحية لتمكين المرضى وعائلاتهم من إدارة الحالة بفعالية.
ما هو فقر الدم المنجلي؟
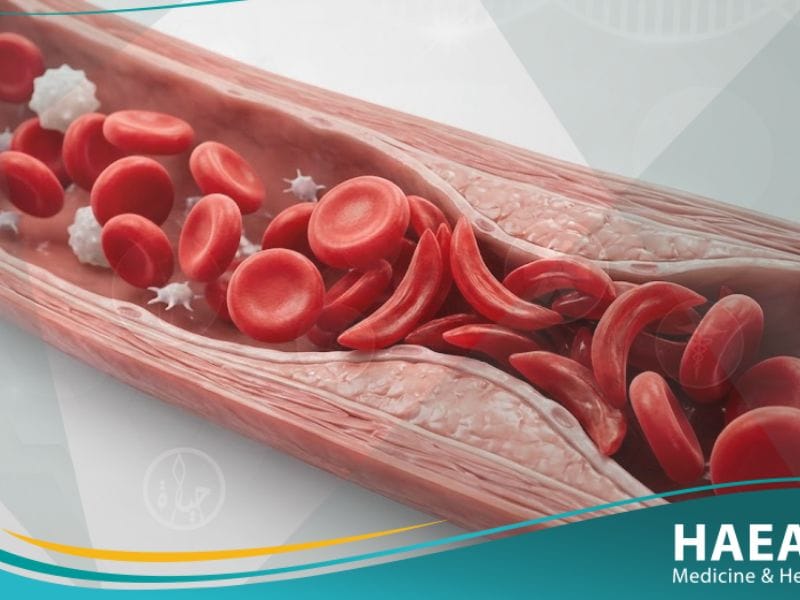
فقر الدم المنجلي هو حالة مرضية مزمنة تنتج عن خلل جيني يؤدي إلى إنتاج هيموجلوبين غير طبيعي يسمى “هيموجلوبين S”، مما يجعل خلايا الدم لزجة وسهلة التكسر.
وفقاً لـ (المعاهد الوطنية للصحة NIH)، فإن هذه الخلايا المشوهة تعيش لفترة قصيرة جداً مقارنة بالخلايا الطبيعية، مما يسبب نقصاً مستمراً في عدد كريات الدم الحمراء المسؤولة عن نقل الأكسجين.
يؤكد موقع حياة الطبي أن هذه الحالة تجعل خلايا الدم الحمراء صلبة ولزجة، مما يؤدي إلى تكسرها مبكراً ونقص الأكسجين في الأنسجة المحيطة.

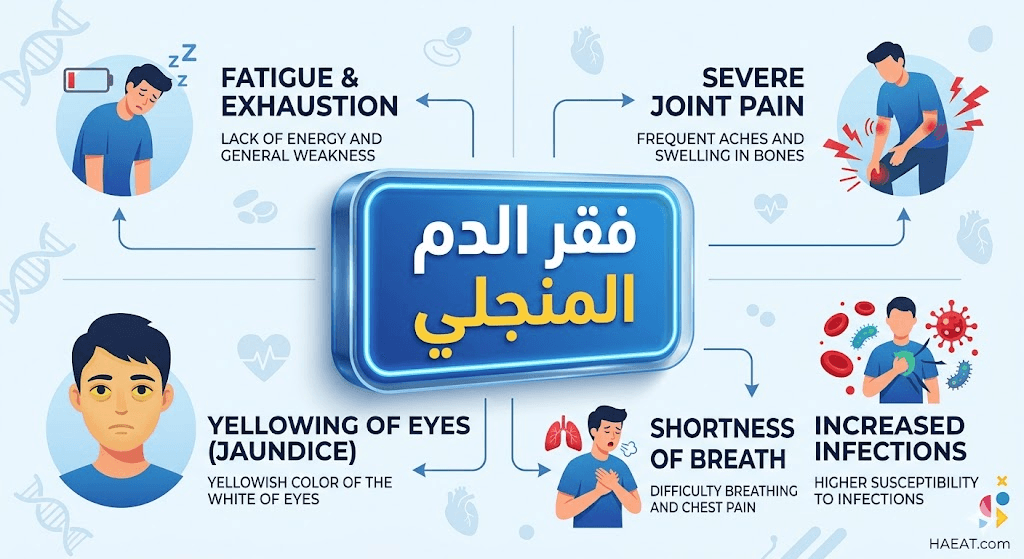
أعراض فقر الدم المنجلي
تتنوع أعراض فقر الدم المنجلي بشكل كبير بين المرضى، وتظهر عادةً في عمر مبكر جداً ابتداءً من الشهر الخامس من عمر الرضيع، وتشمل القائمة التالية أبرز العلامات السريرية:
- نوبات الألم الحادة (Crises): تعتبر العلامة الأكثر شيوعاً، وتحدث عندما تسد الخلايا المنجلية تدفق الدم في العظام، الصدر، أو البطن، وتتراوح شدتها من بسيطة إلى مبرحة تستدعي التنويم.
- نقص الأكسجين المزمن: يؤدي التكسر السريع للخلايا المنجلية إلى فقر دم حاد، مما يسبب التعب المستمر، الضيق في التنفس، وشحوب الجلد الملحوظ نتيجة نقص الهيموجلوبين.
- تورم اليدين والقدمين: غالباً ما تكون أول علامة تظهر لدى الرضع، وتنتج عن انسداد الدورة الدموية في الأوعية الطرفية الصغيرة، وتُعرف طبياً بـ “متلازمة اليد والقدم”.
- العدوى المتكررة: يتسبب المرض في تلف الطحال، وهو العضو المسؤول عن تصفية البكتيريا، مما يجعل المصابين أكثر عرضة للإصابة بالتهاب الرئة والتهاب السحايا بشكل متكرر.
- تأخر النمو والبلوغ: نظراً لأن خلايا الدم الحمراء لا توفر الأكسجين والمغذيات الكافية، قد يعاني الأطفال المصابون بـ فقر الدم المنجلي من بطء في معدلات النمو البدني وتأخر في الوصول لمرحلة البلوغ.
- مشاكل الرؤية: يمكن للخلايا المنجلية أن تسد الأوعية الدموية الدقيقة التي تغذي الشبكية، مما قد يؤدي إلى تلف الأعصاب البصرية أو حتى فقدان البصر المفاجئ في الحالات المتقدمة.
- اليرقان (Jaundice): يظهر اصفرار في الجلد وبياض العين نتيجة التحلل السريع لكريات الدم الحمراء وإطلاق مادة البيليروبين في مجرى الدم بمعدلات تفوق قدرة الكبد على المعالجة.
أسباب فقر الدم المنجلي
يعود السبب الرئيس للإصابة بـ فقر الدم المنجلي إلى طفرة جينية محددة في الجين المسؤول عن إنتاج الهيموجلوبين، وهو البروتين الذي يحمل الأكسجين، وتنتقل هذه الحالة وراثياً وفق القواعد التالية:
- وراثة الجين: يجب أن يرث الطفل نسختين من جين الخلايا المنجلية، واحدة من الأب والأخرى من الأم، ليصاب بالمرض الفعلي الذي يظهر فيه فقر الدم التحللي.
- سمة الخلايا المنجلية: إذا ورث الشخص نسخة واحدة فقط من الجين، فإنه يصبح “حاملاً للمرض” وليس مصاباً، وعادةً لا تظهر عليه أعراض، لكنه قد ينقل الجين لأطفاله مستقبلاً.
- خلل الهيموجلوبين S: الطفرة الجينية تغير تركيبة الأحماض الأمينية في بروتين الهيموجلوبين، مما يجعله يتبلمر (يتصلب) عند انخفاض مستويات الأكسجين، محولاً الخلية إلى شكل المنجل.
- عوامل جينية مرافقة: قد تتأثر شدة الحالة بوجود طفرات أخرى مثل الثلاسيميا، مما يؤدي إلى أنواع هجينة من فقر الدم المنجلي تختلف في حدة أعراضها السريرية.
تؤكد الدراسات المنشورة في (مجلة ذا لانسيت The Lancet) أن الفحص الوراثي الدقيق قبل الزواج يظل الوسيلة الأنجع لفهم احتمالات انتقال هذه الطفرات الجينية للأجيال القادمة وتقليل معدلات الإصابة.
متى تزور الطبيب؟
تتطلب إدارة فقر الدم المنجلي يقظة تامة من المريض وذويه، حيث أن بعض العلامات قد تشير إلى مضاعفات مهددة للحياة تتطلب تدخلاً طبياً فورياً في أقسام الطوارئ.
العلامات التحذيرية لدى البالغين
يجب على البالغين المصابين بـ فقر الدم المنجلي مراجعة الطبيب فوراً عند الشعور بألم صدري حاد ومفاجئ، حيث قد يشير ذلك إلى “متلازمة الصدر الحادة”، أو عند الشعور بصداع شديد مفاجئ أو خدر في الأطراف، وهي مؤشرات مبكرة للسكتة الدماغية. كما يعد ضيق التنفس الحاد أو التورم غير المبرر في البطن علامات تستدعي الفحص الفوري لاستبعاد تضخم الطحال المفاجئ.
المؤشرات الحرجة عند الأطفال
بالنسبة للأطفال، يعتبر ارتفاع درجة الحرارة فوق 38.5 درجة مئوية حالة طارئة تستدعي التوجه للمستشفى، نظراً لسرعة تدهور الحالة عند الإصابة بعدوى بكتيرية. كما يجب مراقبة الطفل بدقة عند ظهور شحوب شديد ومفاجئ أو خمول غير معتاد، حيث قد يشير ذلك إلى أزمة انحباس الدم في الطحال التي تسبب هبوطاً حاداً في الدورة الدموية.
التنبؤ الرقمي بنوبات الألم
تشير أحدث الأبحاث العلمية إلى إمكانية استخدام تقنيات الذكاء الاصطناعي والأجهزة القابلة للارتداء للتنبؤ بنوبات الألم قبل وقوعها. تعتمد هذه التقنية على مراقبة التغيرات في معدل ضربات القلب، ودرجة حرارة الجلد، ومستويات النشاط البدني، حيث تظهر البيانات أنماطاً معينة تسبق حدوث النوبات الانسدادية في فقر الدم المنجلي بـ 24 إلى 48 ساعة، مما يسمح للمريض ببدء بروتوكول الإماهة (شرب السوائل) والمسكنات مبكراً لتقليل حدة الأزمة.
عوامل خطر الإصابة بـ فقر الدم المنجلي
تعتبر عوامل الخطر المرتبطة بـ فقر الدم المنجلي وراثية بحتة، حيث لا تلعب العوامل البيئية دوراً في الإصابة الأولية، ولكنها تؤثر في حدة الأعراض:
- التاريخ العائلي والجيني: الخطر الأكبر يكمن في كون كلا الأبوين حاملين لسمة الخلايا المنجلية، مما يمنح كل طفل فرصة بنسبة 25% للإصابة بالمرض.
- الأصول العرقية والجغرافية: ينتشر المرض بكثافة في مناطق أفريقيا جنوب الصحراء، وحوض البحر الأبيض المتوسط، وشبه الجزيرة العربية، والهند، نتيجة الارتباط التاريخي بمقاومة الملاريا.
- زواج الأقارب: في المجتمعات التي يرتفع فيها معدل زواج الأقارب، تزداد احتمالية التقاء الجينات المتنحية المسؤولة عن ظهور فقر الدم المنجلي.
- نوع الهيموجلوبين الوراثي: تختلف عوامل الخطر بناءً على نوع الطفرة؛ حيث يعتبر النوع (HbSS) هو الأكثر حدة مقارنة بالأنواع الأخرى مثل (HbSC) أو (HbS beta-thalassemia).
مضاعفات فقر الدم المنجلي
يؤدي الانسداد المستمر للأوعية الدموية إلى تضرر الأنسجة الحيوية بشكل تراكمي، وتعتبر المضاعفات التالية هي الأكثر خطورة وفقاً لتقارير (مراكز السيطرة على الأمراض والوقاية منها CDC):
- السكتة الدماغية: يمكن للخلايا المنجلية أن تعيق تدفق الدم إلى الدماغ، مما يسبب سكتات دماغية صامتة أو ظاهرة، وهي خطر يهدد الأطفال والبالغين على حد سواء.
- متلازمة الصدر الحادة: عدوى رئوية أو انسداد وعائي في الرئة يسبب ألماً شديداً في الصدر، ضيق تنفس، وانخفاضاً حاداً في مستويات الأكسجين، وتعتبر مهددة للحياة.
- فرط ضغط الدم الرئوي: يعاني العديد من مرضى فقر الدم المنجلي من ارتفاع ضغط الدم في الشرايين التي تغذي الرئتين، مما يؤدي إلى فشل القلب بمرور الوقت.
- تضرر الأعضاء المزمن: يؤدي نقص التروية المزمن إلى تلف الكلى (الفشل الكلوي)، وتلف الكبد، وتآكل المفاصل خاصة مفصل الورك (النخر اللاوعائي).
- القرح الجلدية: تظهر قرح مؤلمة عادةً حول الكاحلين نتيجة ضعف الدورة الدموية في الأطراف السفلية، وهي صعبة الالتئام وتتطلب عناية تخصصية فائقة.
- انحباس الدم في الطحال: حالة طارئة يتجمع فيها الدم داخل الطحال بشكل مفاجئ، مما يؤدي إلى تضخمه وهبوط حاد ومفاجئ في مستوى الهيموجلوبين قد يؤدي للصدمة.
- المياه الزرقاء واعتلال الشبكية: التلف الوعائي في العين قد ينتهي بفقدان البصر إذا لم يتم الكشف المبكر والعلاج بالليزر لمنع نمو أوعية دموية غير طبيعية.
الوقاية من فقر الدم المنجلي
بما أن فقر الدم المنجلي مرض وراثي، فإن الوقاية تركز بشكل أساسي على الاستراتيجيات الاستباقية للحد من انتقال الجينات ومنع نوبات الألم:
- الفحص المبكر قبل الزواج: يعتبر الإجراء الوقائي الأول عالمياً، حيث يساعد الفحص المخبري في تحديد الحاملين للمرض وتوعيتهم بالمخاطر المحتملة للأبناء.
- التشخيص الوراثي قبل الانغراس (PGD): تقنية تستخدم مع أطفال الأنابيب لاختيار الأجنة غير المصابة بـ فقر الدم المنجلي قبل زرعها في الرحم.
- الفحص لحديثي الولادة: يتيح البدء المبكر بالعلاجات الوقائية مثل البنسلين والمكملات، مما يقلل من نسب الوفيات المبكرة نتيجة العدوى البكتيرية.
- تجنب المحفزات البيئية: الوقاية من النوبات تشمل تجنب التغيرات المفاجئة في درجات الحرارة، والحرص على شرب سوائل كافية لمنع الجفاف الذي يزيد لزوجة الدم.
- اللقاحات التكميلية: يجب على مرضى فقر الدم المنجلي الحصول على لقاحات إضافية ضد المكورات الرئوية والتهاب السحايا لتعويض ضعف وظيفة الطحال.
تشخيص فقر الدم المنجلي
تعتمد دقة التشخيص على الفحوصات المخبرية المتقدمة التي تحدد نوع الهيموجلوبين ونسبة الخلايا المشوهة، وتتمثل الخطوات التشخيصية في:
- اختبار الرحلان الكهربائي للهيموجلوبين: هو المعيار الذهبي لتشخيص فقر الدم المنجلي، حيث يفصل أنواع الهيموجلوبين المختلفة (A, S, F) بناءً على شحنتها الكهربائية.
- فحص عد الدم الكامل (CBC): للكشف عن مستوى فقر الدم، وعدد الشبكيات (خلايا الدم الحمراء الشابة) التي ترتفع كاستجابة تعويضية لتحلل الدم المستمر.
- اختبار التمنجل (Sickle Test): اختبار سريع يعرض عينة الدم لظروف نقص الأكسجين لمراقبة تحول الخلايا إلى الشكل المنجلي، لكنه لا يميز بين المصاب والحامل للمرض.
- الفحص الجزيئي (DNA Testing): يستخدم لتحديد الطفرات الجينية الدقيقة في جين HBB، وهو ضروري في حالات التشخيص ما قبل الولادة أو لتأكيد الحالات المعقدة.
علاج فقر الدم المنجلي
يهدف علاج فقر الدم المنجلي في “موقع حياة الطبي” إلى تقليل وتيرة نوبات الألم، ومنع المضاعفات، وتحسين جودة حياة المريض عبر بروتوكولات متكاملة.
التغييرات في نمط الحياة والرعاية المنزلية
تعد الإماهة المستمرة (شرب 3-4 لترات من الماء يومياً) حجر الزاوية في منع تكتل الخلايا. كما يجب تجنب الإجهاد البدني العنيف، والابتعاد عن المرتفعات العالية حيث تنخفض مستويات الأكسجين، والحرص على تدفئة الأطراف في الشتاء لمنع تقلص الأوعية الدموية.
العلاجات الدوائية
تؤكد (إدارة الغذاء والدواء الأمريكية FDA) على أهمية الالتزام بالعلاجات الحديثة التي غيرت مسار المرض:
- الهيدروكسي يوريا (Hydroxyurea): دواء يحفز إنتاج الهيموجلوبين الجنيني (HbF) الذي يمنع تمنجل الخلايا، مما يقلل نوبات الألم والحاجة لنقل الدم.
- كريسليزوماب (Crizanlizumab): حقن وريدية تمنع التصاق الخلايا المنجلية بجدران الأوعية الدموية، مما يحد من انسداد الدورة الدموية.
- فوكسيلوتور (Voxelotor): يعمل على زيادة تقارب الهيموجلوبين للأكسجين، مما يمنع بلمرة الهيموجلوبين S وتكسر الخلايا.
بروتوكولات العلاج للبالغين
يعتمد علاج البالغين على إدارة الألم المزمن باستخدام المسكنات المتدرجة (من الباراسيتامول إلى الأفيونيات عند الضرورة)، مع المتابعة الدورية لوظائف الكلى والقلب. يتم التركيز أيضاً على استخدام مكملات حمض الفوليك لدعم نخاع العظم في تعويض الخلايا المتحللة.
اعتبارات علاجية خاصة للأطفال
يتطلب الأطفال المصابون بـ فقر الدم المنجلي تناول البنسلين الوقائي يومياً حتى سن الخامسة لمنع العدوى القاتلة. كما يتم إجراء فحص “دوبلر عبر الجمجمة” سنوياً لتقييم خطر الإصابة بالسكتة الدماغية والبدء ببرامج نقل الدم الوقائي إذا لزم الأمر.
بروتوكول زراعة الخلايا الجذعية: الفرص والتحديات لدى البالغين
تعتبر زراعة النخاع العظمي العلاج الشافي الوحيد حالياً. بالنسبة للبالغين، تكمن الصعوبة في إيجاد متبرع مطابق تماماً (غالباً أخ أو أخت) وفي زيادة مخاطر رفض الطعم، ولكن التقنيات الحديثة لـ “الزراعة نصف المتطابقة” بدأت تفتح آفاقاً جديدة للمرضى الذين يعانون من مضاعفات شديدة لا تستجيب للأدوية التقليدية.
مستقبل العلاج بالتحرير الجيني (CRISPR)
يمثل اعتماد تقنية “كاسجيفي” ثورة في علاج فقر الدم المنجلي؛ حيث يتم سحب خلايا جذعية من المريض وتعديلها جينياً في المختبر لتعطيل الجين الذي يمنع إنتاج الهيموجلوبين الجنيني، ثم إعادة زراعتها. هذا المسار العلاجي يغني المريض عن البحث عن متبرع ويعد بتحقيق “شفاء وظيفي” كامل بعيداً عن أزمات الألم المستمرة.

الطب البديل وفقر الدم المنجلي
لا يمكن للطب البديل أن يكون بديلاً عن العلاجات الدوائية أو نقل الدم، لكنه يعمل كعامل مساعد لتحسين جودة الحياة وإدارة الألم المزمن في حالات فقر الدم المنجلي:
- المكملات العشبية: تشير بعض الدراسات إلى دور “النيكوسان” (مستخلص عشبي) في تقليل تمنجل الخلايا، ولكن يجب استخدامه تحت إشراف طبي صارم لتجنب التداخلات الدوائية.
- الوخز بالإبر (Acupuncture): يُستخدم في بعض المراكز المتقدمة للمساعدة في إدارة مستويات الألم العصبي والعضلي الناتج عن الأزمات المتكررة، مما يقلل الحاجة للمسكنات القوية.
- تقنيات الاسترخاء والتأمل: تساعد في خفض مستويات التوتر التي قد تحفز حدوث نوبة فقر الدم المنجلي، حيث يساهم الاسترخاء في تحسين تدفق الدم الطرفي.
- التدليك العلاجي: يساهم في تخفيف تشنج العضلات وتحسين الدورة الدموية، مع ضرورة تجنب الضغط العميق على العظام المتضررة من نقص التروية.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع فقر الدم المنجلي تحضيراً دقيقاً للمواعيد الطبية لضمان الحصول على أفضل رعاية ممكنة، خاصة عند التحول من رعاية الأطفال إلى رعاية البالغين.
قائمة الأسئلة والتحضيرات الشخصية
يُنصح بتدوين كافة نوبات الألم السابقة ومدتها، والمحفزات التي أدت إليها (مثل البرد أو الجهد البدني). من الضروري سؤال الطبيب عن أحدث خيارات العلاج المتاحة، ومدى الحاجة لتعديل جرعة الهيدروكسي يوريا، والجدول الزمني للفحوصات الدورية للعين والقلب والكلى.
ماذا تتوقع من الطبيب المختص؟
سيقوم الطبيب بإجراء فحص سريري شامل للبحث عن علامات اليرقان أو تضخم الطحال. سيسألك عن عدد مرات نقل الدم السابقة، ومدى فعالية المسكنات الحالية، وقد يطلب فحوصات دم دورية لمراقبة وظائف الأعضاء الحيوية التي قد تتأثر بمرض فقر الدم المنجلي على المدى الطويل.
تطبيقات تتبع نوبات انحلال الدم
تؤكد “مدونة HAEAT الطبية” على أهمية استخدام التطبيقات الذكية التي تتيح للمريض تسجيل مستويات الهيموجلوبين ونوبات انحلال الدم بشكل رقمي. هذه البيانات تمنح الطبيب رؤية شاملة حول استجابة المريض للعلاج وتساعد في التنبؤ بالانحدار الصحي قبل وقوع الأزمات الكبرى.
مراحل الشفاء من فقر الدم المنجلي
بما أن المرض وراثي، فإن مفهوم “الشفاء” ينقسم إلى إدارة التعايش طويل الأمد أو الشفاء الجذري عبر التدخلات الجراحية والجينية:
- مرحلة الاستقرار الدوائي: تهدف للوصول إلى أقل عدد ممكن من نوبات الألم وزيادة مستويات الهيموجلوبين الجنيني لضمان تروية دموية مستقرة.
- مرحلة ما بعد زراعة النخاع: تمتد لسنة أو أكثر، حيث يتم مراقبة قبول الجسم للخلايا الجديدة وبدء إنتاج كريات دم حمراء طبيعية لا تميل للتمنجل.
- مرحلة التعافي من المضاعفات: تشمل العلاج الطبيعي بعد السكتات الدماغية أو العمليات الجراحية لاستبدال المفاصل التالفة نتيجة نقص التروية المزمن.
- مرحلة التكيف النفسي: الوصول إلى القدرة على ممارسة الأنشطة اليومية والوظيفية بشكل طبيعي رغم وجود التحديات الصحية المرتبطة بـ فقر الدم المنجلي.
الأنواع الشائعة لفقر الدم المنجلي
تختلف شدة الإصابة بناءً على التكوين الجيني للهيموجلوبين، وتصنف الأنواع الأكثر شيوعاً كالتالي:
- هيموجلوبين SS (الأنيميا المنجلية): النوع الأكثر شيوعاً وخطورة، حيث يرث الشخص جينين للمنجلية من كلا الأبوين.
- هيموجلوبين SC: نوع أقل حدة في الغالب، حيث يرث الشخص جين المنجلية (S) وجيناً آخر للهيموجلوبين غير الطبيعي (C).
- هيموجلوبين S بيتا ثلاسيميا: يؤثر هذا النوع على إنتاج بروتين بيتا جلوبين، وتتراوح شدته بين البسيطة والحادة جداً.
- أنواع نادرة (SD, SE, SO): تظهر نتيجة تداخل جين المنجلية مع أنواع أخرى من الهيموجلوبين غير الطبيعي، وتتطلب فحصاً جينياً دقيقاً للتشخيص.
الإحصائيات العالمية ومعدلات الانتشار الجغرافي للمرض
وفقاً لتقارير (منظمة الصحة العالمية WHO)، يولد سنوياً أكثر من 300,000 طفل مصاب بـ فقر الدم المنجلي، وتتركز أغلب هذه الحالات في أفريقيا والهند ومنطقة الشرق الأوسط. تشير البيانات إلى أن سمة المنجلية كانت توفر حماية طبيعية ضد الملاريا في المناطق الموبوءة، مما أدى لزيادة انتشار الجين عبر الأجيال. وفي الدول ذات الدخل المرتفع، تحسنت معدلات البقاء على قيد الحياة بشكل مذهل لتصل إلى سن الخمسين وما فوق بفضل الرعاية الشاملة.
التأثير النفسي والاجتماعي للعيش مع فقر الدم المنجلي
تتجاوز آثار المرض الجانب الجسدي لتشمل تحديات نفسية واجتماعية عميقة تتطلب دعماً مستمراً:
- الاكتئاب والقلق: الناتج عن الألم المزمن والخوف من حدوث نوبات مفاجئة قد تعيق الخطط المستقبلية أو الدراسة.
- العزلة الاجتماعية: قد يتجنب المرضى الأنشطة الاجتماعية بسبب التعب المستمر أو الحاجة للبقاء في بيئة دافئة ومنظمة.
- التحديات المهنية: صعوبة الحفاظ على وظائف تتطلب جهداً بدنياً شاقاً أو التغيب المتكرر بسبب المواعيد الطبية والأزمات الصحية.
- الوصمة الاجتماعية: في بعض المجتمعات، قد يواجه المصابون بـ فقر الدم المنجلي تمييزاً أو سوء فهم لطبيعة مرضهم الوراثي.
مستقبل العلاج الجيني: هل اقتربنا من الشفاء التام؟
نحن نعيش الآن عصراً ذهبياً في علاج فقر الدم المنجلي بفضل تقنيات التحرير الجيني CRISPR-Cas9. لم تعد العلاجات تقتصر على تسكين الألم، بل انتقلت لتصحيح الخلل الجيني في الخلايا الجذعية للمريض نفسه. التجارب السريرية الأخيرة أظهرت نتائج واعدة جداً، حيث توقف المرضى تماماً عن المعاناة من نوبات الانسداد الوعائي، مما يجعل الشفاء التام حقيقة ملموسة للكثيرين في المستقبل القريب.
النظام الغذائي التكميلي لدعم إنتاج خلايا الدم الحمراء
يساهم التغذية السليمة في تحسين قدرة الجسم على تحمل أعراض فقر الدم المنجلي وتعويض التحلل السريع للخلايا:
- الأطعمة الغنية بحمض الفوليك: مثل الخضروات الورقية والبقوليات، لتعزيز إنتاج خلايا الدم الحمراء الجديدة في نخاع العظم.
- مضادات الأكسدة: المتوفرة في الفواكه الملونة، حيث تساعد في تقليل التوتر التأكسدي الذي يزيد من هشاشة الخلايا المنجلية.
- البروتينات عالية الجودة: لبناء الأنسجة التالفة ودعم النمو الطبيعي لدى الأطفال والمراهقين.
- المعادن الأساسية: مثل الزنك والماغنيسيوم، اللذان يلعبان دوراً في استقرار غشاء الخلية الحمراء وتقليل تمنجلها.
خرافات شائعة حول فقر الدم المنجلي
هناك الكثير من المغالطات التي تصححها “بوابة HAEAT الطبية” لرفع الوعي المجتمعي:
- خرافة: المرض معدٍ ويمكن أن ينتقل بالمخالطة.
- الحقيقة: هو اضطراب وراثي جيني ينتقل فقط من الآباء للأبناء عبر الجينات.
- خرافة: شرب الكثير من الحديد يعالج المرض.
- الحقيقة: المشكلة ليست في نقص الحديد بل في شكل الهيموجلوبين، وقد يؤدي الإفراط في الحديد لترسبه وتلف الأعضاء.
- خرافة: المصابون بـ فقر الدم المنجلي لا يمكنهم ممارسة الرياضة أبداً.
- الحقيقة: يمكنهم ممارسة الرياضة المعتدلة مع الحرص على الإماهة والراحة الكافية.
نصائح ذهبية من “بوابة HAEAT الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم هذه النصائح الجوهرية للتعايش الآمن مع فقر الدم المنجلي:
- اجعل زجاجة الماء رفيقك الدائم؛ فالجفاف هو العدو الأول لخلاياك.
- لا تتجاهل الحمى البسيطة أبداً؛ فقد تكون مؤشراً لعدوى تستدعي المضادات الحيوية فوراً.
- استثمر في التدفئة الجيدة لأطرافك في الشتاء لمنع تقلص الأوعية المحفز للألم.
- التزم بجرعات الهيدروكسي يوريا حتى لو كنت تشعر بالتحسن؛ فهو يبني حماية تراكمية.
- انضم لمجموعات دعم المرضى؛ فمشاركة التجارب تخفف العبء النفسي بشكل لا يصدق.
أسئلة شائعة
هل يمكن لمريض فقر الدم المنجلي السفر بالطائرة؟
نعم، معظم المرضى يمكنهم السفر بأمان، ولكن يجب استشارة الطبيب لضمان توفر الأكسجين الكافي في الكبينة وتجنب الجفاف أثناء الرحلات الطويلة.
هل يؤثر المرض على القدرة على الإنجاب؟
بشكل عام لا يؤثر، ولكن الحمل يتطلب رعاية طبية فائقة التخصص لتجنب المضاعفات لكل من الأم والجنين بسبب زيادة الطلب على الأكسجين.
متى يتم اللجوء لنقل الدم؟
يتم اللجوء إليه في حالات فقر الدم الحاد، السكتات الدماغية، أو قبل العمليات الجراحية الكبرى لتقليل نسبة الهيموجلوبين S في الجسم.
الخاتمة
يظل فقر الدم المنجلي تحدياً طبياً كبيراً، ولكن مع التطور المتسارع في العلاجات الجينية والبروتوكولات الدوائية، أصبح الأمل في حياة طبيعية وخالية من الألم متاحاً أكثر من أي وقت مضى. تلتزم “بوابة HAEAT الطبية” بتقديم كل ما هو جديد لدعمكم في رحلة المواجهة والشفاء.