يُعد تسرب السائل النخاعي (Cerebrospinal Fluid Leak – CSF Leak) من الحالات الطبية الدقيقة التي تتطلب تدخلاً تشخيصياً متخصصاً لضمان سلامة الجهاز العصبي المركزي. تشير مدونة حياة الطبية إلى أن هذا التسرب يحدث عندما يتمزق غشاء الأم الجافية المحيط بالدماغ، مما يؤدي لفقدان السائل الواقي.
تكمن خطورة هذه الحالة في تأثيرها المباشر على توازن الضغط داخل الجمجمة، وهو ما يستدعي فهماً عميقاً للأعراض والبروتوكولات العلاجية الحديثة المتاحة حالياً. تلتزم المقالة التالية بتقديم دليل شامل يستند إلى أحدث الدراسات السريرية الموثوقة عالمياً لمساعدة المرضى وذويهم.
ما هو تسرب السائل النخاعي؟
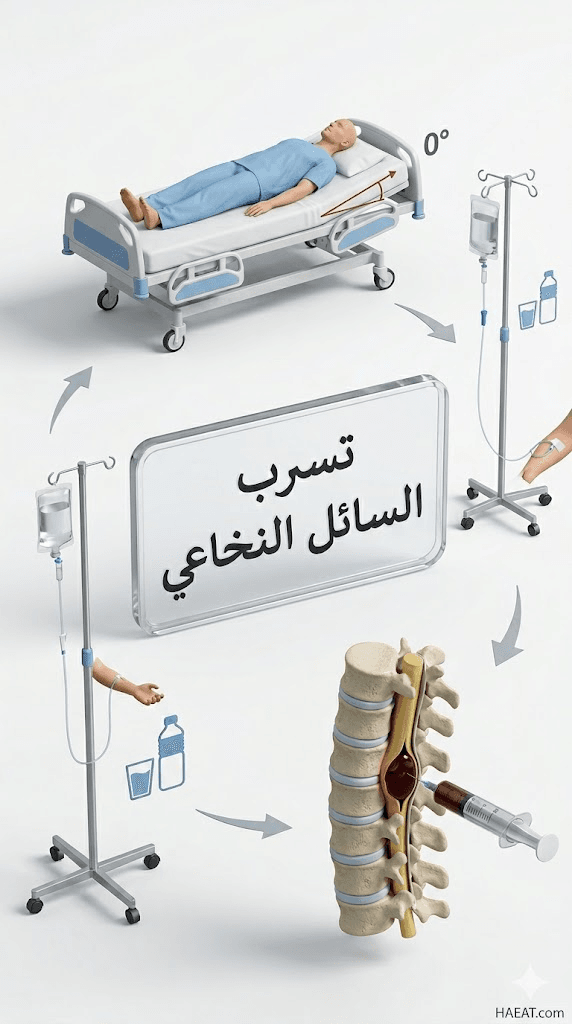
تسرب السائل النخاعي هو حالة طبية ناتجة عن وجود ثقب أو تمزق في غشاء الأم الجافية (Dura Mater) الذي يغلف الدماغ والنخاع الشوكي. يوضح موقع حياة الطبي أن هذا الغشاء يعمل كحاجز وقائي يمنع خروج السائل الشفاف الذي يعمل كوسادة ممتصة للصدمات للجهاز العصبي.
يؤدي هذا الخلل إلى انخفاض حجم السائل حول الدماغ، مما يسبب حالة تُعرف طبياً بانخفاض الضغط داخل الجمجمة (Intracranial Hypotension). هذا الانخفاض يجعل الدماغ “يهبط” قليلاً داخل الجمجمة عند الوقوف، مما يولد ألماً حاداً وضغطاً على الأعصاب الحساسة.
أعراض تسرب السائل النخاعي
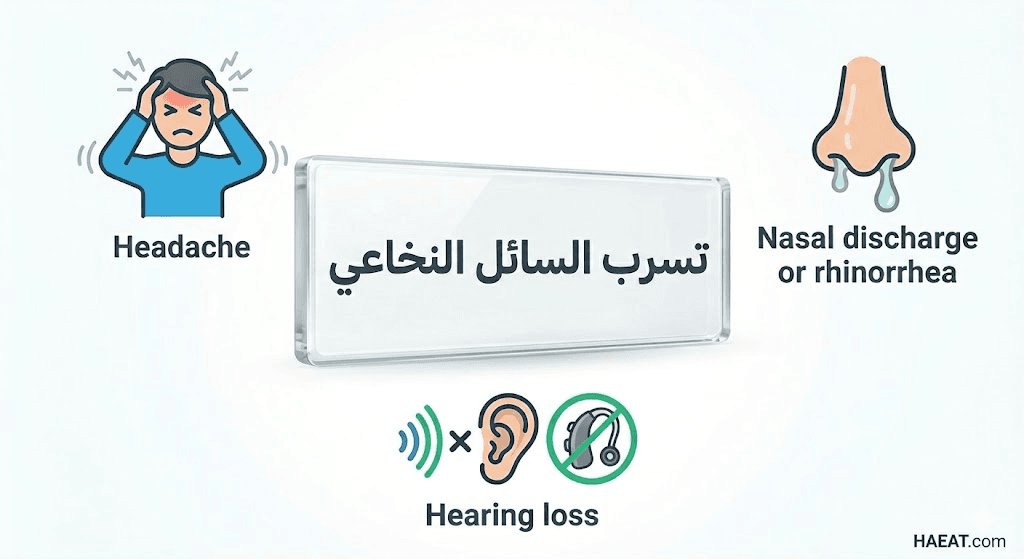
تتمثل العلامة الفارقة لـ تسرب السائل النخاعي في الصداع الموضعي الذي يتغير بتغير وضعية الجسم، بالإضافة إلى مجموعة من العلامات العصبية والحسية الدقيقة. تشمل الأعراض الأكثر شيوعاً وفقاً للتقارير السريرية ما يلي:
- الصداع الوضعي الحاد: وهو العرض الأكثر دقة، حيث يزداد الألم بشدة عند الجلوس أو الوقوف، ويخف بشكل ملحوظ أو يختفي تماماً عند الاستلقاء بشكل مسطح.
- تسرب سوائل من الأنف أو الأذن: في حالات التسرب القحفي، يلاحظ المريض خروج سائل مائي شفاف تماماً (Rhinnorhea/Otorrhea)، وغالباً ما يكون له طعم معدني أو مالح.
- تغيرات في السمع: تشمل هذه التغيرات طنيناً مستمراً في الأذنين، أو شعوراً بانسداد الأذن، أو حساسية مفرطة للأصوات العادية.
- اضطرابات الرؤية: قد يعاني المصاب بـ تسرب السائل النخاعي من رؤية مزدوجة (Diplopia)، أو زغللة، أو حساسية شديدة تجاه الضوء القوي.
- آلام الرقبة والكتف: تيبس الرقبة والألم الممتد بين لوحي الكتف نتيجة الشد الميكانيكي على الأعصاب بسبب هبوط الدماغ.
- الغثيان والقيء: غالباً ما يصاحب نوبات الصداع الشديدة شعور مستمر بالغثيان، خاصة عند محاولة الحركة أو تغيير الوضعية.
- الدوخة وفقدان التوازن: الشعور بعدم الاستقرار الحركي أو الدوار الخفيف نتيجة خلل الضغط في السوائل المحيطة بالأذن الداخلية.
أسباب تسرب السائل النخاعي
تتنوع مسببات تسرب السائل النخاعي ما بين الإصابات الخارجية المباشرة، والمضاعفات الناتجة عن التدخلات الطبية، وصولاً إلى الحالات العفوية غير معروفة السبب بدقة. تبرز الأسباب الرئيسية في النقاط التالية:
- الإصابات الرضحية (Trauma): وتعتبر السبب الأكثر شيوعاً، حيث تؤدي كسور الجمجمة أو إصابات العمود الفقري الناتجة عن الحوادث إلى تمزق غشاء الأم الجافية فوراً.
- الإجراءات الطبية (Iatrogenic): قد يحدث التسرب كأثر جانبي لعملية البزل القطني (Lumbar Puncture)، أو بعد تخدير العمود الفقري (Epidural)، أو نتيجة جراحات الدماغ والظهر.
- التسرب العفوي (Spontaneous): يحدث لدى بعض الأشخاص دون إصابة واضحة، وغالباً ما يرتبط بضعف بنيوي في الأغشية أو وجود “مهمازات” عظمية في العمود الفقري تمزق الغشاء.
- ارتفاع الضغط داخل الجمجمة: في بعض الحالات، يؤدي الضغط المرتفع للسائل إلى تآكل تدريجي في عظام الجمجمة الرقيقة (مثل العظم الغربالي)، مما يفتح ثقباً للتسرب.
- اضطرابات النسيج الضام: الأشخاص المصابون بمتلازمات مثل “إهلرز-دانلوس” أو “مارفان” يكونون أكثر عرضة لتمزق الأغشية بسبب ضعف الأنسجة لديهم.
- السمنة المفرطة: أثبتت الدراسات وجود ارتباط بين مؤشر كتلة الجسم المرتفع وزيادة خطر الإصابة بـ تسرب السائل النخاعي العفوي نتيجة زيادة الضغط الوريدي داخل البطن والصدر.
متى تزور الطبيب؟
تتطلب حالات تسرب السائل النخاعي تقييماً طبياً فورياً عند ظهور علامات تشير إلى احتمالية الإصابة بالعدوى أو تدهور الحالة العصبية للمريض بشكل مفاجئ.
العلامات التحذيرية عند البالغين
يجب على البالغين طلب الرعاية الطبية العاجلة إذا واجهوا صداعاً مفاجئاً “هو الأسوأ في حياتهم”، أو إذا لاحظوا تسرب سائل شفاف من الأنف يزداد عند الانحناء للأمام. كما يعد ارتفاع درجة الحرارة المصاحب لتيبس الرقبة مؤشراً خطيراً على احتمالية الإصابة بالتهاب السحايا الناتج عن وصول البكتيريا لموقع التسرب.
مؤشرات الخطورة عند الأطفال
قد لا يستطيع الأطفال التعبير عن الصداع بوضوح، لذا يجب مراقبة علامات مثل البكاء غير المفسر الذي يهدأ عند الاستلقاء، أو الخمول الزائد، أو القيء المتكرر دون وجود سبب معوي. تشير الأبحاث الصادرة عن مؤسسات رائدة مثل “Cleveland Clinic” إلى أن أي إفرازات مائية مجهولة من أذن الطفل بعد إصابة بسيطة تستوجب فحص تسرب السائل النخاعي فوراً.
دور الخوارزميات الرقمية في الفرز الأولي
وفقاً للمقترحات التقنية الحديثة، تساهم الخوارزميات الرقمية المعتمدة على الذكاء الاصطناعي في تحليل أنماط الصداع الموضعي للمرضى قبل وصولهم للمشفى. تساعد هذه الأدوات في التمييز بين الصداع النصفي العادي وصداع تسرب السائل النخاعي من خلال تقييم سرعة اختفاء الألم عند الاستلقاء، مما يسرع من عملية توجيه المريض للتصوير بالرنين المغناطيسي المتخصص.
عوامل خطر الإصابة بـ تسرب السائل النخاعي
تتداخل مجموعة من العوامل الوراثية والفسيولوجية لتجعل بعض الأفراد أكثر عرضة من غيرهم للإصابة بحالات تسرب السائل النخاعي، وتتمثل هذه العوامل فيما يلي:
- الجنس (الإناث): تشير الإحصائيات إلى أن النساء في منتصف العمر أكثر عرضة للإصابة بـ تسرب السائل النخاعي العفوي مقارنة بالرجال.
- الاضطرابات الهيكلية: وجود نتوءات عظمية أو نتوءات غضروفية حادة في العمود الفقري يمكن أن يؤدي إلى ثقب غشاء الأم الجافية مع مرور الوقت.
- ارتفاع ضغط الدم الشرياني: يساهم الارتفاع غير المنضبط في ضغط الدم في زيادة الضغط داخل الأوعية الوريدية الدماغية، مما قد يضعف مناطق معينة من الأغشية.
- جراحات سابقة: تاريخ من العمليات الجراحية في قاعدة الجمجمة أو الفقرات القطنية يزيد من احتمالية حدوث تسرب السائل النخاعي لاحقاً.
- اضطرابات الأنسجة الرخوة: المصابون بضعف الكولاجين الوراثي يمتلكون أغشية نخاعية أقل مرونة وأكثر عرضة للتمزق تحت الضغط البسيط.
- النشاط البدني العنيف: ممارسة الرياضات التي تتطلب مجهوداً انفجارياً أو رفع أثقال كبيرة قد تؤدي أحياناً إلى تمزقات مجهرية في الغشاء المحيط بالنخاع.
مضاعفات تسرب السائل النخاعي
يؤدي التأخر في تشخيص أو علاج تسرب السائل النخاعي إلى سلسلة من التبعات الصحية التي قد تؤثر بشكل دائم على الوظائف العصبية، ومن أهمها:
- التهاب السحايا الجرثومي: يعتبر أخطر المضاعفات، حيث يصبح موقع تسرب السائل النخاعي ممراً لدخول البكتيريا مباشرة إلى الأغشية المحيطة بالدماغ.
- هبوط الدماغ (Brain Sagging): نتيجة فقدان الضغط، قد يهبط الدماغ للأسفل مما يسبب ضغطاً على جذع الدماغ والأعصاب القحفية.
- النزيف تحت الجافية: يمكن أن يؤدي انخفاض الضغط المستمر إلى تمدد الأوعية الدموية الوريدية وتمزقها، مما يسبب تجمعاً دموياً يضغط على نسيج الدماغ.
- فقدان السمع الدائم: في حالات معينة، يؤدي الخلل المزمن في ضغط السوائل إلى تلف في خلايا الأذن الداخلية الحسية.
- العجز الوظيفي المزمن: يضطر العديد من مرضى تسرب السائل النخاعي للبقاء في وضعية الاستلقاء بشكل دائم لتجنب الألم، مما يعطل حياتهم المهنية والاجتماعية.
الوقاية من تسرب السائل النخاعي
على الرغم من صعوبة منع الحالات العفوية، إلا أن هناك إجراءات وقائية تقلل من فرص حدوث تسرب السائل النخاعي الناتج عن الحوادث أو الإجراءات الطبية، يوضحها موقع HAEAT الطبي كما يلي:
- حماية الرأس والظهر: الالتزام بارتداء الخوذات وأدوات السلامة أثناء ممارسة الأنشطة الرياضية أو القيادة لتجنب الكسور التي تسبب التمزق.
- تقنيات البزل المتقدمة: استخدام إبر رفيعة جداً غير قاطعة (Atraumatic needles) أثناء عمليات التخدير النصفي لتقليل احتمالية حدوث ثقب دائم.
- تجنب الإجهاد المفرط: خاصة للأشخاص الذين لديهم تاريخ من ضعف الأنسجة، حيث يجب تجنب الحزق الشديد أو حمل الأوزان الثقيلة بشكل مفاجئ.
- السيطرة على الوزن: الحفاظ على مؤشر كتلة جسم مثالي يقلل من الضغط الوريدي المزمن الذي قد يضعف أغشية النخاع الشوكي.
- المتابعة بعد الجراحة: الالتزام التام بتعليمات الراحة بعد جراحات الظهر لمنع حدوث تسرب السائل النخاعي في فترة النقاهة المبكرة.
تشخيص تسرب السائل النخاعي
يعتمد التشخيص الدقيق لـ تسرب السائل النخاعي على دمج التاريخ المرضي مع تقنيات تصويرية متطورة تهدف لتحديد موقع الثقب بدقة متناهية، وذلك عبر:
- اختبار بيتا-2 ترانسفيرين: وهو اختبار مخبري للسائل المسرب من الأنف أو الأذن للتأكد من أنه سائل نخاعي وليس مجرد إفرازات مخاطية.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم للكشف عن علامات هبوط الدماغ أو تجمعات السوائل خارج الغشاء، وغالباً ما يتم بالحقن بالصبغة لزيادة الدقة.
- تصوير الميالوغرافيا (CT Myelography): يتضمن حقن صبغة خاصة في القناة الشوكية ثم التصوير المقطعي لمراقبة خروج الصبغة وتحديد نقطة تسرب السائل النخاعي بدقة.
- تصوير النظائر المشعة (Cisternography): حقن مادة مشعة ومراقبة حركتها عبر الجهاز العصبي لتحديد التسريبات البطيئة التي قد لا تظهر في التصوير التقليدي.
- قياس الضغط القطني: إجراء لقياس ضغط السائل مباشرة، حيث يشير الضغط المنخفض جداً إلى وجود تسريب نشط في المنظومة.
علاج تسرب السائل النخاعي
تهدف بروتوكولات علاج تسرب السائل النخاعي إلى استعادة حجم السائل الطبيعي وإغلاق موقع التمزق سواء من خلال الطرق التحفظية أو التدخلات الجراحية المتقدمة.
تغييرات نمط الحياة والعلاجات المنزلية
في الحالات البسيطة أو كخطوة أولى، يوصي الأطباء بالراحة التامة في الفراش لمدة أسبوع إلى أسبوعين، مع زيادة تناول السوائل والكافيين. يعمل الكافيين على تحفيز إنتاج السائل النخاعي مؤقتاً مما يخفف من شدة الصداع الوضعي، كما تشير مدونة HAEAT الطبية إلى أهمية تجنب أي انحناء أو التواء للجسم خلال هذه الفترة.
الأدوية والبروتوكولات الطبية
تُستخدم الأدوية بشكل أساسي لإدارة الأعراض أو محاولة تنظيم الضغط، ويتم تفصيلها كالتالي:
الجرعات والخيارات للبالغين
يتم وصف المسكنات القوية للسيطرة على الصداع، وفي بعض الحالات يُستخدم عقار “أسيتازولاميد” بحذر شديد إذا كان التسرب ناتجاً عن ارتفاع أولي في الضغط، ولكن يظل العلاج الدوائي للبالغين مجرد وسيلة مساعدة لحين إجراء الرتق.
الاعتبارات الخاصة بالأطفال
يتطلب علاج الأطفال المصابين بـ تسرب السائل النخاعي دقة فائقة في حساب جرعات السوائل الوريدية والأدوية المسكنة لتجنب أي تأثير على النمو العصبي، مع التركيز على المراقبة اللصيقة لعلامات التهاب السحايا.
تقنية “رقعة الدم فوق الجافية”
تُعد “رقعة الدم فوق الجافية” (Epidural Blood Patch) المعيار الذهبي لعلاج الحالات التي لا تستجيب للراحة. يتم سحب كمية من دم المريض وحقنها في الحيز فوق الجافية بالقرب من موقع التسرب؛ حيث يتجلط الدم ويشكل “سدادة” طبيعية تضغط على الثقب وتسمح لغشاء الأم الجافية بالالتئام تلقائياً.
الروبوتات الطبية في جراحات الرتق المعقدة
تمثل الروبوتات الطبية طفرة في علاج حالات تسرب السائل النخاعي الصعبة، حيث تسمح للجراحين بالوصول إلى مواقع التمزق العميقة في قاعدة الجمجمة بدقة مجهرية. تساهم هذه التقنية في تقليل حجم الشق الجراحي وتسريع فترة التعافي، مع ضمان إغلاق الثقوب التي يصعب الوصول إليها بالطرق التقليدية.
الطب البديل وتسرب السائل النخاعي
يجب التأكيد على أن الطب البديل لا يمكنه رتق الثقب المسبب لـ تسرب السائل النخاعي، لكنه يلعب دوراً مكملاً في إدارة الأعراض الجانبية وتحسين جودة حياة المريض:
- مستخلص الزنجبيل: يُستخدم بفعالية لتخفيف نوبات الغثيان والقيء المصاحبة لآلام الرأس الناتجة عن تسرب السائل النخاعي.
- تقنيات الاسترخاء الذهني: تساعد ممارسة التأمل في تقليل مستويات القلق والتوتر العضلي الناتج عن البقاء في وضعية الاستلقاء لفترات طويلة.
- الوخز بالإبر (بحذر): قد يساهم في تخفيف آلام الرقبة والكتف التشنجية، ولكن يجب أن يتم تحت إشراف طبي لمنع أي تداخل مع ضغط النخاع.
- المكملات الداعمة للكولاجين: مثل فيتامين C والزنك، والتي قد تدعم نظرياً قدرة الجسم على إصلاح الأنسجة الضامة وغشاء الأم الجافية.
- العلاج بالماء: شرب كميات وفيرة من المياه المعززة بالكهرباء (Electrolytes) للمساعدة في الحفاظ على حجم السوائل ومنع الجفاف الذي يفاقم أعراض تسرب السائل النخاعي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع حالة معقدة مثل تسرب السائل النخاعي استعداداً دقيقاً للموعد الطبي لضمان الحصول على التشخيص الصحيح بأسرع وقت، وتوضح مجلة حياة الطبية الخطوات كالتالي:
ماذا تفعل قبل الموعد؟
قم بتدوين سجل زمني دقيق للصداع؛ متى يبدأ؟ متى يختفي عند الاستلقاء؟ هل يصاحبه طنين في الأذن؟ كما يجب عليك الاحتفاظ بأي عينات من السوائل المسربة من الأنف في وعاء معقم لتحليلها فوراً.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بإجراء فحص عصبي شامل، وقد يطلب منك القيام ببعض الحركات (مثل الانحناء للأمام) لمراقبة التسرب القحفي، وسيطرح أسئلة حول أي إصابات سابقة أو إجراءات طبية خضعت لها في العمود الفقري.
استخدام تطبيقات المراقبة الصحية
يُعد استخدام تطبيقات الهواتف الذكية لتوثيق نوبات الألم ووضعية الجسم “بروتوكولاً ذكياً” يساعد الطبيب في رؤية النمط الموضعي للصداع بشكل بياني، مما يعزز من فرضية وجود تسرب السائل النخاعي قبل البدء بالفحوصات الغازية.
مراحل الشفاء من تسرب السائل النخاعي
تتطلب مرحلة الشفاء بعد العلاج (سواء بالرقعة أو الجراحة) صبراً والتزاماً صارماً لضمان عدم عودة تسرب السائل النخاعي مرة أخرى:
- المرحلة الأولى (الراحة المطلقة): تستمر لمدة 48-72 ساعة بعد الإجراء، حيث يجب البقاء مستلقياً تماماً للسماح للسدادة أو الرتق بالتماسك.
- المرحلة الثانية (الحركة المقيدة): تبدأ بعد أسبوع، حيث يُسمح بالمشي الخفيف داخل المنزل مع تجنب الانحناء، أو الالتواء، أو رفع أي شيء يزن أكثر من 2 كيلوجرام.
- المرحلة الثالثة (المراقبة): تستمر لعدة أسابيع، ويتم فيها مراقبة ظهور “صداع الضغط المرتفع” وهو عرض جانبي مؤقت يحدث بعد سد تسرب السائل النخاعي.
- المرحلة الرابعة (العودة التدريجية): تتم بعد 6-8 أسابيع، حيث يبدأ المريض في ممارسة نشاطاته المعتادة تحت إشراف الطبيب مع تجنب الرياضات العنيفة.
الأنواع الشائعة لتسرب السائل النخاعي
ينقسم تسرب السائل النخاعي إلى نوعين رئيسيين بناءً على الموقع التشريحي للثقب:
- تسرب السائل النخاعي القحفي (Cranial): يحدث في عظام الجمجمة، ويتميز بخروج السائل من الأنف أو الأذن، وغالباً ما يرتبط بمخاطر عالية للالتهاب السحائي.
- تسرب السائل النخاعي الشوكي (Spinal): يحدث في العمود الفقري، والظاهر الأساسي له هو الصداع الوضعي الحاد دون وجود تسريب مرئي للسوائل من مخارج الجسم.
التأثيرات النفسية وجودة الحياة للمصابين بـ تسرب السائل النخاعي
يعاني مرضى تسرب السائل النخاعي من ضغوط نفسية هائلة نتيجة العزلة القسرية في الفراش. يولد الألم المزمن والعجز عن أداء المهام اليومية البسيطة شعوراً بالاحباط والقلق من المستقبل. تؤكد الدراسات أن الدعم النفسي المتخصص يعد ركيزة أساسية في خطة العلاج لضمان استقرار الحالة المزاجية للمريض أثناء رحلة التعافي الطويلة.
الفروقات الجوهرية بين تسرب السائل النخاعي القحفي والشوكي
يكمن الفرق الجوهري في أن تسرب السائل النخاعي القحفي غالباً ما يكون ناتجاً عن ضغط مرتفع وتآكل عظمي، بينما النوع الشوكي يرتبط أكثر بالضعف الهيكلي للأغشية. التشخيص في النوع القحفي يعتمد على التصوير المقطعي للجمجمة، بينما يحتاج النوع الشوكي إلى الرنين المغناطيسي الشوكي المتخصص ببروتوكولات دقيقة.
التطورات الحديثة في الجراحة المجهرية لعلاج تسرب السائل النخاعي
شهد علاج تسرب السائل النخاعي تطوراً مذهلاً في استخدام المواد الصمغية الحيوية (Fibrin Glue) والرقع النسيجية المصنعة. تتيح الجراحة المجهرية الآن الوصول إلى مناطق عميقة في الفقرات الصدرية لغلق التمزقات بدقة مليمترية، مما يقلل من احتمالية الفشل الجراحي أو الحاجة لإعادة العملية.
النظام الغذائي والبروتوكول المنزلي بعد عمليات الرتق
بعد الخضوع لعلاج تسرب السائل النخاعي، يجب اتباع نظام غذائي غني بالألياف لمنع الإمساك، حيث أن “الحزق” أثناء الإخراج يزيد من الضغط الداخلي وقد يفتح الرتق مجدداً. كما يُنصح بشرب سوائل كافية لتعويض الفقد الحاصل في السائل النخاعي خلال فترة المرض.
خرافات شائعة حول تسرب السائل النخاعي
توضح بوابة HAEAT الطبية بعض المفاهيم المغلوطة لتصحيح الوعي العام:
- الخرافة: تسرب السائل النخاعي هو مجرد صداع نصفي شديد.
- الحقيقة: الصداع النصفي لا يتأثر بالوضعية (الوقوف/الاستلقاء) مثلما يفعل صداع التسرب النخاعي.
- الخرافة: السائل الخارج من الأنف هو مجرد رشح تحسسي.
- الحقيقة: سائل النخاع يكون صافياً كالماء تماماً ولا يتوقف عند تناول مضادات الهيستامين.
- الخرافة: الجراحة هي الحل الوحيد دائماً.
- الحقيقة: العديد من حالات تسرب السائل النخاعي تُشفى تلقائياً بالراحة أو عبر رقعة الدم البسيطة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء سريريين، نقدم لك هذه النصائح الجوهرية للتعامل مع تسرب السائل النخاعي:
- لا تتجاهل الطعم المعدني: إذا شعرت بطعم مالح في حلقك مع صداع، فهذا مؤشر قوي على تسرب قحفي.
- استخدم الوسائد بحكمة: عند النوم بعد العلاج، حافظ على رأسك مرتفعاً قليلاً بزاوية 30 درجة لتقليل الضغط الوريدي.
- تجنب حركة “فالسالفا”: وهي محاولة الزفير مع إغلاق الفم والأنف، حيث ترفع الضغط بشكل مفاجئ وقد تدمر الرتق.
- التوثيق البصري: إذا لاحظت أي تورم في موقع العملية بالظهر، قم بتصويره فوراً لمقارنته لاحقاً مع الطبيب.
أسئلة شائعة
هل يمكن أن يشفى تسرب السائل النخاعي من تلقاء نفسه؟
نعم، العديد من التمزقات المجهرية تلتئم بالراحة التامة، ولكن الحالات الرضحية غالباً ما تحتاج تدخلات طبية.
ما هي المدة المستغرقة لتشخيص تسرب السائل النخاعي؟
قد يستغرق الأمر من عدة أيام إلى أسابيع بناءً على وضوح موقع التسرب في الصور الإشعاعية.
هل يؤدي تسرب السائل النخاعي إلى الوفاة؟
الحالة نفسها نادراً ما تكون مميتة، ولكن مضاعفاتها مثل التهاب السحايا الحاد قد تشكل خطراً على الحياة إذا لم تُعالج.
الخاتمة
يظل تسرب السائل النخاعي تحدياً طبياً يتطلب صبراً من المريض ودقة من الطبيب. إن الفهم العميق لطبيعة هذا السائل الحيوي وأهميته في حماية الدماغ هو المفتاح الأول للتعافي. نأمل أن يكون هذا الدليل من بوابة HAEAT الطبية مرجعاً شاملاً يساعدكم في رحلة استعادة الصحة والاستقرار.