تعد أورام عصبية صماوية (Neuroendocrine tumors) من التحديات الطبية الفريدة التي تنشأ في الخلايا المتخصصة التي تجمع بين خصائص الخلايا العصبية والخلايا المنتجة للهرمونات. توضح مدونة حياة الطبية أن هذه الأورام يمكن أن تظهر في أي مكان بالجسم، إلا أنها أكثر شيوعاً في الجهاز الهضمي والرئتين والبنكرياس، وتتميز بقدرتها الفائقة على إفراز هرمونات تؤثر بشكل مباشر على وظائف الجسم الحيوية.
ما هي أورام عصبية صماوية؟
أورام عصبية صماوية هي فئة نادرة من السرطانات التي تبدأ في الخلايا العصبية الصماء، وهي خلايا موزعة في كافة أنحاء الجسم تؤدي وظائف مزدوجة؛ فهي تستقبل إشارات عصبية وتستجيب بإفراز هرمونات في مجرى الدم.
يوضح “موقع حياة الطبي” أن هذه الأورام تُصنف عادةً بناءً على موقع نشوئها وسرعة نمو خلاياها تحت المجهر. تنقسم هذه الأورام إلى نوعين رئيسيين: “وظيفية” تفرز كميات زائدة من الهرمونات مسببة أعراضاً واضحة، و”غير وظيفية” قد تنمو لسنوات دون إحداث أي علامات هرمونية، مما يؤدي إلى اكتشافها في مراحل متأخرة نتيجة الضغط على الأعضاء المجاورة.
(وفقاً للمعهد الوطني للسرطان NIH، فإن معدل انتشار هذه الأورام في تزايد مستمر، ليس فقط بسبب ارتفاع الإصابات، بل بفضل تطور تقنيات التصوير الطبي التي كشفت عن حالات كانت تُشخص سابقاً بشكل خاطئ).

أعراض أورام عصبية صماوية
تختلف العلامات السريرية التي تظهر نتيجة الإصابة بـ أورام عصبية صماوية بناءً على موقع الورم وما إذا كان “وظيفياً” (يفرز هرمونات) أو “غير وظيفي”. إليك تفصيل لأبرز هذه الأعراض:
- نوبات الاحمرار (Flushing): ظهور احمرار مفاجئ في الوجه والرقبة دون مبرر واضح، وغالباً ما يرتبط بمتلازمة السرطاوي.
- الإسهال المزمن: نوبات إسهال شديدة ومستمرة لا تستجيب للعلاجات التقليدية، وتحدث نتيجة زيادة إفراز السيروتونين.
- الألم البطني المبهّم: الشعور بتقلصات أو ضغط في منطقة البطن نتيجة نمو الكتلة الورمية أو تسببها في انسداد جزئي.
- ضيق التنفس والصفير: أعراض تشبه الربو تظهر بشكل خاص في حالات الأورام التي تصيب الجهاز التنفسي (الرئتين).
- تذبذب مستويات السكر: قد يعاني المرضى من انخفاض حاد في السكر (في حالة ورم الأنسولين) أو ارتفاعه (في حالة ورم الغلوكاغون).
- فقدان الوزن غير المبرر: خسارة كتلة الجسم بشكل ملحوظ وسريع نتيجة استهلاك الورم لموارد الطاقة أو سوء الامتصاص.
- الخفقان وتسارع ضربات القلب: الشعور بنبضات قلب قوية وسريعة نتيجة التدفق المفاجئ للهرمونات النشطة في الدورة الدموية.
- تغيرات في ضغط الدم: نوبات من الارتفاع المفاجئ أو الانخفاض الحاد التي يصعب السيطرة عليها بالأدوية المعتادة.
- التعب والإرهاق المزمن: شعور مستمر بالوهن العام نتيجة النزيف الخفي أو استنزاف مخزون الفيتامينات (مثل فيتامين B3).
- اليرقان: اصفرار الجلد والعينين في حال كان الورم يضغط على القنوات المرارية في الكبد أو البنكرياس.

أسباب أورام عصبية صماوية
على الرغم من التطور العلمي الكبير، إلا أن المسببات الدقيقة لنشوء أورام عصبية صماوية لا تزال قيد البحث المكثف، ولكنها ترتبط بشكل وثيق بآليات محددة:
- الخلل الجيني المكتسب: حدوث طفرات عشوائية في الحمض النووي للخلايا العصبية الصماوية تؤدي لنموها وتكاثرها دون سيطر.
- المتلازمات الوراثية العائلية: تلعب الوراثة دوراً في حوالي 10% إلى 20% من الحالات، مثل متلازمة الورم الصماوي المتعدد (MEN1).
- التكاثر الخلوي غير المنضبط: فشل آليات الإصلاح الذاتي داخل الخلية في إيقاف الانقسامات الخلوية الشاذة في أنسجة معينة.
- العوامل البيئية المحفزة: قد يؤدي التعرض لبعض المواد الكيميائية أو الإشعاع إلى تحفيز التحول السرطاني في الخلايا الحساسة.
- الالتهابات المزمنة: تشير بعض الدراسات إلى أن الالتهابات طويلة الأمد في بطانة المعدة قد تزيد من احتمالية ظهور أنواع معينة.
متى تزور الطبيب؟
إن قرار استشارة المختص يعد الخطوة الأهم في رحلة التعامل مع أورام عصبية صماوية. تشير “مجلة حياة الطبية” إلى أن الأعراض غالباً ما تكون غامضة وتتشابه مع أمراض شائعة مثل القولون العصبي أو الحساسية.
البالغون: متى تصبح الأعراض خطيرة؟
يجب على البالغين طلب المشورة الطبية الفورية إذا لاحظت استمرار الأعراض التالية لأكثر من أسبوعين:
- إسهال مائي مزمن لا يستجيب للأدوية التقليدية المضادة للإسهال.
- نوبات من خفقان القلب المتسارع المصحوب باحمرار الوجه (Flushing).
- آلام مستمرة في منطقة الحوض أو البطن تزداد سوءاً مع مرور الوقت.
- تكرر الإصابة بالالتهابات الرئوية دون وجود تاريخ مرضي للتدخين أو ضعف المناعة.
الأطفال: ندرة الإصابة والعلامات الفارقة
على الرغم من أن أورام عصبية صماوية نادرة جداً لدى الأطفال، إلا أنها قد تظهر في الزائدة الدودية أو الرئتين. يجب مراقبة:
- توقف النمو المفاجئ أو تأخر البلوغ غير المبرر.
- نوبات من انخفاض سكر الدم (التعرق، الرعشة، وفقدان الوعي) التي قد تشير إلى ورم انسوليني (Insulinoma).
- السعال المزمن الذي لا يتحسن باستخدام موسعات الشعب الهوائية.
العلامات التحذيرية الصامتة
هناك “همسات” بيولوجية قد تشير إلى وجود أورام عصبية صماوية قبل ظهور الأعراض الصارخة، ومنها:
- فقر الدم غير المفسر: الناتج عن فقدان دم بطيئ وصامت داخل الجهاز الهضمي.
- نقص الفيتامينات: خاصة فيتامين B3 (النياسين) الذي يستهلكه الجسم لإنتاج السيروتونين بكميات كبيرة في حالات معينة.
- تغير في طبيعة الجلد: جفاف شديد أو تقشر جلدي لا يستجيب للمرطبات، ناتج عن خلل في توازن الببتيدات.
- اضطرابات النوم: الناتجة عن الارتفاع الليلي المفاجئ في مستويات الهرمونات المنظمة للمزاج.
(تشير تقارير Cleveland Clinic إلى أن التشخيص المبكر يرفع معدلات البقاء على قيد الحياة لمدة 5 سنوات إلى أكثر من 90% في الحالات الموضعية، مما يجعل الانتباه لهذه العلامات أمراً حيوياً).
عوامل خطر الإصابة بـ أورام عصبية صماوية
تتداخل العوامل الوراثية والبيئية بشكل معقد لتزيد من احتمالية نشوء أورام عصبية صماوية لدى فئات معينة من الأفراد. تشير الأبحاث المنشورة في مدونة HAEAT الطبية إلى أن أبرز هذه العوامل تشمل:
- التاريخ العائلي والمتلازمات الوراثية: تعد الإصابة بمتلازمة الورم الصماوي المتعدد من النوع الأول (MEN1) أو النوع الثاني (MEN2) أقوى عامل خطر معروف.
- داء فون هيبيل لينداو (VHL): اضطراب وراثي نادر يزيد بشكل ملحوظ من فرص نمو أورام في الأعضاء الغنية بالأوعية الدموية والبنكرياس.
- الورم الليفي العصبي من النوع الأول (NF1): حالة جينية ترتبط بظهور أورام عصبية صماوية في الجهاز الهضمي والبنكرياس لدى نسبة من المصابين.
- التصلب الحدبي (TSC): متلازمة جينية قد تؤدي إلى تكوين أورام حميدة أو خبيثة في الدماغ وأعضاء أخرى تشمل الخلايا العصبية الصماوية.
- العمر والجنس: تزداد معدلات التشخيص عادةً في الفئة العمرية ما بين 50 إلى 60 عاماً، مع ملاحظة زيادة طفيفة في إصابة النساء ببعض الأنواع المعوية.
- التدخين المزمن: يرتبط التدخين ارتباطاً وثيقاً بزيادة مخاطر الإصابة بالأورام التي تصيب الرئتين والجهاز التنفسي العلوي.
- حالات الالتهاب المزمن: المصابون بمرض “التهاب المعدة الضموري” هم أكثر عرضة لتطور أورام عصبية صماوية في بطانة المعدة نتيجة فرط إفراز هرمون الغاسترين.
- ضعف الجهاز المناعي: الأفراد الذين يعانون من نقص المناعة المكتسب أو يتناولون أدوية مثبطة للمناعة قد يواجهون مخاطر أعلى لتحول الخلايا الصماوية.
مضاعفات أورام عصبية صماوية
يمكن أن تسبب أورام عصبية صماوية سلسلة من المضاعفات الخطيرة التي تتجاوز مجرد وجود كتلة ورمية، حيث يؤدي النشاط الهرموني إلى تدهور جودة الحياة:
- متلازمة السرطاوي القلبية: تلف في صمامات القلب (خاصة الجانب الأيمن) نتيجة التعرض المستمر للسيروتونين المفرز من الورم.
- انسداد الأمعاء الدقيقة: تليف الأنسجة المحيطة بالورم في الأمعاء قد يؤدي إلى انسدادات ميكانيكية حادة تتطلب جراحة طارئة.
- أزمة السرطاوي (Carcinoid Crisis): نوبة حادة وقاتلة من انخفاض ضغط الدم الشديد واحمرار الجلد وضيق التنفس أثناء الجراحة أو الإجهاد.
- تلف الكبد الثانوي: نظراً لأن الكبد هو الموقع الأكثر شيوعاً للنقائل، فقد يحدث فشل كبدي وظيفي نتيجة استبدال الأنسجة السليمة بأورام.
- القرحة الهضمية الشديدة: في حالات ورم الغاسترين (Zollinger-Ellison)، تفرز المعدة كميات هائلة من الأحماض تؤدي لثقب الأمعاء والمعدة.
- هشاشة العظام وهزال العضلات: نتيجة زيادة إفراز هرمون الكورتيزول من بعض الأورام الرئوية، مما يسبب متلازمة كوشينغ الثانوية.
- اختلال التوازن الإلكتروليتي: الإسهال المائي الشديد (متلازمة WDHA) يؤدي لفقدان البوتاسيوم والجفاف وفشل الكلى.
الوقاية من أورام عصبية صماوية
رغم أن معظم حالات أورام عصبية صماوية تنشأ نتيجة طفرات جينية غير متوقعة، إلا أن اتباع استراتيجيات وقائية معينة قد يقلل من المخاطر:
- الفحص الجيني الدوري: للأفراد الذين لديهم تاريخ عائلي لمتلازمات MEN1 أو VHL لاكتشاف التحولات الخلوية في مراحلها الأولى.
- الإقلاع الفوري عن التدخين: لتقليل محفزات التسرطن في خلايا الرئة والبنكرياس العصبية الصماوية.
- علاج أمراض المعدة المزمنة: المتابعة الدقيقة لالتهاب المعدة الضموري وعلاج بكتيريا المعدة لتقليل تهيج الخلايا المنتجة للغاسترين.
- الوعي بالأعراض الهرمونية: عدم تجاهل نوبات الاحمرار أو الإسهال غير المبرر ومراجعة الطبيب لإجراء فحوصات دلالات الأورام.
تشخيص أورام عصبية صماوية
يعتمد التشخيص الدقيق لـ أورام عصبية صماوية على نهج متعدد التخصصات يجمع بين التحاليل المخبرية المتقدمة والتصوير الذري عالي الدقة:
- تحليل الكروموغرانين أ (CgA): البروتين الأكثر أهمية في الدم الذي يعمل كدلالة حيوية لمراقبة نشاط الخلايا العصبية الصماوية.
- اختبار 5-HIAA في البول (24 ساعة): قياس نواتج تكسير السيروتونين لتشخيص ومتابعة متلازمة السرطاوي.
- المسح الذري (Ga-68 DOTATATE PET/CT): التقنية الذهبية حالياً، حيث تلتصق المادة المشعة بمستقبلات السوماتوستاتين على سطح الورم بدقة متناهية.
- التصوير بالرنين المغناطيسي (MRI): مفيد بشكل خاص لتقييم مدى انتشار المرض في الكبد وتحديد حجم النقائل بدقة مليمترية.
- الخزعة النسيجية مع معامل Ki-67: الفحص الحاسم لتحديد درجة الورم (Grade) ومدى سرعة انقسام الخلايا (Aggressiveness).
- منظار الموجات فوق الصوتية (EUS): يسمح برؤية الأورام الصغيرة جداً في البنكرياس وجدار المعدة وأخذ عينات منها بدقة عالية.

علاج أورام عصبية صماوية
يتطلب علاج أورام عصبية صماوية استراتيجية مخصصة تعتمد على درجة الورم، موقعه، ومدى نشاطه الهرموني وفقاً للمعايير العالمية:
نمط الحياة والعلاجات المنزلية المساندة
يركز هذا الجانب على تخفيف الأعراض الناتجة عن “متلازمة السرطاوي”؛ حيث يُنصح المرضى بتجنب الكحول، والأطعمة الغنية بالتيرامين (مثل الأجبان المعتقة)، والابتعاد عن الضغوط النفسية الحادة التي قد تحفز إطلاق الهرمونات. كما يجب الحفاظ على ترطيب الجسم المستمر لتعويض السوائل المفقودة بسبب الإسهال.
العلاجات الدوائية التخصصية
تعد الأدوية حجر الزاوية في السيطرة على نمو الورم وأعراضه:
- للبالغين: استخدام بدائل السوماتوستاتين (مثل الأوكتريوتيد واللانريوتيد) لتقليص حجم الورم ومنع إفراز الهرمونات، بالإضافة للعلاجات الموجهة مثل “إيفيروليموس”.
- للأطفال: يتم التركيز على العلاجات التي تضمن أقل قدر من التأثير على النمو، مع استخدام أدوية التحكم في الإفرازات الهرمونية بجرعات دقيقة جداً تحت إشراف متخصص.
ثورة العلاج بالنويدات المشعة لمستقبلات الببتيد (PRRT)
وفقاً لـ المعهد الوطني للسرطان (NCI)، يمثل علاج PRRT طفرة نوعية؛ حيث يتم دمج مادة مشعة (مثل اللوتيشيوم-177) مع بروتين يستهدف مستقبلات الورم مباشرة. يتيح هذا النظام “توصيلاً ذكياً” للإشعاع لقتل الخلايا السرطانية من الداخل مع الحفاظ على الأنسجة السليمة، وهو فعال جداً في الحالات المتقدمة.
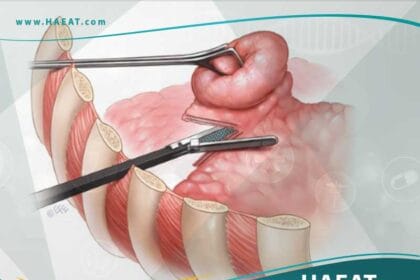
آفاق الجراحة الروبوتية في استئصال الأورام المعقدة
تسمح الجراحة الروبوتية للجراحين بالوصول إلى أورام البنكرياس والأمعاء العميقة بفتحات صغيرة جداً ودقة تفوق اليد البشرية. يساهم هذا التطور في تقليل فترات النقاهة، وتقليل النزيف، وضمان استئصال حواف الورم بالكامل حتى في أصعب المواقع التشريحية.
الطب البديل لأورام عصبية صماوية
تُستخدم العلاجات التكميلية لتحسين جودة الحياة لمرضى أورام عصبية صماوية بالتوازي مع العلاج الطبي التقليدي، ويهدف ذلك إلى تقليل التوتر والسيطرة على الآثار الجانبية للأدوية:
- الوخز بالإبر الصينية: أثبتت بعض الدراسات فاعليتها في تقليل الغثيان والقيء الناتج عن العلاج الكيميائي أو النشاط الهرموني.
- العلاج بالتدليك (المساج): يساعد في تقليل مستويات الكورتيزول وتحسين تدفق الليمف وفك التشنجات العضلية الناتجة عن القلق المزمن.
- تقنيات الاسترخاء والتأمل: تساهم في خفض ضغط الدم الذي قد يرتفع نتيجة نوبات “متلازمة السرطاوي” المفاجئة.
- المكملات الغذائية (تحت إشراف): استخدام البروبيوتيك لدعم صحة الأمعاء المتضررة من الإسهال المزمن، مع الحذر من الأعشاب التي قد تتفاعل مع الهرمونات.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع مرض نادر مثل أورام عصبية صماوية تحضيراً دقيقاً لضمان الحصول على أقصى استفادة من الاستشارة الطبية:
ما يجب عليك فعله
يُنصح بتدوين سجل يومي للأعراض (نوبات الاحمرار، عدد مرات الإسهال، الأطعمة المحفزة) لمدة أسبوع قبل الموعد. كما يجب إعداد قائمة بكافة الأدوية والمكملات التي تتناولها حالياً، وإحضار نسخ من جميع الأشعة والتحاليل السابقة (خاصة تحاليل CgA).
ما الذي تتوقعه من الطبيب المختص
سيقوم طبيب الأورام بمراجعة معامل Ki-67 الخاص بك، وسيسألك عن التاريخ العائلي للأمراض الصماوية. من المتوقع أن يناقش معك “خطة العلاج المتكاملة” التي قد تشمل الجراحة أو العلاج الموجه بناءً على تصنيف الورم ودرجته.
التطبيقات الذكية لتتبع الأعراض الصماوية قبل لقاء المختص
تتوفر حالياً منصات رقمية متطورة تتيح للمرضى تسجيل البيانات الفسيولوجية لحظياً. هذه التطبيقات توفر رسوماً بيانية توضح “نمط النوبات الهرمونية”، مما يساعد الطبيب في اتخاذ قرار دقيق بشأن تعديل جرعات بدائل السوماتوستاتين أو التدخل الجراحي.
مراحل الشفاء من أورام عصبية صماوية
التعافي من أورام عصبية صماوية هو رحلة مستمرة تتطلب صبراً ومتابعة حثيثة لضمان عدم عودة النشاط الورمي:
- مرحلة ما بعد الجراحة (1-4 أسابيع): التركيز على التئام الجروح واستعادة وظائف الجهاز الهضمي أو التنفسي الطبيعية.
- مرحلة استقرار الهرمونات (1-6 أشهر): مراقبة انخفاض مستويات الكروموغرانين أ و5-HIAA في البول والدم.
- مرحلة المتابعة الدورية (سنوات): إجراء فحوصات الأشعة (PET/CT) كل 6 إلى 12 شهراً للتأكد من خلو الجسم من أي نقائل جديدة.
- التعايش المزمن: في الحالات غير القابلة للاستئصال، تكون مرحلة الشفاء عبارة عن “السيطرة الكاملة” على نمو الورم وأعراضه لضمان حياة طبيعية.
الأنواع الشائعة لـ أورام عصبية صماوية
تتعدد أنواع أورام عصبية صماوية بناءً على منشئها النسيجي وقدرتها الإفرازية، ومن أبرزها:
- الأورام السرطاوية (Carcinoid Tumors): الأكثر شيوعاً وتنشأ غالباً في الأمعاء الدقيقة، القولون، أو الرئتين.
- أورام البنكرياس العصبية الصماوية (pNETs): تشمل أورام الأنسولين، الغاسترين، والغلوكاغون، وتتطلب مهارة جراحية عالية.
- أورام الخلايا الكبيرة الرئوية: نوع عدواني يتطلب علاجاً كيميائياً مكثفاً منذ البداية.
- ورم القواتم (Pheochromocytoma): ينشأ في الغدة الكظرية ويؤدي لارتفاع شديد وخطير في ضغط الدم نتيجة إفراز الأدرينالين.
التطورات الجينية والبيولوجية الجزيئية في نشأة أورام عصبية صماوية
تشير الدراسات الحديثة في بوابة HAEAT الطبية إلى أن مسار (mTOR) ومسار (PI3K/AKT) يلعبان دوراً محورياً في نمو أورام عصبية صماوية. فهم هذه المسارات الجينية سمح بتطوير أدوية “مستهدفة” تعمل كأقفال جزيئية تمنع الخلية السرطانية من تلقي إشارات الانقسام، مما يفتح الباب أمام الطب الشخصي المبني على البصمة الوراثية لكل مريض.
التأثير النفسي والاجتماعي والتعايش مع الأورام النادرة
يواجه مرضى أورام عصبية صماوية تحديات نفسية فريدة، حيث أن نوبات الاحمرار المفاجئة والإسهال قد تؤدي إلى “عزلة اجتماعية” وقلق مستمر من الأماكن العامة. كما أن طبيعة المرض “البطيئة” أحياناً تجعل المرضى يعيشون في حالة من الترقب الدائم، مما يتطلب دعماً نفسياً تخصصياً لمساعدتهم على إعادة بناء ثقتهم في أجسادهم.
الدليل الغذائي التخصصي لمرضى متلازمة السرطاوي
يتطلب النظام الغذائي لمرضى أورام عصبية صماوية تقييد الأطعمة المحفزة لإطلاق الهرمونات، ويشمل ذلك:
- تجنب الكحول تماماً (خاصة النبيذ الأحمر).
- الابتعاد عن الأطعمة الغنية بالتيرامين (الأجبان القديمة، اللحوم المصنعة).
- تقليل الوجبات الكبيرة والدسمة التي ترهق الجهاز الهضمي.
- التركيز على البروتينات الخفيفة والألياف القابلة للذوبان للسيطرة على الإسهال.
مستقبل الطب الشخصي والعلاجات المناعية
وفقاً لـ جامعة جونز هوبكنز، فإن الأبحاث الحالية تركز على استخدام “مثبطات نقاط التفتيش المناعية” لتحفيز جهاز المناعة على التعرف على خلايا أورام عصبية صماوية وتدميرها. هذا التوجه يعد واعداً جداً للأورام من الدرجة الثالثة (Grade 3) التي كانت تظهر مقاومة للعلاجات التقليدية في السابق.
خرافات شائعة حول أورام عصبية صماوية
- الخرافة: “بما أن الورم بطيء النمو، فهو ليس خطيراً”.
- الحقيقة: يمكن للأورام بطيئة النمو أن تسبب تلفاً دائماً في صمامات القلب أو فشلاً كبدياً بسبب نشاطها الهرموني المستمر.
- الخرافة: “هذه الأورام تصيب الجهاز الهضمي فقط”.
- الحقيقة: يمكن أن تنشأ أورام عصبية صماوية في الرئتين، الغدة الزعترية، المبيضين، وحتى الجلد.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- كن خبيراً بمرضك: نظراً لندرة المرض، قد لا يكون كل الأطباء على دراية بأحدث البروتوكولات، لذا تابع دائماً التحديثات في المراكز المتخصصة.
- ارتدِ سواراً طبياً: يجب أن يوضح السوار إصابتك بـ أورام عصبية صماوية لتجنب إعطائك أدوية قد تحفز “أزمة السرطاوي” في حالات الطوارئ.
- انضم لمجموعات الدعم: التواصل مع أشخاص يعانون من نفس الحالة يقلل من وطأة الشعور بالوحدة ويوفر نصائح عملية للتعايش اليومي.
أسئلة شائعة
هل أورام عصبية صماوية وراثية دائماً؟
لا، معظم الحالات تظهر بشكل عشوائي (Sporadic)، ولكن حوالي 15-20% منها ترتبط بمتلازمات جينية وراثية تتطلب فحص العائلة.
ما هو متوسط العمر المتوقع للمصابين؟
بفضل العلاجات الحديثة مثل PRRT، أصبح الكثير من المرضى يعيشون لعقود بجودة حياة ممتازة، خاصة إذا تم التشخيص قبل انتشار النقائل الكبدية الواسعة.
هل يسبب هذا المرض ألماً شديداً؟
الألم ليس عرضاً ثابتاً، ولكنه قد يحدث نتيجة ضغط الكتلة الورمية على الأعصاب أو الأعضاء المجاورة، ويمكن السيطرة عليه بفعالية عبر المسكنات المتخصصة.
الخاتمة
في ختام رحلتنا مع أورام عصبية صماوية، نؤكد أن هذا المرض لم يعد ذلك اللغز الطبي الغامض. بفضل التقدم في التصوير الذري والعلاجات الموجهة، أصبح بإمكان المرضى التطلع لمستقبل مليء بالأمل. تذكر دائماً أن “التشخيص الدقيق هو نصف العلاج”، وأن المتابعة المستمرة مع فريق طبي متعدد التخصصات هي المفتاح الحقيقي للسيطرة على هذا المرض وتحقيق الشفاء المستدام.