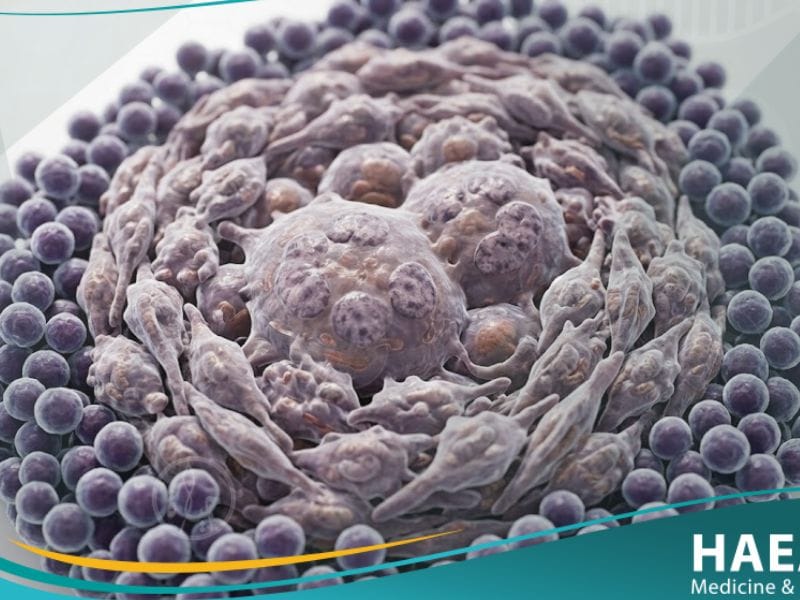
يُعرف الورم الحبيبي (Granuloma) طبياً بأنه تجمع صغير ومنظم من الخلايا المناعية، ينشأ كاستجابة التهابية مزمنة تهدف إلى عزل الأجسام الغريبة أو الميكروبات التي عجز الجسم عن طردها.
توضح مدونة حياة الطبية أن هذا التكوين النسيجي ليس ورماً سرطانياً بالمعنى التقليدي، بل هو “جدار دفاعي” بيولوجي يتكون بشكل أساسي من الخلايا البلعمية المحولة التي تحاول حماية الأنسجة السليمة المحيطة.
إن فهم طبيعة الورم الحبيبي يتطلب الغوص في آليات الجهاز المناعي، حيث تظهر هذه الحبيبات في أعضاء مختلفة مثل الرئتين، الكبد، أو الجلد، وغالباً ما يتم اكتشافها صدفة أثناء الفحوصات التصويرية الروتينية.
ما هو الورم الحبيبي؟
يُعد الورم الحبيبي بناءً مجهرياً دقيقاً يتألف من خلايا التهابية متراصة، حيث يمثل وسيلة الجسم النهائية للتعامل مع المثيرات المستمرة التي لا يمكن هضمها أو القضاء عليها بواسطة الوسائل المناعية العادية.
وفقاً لما يذكره موقع حياة الطبي، فإن التشخيص النسيجي لهذا النوع من الالتهاب يظهر وجود خلايا ظهارية (Epithelioid cells) محاطة بطوق من اللمفاويات، وفي كثير من الأحيان تتحد هذه الخلايا لتشكل “خلايا عملاقة” متعددة النوى.
يمكن أن يظل هذا الورم صامداً وهامداً لسنوات طويلة دون التسبب في أي ضرر وظيفي للعضو المصاب، إلا أن نشاطه المفاجئ قد يؤدي إلى تندب الأنسجة أو ما يعرف بالتليف، مما يستدعي تدخلاً طبياً دقيقاً.

أعراض الورم الحبيبي
تتباين الأعراض السريرية المرتبطة بهذا الورم بناءً على العضو المصاب وشدة الالتهاب الكامن، وفيما يلي تفصيل لأبرز العلامات التي يجب الانتباه إليها:
- الأعراض التنفسية: تشمل السعال الجاف المستمر وضيق التنفس، خاصة عند وجود الحبيبات في نسيج الرئة أو العقد اللمفاوية الصدرية.
- التغيرات الجلدية: ظهور نتوءات حمراء أو أرجوانية صغيرة، أو حلقات بارزة على سطح الجلد (كما في الورم الحبيبي الحلقي)، وغالباً ما تكون غير مؤلمة في بدايتها.
- الحمى مجهولة السبب: قد يعاني المصاب من نوبات حمى خفيفة ومتكررة ناتجة عن النشاط الالتهابي المستمر للجهاز المناعي.
- الإرهاق المزمن: شعور عام بالتعب والوهن لا يزول بالراحة، وهو عرض شائع في حالات الساركويد أو الالتهابات الحبيبية الجهازية.
- فقدان الوزن غير المبرر: قد يشير هذا العرض إلى وجود نشاط التهابي واسع النطاق يؤثر على العمليات الأيضية في الجسم.
- تضخم الغدد اللمفاوية: ظهور كتل ملموسة تحت الجلد في مناطق الرقبة، الإبط، أو الأربية، مما يعكس تفاعل الجهاز اللمفاوي.
- آلام المفاصل والعظام: في بعض الحالات، يمكن أن يؤثر الورم الحبيبي على المفاصل، مسبباً تيبساً وآلاماً تشبه أعراض الروماتيزم.
- الأعراض العينية: تشمل ضبابية الرؤية، جفاف العين، أو الاحمرار، وهي شائعة جداً في أنواع معينة من الاضطرابات الحبيبية.
يشير موقع HAEAT الطبي إلى أن غياب الأعراض لا يعني دائماً سلامة الحالة، حيث أن العديد من الأورام الحبيبية تكتشف فقط عبر الأشعة السينية.
أسباب الورم الحبيبي
تتعدد المسببات التي تحفز الجسم على تكوين هذا الورم، وتتنوع بين العدوى الميكروبية والاضطرابات المناعية الذاتية، ومن أهم هذه الأسباب:
- العدوى البكتيرية: يُعد مرض السل (Tuberculosis) المسبب التاريخي والأكثر شيوعاً لتكون الحبيبات، حيث تحاول الرئة عزل بكتيريا العصيات.
- العدوى الفطرية: بعض أنواع الفطريات مثل “النوسجات” (Histoplasmosis) تؤدي إلى رد فعل مناعي حبيبي مشابه للسل.
- الأجسام الغريبة: دخول مواد غير قابلة للتحلل مثل الشظايا، خيوط الجراحة، أو حتى جزيئات السيليكا، يحفز تكوين الورم الحبيبي حولها لعزلها.
- الأمراض المناعية الذاتية: حالات مثل الساركويد ومرض كرون تؤدي إلى ظهور حبيبات في أعضاء مختلفة دون وجود ميكروب خارجي واضح.
- التعرض المهني: استنشاق غبار المعادن مثل البريليوم يؤدي إلى حالة مزمنة تعرف بـ “البريليوز”، وهي نوع من الالتهاب الحبيبي الرئوي.
- رد الفعل الدوائي: قد تسبب بعض الأدوية تفاعلاً نسيجياً يؤدي لتكون حبيبات في الكبد أو الرئتين كأثر جانبي نادر.
- التهاب الأوعية الدموية: أمراض مثل “ورم حبيبي ويغنر” (GPA) تسبب التهاباً حبيبياً يدمر جدران الشرايين والأوردة الصغيرة.
- الطفيليات: بعض الإصابات الطفيلية مثل البلهارسيا قد تؤدي لتكون حبيبات حول البويضات في الكبد أو المثانة.
تؤكد مدونة HAEAT الطبية أن تحديد السبب بدقة هو الخطوة الأولى والأساسية في رسم الخطة العلاجية الصحيحة، حيث يختلف علاج العدوى تماماً عن علاج الأمراض المناعية.

متى تزور الطبيب؟
إن قرار استشارة المختص يعتمد بشكل كبير على تطور الحالة وظهور علامات تحذيرية قد تشير إلى تأثر وظائف الأعضاء الحيوية بفعل هذا الورم .
تذكر مجلة حياة الطبية أن التشخيص المبكر يمنع حدوث المضاعفات الدائمة، خاصة في الحالات التي تستهدف الرئتين أو الجهاز العصبي.
متى يزور البالغون الطبيب؟
يجب على البالغين حجز موعد طبي فوراً إذا لاحظو سعالاً مزمناً يستمر لأكثر من ثلاثة أسابيع، أو عند ظهور طفح جلدي حبيبي الشكل لا يستجيب للعلاجات الموضعية البسيطة. كما أن التعرق الليلي الغزير، وضيق التنفس المفاجئ، أو ظهور كتل صلبة تحت الجلد تستدعي إجراء فحوصات نسيجية وتصويرية لاستبعاد وجود الورم الحبيبي النشط أو أي أمراض أخرى.
متى يزور الأطفال الطبيب؟
عند الأطفال، يجب مراقبة النمو والنشاط العام؛ فإذا لوحظ تأخر في النمو أو فقدان الشهية مع وجود تضخم في الغدد اللمفاوية، ينبغي استشارة طبيب الأطفال. تشير بوابة HAEAT الطبية إلى أن الأورام الحبيبية الجلدية عند الأطفال (مثل الورم الحبيبي الحلقي) غالباً ما تكون حميدة، لكنها تتطلب تقييماً طبياً للتأكد من عدم ارتباطها بأمراض جهازية.
فحوصات الكشف المبكر والتقنيات الحديثة
تعتمد الرؤية الطبية الحديثة حالياً على استخدام الذكاء الاصطناعي في تحليل صور الأشعة المقطعية (CT Scans) للتمييز بين الورم الحبيبي الحميد والأورام الخبيثة بدقة تفوق العين البشرية. تتيح هذه التقنيات للأطباء تقييم كثافة النسيج الحبيبي ونمطه بدقة ميكرومترية، مما يقلل من الحاجة إلى الخزعات الجراحية المؤلمة في بعض الحالات غير الواضحة.
عوامل خطر الإصابة بـ الورم الحبيبي
تتداخل العوامل الوراثية والبيئية في تحديد مدى استجابة الجهاز المناعي، مما يجعل بعض الأفراد أكثر عرضة لتطوير هذا الورم مقارنة بغيرهم، وتشمل هذه العوامل:
- الاستعداد الوراثي: تشير الدراسات الجينية إلى أن وجود طفرات في جينات معينة مسؤولة عن تنظيم الاستجابة المناعية (مثل جينات HLA) قد يزيد من احتمالية تكوين حبيبات التهابية مزمنة.
- التعرض المهني المزمن: الأفراد العاملون في قطاعات التعدين، البناء، أو الصناعات الكيميائية الذين يتعرضون لاستنشاق غبار السيليكا، البريليوم، أو جزيئات الفحم هم الأكثر عرضة للإصابة بنوع رئوي من الورم الحبيبي.
- التاريخ العائلي: وجود إصابات سابقة بأمراض حبيبية مثل الساركويد بين الأقارب من الدرجة الأولى يرفع من مؤشر الخطر بشكل ملحوظ نتيجة العوامل الجينية المشتركة.
- العيش في بيئات ريفية: التعرض المستمر لبعض أنواع الفطريات الموجودة في التربة أو مخلفات الطيور والمواشي قد يحفز الجهاز المناعي على بناء الورم الحبيبي كآلية دفاعية.
- الاختلالات المناعية: المرضى الذين يعانون من نقص المناعة المتغير الشائع (CVID) أو المصابون بفيروس نقص المناعة البشرية (HIV) يظهرون أنماطاً غير معتادة من التفاعلات الحبيبية.
- الفئة العمرية والعرق: تشير الإحصائيات إلى أن بعض أنواع الأورام الحبيبية تزداد شيوعاً في العقدين الثاني والرابع من العمر، مع تباين في معدلات الإصابة بين الأعراق المختلفة.
- التدخين: على الرغم من أن العلاقة ليست مباشرة دائماً، إلا أن التدخين يفاقم الضرر النسيجي في الرئتين، مما يسهل عملية تكوين الورم الحبيبي ويصعب من عملية الشفاء الطبيعي.
مضاعفات الورم الحبيبي
إذا لم يتم التحكم في النشاط الالتهابي، فقد ينتقل هذا الورم من مجرد كتلة خاملة إلى عامل مدمر للأنسجة المحيطة، مما يؤدي إلى مضاعفات خطيرة تشمل:
- تليف الأنسجة (Fibrosis): مع استمرار الالتهاب، يتم استبدال الخلايا الوظيفية في العضو (مثل الرئة أو الكبد) بنسيج ضام صلب، مما يؤدي إلى فقدان العضو لوظيفته تدريجياً.
- فشل الأعضاء الحيوية: في حالات الساركويد المتقدم، يمكن أن يؤدي تراكم الحبيبات في عضلة القلب إلى اضطراب النظم القلبي، أو فشل تنفسي إذا استهدفت الحبيبات مساحات واسعة من الرئة.
- العدوى الثانوية: النسيج المحيط بـ الورم الحبيبي غالباً ما يكون ضعيف المناعة، مما يجعله بيئة خصبة لنمو البكتيريا أو الفطريات الانتهازية التي تزيد من تدهور الحالة.
- تلف الأعصاب: إذا نشأت الحبيبات بالقرب من المسارات العصبية أو في الجهاز العصبي المركزي، فقد تسبب شللاً جزئياً، فقدان الإحساس، أو تدهوراً في القدرات المعرفية.
- ارتفاع ضغط الدم الرئوي: ناتج عن ضيق الأوعية الدموية داخل الرئة بسبب الضغط الميكانيكي والالتهابي الذي يمارسه الورم الحبيبي المتعدد.
- المضاعفات العينية: قد يؤدي الالتهاب الحبيبي في العين (التهاب القزحية) إلى فقدان البصر الدائم أو الإصابة بالمياه الزرقاء (الجلوكوما) إذا لم يعالج بشكل هجومي.
الوقاية من الورم الحبيبي
تعتمد الوقاية بشكل أساسي على تقليل التعرض للمثيرات المناعية والحفاظ على توازن الجهاز الدفاعي للجسم، ومن أبرز سبل الوقاية:
- استخدام معدات الحماية الشخصية: الالتزام الصارم بارتداء الأقنعة الواقية (N95 أو أعلى) في المهن التي تتضمن غباراً معدنياً أو مواد كيميائية طيارة لمنع دخولها لمجاري التنفس.
- تجنب المثيرات البيئية: الابتعاد عن المناطق التي يكثر فيها نمو العفن أو الفطريات، خاصة للأشخاص الذين يعانون من حساسية مفرطة أو ضعف في الجهاز المناعي.
- الإقلاع الفوري عن التدخين: لتقليل التهيج المزمن في الشعب الهوائية وتسهيل عمل الخلايا البلعمية في التخلص من الأجسام الغريبة بشكل طبيعي دون الحاجة لتكوين الورم الحبيبي.
- الفحص الدوري للعاملين في المهن الخطرة: إجراء صور أشعة دورية واختبارات وظائف الرئة للكشف المبكر عن أي بوادر لتكون حبيبات نسيجية قبل تفاقمها.
- الالتزام ببروتوكولات علاج العدوى: العلاج الكامل والسريع لحالات السل أو العدوى الفطرية يمنع الجهاز المناعي من الاضطرار لعزل الميكروب عبر بناء الورم الحبيبي.
- التغذية الداعمة للمناعة: تناول الأطعمة الغنية بمضادات الأكسدة التي تساعد في تنظيم الاستجابة الالتهابية ومنع الهجمات المناعية المفرطة ضد أنسجة الجسم.
تشخيص الورم الحبيبي
يتطلب تشخيص هذا الورم نهجاً متعدد التخصصات يجمع بين التكنولوجيا الشعاعية المتقدمة والتحليل النسيجي الدقيق لضمان دقة النتائج:
- التصوير الطبي المتقدم:
- التصوير المقطعي المحوسب عالي الدقة (HRCT): الأداة الذهبية للكشف عن النمط العقيدي وتوزيعه في الرئتين.
- التصوير بالرنين المغناطيسي (MRI): يستخدم بشكل أساسي لتقييم الإصابات الحبيبية في الجهاز العصبي المركزي أو القلب.
- التصوير المقطعي بالإصدار البوزيتروني (PET Scan): يساعد في تحديد مدى نشاط الالتهاب في الجسم وتوجيه عملية الخزعة.
- الفحوصات المخبرية:
- قياس مستويات الإنزيم المحول للأنجيوتنسين (ACE): الذي غالباً ما يرتفع في حالات الساركويد النشط.
- اختبارات وظائف الكبد والكلى للكشف عن أي تأثير جهازي للآفات.
- اختبارات السل (Quantiferon) واختبارات الفطريات لاستبعاد الأسباب المعدية.
- الخزعة النسيجية (Biopsy):
- تعد الخزعة الإجراء الحاسم، حيث يتم سحب عينة من النسيج المصاب وفحصها تحت المجهر للتأكد من وجود “الحبيبة” وتحديد نوعها (جبنية أم لا). (وفقاً لـ Cleveland Clinic، فإن الفحص النسيجي هو الطريقة الوحيدة المؤكدة لتمييز الورم الحبيبي عن الأورام السرطانية).
علاج الورم الحبيبي
لا يتطلب كل ورم حبيبي علاجاً فورياً؛ فالحالات الخاملة التي لا تسبب أعراضاً قد تكتفي بالمراقبة اللصيقة، بينما تتطلب الحالات النشطة تدخلاً دوائياً مكثفاً.
نمط الحياة والعلاجات المنزلية
يساهم اتباع نمط حياة صحي في تقليل العبء الالتهابي على الجسم، حيث يُنصح المرضى بممارسة التمارين الرياضية المعتدلة التي تعزز سعة الرئة، والحصول على قسط كافٍ من النوم لتعظيم كفاءة الإصلاح الخلوي. كما يلعب تقليل التوتر دوراً حيوياً في تنظيم مستويات الكورتيزول الطبيعية، مما يحد من الهجمات المناعية التي تؤدي لتوسع الورم الحبيبي.
الأدوية والعلاجات الطبية
تستهدف الأدوية تقليل الالتهاب وتثبيط الجهاز المناعي لمنع زيادة حجم الحبيبات أو تسببها في تليف دائم.
علاج البالغين
يعتمد علاج البالغين بشكل أساسي على الكورتيكوستيرويدات (مثل البريدنيزون) لتقليل الالتهاب السريع، وفي الحالات المزمنة يتم اللجوء لمثبطات المناعة مثل الميثوتريكسيت أو الأزاثيوبرين. يهدف العلاج إلى الوصول لمرحلة الهجوع بأقل جرعة ممكنة لتجنب الأعراض الجانبية طويلة الأمد.
علاج الأطفال
عند الأطفال، يتم توخي الحذر الشديد في استخدام الستيرويدات لتجنب تأثيرها على النمو، وغالباً ما يميل الأطباء لاستخدام العلاجات الموضعية أو الأدوية البيولوجية الموجهة التي تستهدف بروتينات التهابية محددة (مثل مضادات TNF) للسيطرة على الورم الحبيبي دون المساس بسلامة الطفل العامة.
العلاجات البيولوجية والمناعية الواعدة
تمثل العلاجات البيولوجية ثورة في التعامل مع الحالات المستعصية، حيث تعمل هذه الأدوية على حصار “السيتوكينات” المسؤولية عن تجمع الخلايا المناعية وتكوين الحبيبة. تشير الأبحاث الحديثة إلى أن استهداف جزيئات معينة مثل “الإنترلوكين” يمكن أن يؤدي إلى انكماش الورم الحبيبي بشكل ملحوظ في حالات لم تستجب للعلاجات التقليدية.
التدخلات الجراحية وإزالة الأنسجة
يتم اللجوء للجراحة كخيار أخير عندما يسبب الورم الحبيبي انسداداً ميكانيكياً في عضو حيوي أو عندما يفشل العلاج الدوائي في منع تدهور الوظائف. تشمل الخيارات الجراحية استئصال الفصوص المصابة في الرئة أو استخدام الليزر لإزالة الحبيبات الجلدية المشوهة، مع ضمان المتابعة الدقيقة لمنع تكرار الإصابة في نفس الموقع.
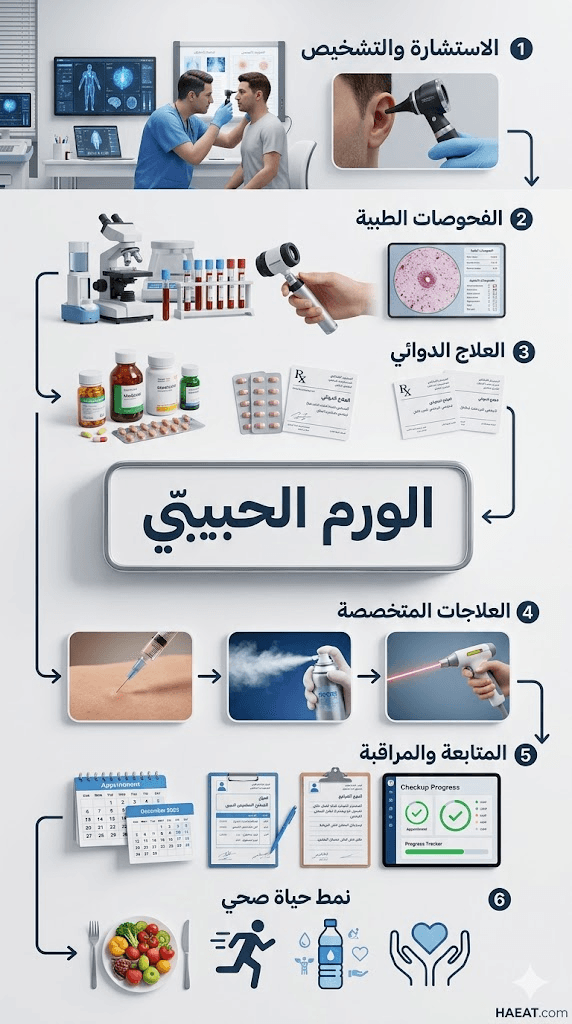
الطب البديل والورم الحبيبي
على الرغم من أن العلاجات الدوائية تظل حجر الزاوية، إلا أن الطب التكاملي يقدم أدوات مساعدة تهدف إلى تهدئة الجهاز المناعي وتقليل حدة الالتهاب المزمن المرتبط بـهذا الورم .
- الكركمين (Curcumin): يعتبر من أقوى مضادات الالتهاب الطبيعية؛ حيث تشير بعض الدراسات الموثقة في (NLM) إلى قدرته على تثبيط بعض المسارات الالتهابية التي تحفز تجمع الخلايا في الورم الحبيبي.
- أحماض أوميغا-3 الدهنية: تساهم في تعديل الاستجابة المناعية وتقليل إنتاج “السيتوكينات” المحفزة للالتهاب، مما قد يساعد في الحد من تضخم الحبيبات النسيجية.
- مستخلص الشاي الأخضر: غني بمادة EGCG التي تعمل كمضاد للأكسدة، مما يساعد في حماية الأنسجة السليمة المحيطة بـ الورم الحبيبي من التلف الناتج عن الإجهاد التأكسدي.
- فيتامين د (Vitamin D): يلعب دوراً حيوياً في تنظيم عمل الجهاز المناعي؛ حيث يرتبط نقصه أحياناً بزيادة نشاط الأمراض الحبيبية مثل الساركويد.
- تقنيات تقليل التوتر (Mindfulness): مثل اليوغا والتأمل، والتي تساعد في خفض مستويات الكورتيزول، مما ينعكس إيجاباً على استقرار حالة الورم الحبيبي ومنع الهجمات المناعية المفاجئة.
- المكملات العشبية (بإشراف طبي): بعض الأعشاب مثل “مخلب القط” قد يكون لها خصائص معدلة للمناعة، لكن يجب الحذر الشديد من تداخلها مع الأدوية المثبطة للمناعة المستخدمة لعلاج الورم الحبيبي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع حالات الورم الحبيبي تحضيراً جيداً للموعد الطبي لضمان الحصول على أدق تشخيص وأفضل خطة علاجية ممكنة.
ما الذي يمكنك فعله؟
يُنصح بكتابة قائمة مفصلة بجميع الأعراض، حتى تلك التي قد تبدو غير مرتبطة، مثل جفاف العين أو آلام المفاصل البسيطة، فهذه تفاصيل جوهرية لتشخيص الورم الحبيبي الجهازي. كما يجب تجهيز سجل كامل بالأدوية والمكملات التي تتناولها، بالإضافة إلى أي تاريخ لتعرض مهني لمواد كيميائية أو غبار معدني قد يكون السبب وراء تكون الورم الحبيبي.
ما الذي تتوقعه من طبيبك؟
سيقوم الطبيب بإجراء فحص بدني دقيق للبحث عن أي علامات جلدية أو تضخم في الغدد اللمفاوية، وقد يطرح أسئلة حول توقيت ظهور الأعراض ومدى حدتها. من المتوقع أن يطلب الطبيب فحوصات تصويرية أو خزعة نسيجية لتأكيد طبيعة الورم الحبيبي واستبعاد مسببات أخرى، خاصة إذا كانت الحبيبات تظهر في مناطق حساسة مثل الرئتين.
أسئلة ذكية يجب طرحها على طبيبك المختص
من المهم طرح أسئلة محددة مثل: “هل هذا الورم الحبيبي ناتج عن عدوى نشطة أم خلل مناعي؟”، “ما هي فرص تسبب هذه الحبيبات في تليف دائم للعضو؟”، و”هل هناك بدائل للعلاجات الستيرويدية إذا لم تتحسن حالتي؟”. فهم التوقعات المستقبلية يساعد المريض في الالتزام بالخطة العلاجية وإدارة القلق المرتبط بـ الورم الحبيبي.
مراحل الشفاء من الورم الحبيبي
عملية التعافي من الالتهابات الحبيبية هي رحلة زمنية تختلف باختلاف السبب الكامن وراء التفاعل المناعي.
- مرحلة التهدئة الالتهابية: تبدأ مع بدء العلاج، حيث تهدف الأدوية إلى وقف تجنيد خلايا مناعية جديدة إلى موقع الورم الحبيبي.
- مرحلة الانكماش النسيجي: يبدأ الجسم تدريجياً في تفكيك التجمعات الخلوية، وقد تلاحظ تراجعاً في حجم الكتل الملموسة أو تحسناً في وظائف العضو المصاب بـ الورم الحبيبي.
- مرحلة الاستقرار أو الهجوع: في هذه المرحلة، يصبح الورم الحبيبي غير نشط أو “خامداً”، ويستقر حجمه دون تسبب في أعراض إضافية.
- مرحلة التندب (في بعض الحالات): قد يترك الورم الحبيبي خلفه نسيجاً ليفياً صغيراً (ندبة) بعد زوال الالتهاب، وهو أمر طبيعي طالما لم يؤثر على وظيفة العضو الكلية.
- المتابعة طويلة الأمد: تشمل إجراء فحوصات دورية للتأكد من عدم عودة نشاط الورم الحبيبي، خاصة في الأنواع المزمنة مثل الساركويد.
الأنواع الشائعة للورم الحبيبي
تتعدد أشكال وتصنيفات الحبيبات بناءً على موقعها وشكلها المجهري، ومن أبرزها:
- الورم الحبيبي القيحي (Pyogenic Granuloma): آفة جلدية حمراء تنمو بسرعة وتنزف بسهولة، غالباً ما تظهر بعد إصابة طفيفة أو أثناء الحمل.
- الورم الحبيبي الحلقي (Granuloma Annulare): طفح جلدي مزمن يظهر على شكل حلقات حمراء أو بلون الجلد، وغالباً ما يختفي من تلقاء نفسه دون علاج.
- الورم الحبيبي الساركويدي: حبيبات مجهرية تتوزع في الرئتين والعقد اللمفاوية، وتعتبر السمة المميزة لمرض الساركويد المناعي.
- الورم الحبيبي النخاعي: يظهر في الكبد أو الطحال كاستجابة لعدوى بكتيرية أو فطرية جهازية.
- الورم الحبيبي الناتج عن جسم غريب: يتشكل حول مواد مثل الحبر (الوشم)، خيوط الجراحة، أو شظايا الزجاج التي استقرت في الأنسجة.
التمييز بين الورم الحبيبي والأورام الخبيثة
أحد أكبر مخاوف المرضى هو الخلط بين الورم الحبيبي والسرطان، خاصة عند ظهوره ككتلة في الرئة. الفارق الجوهري يكمن في البناء الخلوي؛ فـ الورم الحبيبي هو تجمع منظم لخلايا مناعية تهدف للحماية، بينما السرطان هو نمو عشوائي وغير منضبط للخلايا. التشخيص الدقيق عبر الخزعة يظهر “الخلايا العملاقة” في الحالات الحبيبية، وهي غائبة تماماً في الأورام الخبيثة. بالإضافة إلى ذلك، يميل الورم الحبيبي للبقاء مستقراً أو التراجع مع العلاج، بينما تستمر الأورام السرطانية في التوسع والانتشار.
التأثير النفسي والاجتماعي للإصابة بالورم الحبيبي
يمكن أن تؤدي الإصابة بـ الورم الحبيبي، خاصة الأنواع الجلدية الظاهرة، إلى شعور بالخجل أو القلق الاجتماعي. التعامل مع مرض مزمن يتطلب متابعة طويلة الأمد قد يسبب إرهاقاً نفسياً للمريض. من المهم تقديم الدعم النفسي وتعريف المريض بأن الورم الحبيبي ليس مرضاً معدياً ولا يعكس نقصاً في النظافة الشخصية، مما يساعد في تحسين جودة حياته وتقبله للخطة العلاجية.
الأورام الحبيبية النادرة والمتلازمات المرتبطة بها
هناك متلازمات نادرة جداً تسبب تكوين حبيبات مدمرة، مثل “ورم حبيبي ويغنر” (التهاب الأوعية الدموية الحبيبي)، والذي يستهدف الكلى والجهاز التنفسي العلوي. كما توجد متلازمة “بوفا” (Blau Syndrome) الوراثية التي تسبب الورم الحبيبي في المفاصل، الجلد، والعينين عند الأطفال. هذه الحالات تتطلب فريقاً طبياً متعدد التخصصات لإدارة التعقيدات الناتجة عن الورم الحبيبي في أعضاء مختلفة.
النظام الغذائي ودور الالتهاب المزمن في تكوين الحبيبات
تشير البحوث الحديثة إلى أن اتباع “حمية مضادة للالتهاب” (مثل حمية البحر المتوسط) قد يقلل من وتيرة نشاط هذا الورم . التركيز على الخضروات الورقية، الدهون الصحية (زيت الزيتون)، والبروتينات النباتية يساهم في تهدئة الجهاز المناعي. في المقابل، قد تزيد السكريات المكررة والدهون المتحولة من حدة الالتهاب، مما يجعل السيطرة على الورم الحبيبي أكثر صعوبة.
خرافات شائعة
- خرافة:الورم الحبيبي هو نوع من أنواع السرطان.
- الحقيقة: هو تفاعل التهابي حميد ناتج عن نشاط مناعي، وليس ورماً خبيثاً.
- خرافة: الإصابة بـ الورم الحبيبي الجلدي تعني أنك مصاب بالسل.
- الحقيقة: رغم أن السل يسبب حبيبات، إلا أن العديد من الأنواع الجلدية تنتج عن أسباب أخرى تماماً مثل الحساسية أو رد فعل لجسم غريب.
- خرافة:الورم الحبيبي مرض معدٍ وينتقل باللمس.
- الحقيقة: الحبيبات نفسها ليست معدية، والعدوى تعتمد فقط على المسبب (مثل بكتيريا السل)، أما الأنواع المناعية فلا تنتقل للآخرين نهائياً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بناءً على الخبرات السريرية، نقدم لك هذه التوجيهات لإدارة حالة الورم الحبيبي بذكاء:
- لا تتوقف عن تناول الستيرويدات فجأة: الانسحاب المفاجئ قد يؤدي إلى “انتكاسة حبيبية” حادة؛ يجب دائماً تقليل الجرعة تدريجياً وبإشراف طبي.
- راقب بصرك: إذا كنت مصاباً بـ الورم الحبيبي الجهازي، قم بزيارة طبيب العيون سنوياً، حيث يمكن للالتهاب أن يهاجم العين دون ألم واضح في البداية.
- التوثيق بالصور: في حالات الورم الحبيبي الجلدي، التقط صوراً أسبوعية للآفات لمساعدة طبيبك في تقييم مدى استجابتك للعلاج بدقة.
- الحماية من الشمس: بعض العلاجات المستخدمة لـ الورم الحبيبي تزيد من حساسية الجلد للشمس؛ استخدم واقياً قوياً لتجنب تهيج الحبيبات.
أسئلة شائعة
هل الورم الحبيبي مؤلم؟
غالباً ما يكون الورم الحبيبي غير مؤلم بحد ذاته، خاصة الأنواع الجلدية والرئوية. ومع ذلك، قد يسبب ألماً إذا ضغط ميكانيكياً على عصب مجاور أو إذا حدث في مناطق حساسة مثل المفاصل أو الأوعية الدموية الملتهبة.
كم يستغرق اختفاء الورم الحبيبي تحت الجلد؟
تتراوح المدة من بضعة أشهر إلى سنتين. بعض الأنواع مثل الورم الحبيبي الحلقي قد تختفي تلقائياً في غضون عام، بينما تتطلب الأنواع الناتجة عن أجسام غريبة تدخلاً جراحياً لإزالتها نهائياً.
هل يمكن للورم الحبيبي أن يعود بعد استئصاله؟
نعم، هناك احتمالية للعودة إذا ظل المسبب (مثل الجسم الغريب أو النشاط المناعي) موجوداً في الجسم. الالتزام بالعلاج الوقائي يقلل من فرص تكرار ظهور الورم الحبيبي.
الخاتمة
يظل الورم الحبيبي شاهداً على كفاءة وتعقيد الجهاز المناعي البشري في محاولته لحماية الجسم من التهديدات الخارجية والداخلية. من خلال التشخيص الدقيق والفهم العميق للمسببات، يمكن تحويل هذه الحالة من مصدر للقلق إلى حالة طبية مدارة بنجاح. تذكر دائماً أن المعرفة الطبية الصحيحة والمتابعة اللصيقة مع المختصين هي المفتاح الذهبي للتعافي والحفاظ على سلامة أعضائك الحيوية من آثار الالتهاب المزمن.