يُعد داء الكلب (Rabies) حالة طبية طارئة وقاتلة في حال إهمالها، وهو عدوى فيروسية تهاجم الجهاز العصبي المركزي مباشرة، مما يؤدي إلى التهاب الدماغ والوفاة الحتمية تقريباً بمجرد ظهور الأعراض السريرية. على الرغم من أن هذا المرض يمكن الوقاية منه بنسبة 100% من خلال التدخل الطبي الفوري واللقاحات المناسبة، إلا أنه لا يزال يشكل تهديداً صحياً عالمياً، خاصة في المناطق التي تكثر فيها الحيوانات الضالة أو البرية الحاملة للفيروس. في “مدونة حياة الطبية”، نضع بين أيديكم هذا الدليل المرجعي لفهم آليات المرض وكيفية التصرف في اللحظات الحرجة لإنقاذ الحياة.
ما هو داء الكلب؟
يُعرّف داء الكلب طبياً بأنه مرض فيروسي حيواني المنشأ (Zoonotic disease) يسببه فيروس من فصيلة “Lyssavirus”، يستهدف الجهاز العصبي المركزي، تحديداً الدماغ والنخاع الشوكي.

ينتقل الفيروس عادةً عبر لعاب الحيوانات المصابة، وتعتبر فترة الحضانة – وهي الوقت الفاصل بين التعرض للفيروس وظهور الأعراض – الفترة الذهبية للتدخل العلاجي. بمجرد أن يصل الفيروس إلى الجهاز العصبي المركزي وتظهر العلامات العصبية، يصبح المرض مميتاً في الغالبية العظمى من الحالات. وفقاً لبيانات منظمة الصحة العالمية (WHO)، يتسبب هذا الفيروس في وفاة عشرات الآلاف سنوياً، ومع ذلك، فإن تلقي العلاج الوقائي بعد التعرض مباشرة (Post-exposure prophylaxis) يمنع تطور المرض بشكل فعال وحاسم.
أعراض داء الكلب
تتطور أعراض داء الكلب عبر مراحل تدريجية، تبدأ بعلامات عامة غير محددة، ثم تتصاعد بسرعة لتشمل اضطرابات عصبية حادة وانهياراً في وظائف الجسم الحيوية.
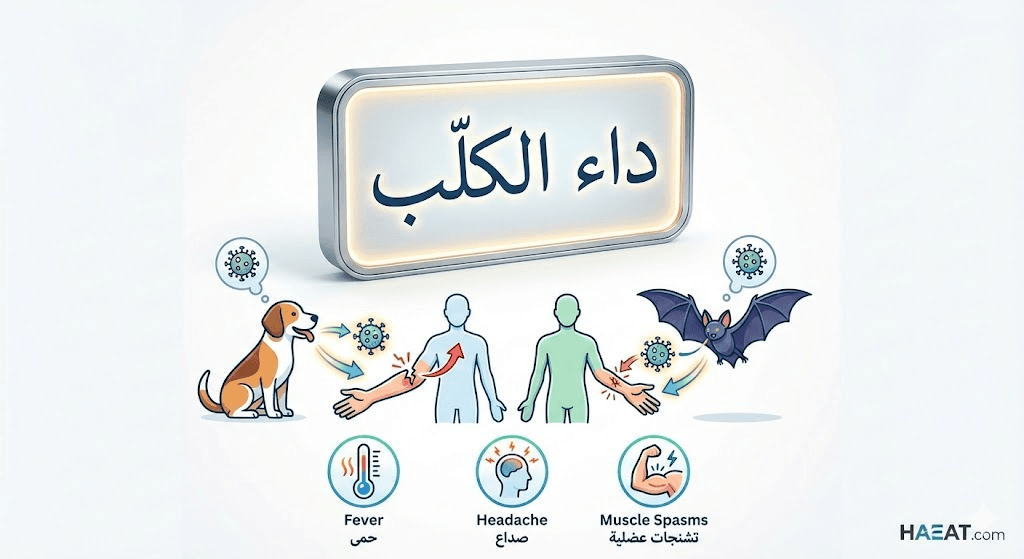
تعتمد سرعة ظهور الأعراض على موقع الإصابة (قربها من الدماغ) والحمل الفيروسي الذي دخل الجسم. يمكن تقسيم الأعراض إلى مرحلتين رئيسيتين:
1. المرحلة البادرية (Prodromal Phase): وهي العلامات الأولى التي تظهر وتشبه إلى حد كبير أعراض الإنفلونزا، وتستمر عادة من يومين إلى عشرة أيام:
- الحمى والتوعك العام: ارتفاع طفيف في درجة الحرارة مصحوب بشعور بالإعياء الشديد والضعف العام.
- ألم ووخز في موقع الإصابة: شعور غير طبيعي بالحكة، التنميل، أو الوخز (Paresthesia) في مكان العضة أو الجرح، وهو مؤشر قوي ومبكر على نشاط الفيروس في الأعصاب المحيطية.
- الصداع المستمر: ألم في الرأس لا يستجيب للمسكنات التقليدية بسهولة.
- اضطرابات الجهاز الهضمي: قد يعاني المصاب من غثيان، قيء، وفقدان للشهية.
2. المرحلة العصبية الحادة (Acute Neurological Phase): عندما يصل الفيروس إلى الدماغ، تتطور الأعراض لتصبح دراماتيكية وخطيرة للغاية:
- الرهاب من الماء (Hydrophobia): علامة سريرية مميزة، حيث يعاني المريض من تشنجات مؤلمة في الحلق والحنجرة عند محاولة شرب الماء، أو حتى عند رؤيته، مما يؤدي لرفض السوائل تماماً.
- الرهاب من الهواء (Aerophobia): تحسس مفرط وتشنجات عند التعرض لتيارات هوائية بسيطة أو النفخ في الوجه.
- الهياج والارتباك: نوبات من النشاط المفرط، القلق الشديد، والهلوسة السمعية والبصرية.
- سيلان اللعاب المفرط: نتيجة صعوبة البلع وزيادة إفراز الغدد اللعابية.
- الشلل التدريجي: في بعض الحالات (داء الكلب الشللي)، يحدث ضعف تدريجي في العضلات يبدأ من مكان الإصابة وينتشر لباقي الجسم، وصولاً إلى الغيبوبة.
تنويه هام: بمجرد ظهور الأعراض العصبية مثل الهياج أو رهاب الماء، يكون الفيروس قد أحكم سيطرته على الدماغ، مما يجعل فرص النجاة ضئيلة جداً، لذا فإن رصد الأعراض الأولية وتاريخ التعرض هو المفتاح.
أسباب داء الكلب
السبب المباشر للإصابة بـ داء الكلب هو انتقال فيروس “السعار” (Rabies virus) من حيوان مصاب إلى الإنسان، حيث يعمل اللعاب كوسيط أساسي لنقل العدوى.
لا يقتصر الخطر على الكلاب فقط كما هو شائع، بل يشمل طيفاً واسعاً من الثدييات. يمكن تصنيف مسببات وطرق الانتقال كالتالي:
1. طرق الانتقال الرئيسية:
- العض (Bites): هي الطريقة الأكثر شيوعاً وخطورة لانتقال الفيروس، حيث يخترق اللعاب الملوث الجلد ويصل إلى الأنسجة العضلية والعصبية.
- الخدوش والجروح (Scratches): يمكن أن ينتقل الفيروس إذا قام حيوان مصاب بلعق جرح مفتوح أو خدش في جلد الإنسان، أو إذا دخل اللعاب الملوث عبر الأغشية المخاطية (العين، الفم، الأنف).
- زراعة الأعضاء (نادر جداً): تم تسجيل حالات نادرة لانتقال العدوى عبر زراعة أعضاء (مثل القرنية) من متبرعين متوفين مصابين بالفيروس دون تشخيص مسبق.
2. الحيوانات الناقلة للفيروس: تختلف الحيوانات المسؤولة عن نقل العدوى باختلاف المنطقة الجغرافية والبيئة:
- الحيوانات البرية:
- الخفافيش (Bats): السبب الأول لحالات الوفاة بداء الكلب في الولايات المتحدة والأمريكتين. عضات الخفافيش قد تكون صغيرة جداً وغير مؤلمة، مما يجعل الشخص يغفل عنها.
- الراكون والثعالب: شائعة في مناطق أمريكا الشمالية وأوروبا.
- الظربان وأبناء آوى: نواقل نشطة في البيئات البرية.
- الحيوانات الأليفة والضالة:
- الكلاب: تُعتبر المسؤول الرئيسي عن نقل الفيروس للبشر في الدول النامية (آسيا وأفريقيا)، حيث تشكل عضات الكلاب غير الملقحة 99% من حالات انتقال العدوى للإنسان عالمياً.
- القطط: يمكن أن تصاب بالعدوى وتنقلها إذا لم يتم تطعيمها وتعرضت لحيوانات برية مصابة.
- الماشية: الأبقار والخيول قد تصاب بالفيروس، لكن انتقال العدوى منها للبشر أقل شيوعاً ولكنه وارد.
آلية عمل الفيروس (Pathogenesis): بمجرد دخول الفيروس للجسم، يتكاثر في الخلايا العضلية القريبة من موقع الإصابة، ثم يرتبط بالمستقبلات العصبية وينتقل عبر المحاور العصبية (Axons) باتجاه الحبل الشوكي والدماغ بسرعة تتراوح بين 12 إلى 24 ملم يومياً. خلال هذه الرحلة، يكون الجهاز المناعي غالباً غير قادر على اكتشاف الفيروس لأنه يختبئ داخل الأعصاب، وهذا ما يفسر طول فترة الحضانة أحياناً وضرورة التطعيم الفوري لتحفيز المناعة قبل وصول الفيروس لوجهته النهائية.

متى تزور الطبيب؟
إن التعامل مع داء الكلب لا يحتمل الانتظار أو المراقبة المنزلية؛ زيارة الطبيب يجب أن تكون فورية ومستعجلة عند أدنى شك بالتعرض للفيروس.
القاعدة الذهبية هي: “لا تنتظر ظهور الأعراض”. إذا ظهرت الأعراض، فقد فات أوان العلاج الوقائي الفعال. إليك تفصيل بروتوكولات الزيارة الطبية:
1. عند البالغين
يجب التوجه فوراً إلى قسم الطوارئ (ER) أو مركز مكافحة السموم والأوبئة في الحالات التالية:
- التعرض للعض أو الخدش: من أي حيوان بري (خفاش، ثعلب، راكون) أو حيوان أليف مجهول الحالة التطعيمية (كلب ضال، قطة شارع).
- الاستيقاظ بوجود خفاش: إذا استيقظت ووجدت خفاشاً في الغرفة، يجب اعتبار أنك تعرضت للعض حتى لو لم ترَ أثراً للجرح، لأن أنياب الخفافيش دقيقة جداً وقد لا تترك علامة واضحة.
- ملامسة اللعاب: إذا لامس لعاب حيوان يشتبه بإصابته عيونك، أنفك، فمك، أو جرحاً مفتوحاً في جلدك.
- سلوك الحيوان المريب: إذا كان الحيوان الذي هاجمك يتصرف بغرابة (عدوانية غير مبررة، سيلان لعاب، أو حتى ودود بشكل مريب لحيوان بري)، فهذه علامة خطر قصوى.
2. عند الأطفال
الأطفال هم الفئة الأكثر عرضة للخطر نظراً لقصر قامتهم (مما يجعل العضات أقرب للرأس والرقبة) وعدم قدرتهم أحياناً على وصف ما حدث.
- الفحص الدقيق: إذا أخبرك طفلك أن حيواناً “لمسه” أو اقترب منه، افحص جلده بدقة بحثاً عن أي ثقوب صغيرة أو خدوش.
- الخفافيش في غرفة الطفل: وجود خفاش في غرفة طفل غير مراقب يستدعي العلاج الفوري حتى دون وجود دليل مادي على العضة.
- تغير سلوك الطفل: إذا لاحظت على طفلك خوفاً مفاجئاً من الماء، أو تهيجاً غير مبرر بعد فترة من تفاعله مع حيوان ما، توجه للطوارئ فوراً وأخبر الطبيب عن الحادثة.
3. بروتوكول التعامل الفوري بعد العضة وقبل الوصول للمشفى
هذه الخطوات التي تقوم بها في الدقائق الأولى قد تكون الفارق بين الحياة والموت، وهي لا تغني عن زيارة الطبيب بل تمهد لنجاح العلاج:
- الغسيل الميكانيكي المكثف (Washing): اغسل مكان العضة أو الخدش فوراً بالماء الجاري والصابون لمدة 15 دقيقة متواصلة. هذا الإجراء البسيط يقلل من الحمل الفيروسي بشكل كبير جداً عن طريق إزالة وإتلاف الغلاف الدهني للفيروس.
- التطهير (Disinfection): بعد الغسيل، استخدم مطهراً كحولياً (إيثانول 70%) أو محلول اليود (Povidone-iodine) لتعقيم الجرح. تجنب تغطية الجرح بضمادات محكمة الإغلاق إلا عند الضرورة القصوى لوقف النزيف، لترك الجرح مفتوحاً يقلل من بيئة نمو بعض البكتيريا والفيروسات.
- عدم خياطة الجرح: طبياً، يُفضل غالباً عدم خياطة جروح عضات الحيوانات فوراً إلا لدواعي تجميلية قاهرة أو لوقف نزيف حاد، وذلك لتقليل فرصة حبس الفيروس داخل الأنسجة العميقة. اترك هذا القرار للطبيب.
- التوثيق: حاول تذكر شكل الحيوان، ومكان الحادث، وسلوكه، وهل هو حيوان أليف له صاحب (للتحقق من شهادة تطعيمه) أم حيوان ضال. هذه المعلومات حاسمة لتحديد بروتوكول العلاج (PEP).

عوامل الخطر للإصابة بـ داء الكلب
تزيد احتمالية التعرض لـ داء الكلب بشكل ملحوظ بناءً على البيئة الجغرافية والأنشطة اليومية والمهنية، حيث يلعب التواجد في مناطق انتشار الفيروس دوراً حاسماً في معدلات الإصابة.
لا يتساوى الخطر بين الجميع؛ فبعض الفئات تكون في “دائرة الخطر الأحمر” وتتطلب احتياطات خاصة (مثل التطعيم المسبق). تشمل العوامل الرئيسية ما يلي:
- السفر إلى المناطق الموبوءة: التواجد في الدول النامية، وتحديداً في قارتي آسيا وأفريقيا، يرفع الخطر بشكل هائل، حيث لا تزال برامج تطعيم الكلاب غير كافية. تشير إحصائيات منظمة الصحة العالمية إلى أن 95% من وفيات البشر بسبب الفيروس تحدث في هذه المناطق.
- المهن عالية الخطورة:
- الأطباء البيطريون ومساعدوهم: لتعاملهم المباشر مع الحيوانات المريضة أو مجهولة المصدر.
- عاملوا المختبرات: الذين يتعاملون مع عينات حية لفيروس “Lyssavirus”.
- حراس المحميات ومستكشفو الكهوف: التعرض المستمر للحيوانات البرية، وخاصة الخفافيش داخل الكهوف، يزيد من احتمالية التعرض لعضات غير ملحوظة.
- الأنشطة الخارجية (التخييم والصيد): النوم في العراء أو التعامل مع الحيوانات البرية دون حواجز يعرض الأشخاص لخطر التلامس مع النواقل الطبيعية للفيروس (مثل الثعالب والراكون).
- الجروح المكشوفة: وجود جروح سابقة في الجلد أو أمراض جلدية (مثل الإكزيما) يسهل دخول الفيروس في حال لامس الشخص لعاباً ملوثاً، حتى دون التعرض لعضة مباشرة وعميقة.
مضاعفات داء الكلب
تُعتبر مضاعفات داء الكلب كارثية وغير قابلة للإصلاح بمجرد وصول الفيروس إلى جذع الدماغ، حيث يتسبب في انهيار شامل للجهاز العصبي والوظائف الحيوية.
عندما تبدأ الأعراض السريرية بالظهور، يتطور المرض بسرعة نحو النهاية المحتومة. تشمل المضاعفات القاتلة ما يلي:
- التهاب الدماغ والنخاع الشوكي (Encephalomyelitis): تدمير واسع النطاق للأنسجة العصبية يؤدي إلى تورم الدماغ وزيادة الضغط داخل الجمجمة.
- فشل الجهاز التنفسي: يحدث شلل في العضلات المسؤولة عن التنفس نتيجة إصابة المراكز العصبية في الدماغ، مما يؤدي إلى الاختناق أو توقف التنفس المفاجئ.
- اضطرابات القلب والأوعية الدموية: عدم انتظام ضربات القلب (Arrhythmia) وفشل القلب الاحتقاني نتيجة الخلل في الجهاز العصبي اللاإرادي.
- الغيبوبة (Coma): يدخل المريض في غيبوبة عميقة بعد مرحلة الهياج، وتنتهي عادةً بالوفاة خلال أيام قليلة دون دعم تنفسي (وحتى مع الدعم، تكون الوفاة شبه مؤكدة).
- الرهاب المائي المستمر: يؤدي إلى جفاف حاد وفشل كلوي نتيجة الامتناع التام عن شرب السوائل خوفاً من تشنجات البلع.

الوقاية من داء الكلب
تعتمد استراتيجية الوقاية من داء الكلب على مسارين: منع انتقال الفيروس من الحيوان، وتحصين الإنسان المعرض للخطر قبل أو بعد الإصابة مباشرة.
الوقاية هنا ليست خياراً ترفيهياً بل ضرورة قصوى، ويمكن تحقيقها عبر الإجراءات التالية:
- تطعيم الحيوانات الأليفة: هو حجر الزاوية في الوقاية. يجب الالتزام بجدول تطعيمات الكلاب، القطط، وحتى القوارض الأليفة (Ferret) وفقاً للقوانين المحلية، وإعادة التطعيم دورياً.
- الابتعاد عن الحياة البرية: تجنب الاقتراب من أو لمس الحيوانات البرية، خاصة تلك التي تبدو مريضة أو لا تخاف من البشر (سلوك غير طبيعي).
- تأمين المنازل: إغلاق الفجوات والشقوق التي قد تسمح بدخول الخفافيش أو الحيوانات الصغيرة إلى المنزل أو العلية.
- التطعيم الوقائي للبشر (PrEP): يوصى بسلسلة من اللقاحات الوقائية (Pre-exposure prophylaxis) للأشخاص المسافرين لمناطق نائية، أو العاملين في المهن البيطرية. هذا التطعيم لا يمنع الحاجة للعلاج بعد العضة، لكنه يقلل عدد الجرعات المطلوبة ويبسط البروتوكول العلاجي.
- الإبلاغ عن الحيوانات الشاردة: التواصل مع السلطات المحلية للتعامل مع الكلاب الضالة التي تظهر عليها علامات العدوانية أو المرض.
تشخيص داء الكلب
يواجه الأطباء تحدياً كبيراً في تشخيص داء الكلب في مراحله المبكرة (فترة الحضانة) قبل ظهور الأعراض، حيث لا توجد اختبارات موثوقة يمكنها كشف الفيروس فوراً بعد العضة.
في العادة، لا يتم انتظار نتائج المختبر للبدء في العلاج إذا كان هناك اشتباه قوي بالتعرض. ومع ذلك، عندما تظهر علامات الإصابة أو لتأكيد التشخيص، يتم اللجوء للفحوصات التالية:
- خزعة الجلد (Skin Biopsy): يتم أخذ عينة صغيرة من الجلد عند مؤخرة العقد (Nape of the neck) لفحص وجود مستضدات الفيروس في الأعصاب الجلدية، وهي الطريقة الأكثر دقة أثناء حياة المريض.
- عزل الفيروس من اللعاب: محاولة الكشف عن الحمض النووي للفيروس (RNA) باستخدام تقنية PCR من عينات اللعاب، لكن النتائج قد تكون سلبية في بداية المرض رغم وجود الإصابة (Intermittent shedding).
- فحص السائل الشوكي (CSF): للبحث عن الأجسام المضادة للفيروس، وعادة ما تظهر متأخرة جداً.
- التشخيص بعد الوفاة: يتم تأكيد الإصابة بشكل قاطع بفحص أنسجة الدماغ بحثاً عن “أجسام نيجري” (Negri bodies)، وهي تجمعات فيروسية مميزة داخل الخلايا العصبية.
علاج داء الكلب
بمجرد ظهور الأعراض، لا يوجد علاج شافٍ لـ داء الكلب. لذا، يركز الطب الحديث كلياً على “العلاج الوقائي بعد التعرض” (Post-Exposure Prophylaxis – PEP)، وهو بروتوكول طارئ يهدف لمنع الفيروس من الوصول للجهاز العصبي المركزي.

يتكون هذا البروتوكول من خطوتين متزامنتين يجب تنفيذهما في أسرع وقت (يفضل خلال 24 ساعة من العضة):
1. العلاج الوقائي المزدوج (The PEP Protocol)
وفقاً لبروتوكولات (CDC) و(WHO)، يتضمن العلاج ركيزتين أساسيتين:
- الجلوبيولين المناعي البشري لداء الكلب (HRIG): هو عبارة عن أجسام مضادة جاهزة يتم حقنها فوراً حول وداخل الجرح مباشرة. وظيفته هي “تحييد” الفيروس في مكان الدخول ومنعه من الارتباط بالأعصاب قبل أن يبدأ الجسم بإنتاج أجسام مضادة خاصة به. يُعطى هذا لمرة واحدة فقط في اليوم الأول (Day 0).
- سلسلة لقاحات داء الكلب: يتم إعطاء لقاح (مثل Imovax أو RabAvert) لتحفيز الجهاز المناعي على إنتاج أجسام مضادة طويلة الأمد. الجدول الزمني القياسي يتكون من 4 جرعات تعطى في الأيام: 0، 3، 7، و14 (وقد تضاف جرعة خامسة في اليوم 28 لمرضى نقص المناعة).
2. الأدوية واللقاحات: تفاصيل الجرعات حسب الفئة العمرية
على الرغم من أن المادة الفعالة واحدة، تختلف طريقة الحقن والمواقع التشريحية لضمان الامتصاص الأمثل:
أ. للبالغين (Adults)
- اللقاح: يُحقن حصرياً في العضلة الدالية (Deltoid muscle) في الذراع.
- تحذير: يُمنع حقن اللقاح في عضلة الأرداف (Gluteal region) عند البالغين، لأن طبقة الدهون قد تمنع امتصاص اللقاح وتؤدي لفشل التحصين.
- الجلوبيولين (HRIG): تُحسب الجرعة بدقة (20 وحدة دولية/كجم). يُحقن أكبر قدر ممكن حول الجرح، والباقي يُحقن في العضلة بعيداً عن موقع اللقاح.
ب. للأطفال (Children)
- اللقاح: بالنسبة للرضع والأطفال الصغار، يُفضل الحقن في الجزء الأمامي الجانبي من عضلة الفخذ (Anterolateral thigh). للأطفال الأكبر سناً، يمكن استخدام عضلة الذراع الدالية إذا كانت الكتلة العضلية كافية.
- الجلوبيولين (HRIG): قد تكون كمية الجلوبيولين كبيرة مقارنة بحجم الطفل الصغير، لذا قد يقسم الطبيب الجرعة المتبقية (بعد حقن الجرح) لحقنها في عدة مواقع عضلية مختلفة لتجنب الألم الشديد.
3. بروتوكول ميلووكي (Milwaukee Protocol): هل هو علاج فعال؟
في عام 2004، نجت مراهقة أمريكية تدعى “جينا غيس” من داء الكلب بعد ظهور الأعراض باستخدام أسلوب تجريبي سُمي “بروتوكول ميلووكي”.
- الآلية: يعتمد على إدخال المريض في غيبوبة مستحثة طبياً (Induced Coma) وإعطاء مضادات فيروسات قوية، بهدف حماية الدماغ من التلف ريثما يتمكن الجهاز المناعي من إنتاج الأجسام المضادة.
- الواقع الطبي الحالي: للأسف، فشلت محاولات تكرار هذا البروتوكول في معظم الحالات اللاحقة عالمياً. لا يُعتبر هذا البروتوكول علاجاً قياسياً ولا توصي به المنظمات الصحية الكبرى كحل مضمون، حيث أن معدلات النجاة به لا تزال منخفضة جداً وغالباً ما يعاني الناجون من أضرار عصبية جسيمة.
4. الرعاية التلطيفية في المراحل المتقدمة
إذا وصل المريض لمرحلة ظهور الأعراض السريرية الواضحة ولم يكن العلاج التجريبي خياراً متاحاً أو ناجحاً، يتحول الهدف الطبي من “الشفاء” إلى “الرعاية التلطيفية” (Palliative Care).
- يتم عزل المريض في غرفة هادئة وخافتة الإضاءة لتقليل المحفزات التي تثير التشنجات (الضوء، الصوت، الهواء).
- استخدام مهدئات قوية (مثل البنزوديازيبينات والباربيتورات) والمورفين للسيطرة على الهياج الشديد وتخفيف الألم الرهيب الناتج عن التشنجات العضلية، لضمان رحيل المريض بأقل قدر ممكن من المعاناة الإنسانية.

الطب البديل وداء الكلب
في حالة داء الكلب، لا يوجد أي دور للطب البديل أو الأعشاب في العلاج، والاعتماد عليها يُعد انتحاراً طبياً مؤكداً.
يجب أن يكون التحذير صارماً وواضحاً: الفيروس ينتقل عبر الأعصاب ولا يتأثر بأي مركبات عشبية، زيوت، أو وصفات شعبية (مثل وضع الفلفل أو البن على الجرح). أي تأخير في طلب الرعاية الطبية الحديثة (اللقاح والجلوبيولين) لتجربة وصفات منزلية يعني منح الفيروس الوقت الكافي للوصول للدماغ، وعندها تكون النتيجة كارثية. الطب الحديث هو خط الدفاع الوحيد والفعال في هذه المعركة.
الاستعداد لموعدك مع الطبيب
نظراً لخطورة الموقف، غالباً ما تكون الزيارة لقسم الطوارئ فورية، ولكن تنظيم المعلومات يساعد الفريق الطبي في اتخاذ القرار السريع بخصوص بروتوكول العلاج الوقائي.
1. ما يمكنك فعله
- سجل التطعيمات: أحضر معك سجل تطعيماتك (خاصة التيتانوس) وسجل تطعيم حيوانك الأليف إذا كانت الإصابة منه.
- قائمة الأدوية: أخبر الطبيب بأي أدوية تتناولها، خاصة مثبطات المناعة (مثل الكورتيزون) لأنها قد تؤثر على فعالية اللقاح.
- تفاصيل الحادث: متى حدثت العضة؟ كيف تصرف الحيوان؟ هل تم استفزازه أم هاجم فجأة؟
2. ما تتوقعه من الطبيب
سيقوم الطبيب بتقييم خطورة الجرح (قربه من الرأس)، وتنظيفه طبياً، وتحديد ما إذا كنت بحاجة لجرعة الجلوبيولين المناعي (HRIG) وسلسلة اللقاحات.
3. توثيق تفاصيل الحادث والحيوان المعتدي
هذه الخطوة حيوية للصحة العامة. إذا كان الحيوان أليفاً ومملوكاً، يجب إحضار صاحبه أو تقديم معلومات الاتصال به للسلطات الصحية لوضع الحيوان تحت الحجر والمراقبة لمدة 10 أيام. إذا بقي الحيوان سليماً خلال هذه الفترة، فهذا يعني أنه لم يكن معدياً وقت العضة، وقد يوقف الأطباء سلسلة اللقاحات. أما إذا كان حيواناً برياً وهرب، فيفترض الأطباء دائماً أنه مصاب ويبدؤون العلاج فوراً.
مراحل الشفاء من داء الكلب
في سياق داء الكلب، مصطلح “الشفاء” يشير إلى نجاح الجسم في تكوين المناعة قبل وصول الفيروس للدماغ، وليس الشفاء من المرض بعد ظهور أعراضه.
- الأسبوع الأول (المرحلة الحرجة): بعد تلقي الجرعة الأولى (Day 0) والجلوبيولين، يبدأ الجسم في التعرف على التهديد. قد تشعر بألم عضلي وتعب بسيط كآثار جانبية للقاح.
- الأسبوع الثاني والثالث: مع استكمال الجرعات (اليوم 3 و7)، ترتفع مستويات الأجسام المضادة (Antibodies) في الدم لتصل إلى مستويات وقائية.
- بعد اليوم 14: بعد الجرعة الرابعة، يكون لدى معظم الأشخاص الأصحاء مناعة كافية لتحييد الفيروس تماماً والقضاء عليه قبل أن يسبب أي ضرر عصبي.
الأنواع الشائعة لداء الكلب
يظهر داء الكلب في صورتين سريريتين رئيسيتين، تختلفان في الأعراض وسرعة التطور، لكن النتيجة النهائية واحدة:
- داء الكلب الهياجي (Furious Rabies): هو النوع الأكثر شيوعاً (80% من الحالات). يتميز بفرط النشاط، الهلوسة، الخوف من الماء (Hydrophobia)، والهياج الشديد. الوفاة تحدث خلال أيام قليلة نتيجة توقف القلب أو التنفس.
- داء الكلب الشللي (Paralytic Rabies): يمثل حوالي 20% من الحالات. يتطور ببطء أكبر وأعراضه أقل صخباً. يُصاب المريض بشلل تدريجي يبدأ من مكان العضة وينتشر، ثم يدخل في غيبوبة ويتوفى ببطء. غالباً ما يتم تشخيصه بشكل خاطئ في البداية على أنه متلازمة “غيلان باريه”.
تأثير داء الكلب على الجهاز العصبي المركزي
يكمن الخطر الحقيقي لفيروس داء الكلب في قدرته الفريدة على خداع “الحاجز الدموي الدماغي” (Blood-Brain Barrier).
خلافاً للفيروسات الأخرى التي تنتقل عبر الدم، يسافر فيروس السعار عبر “شبكة الأسلاك” الخاصة بالجسم (الأعصاب). بمجرد دخوله النهاية العصبية، يتحرك الفيروس محتمياً داخل العصب (Retrograde axoplasmic transport) فلا تستطيع الخلايا المناعية في الدم كشفه. عندما يصل للدماغ، يسبب التهاباً حاداً يغير كيمياء المخ، مما يفسر السلوك العدواني للمصاب (لزيادة فرصة العض ونقل الفيروس لضحية جديدة)، وهو ما يُعرف بيولوجياً بـ “تلاعب الطفيلي بالمضيف”.
الحيوانات الناقلة لداء الكلب حسب المنطقة الجغرافية
معرفة الناقل الرئيسي في منطقتك قد ينقذ حياتك:
- الشرق الأوسط وأفريقيا وآسيا: الكلاب الضالة هي المصدر الأول والرئيسي.
- الولايات المتحدة الأمريكية: الخفافيش هي المسؤول الأول، تليها الراكون، الظربان، والثعالب.
- أوروبا الغربية: نجحت في القضاء على داء الكلب في الكلاب، لكنه لا يزال موجوداً في الخفافيش وبعض الثعالب في المناطق الشرقية.
- أمريكا الجنوبية: الخفافيش والكلاب معاً يشكلان تهديداً رئيسياً.
التاريخ الطبي وتطور لقاح داء الكلب
يعود الفضل في إنقاذ ملايين البشر للعالم الفرنسي “لويس باستير”. في عام 1885، قام باستير بتطوير أول لقاح ضد داء الكلب باستخدام أنسجة مجففة من نخاع أرانب مصابة لتقليل ضراوة الفيروس. قام بتجربته بنجاح على طفل يدعى “جوزيف مايستر” كان قد تعرض لعضات كلب مسعور. اليوم، تطورت اللقاحات لتصبح آمنة جداً (مصنعة من خلايا بشرية أو خلايا دجاج مضغية) ولا تحتوي على فيروسات حية، مما ألغى الآثار الجانبية العصبية للقاحات القديمة.
إجراءات السفر الدولي والوقاية من داء الكلب
للمسافرين العرب إلى وجهات استوائية أو برية:
- استشارة طب السفر: قبل السفر بـ 4-6 أسابيع، استشر طبيباً حول الحاجة للتطعيم الوقائي المسبق (PrEP)، خاصة إذا كنت ستزور مناطق ريفية في الهند، تايلاند، أو أفريقيا.
- التأمين الطبي: تأكد من أن تأمينك يغطي “الإخلاء الطبي”، لأن الأمصال (HRIG) قد لا تتوفر في القرى النائية وقد تحتاج لنقل جوي عاجل للعاصمة.
- تجنب الحيوانات: لا تحاول إطعام القرود أو الكلاب في المناطق السياحية، فخدش بسيط قد يفسد رحلتك ويعرضك للخطر.
خرافات شائعة حول داء الكلب
يحيط بمرض داء الكلب الكثير من المعلومات المغلوطة التي يجب تصحيحها:
- الخرافة: “الكلب المسعور يزبد فمه دائماً ويكون هائجاً.”
- الحقيقة: بعض الحيوانات المصابة تصاب بالنوع “الشللي” وتبدو هادئة، خاملة، أو حتى ودودة بشكل غير طبيعي.
- الخرافة: “العلاج مؤلم جداً ويتطلب 21 حقنة في البطن.”
- الحقيقة: هذا كان قديماً. البروتوكول الحديث يتكون من 4 حقن فقط في الذراع، وهي ليست أكثر ألماً من لقاح الإنفلونزا.
- الخرافة: “يمكنني الانتظار لرؤية ما إذا كان الجرح سيلتهب.”
- الحقيقة: داء الكلب لا يسبب التهاباً صديدياً في الجرح عادةً. الانتظار يعني الموت.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا شريكك في الرعاية الصحية، نقدم لك هذه الخلاصة لحماية نفسك وعائلتك:
- السرعة هي كل شيء: تعامل مع أي عضة حيوان (حتى لو كانت منزلية) بجدية قصوى. غسل الجرح بالماء والصابون لمدة 15 دقيقة هو الإجراء “المنقذ للحياة” الأول قبل أي دواء.
- لا تلمس الخفافيش: إذا وجدت خفاشاً ملقى على الأرض، لا تلمسه بيدك العارية أبداً. الخفافيش السليمة لا تسمح لك بالإمساك بها؛ وجوده على الأرض يعني غالباً أنه مريض.
- علم أطفالك: رسخ في أطفالك قاعدة “لا تلمس، لا تطعم، لا تقترب” لأي حيوان غريب في الشارع، حتى لو بدا لطيفاً وصغيراً.
- للمسافرين: إذا تعرضت لعضة في دولة نامية، توجه فوراً لأفضل مستشفى في العاصمة، ولا تعتمد على العيادات الصغيرة التي قد تفتقر لمصل الجلوبيولين البارد والمحفوظ جيداً.

أسئلة شائعة (FAQ)
هل يمكن الشفاء من داء الكلب بعد ظهور الأعراض؟
للأسف، النجاة نادرة جداً وتكاد تكون معدومة بمجرد ظهور الأعراض. العلاج الوحيد الفعال هو الوقاية المسبقة فور التعرض للعضة.
كم مدة بقاء فيروس داء الكلب حياً خارج الجسم؟
الفيروس ضعيف جداً ويموت بسرعة عند تعرضه للجفاف وأشعة الشمس. ولكنه قد يعيش لفترة في اللعاب الرطب أو الأنسجة الميتة الحديثة.
هل ينتقل داء الكلب من إنسان لآخر؟
نظرياً ممكن عبر العض أو زراعة الأعضاء، لكنه نادر جداً جداً. لم تسجل حالات موثقة لانتقال العدوى عبر اللمس العادي أو العيش مع مصاب (مع أخذ الاحتياطات).
هل يغني غسل الجرح عن الذهاب للطبيب؟
لا، غسل الجرح يقلل الحمل الفيروسي لكنه لا يضمن إزالة الفيروس بالكامل. اللقاح ضروري لتحفيز المناعة الداخلية.
الخاتمة
إن داء الكلب ليس مجرد مرض تاريخي، بل هو تهديد واقعي يتطلب وعياً وسرعة بديهة. الفرق بين الحياة والموت يكمن غالباً في قرار بسيط: التوجه للطوارئ فوراً وغسل الجرح. في “مدونة حياة الطبية”، نؤكد أن الخوف من الحيوانات ليس هو الحل، بل التعامل بوعي وحذر، والالتزام بالتطعيمات الدورية لحيواناتنا ولأنفسنا عند الحاجة. تذكر دائماً: الوقاية من هذا المرض متاحة بنسبة 100%، لكن علاجه بعد فوات الأوان مستحيل.
أقرأ أيضاً:
موثوقة وموضوعة من قبل جهات صحية معروفة.








