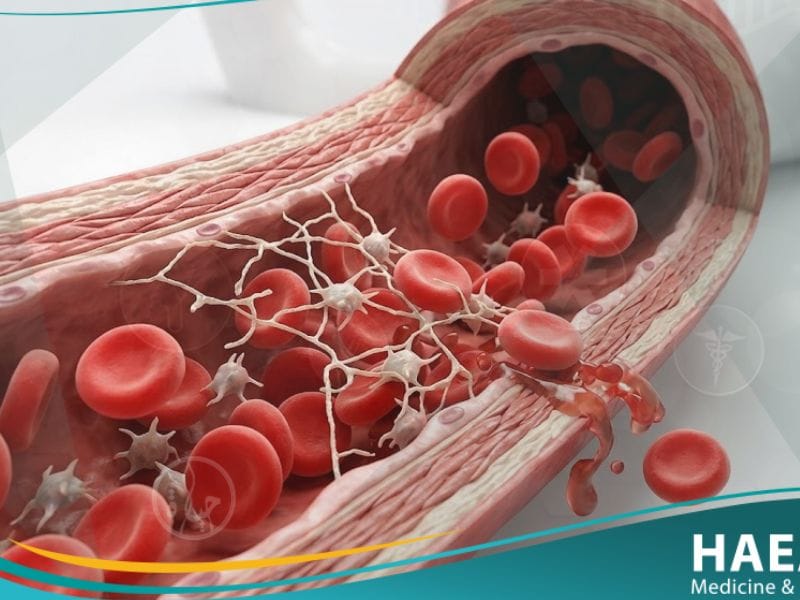
تُعد النزعة الوراثية للنزف (Inherited Bleeding Tendency) من التحديات الطبية المعقدة التي ترتبط بخلل جيني يؤثر على قدرة الجسم على تشكيل جلطات دموية فعالة لوقف النزيف عند الإصابة.
تحدث هذه الحالة نتيجة نقص أو غياب بروتينات معينة في البلازما تُعرف باسم “عوامل التجلط”، مما يجعل المريض عرضة لنوبات نزف قد تكون تلقائية أو ناتجة عن إصابات طفيفة.
تشير التقارير العلمية الصادرة عن مدونة حياة الطبية إلى أن التشخيص المبكر وفهم الطبيعة الجينية لهذه الاضطرابات يمثلان حجر الزاوية في إدارة الحالة وتجنب المضاعفات طويلة الأمد.
ما هي النزعة الوراثية للنزف؟
تُعرف النزعة الوراثية للنزف طبياً بأنها مجموعة من الاضطرابات النزفية الموروثة التي تنتج عن طفرات جينية تسبب خللاً في البروتينات المسؤولة عن عملية التخثر البيولوجية في الدورة الدموية.
تتمثل الوظيفة الأساسية لمنظومة التجلط في تحويل الدم من الحالة السائلة إلى الحالة الصلبة (العلقة) عند حدوث قطع في الوعاء الدموي، ولكن في حالات النزعة الوراثية للنزف، تفشل هذه المنظومة في إتمام عملها.
تؤدي هذه الحالة إلى إطالة زمن النزيف، حيث لا يتوقف الدم بالسرعة المعتادة، وقد يمتد النزف ليشمل الأنسجة العميقة مثل العضلات والمفاصل، وهو ما يتطلب تدخلاً طبياً تخصصياً لتعويض النقص.
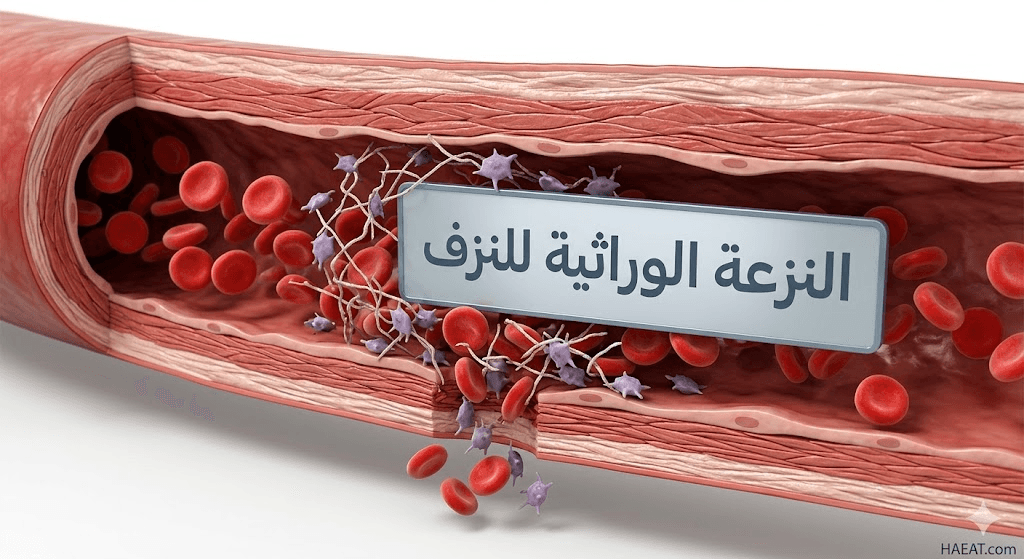
أعراض النزعة الوراثية للنزف
تتفاوت حدة أعراض النزعة الوراثية للنزف بناءً على مستوى نشاط عوامل التجلط في الدم، حيث تظهر العلامات السريرية بشكل أوضح في الحالات الشديدة منذ الطفولة المبكرة.
وفقاً للدراسات المنشورة في المعهد الوطني للصحة (NIH)، فإن العلامات الأكثر شيوعاً تشمل ما يلي:
- النزيف المطول بعد الإصابات: استمرار تدفق الدم لفترات طويلة حتى بعد الجروح البسيطة أو الخدوش السطحية.
- كدمات كبيرة وعميقة: ظهور بقع زرقاء أو أرجوانية (كدمات) دون سبب واضح، وغالباً ما تكون بارزة ومؤلمة.
- نزيف المفاصل التلقائي: الشعور بضيق وتورم وحرارة في المفاصل (مثل الركبتين والمرفقين) نتيجة تسرب الدم داخلياً.
- نزيف الأنف المتكرر: حدوث نوبات من الرعاف (Epistaxis) يصعب السيطرة عليها وتستمر لأكثر من 10 دقائق.
- نزيف اللثة المفرط: ملاحظة دم غزير عند تنظيف الأسنان بالفرشاة أو بعد إجراء فحوصات الأسنان الروتينية.
- غزارة الدورة الشهرية: استمرار الحيض لفترات تتجاوز 7 أيام مع الحاجة لتغيير الفوط الصحية بشكل متكرر جداً.
- نزيف ما بعد الجراحة: حدوث نزيف غير متوقع أو مفرط بعد العمليات الجراحية أو إجراءات خلع الأسنان.
- وجود دم في البول أو البراز: علامة على وجود نزيف داخلي في الجهاز الهضمي أو المسالك البولية.
- الصداع المفاجئ والشديد: في حالات نادرة جداً، قد يشير النزيف الداخلي في الدماغ إلى تدهور حاد في الحالة.

أسباب النزعة الوراثية للنزف
تكمن الأسباب الرئيسية الكامنة وراء النزعة الوراثية للنزف في وجود طفرات جينية تنتقل من الآباء إلى الأبناء، مما يؤثر على كفاءة تخليق بروتينات التجلط في الكبد.
توضح الأبحاث المتقدمة أن الآلية الجينية تتوزع على النحو التالي:
- وراثة مرتبطة بالكروموسوم X: تنتقل أنواع معينة مثل الهيموفيليا “أ” و “ب” عبر الكروموسوم الجنسي، مما يجعل الذكور أكثر عرضة للإصابة بها.
- نقص عامل فون فيلبراند: وهو السبب الأكثر شيوعاً، وينتج عن خلل في البروتين الذي يساعد الصفائح الدموية على الالتصاق بجدار الوعاء المصاب.
- طفرات عوامل التجلط النادرة: خلل في الجينات المسؤولة عن إنتاج عوامل التجلط I أو II أو V أو VII أو X أو XI أو XIII.
- وراثة جسدية متنحية: تتطلب وراثة نسختين من الجين المصاب (واحدة من كل والد) لتظهر الأعراض السريرية بوضوح على المصاب.
- وراثة جسدية سائدة: في بعض الأنواع، يكفي انتقال جين واحد فقط من أحد الوالدين لظهور حالة اضطراب النزف.
- الطفرات التلقائية: في حوالي 30% من الحالات، قد لا يوجد تاريخ عائلي، وتحدث الإصابة نتيجة طفرة جينية جديدة أثناء تكوين الجنين.
تؤكد البيانات العلمية أن هذه الأسباب تؤدي إلى اضطراب في “شلال التخثر”، وهو سلسلة من التفاعلات الكيميائية الحيوية الضرورية لتماسك الجلطة الدموية.
متى تزور الطبيب؟
يتطلب التعامل مع النزعة الوراثية للنزف يقظة طبية عالية، حيث أن التأخر في التشخيص قد يؤدي إلى تلف دائم في الأنسجة أو مخاطر تهدد الحياة.
يشير الخبراء في موقع حياة الطبي إلى ضرورة استشارة أخصائي أمراض الدم في الحالات التالية:
البالغون
- إذا لاحظت أن الكدمات تظهر على جسمك بسهولة وبأحجام كبيرة دون التعرض لارتطام قوي.
- عند التخطيط لإجراء عملية جراحية، حتى لو كانت بسيطة، لضمان اتخاذ الاحتياطات اللازمة لمنع النزيف.
- إذا كنتِ تعانين من نزيف طمث غزير يعيق ممارسة حياتك اليومية أو يسبب فقر دم مزمن.
- في حال وجود تاريخ عائلي معروف لاضطرابات الدم وترغب في تقييم مخاطر انتقالها.
الأطفال
- ملاحظة نزيف غير طبيعي أو مطول بعد عملية الختان (للمواليد الذكور).
- ظهور تورمات غير مبررة في المفاصل بمجرد أن يبدأ الطفل في الحبو أو المشي.
- حدوث نزيف مفرط عند سقوط الأسنان اللبنية أو عند التعرض لجروح بسيطة أثناء اللعب.
- ظهور نتوءات دموية (أورام دموية) في أماكن تلقي اللقاحات الروتينية.
الاستشارة الجينية وفحوصات ما قبل الزواج
تعد الاستشارة الجينية خطوة حيوية للعائلات التي تحمل تاريخاً مع النزعة الوراثية للنزف، حيث يساعد تحليل الحمض النووي (DNA) في:
- تحديد احتمالية إنجاب أطفال مصابين بالاضطراب بدقة عالية.
- توفير خيارات التشخيص قبل الولادة (Prenatal Diagnosis) للعائلات المعرضة للخطر الشديد.
- توجيه الأزواج نحو تقنيات الإخصاب المساعد التي تضمن اختيار أجنة غير حاملة للطفرات الجينية المسببة للنزف.
عوامل خطر الإصابة بـ النزعة الوراثية للنزف
تحدد العوامل الجينية والبيولوجية احتمالية ظهور النزعة الوراثية للنزف ومدى شدتها لدى الأفراد، حيث تلعب الوراثة الدور المحوري في هذا النطاق.
وفقاً لإحصائيات كليفلاند كلينك (Cleveland Clinic)، تشمل أبرز عوامل الخطر ما يلي:
- التاريخ العائلي: وجود إصابات سابقة في شجرة العائلة يزيد من احتمالية انتقال الطفرات الجينية للأجيال الجديدة.
- الجنس (النوع): يُعد الذكور أكثر عرضة للإصابة بالأنواع المرتبطة بالكروموسوم X مثل الهيموفيليا، بينما تتساوى النسب في مرض فون فيلبراند.
- زواج الأقارب: ترتفع احتمالية ظهور أنواع نادرة من اضطرابات التخثر في المجتمعات التي يكثر فيها زواج الأقارب نتيجة تلاقي الجينات المتنحية.
- الأصل العرقي: ترتبط بعض أنواع النزعة الوراثية للنزف (مثل نقص العامل الحادي عشر) بمجموعات عرقية محددة بشكل أكبر من غيرها.
- الحمل: قد تظهر أعراض النزف لأول مرة لدى النساء الحوامل اللواتي يحملن طفرات خفيفة نتيجة التغيرات الفسيولوجية في عوامل التجلط.
مضاعفات النزعة الوراثية للنزف
تؤدي النزعة الوراثية للنزف في حال عدم إدارتها بشكل صحيح إلى سلسلة من المضاعفات العضوية والوظيفية التي قد تؤثر على جودة الحياة بشكل دائم.
يوضح الخبراء في موقع HAEAT الطبي أن التهاون في العلاج الوقائي قد يسفر عن:
- تلف المفاصل المزمن (Hemophilic Arthropathy): حدوث نزيف متكرر داخل المفاصل يؤدي إلى تآكل الغضاريف وتشوه المفصل وفقدان الحركة.
- النزيف الداخلي العضلي: تجمع الدم داخل العضلات الكبيرة (مثل عضلة الساق أو الحوض) مما يسبب ضغطاً على الأعصاب وفقدان الوظيفة الحسية.
- فقر الدم الشديد (Anemia): فقدان الدم المتكرر عبر الأنف أو اللثة أو الجهاز الهضمي يؤدي إلى نقص الهيموجلوبين والإجهاد المزمن.
- تكون “المثبطات” (Inhibitors): قيام الجهاز المناعي بمهاجمة عوامل التجلط الخارجية المعطاة للمريض، مما يجعل العلاج التقليدي غير فعال.
- المخاطر الجراحية: التعرض لنزيف حاد يهدد الحياة أثناء العمليات الطارئة أو حتى الإجراءات الروتينية إذا لم يتم التحضير لها مسبقاً.
- النزيف الدماغي: وهو أخطر المضاعفات، وقد يحدث نتيجة إصابة طفيفة في الرأس، مسبباً تلفاً عصبياً أو غيبوبة.
الوقاية من النزعة الوراثية للنزف
على الرغم من أن النزعة الوراثية للنزف هي حالة خلقية لا يمكن منع حدوثها جينياً بعد الحمل، إلا أن هناك إجراءات وقائية تمنع نوبات النزف الحادة.
تتضمن استراتيجيات الوقاية ما يلي:
- تجنب الأدوية المسيلة للدم: الابتعاد التام عن الأسبرين والأدوية المضادة للالتهاب غير الستيرويدية (مثل الإيبوبروفين) لأنها تزيد من سيولة الدم.
- ممارسة الرياضات منخفضة التأثير: تشجيع السباحة والمشي لتقوية العضلات وحماية المفاصل مع تجنب رياضات الالتحام مثل الملاكمة أو كرة القدم.
- العناية الفائقة بالأسنان: التنظيف الدوري لمنع أمراض اللثة التي قد تسبب نزيفاً مزمناً يتطلب تدخلات جراحية معقدة.
- تأمين البيئة المنزلية: إزالة الحواف الحادة واستخدام سجاد مانع للانزلاق، خاصة للأطفال المصابين، لتقليل فرص السقوط والارتطام.
- التخطيط المسبق للعمليات: إبلاغ الفريق الطبي بوجود النزعة الوراثية للنزف قبل أي إجراء طبي لضبط مستويات عوامل التجلط.
تشخيص النزعة الوراثية للنزف
يعتمد تشخيص النزعة الوراثية للنزف على دمج التاريخ المرضي الدقيق مع التحاليل المخبرية المتقدمة لقياس كفاءة شلال التخثر في الدم.
تشمل الخطوات التشخيصية وفقاً لمعايير الجمعية الدولية للتجلط (ISTH):
- اختبار زمن التخثر (aPTT & PT): قياس المدة التي يستغرقها الدم لتشكيل جلطة؛ حيث يشير طول المدة إلى وجود خلل في عوامل معينة.
- فحص نشاط عوامل التجلط: اختبارات نوعية لتحديد النسبة المئوية لنشاط العوامل (VIII, IX, XI) في بلازما المريض.
- اختبار عامل فون فيلبراند: قياس كمية ونشاط هذا البروتين الحيوي للارتباط بالصفائح الدموية.
- العد الدموي الشامل (CBC): للتأكد من مستويات الصفائح الدموية واستبعاد وجود أمراض دم أخرى مثل ليوكيميا الدم.
- الاختبارات الجينية: تحديد الطفرة المحددة المسببة للمرض، وهو أمر ضروري لتحديد نمط الوراثة وتوجيه العلاج الجيني مستقبلاً.
علاج النزعة الوراثية للنزف
يهدف علاج النزعة الوراثية للنزف بشكل أساسي إلى تعويض النقص في بروتينات التجلط ومنع حدوث النزيف قبل وقوعه أو السيطرة عليه فور حدوثه.
تؤكد مدونة HAEAT الطبية أن البروتوكولات الحديثة انتقلت من “العلاج عند الطلب” إلى “العلاج الوقائي” لضمان حياة طبيعية للمرضى.
تغييرات نمط الحياة والمنزل
- استخدام أدوات حماية (خوذات، واقيات ركبة) للأطفال أثناء النشاط الحركي.
- الحفاظ على وزن صحي لتقليل الضغط الميكانيكي على المفاصل المعرضة للنزف.
- حمل بطاقة تعريفية طبية توضح نوع الاضطراب وفصيلة الدم وخطة الطوارئ.
الأدوية والخيارات العلاجية
بروتوكول علاج البالغين
- عوامل التجلط المركزة: حقن وريدية منتظمة لتعويض العامل الناقص (سواء كان مشتقاً من البلازما أو مصنعاً بتقنية DNA المؤشب).
- الأدوية المضادة لتحلل الفيبرين: مثل حمض الترانيكساميك، الذي يساعد في الحفاظ على ثبات الجلطة، خاصة بعد جراحات الفم.
- ديسموبريسين (DDAVP): هرمون صناعي يحفز الجسم على إطلاق مخزونه من عامل التجلط VIII وعامل فون فيلبراند في الحالات الخفيفة.
بروتوكول علاج الأطفال
- العلاج الوقائي الأولي: البدء بحقن عوامل التجلط في سن مبكرة (قبل حدوث أول نزيف مفصلي) لحماية سلامة الجهاز الحركي.
- استخدام القساطر المركزية: لتسهيل عملية الحقن الوريدي المتكرر للأطفال الذين يصعب الوصول إلى أوردتهم بشكل دوري.
العلاج الجيني (Gene Therapy)
يمثل العلاج الجيني الثورة الحقيقية في مواجهة النزعة الوراثية للنزف، حيث يتم:
- استخدام ناقلات فيروسية غير ضارة لإدخال نسخة سليمة من الجين المصاب إلى خلايا الكبد.
- تمكين الكبد من إنتاج عوامل التجلط بشكل ذاتي ومستمر، مما قد يغني المريض عن الحقن مدى الحياة.
الأجسام المضادة أحادية النسيلة (Monoclonal Antibodies)
- تقنيات حديثة مثل “إيميسيزوماب” (Emicizumab) التي تعمل كجسر بديل لعامل التجلط المفقود.
- تتميز بإمكانية حقنها تحت الجلد بدلاً من الوريد، وبفترات تباعد تصل إلى مرة واحدة شهرياً، مما يحسن جودة الحياة بشكل جذري.

الطب البديل والنزعة الوراثية للنزف
يجب التعامل مع الطب البديل بحذر شديد عند الإصابة بحالة النزعة الوراثية للنزف، حيث أن العديد من الأعشاب قد تزيد من خطر النزيف بتداخلها مع وظائف الصفائح الدموية.
توضح مجلة حياة الطبية أن الخيارات المتاحة والمحاذير تشمل ما يلي:
- العلاج الطبيعي والتأهيل: يُعد الخيار البديل الأهم لتقوية العضلات المحيطة بالمفاصل لتقليل نوبات النزف المفصلي.
- المكملات الممنوعة: يجب تجنب الثوم، والجنكة بيلوبا، والجينسينج، والزنجبيل بجرعات عالية، وزيت السمك (أوميغا 3) لأنها تمتلك خصائص طبيعية مسيلة للدم.
- تقنيات الاسترخاء: مثل اليوجا والتأمل لتقليل التوتر النفسي المرتبط بالألم المزمن، مع تجنب الوضعيات التي تشكل ضغطاً حاداً على المفاصل.
- الوخز بالإبر: لا يُنصح به للمصابين بـ النزعة الوراثية للنزف الشديدة بسبب خطر حدوث نزيف عضلي عميق في مواضع الإبر.
- فيتامين ك (Vitamin K): قد يساعد في دعم وظائف التخثر الطبيعية ولكن تحت إشراف طبي صارم، خاصة إذا كان هناك نقص غذائي مصاحب.
الاستعداد لموعدك مع الطبيب
يتطلب التشخيص الدقيق لـ النزعة الوراثية للنزف تحضيراً مسبقاً لتزويد الطبيب بكافة المعلومات الجينية والسريرية اللازمة.
ماذا تفعل؟
- قم بتدوين قائمة بكافة الأدوية والمكملات الغذائية التي تتناولها حالياً.
- سجل عدد مرات حدوث نزيف الأنف أو الكدمات ومدتها الزمنية خلال الأشهر الستة الماضية.
- ارسم شجرة عائلة مبسطة توضح أي أقارب يعانون من أعراض مشابهة أو تم تشخيصهم باضطرابات الدم.
ماذا تتوقع؟
- سيطرح الطبيب أسئلة حول نوعية النزيف (هل هو سطحي أم عميق؟).
- سيستفسر عن وجود ردود فعل غير طبيعية بعد تلقي اللقاحات أو خلع الأسنان في الماضي.
تطبيقات التتبع الرقمية
- يُنصح باستخدام تطبيقات مخصصة لمصابي النزعة الوراثية للنزف لتوثيق نوبات النزيف ومواضعها وتاريخ تلقي جرعات عوامل التجلط، مما يسهل على الطبيب تعديل الخطة العلاجية بناءً على بيانات دقيقة.
مراحل الشفاء من النزعة الوراثية للنزف
على الرغم من أنها حالة مزمنة، إلا أن “الشفاء” هنا يشير إلى التعافي من نوبات النزف الحادة والعودة لممارسة الحياة الطبيعية.
تشمل مراحل التعافي من نزيف المفاصل في ظل النزعة الوراثية للنزف ما يلي:
- المرحلة الحادة (0-48 ساعة): تطبيق بروتوكول R.I.C.E (الراحة، الثلج، الضغط، الرفع) مع تلقي جرعة فورية من عامل التجلط.
- مرحلة الالتئام (2-7 أيام): بدء حركات خفيفة للمفصل لمنع التصلب بمجرد توقف النزف وتراجع التورم.
- مرحلة إعادة التأهيل (أسبوعين فأكثر): تمارين تقوية مكثفة تحت إشراف أخصائي علاج طبيعي متخصص في أمراض الدم لاستعادة المدى الحركي الكامل.
الأنواع الشائعة للنزعة الوراثية للنزف
تتعدد أشكال النزعة الوراثية للنزف بناءً على نوع البروتين المفقود، وأبرزها:
- مرض فون فيلبراند (VWD): النوع الأكثر شيوعاً عالمياً ويؤثر على كلا الجنسين.
- الهيموفيليا أ (Hemophilia A): ناتجة عن نقص عامل التجلط الثامن (Factor VIII).
- الهيموفيليا ب (Hemophilia B): وتعرف بمرض “كريسمس”، وتنتج عن نقص عامل التجلط التاسع (Factor IX).
- نقص العامل الحادي عشر (Factor XI Deficiency): ويسمى أحياناً “هيموفيليا ج”، وغالباً ما يكون نزيفه أقل حدة.
- اضطرابات الصفائح الوراثية: مثل متلازمة برنارد سولير، حيث يكون الخلل في وظيفة الصفيحة الدموية نفسها وليس في عوامل التجلط السائلة.
التأثيرات النفسية والاجتماعية للتعايش مع اضطرابات النزف
لا تقتصر النزعة الوراثية للنزف على الجانب الجسدي فقط، بل تمتد لتؤثر على الحالة النفسية للمريض، خاصة الأطفال الذين قد يشعرون بالاختلاف عن أقرانهم بسبب القيود على الأنشطة البدنية.
تؤكد الدراسات أن الدعم النفسي المبكر يساعد في تقليل القلق المرتبط “بفوبيا النزيف” ويعزز من التزام المريض بالخطة العلاجية الوقائية، مما ينعكس إيجاباً على حالته الصحية العامة.
إدارة النزعة الوراثية للنزف أثناء فترات الحمل والولادة
تتطلب المرأة الحامل التي تعاني من النزعة الوراثية للنزف رعاية مشتركة بين أخصائي الولادة وأخصائي أمراض الدم لضمان:
- مراقبة مستويات عوامل التجلط التي قد ترتفع طبيعياً أثناء الحمل ولكنها تنخفض بحدة بعد الولادة.
- وضع خطة طوارئ للولادة تشمل توفير وحدات دم وعوامل تجلط جاهزة للاستخدام الفوري.
- تجنب استخدام الأدوات التي قد تسبب نزيفاً لرأس الجنين (مثل الشفط أو الملقط) إذا كان هناك احتمال لإصابته بالمرض.
التطورات العالمية في أبحاث التعديل الجيني بتقنية CRISPR
تفتح تقنية “كريسبر” (CRISPR-Cas9) آفاقاً جديدة لعلاج النزعة الوراثية للنزف من خلال تعديل الجفرة الوراثية مباشرة داخل خلايا المريض.
تتمحور الأبحاث الحالية حول تصحيح الطفرة الجينية في الخلايا الجذعية للمريض وإعادة زراعتها، مما يمثل بارقة أمل للشفاء التام والنهائي من هذه الاضطرابات في المستقبل القريب.
الدليل الغذائي المتخصص لمرضى اضطرابات الدم
يلعب الغذاء دوراً داعماً في تحسين صحة الأوعية الدموية لدى المصابين بـ النزعة الوراثية للنزف من خلال التركيز على:
- الأطعمة الغنية بالحديد: مثل اللحوم الحمراء والسبانخ لتعويض الفقد المستمر للدم ومنع فقر الدم.
- فيتامين سي: المتوفر في الحمضيات لتقوية جدران الأوعية الدموية وتقليل هشاشتها.
- الكالسيوم وفيتامين د: لضمان قوة العظام وحمايتها من التآكل الناتج عن نزيف المفاصل المتكرر.
خرافات شائعة حول النزعة الوراثية للنزف
تسعى بوابة HAEAT الطبية دائماً لتصحيح المفاهيم الخاطئة، ومن أبرزها:
- الخرافة: المصاب بـ النزعة الوراثية للنزف قد ينزف حتى الموت من مجرد جرح ورقي بسيط.
- الحقيقة: الجروح السطحية ليست الخطر الأكبر، بل النزيف الداخلي في المفاصل والأعضاء هو ما يهدد الحياة.
- الخرافة: النساء لا يصبن بالهيموفيليا، بل يحملن الجين فقط.
- الحقيقة: يمكن للنساء أن يعانين من أعراض نزفية شديدة إذا كانت مستويات عوامل التجلط لديهن منخفضة بما يكفي.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- احمل دائماً “حقيبة الطوارئ”: يجب أن تحتوي على جرعة من عامل التجلط وأدوات الحقن أينما ذهبت.
- ارتدِ سوار التعريف الطبي: في حالات الحوادث، قد لا تكون قادراً على الكلام، وهذا السوار سينقذ حياتك بتعريف المسعفين بحالتك.
- لا تهمل فحص “المثبطات”: قم بإجراء فحص دوري للتأكد من أن جسمك لا يطور أجساماً مضادة ضد العلاج.
- ثقف المحيطين بك: يجب أن يعرف المعلمون والزملاء في العمل كيفية التصرف الأولي عند حدوث نزيف لك.
أسئلة شائعة
هل يمكن لمريض النزعة الوراثية للنزف ممارسة الرياضة؟
نعم، بل يُنصح بالرياضات التي تقوي العضلات دون التحام، مثل السباحة وركوب الدراجات، مع ضرورة ارتداء ملابس واقية.
هل تسبب اللقاحات نزيفاً خطيراً للمصابين؟
يمكن أخذ اللقاحات بأمان، ولكن يُفضل استخدام إبر رفيعة جداً والضغط على مكان الحقن لمدة لا تقل عن 5-10 دقائق.
هل تؤثر النزعة الوراثية للنزف على العمر المتوقع؟
مع العلاجات الوقائية الحديثة، أصبح بإمكان المصابين العيش لعمر طبيعي تماماً وبجودة حياة عالية جداً.
الخاتمة
إن فهم النزعة الوراثية للنزف والتعايش معها يتطلب تكاتفاً بين المريض والفريق الطبي والمجتمع، ومع التطورات المذهلة في العلاج الجيني والوقائي، لم يعد هذا الاضطراب عائقاً أمام تحقيق الأحلام وممارسة الحياة بكل تفاصيلها.
تظل الرقابة الذاتية والالتزام بالبروتوكولات العلاجية الموصى بها في موقع HAEAT الطبي هي الضمانة الأكيدة لتجنب المضاعفات والحفاظ على سلامة المفاصل والحيوية العامة.