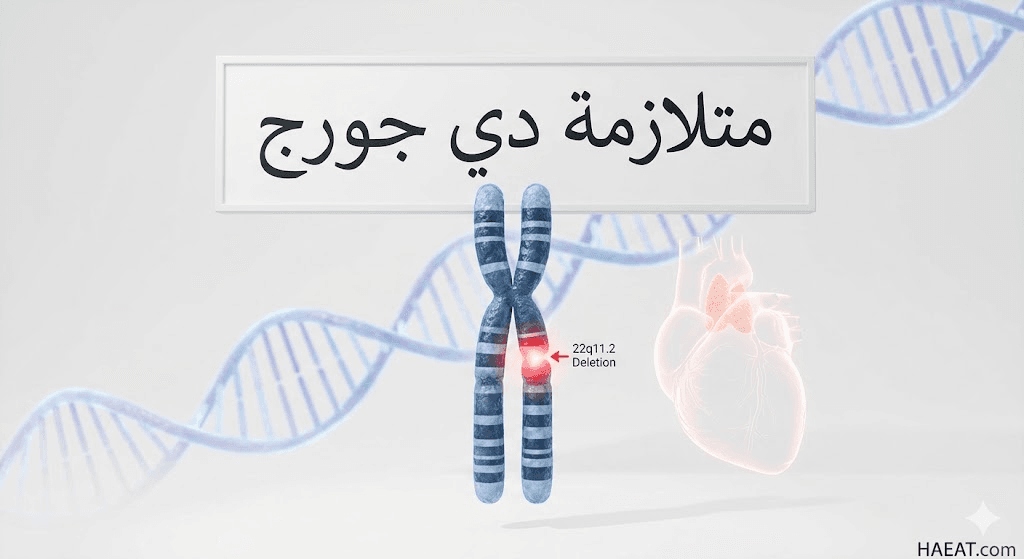
تُعد متلازمة دي جورج (DiGeorge syndrome) واحدة من أكثر الاضطرابات الجينية تعقيداً، حيث تنجم عن خلل في الكروموسوم 22 يؤثر على أنظمة حيوية متعددة في جسم الإنسان منذ اللحظات الأولى للتكوين.
تشير التقارير العلمية الصادرة عن مدونة حياة الطبية إلى أن هذا الاضطراب، المعروف طبياً بحذف الكروموسوم 22q11.2، يتسبب في مجموعة واسعة من التحديات الصحية التي تتراوح بين عيوب القلب الخلقية وضعف الجهاز المناعي.
تتطلب الإصابة بـ متلازمة دي جورج نهجاً علاجياً متعدد التخصصات، حيث يختلف تأثيرها بشكل جذري من مريض لآخر، مما يجعل التشخيص الدقيق المبكر حجر الزاوية في تحسين جودة حياة المصابين بهذا الخلل الجيني النادر.
ما هي متلازمة دي جورج؟
تُعرف متلازمة دي جورج بأنها اضطراب ناتج عن فقدان جزء صغير من المادة الوراثية في الكروموسوم رقم 22، وتحديداً في المنطقة المعروفة بـ q11.2، مما يؤثر على نمو عدة أجهزة في الجنين.
يوضح الباحثون في موقع حياة الطبي أن هذا الحذف الجيني يؤدي إلى ضعف تطور الغدة الزعترية والغدد جارات الدرقية، بالإضافة إلى تشوهات هيكلية في القلب والوجه والحنك، مما يستدعي مراقبة طبية مستمرة.
تعتبر متلازمة دي جورج ثاني أكثر الأسباب الجينية شيوعاً لأمراض القلب الخلقية وتأخر النمو بعد متلازمة داون، وهي تصيب تقريباً واحداً من بين كل 3000 إلى 4000 مولود حي حول العالم وفق الإحصائيات الحديثة.
أعراض متلازمة دي جورج
تتسم متلازمة دي جورج بتنوع سريري هائل، حيث تختلف العلامات والأعراض بناءً على حجم الجزء المحذوف من الكروموسوم ومدى تأثر الأجهزة الحيوية، وتشمل أبرز هذه المظاهر ما يلي:
- تشوهات القلب الخلقية: مثل رباعية فالو، أو عيوب الحاجز البطيني، أو قوس الأبهر المتقطع، والتي تظهر غالباً في الأيام الأولى بعد الولادة.
- نقص كلس الدم (Hypocalcemia): الناتج عن قصور الغدد جارات الدرقية، مما قد يؤدي إلى نوبات تشنجية أو ارتعاش عضلي حاد نتيجة انخفاض مستويات الكالسيوم.
- ضعف الجهاز المناعي: بسبب غياب أو صغر حجم الغدة الزعترية، مما يجعل المصاب بـ متلازمة دي جورج عرضة للعدوى البكتيرية والفيروسية المتكررة والشديدة.
- مشكلات الحنك والبلع: وتتمثل في الحنك المشقوق أو قصور الحنك، مما يسبب خروج السوائل من الأنف أثناء الرضاعة وصعوبات شديدة في التحدث لاحقاً.
- ملامح الوجه المميزة: تشمل صغر حجم الفك، وضيق فتحات العينين، وانخفاض مستوى الأذنين مع تغير في شكلهما، وزيادة المسافة بين العينين.
- تأخر النمو المعرفي والسلوكي: يعاني الأطفال المصابون بـ متلازمة دي جورج من تأخر في النطق والمشي، بالإضافة إلى صعوبات في التعلم واضطرابات في الانتباه.
- الاضطرابات النفسية: تزداد احتمالية الإصابة بالقلق، والاكتئاب، واضطرابات الطيف التوحدي، وفي حالات متقدمة قد يظهر الفصام في مرحلة الشباب.
- مشكلات الكلى والجهاز البولي: قد يولد المريض بكلية واحدة أو بتشوهات في بنية المسالك البولية تؤثر على الوظائف الحيوية للتخلص من السموم.
- اضطرابات العضلات والعظام: تشمل ضعف العضلات العام (Hypotonia)، وتقوس العمود الفقري، وصغر القامة الملحوظ مقارنة بالأقران في نفس العمر.
- مشكلات السمع والرؤية: التهابات الأذن الوسطى المزمنة التي قد تؤدي لفقدان السمع، بالإضافة إلى عيوب في شبكية العين أو انحراف البصر.

أسباب متلازمة دي جورج
تحدث متلازمة دي جورج نتيجة خلل جيني عشوائي في الغالب، حيث يفقد الشخص حوالي 30 إلى 40 جيناً في موقع محدد على الكروموسوم 22، وهذه الجينات مسؤولة عن تطوير الأنسجة الجنينية.
(وفقاً لـ المعهد الوطني للصحة NIH، فإن حذف 22q11.2 يحدث عادة كحدث عشوائي أثناء تكوين البويضات أو الحيوانات المنوية، ولا يرتبط بسلوكيات معينة للأبوين خلال فترة الحمل).
في حوالي 90% من الحالات، تكون متلازمة دي جورج ناتجة عن طفرة جديدة (de novo)، بينما في 10% من الحالات المتبقية، يتم توارث الحذف الجيني من أحد الأبوين الذي قد يعاني من أعراض خفيفة غير مشخصة.
متى تزور الطبيب؟
تتطلب متلازمة دي جورج يقظة طبية عالية، حيث أن بعض العلامات قد تكون صامتة في البداية لكنها تشكل خطراً جسيماً على الحياة إذا لم يتم التدخل السريع من قبل المتخصصين.
الأعراض التحذيرية لدى البالغين
- ظهور نوبات مفاجئة من التشنج العضلي أو التنميل في الأطراف، مما قد يشير إلى انخفاض حاد ومزمن في مستويات الكالسيوم بالدم.
- تكرار الإصابة بالعدوى التنفسية التي تستغرق وقتاً طويلاً للشفاء، مما يعكس ضعفاً في الاستجابة المناعية المرتبطة بـ متلازمة دي جورج.
- التغيرات المفاجئة في الصحة العقلية، مثل نوبات الهلع غير المبررة أو سماع أصوات، وهي مؤشرات تستدعي التقييم النفسي والوراثي الفوري.
العلامات المبكرة لدى الأطفال والرضع
- ازرقاق الجلد (Cyanosis) أو صعوبة التنفس أثناء الرضاعة، وهي مؤشرات قوية على وجود عيوب في القلب تتطلب تدخلاً جراحياً عاجلاً.
- فشل الرضيع في زيادة الوزن بشكل طبيعي أو المعاناة المستمرة من ارتجاع السوائل عبر الأنف، مما يشير إلى مشاكل هيكلية في الحنك.
- تأخر المهارات الحركية الكبرى، مثل عدم القدرة على رفع الرأس أو الجلوس في المواعيد المتوقعة، مما يستدعي فحص اضطرابات الكروموسومات.
دور الذكاء الاصطناعي في تحليل ملامح الوجه للكشف المبكر
- استخدام تقنيات “الديسمورفولوجيا الرقمية” التي تعتمد على الذكاء الاصطناعي لمسح ملامح الوجه الدقيقة التي قد تغيب عن العين البشرية غير المتمرسة.
- تساعد هذه البرمجيات الأطباء في تحديد الأنماط الوجهية المرتبطة بـ متلازمة دي جورج بدقة تصل إلى 95%، مما يسرع من عملية الإحالة للفحص الجيني.
- توفر المنصات الذكية قاعدة بيانات عالمية تمكن الأطباء من مقارنة الحالات النادرة والتنبؤ بمدى شدة الحذف الجيني بناءً على الخصائص المورفولوجية.
عوامل خطر الإصابة بـ متلازمة دي جورج
على الرغم من أن متلازمة دي جورج تحدث غالباً كطفرة جينية عشوائية (De Novo)، إلا أن هناك مجموعة من العوامل التي قد تزيد من احتمالية ظهور الإصابة أو تكرارها ضمن العائلة الواحدة:
- التاريخ العائلي الوراثي: يمتلك الشخص المصاب بـ متلازمة دي جورج احتمالاً بنسبة 50% لنقل الحذف الجيني 22q11.2 إلى أطفاله في كل حمل.
- وجود إصابات سابقة خفيفة: قد يحمل أحد الوالدين الحذف الجيني دون ظهور أعراض حادة، مما يزيد من خطر ولادة طفل مصاب بـ متلازمة دي جورج بشكل كامل.
- عوامل بيئية أثناء الحمل: تشير بعض الأبحاث في موقع HAEAT الطبي إلى أن تعرض الأم الحامل لمرض السكري غير المنضبط قد يزيد طفيفاً من خطر حدوث تشوهات قلبية مشابهة لتلك الموجودة في المتلازمة.
- التعرض للمواد السامة: قد يلعب التعرض لبعض الأدوية (مثل مشتقات الرتينوئيدات) أو الكحول خلال الثلث الأول من الحمل دوراً في اضطراب تكوين الأقواس البلعومية الجنينية.
- العمر المتقدم للأبين: على الرغم من عدم وجود رابط قطعي، إلا أن بعض الدراسات تشير إلى أن تقدم العمر قد يزيد من احتمالية حدوث الطفرات الجينية العشوائية أثناء الانقسام الخلوي.
مضاعفات متلازمة دي جورج
تؤثر متلازمة دي جورج على جودة الحياة على المدى الطويل إذا لم تتم إدارتها بشكل استباقي، حيث تمتد مضاعفاتها لتشمل الجوانب الجسدية والنفسية المعقدة:
- الفشل القلبي المزمن: نتيجة العيوب الهيكلية غير المعالجة، مما يؤدي إلى تضخم عضلة القلب وضعف قدرتها على ضخ الدم بفعالية.
- أمراض المناعة الذاتية: يزداد خطر الإصابة بالتهاب المفاصل الروماتويدي اليافع، وفقر الدم الانحلالي، واضطرابات الغدة الدرقية المناعية لدى مرضى متلازمة دي جورج.
- الاضطرابات النفسية الحادة: تظهر الدراسات أن حوالي 25% إلى 30% من المصابين بـ متلازمة دي جورج قد يطورون الفصام (Schizophrenia) في مرحلة البلوغ المبكر.
- فقدان السمع الدائم: نتيجة الالتهابات المتكررة في الأذن الوسطى وتراكم السوائل خلف الطبلة، مما يؤثر سلباً على اكتساب اللغة والتواصل الاجتماعي.
- هشاشة العظام المبكرة: بسبب نقص الكالسيوم المزمن واضطراب وظائف الغدد جارات الدرقية، مما يجعل العظام عرضة للكسور عند أدنى إصابة.
- صعوبات التغذية الحادة: قد تؤدي مشاكل الحنك والبلع إلى سوء تغذية مزمن ونقص في الفيتامينات الأساسية الضرورية لنمو الطفل الجسدي والعقلي.
الوقاية من متلازمة دي جورج
بما أن متلازمة دي جورج ذات منشأ جيني، فإن الوقاية تركز بشكل أساسي على الاستشارة الوراثية المتقدمة واستخدام التقنيات الإنجابية الحديثة لضمان سلامة الأجيال القادمة:
- الاستشارة الوراثية (Genetic Counseling): يُنصح بها بشدة للعائلات التي لديها تاريخ إصابة بـ متلازمة دي جورج لتقييم المخاطر قبل التخطيط للحمل.
- التشخيص الوراثي قبل الانغراس (PGT): في حالات التلقيح الاصطناعي، يمكن فحص الأجنة وراثياً لاستبعاد الحذف 22q11.2 قبل نقلها إلى الرحم.
- الفحص المبكر أثناء الحمل: استخدام فحوصات الدم غير الغازية (NIPT) التي يمكنها الكشف عن احتمالية وجود متلازمة دي جورج ابتداءً من الأسبوع العاشر للحمل.
- السيطرة على الأمراض المزمنة: يجب على الأمهات المصابات بالسكري تنظيم مستويات السكر بدقة قبل وخلال الحمل لتقليل مخاطر التشوهات الجنينية المرتبطة.
- التوعية الدوائية: تجنب استخدام الأدوية المعروفة بتأثيرها المسخ على الأجنة، خاصة تلك التي تؤثر على نمو القلب والأوعية الدموية والجهاز العصبي.
تشخيص متلازمة دي جورج
يعتمد تشخيص متلازمة دي جورج على مزيج من التقييم السريري الدقيق والاختبارات الجينية المختبرية المتطورة التي تؤكد وجود الحذف الكروموسومي:
- اختبار التهجين الموضعي المتألق (FISH): وهو الاختبار القياسي الذي يستخدم صبغات فلورية لتحديد ما إذا كان جزء من الكروموسوم 22 مفقوداً أم لا.
- تحليل المصفوفة الدقيقة للكروموسومات (CMA): اختبار أكثر دقة يمكنه اكتشاف عمليات الحذف الصغيرة جداً (Microdeletions) التي قد يغفل عنها اختبار FISH التقليدي.
- تحليل التسلسل الجيني الكامل: يُستخدم في الحالات التي تظهر فيها أعراض متلازمة دي جورج ولكن نتائج الفحوصات الروتينية تكون سلبية، للبحث عن طفرات جينية نادرة.
- تخطيط صدى القلب (Echocardiogram): فحص أساسي لتقييم هيكل القلب ووظيفته فور الاشتباه بالإصابة بالمتلازمة لتحديد مدى الحاجة لتدخل جراحي.
- فحوصات الغدد والمناعة: تشمل قياس مستويات الكالسيوم، هرمون جارات الدرقية، وعدد الخلايا التائية (T-cells) لتقييم كفاءة الجهاز المناعي ووظيفة الغدة الزعترية.
علاج متلازمة دي جورج
لا يوجد علاج شافي نهائي لـ متلازمة دي جورج، ولكن البروتوكولات العلاجية في مدونة HAEAT الطبية تركز على إدارة الأعراض بشكل فردي وتخفيف المضاعفات الناتجة عنها.
نمط الحياة والعلاجات المنزلية
- النظام الغذائي المدعم: الالتزام بوجبات غنية بالكالسيوم وفيتامين د، مع تجنب الأطعمة التي تعيق امتصاص المعادن لضمان استقرار الجهاز العصبي والعضلي.
- بيئة تعليمية داعمة: توفير أدوات تعليمية بصرية وسمعية مخصصة لمساعدة الطفل المصاب بـ متلازمة دي جورج على تجاوز صعوبات التعلم والتركيز.
- الوقاية الصارمة من العدوى: الالتزام بجداول غسيل الأيدي والابتعاد عن الأماكن المزدحمة خلال مواسم الأنفلونزا نظراً لضعف الجهاز المناعي لدى المرضى.
الأدوية والعلاجات الطبية
تتنوع الخيارات الدوائية بناءً على الأنظمة المتأثرة بالحذف الجيني، وتشمل الآتي:
استراتيجيات علاج البالغين
- مكملات الكالسيوم الوريدية أو الفموية: للسيطرة على نقص كلس الدم ومنع حدوث التشنجات أو اضطرابات ضربات القلب الخطيرة.
- الأدوية النفسية الحديثة: استخدام مضادات الذهان ومثبتات المزاج بجرعات دقيقة للتعامل مع اضطرابات القلق أو الفصام المرتبطة بـ متلازمة دي جورج.
- العلاجات الهرمونية البديلة: في حال وجود قصور في الغدة الدرقية أو اضطرابات في هرمونات النمو التي قد تظهر في مراحل متقدمة.
برامج التدخل المبكر للأطفال
- عمليات إصلاح القلب الجراحية: لإغلاق الثقوب أو إعادة بناء الأوعية الدموية الكبرى فور استقرار حالة الرضيع المصاب بـ متلازمة دي جورج.
- زراعة أنسجة الغدة الزعترية: في الحالات النادرة التي يغيب فيها الجهاز المناعي تماماً، يمكن اللجوء لزراعة الأنسجة لاستعادة القدرة على محاربة العدوى.
- جلسات التخاطب وعلاج النطق: تبدأ مبكراً لمساعدة الطفل على تجاوز مشاكل الحنك المشقوق وتحسين القدرة على التواصل اللفظي.
مستقبل العلاج الجيني وتعديل الكروموسوم 22
- استكشاف تقنية “CRISPR-Cas9” لإمكانية إدخال الجينات المفقودة في موقع الحذف 22q11.2، وهو بحث لا يزال في المراحل المخبرية الواعدة.
- تطوير ناقلات فيروسية ذكية يمكنها استهداف الخلايا الجذعية للمصاب بـ متلازمة دي جورج لتصحيح الخلل الجيني قبل أن تتأثر الأعضاء الحيوية بشكل دائم.
- تهدف هذه الأبحاث إلى تقليل الاعتماد على العلاجات العرضية والانتقال إلى مرحلة “الإصلاح الهيكلي” للشيفرة الوراثية المفقودة.
دور العلاج الوظيفي (Occupational Therapy) في تحسين جودة الحياة
- يركز العلاج الوظيفي على تحسين المهارات الحركية الدقيقة والتنسيق الحسي لدى الأطفال المصابين بـ متلازمة دي جورج.
- يساعد المعالجون في تصميم “حميات حسية” تقلل من التوتر وتزيد من قدرة المريض على التفاعل مع البيئة المحيطة بشكل مستقل.
- يلعب هذا التخصص دوراً محورياً في تمكين المصاب من ممارسة أنشطة الحياة اليومية، مثل ارتداء الملابس والأكل، بفعالية وثقة عالية.

الطب البديل لمتلازمة دي جورج
على الرغم من أن متلازمة دي جورج تتطلب تدخلاً طبياً جراحياً ودوائياً أساسياً، إلا أن الطب البديل والتكميلي يلعب دوراً مسانداً في تحسين الحالة العامة للمريض وتقليل مستويات التوتر الجسدي:
- الوخز بالإبر الصينية (Acupuncture): قد يساعد في تخفيف التوتر العضلي وتحسين جودة النوم لدى البالغين المصابين بـ متلازمة دي جورج، مع ضرورة استشارة طبيب المناعة أولاً.
- التغذية العلاجية المتقدمة: التركيز على الأطعمة المضادة للالتهابات والمكملات التي تدعم إنتاج الخلايا التائية، مثل الزنك وفيتامين سي، تحت إشراف طبي دقيق لتجنب تداخلات الكالسيوم.
- العلاج بالتدليك (Massage Therapy): يساهم في تحسين التروية الدموية وتخفيف آلام المفاصل الناتجة عن التشوهات الهيكلية المرتبطة بـ متلازمة دي جورج.
- اليوغا والتأمل: تقنيات تساعد في إدارة القلق والاضطرابات السلوكية، مما يقلل من حدة النوبات النفسية التي قد تصاحب الحذف الكروموسومي 22q11.2.
- العلاج بالأعشاب الحذر: مثل استخدام البابونج للهدوء، مع الحذر الشديد من الأعشاب التي قد تؤثر على وظائف الكلى أو تتفاعل مع أدوية القلب.
الاستعداد لموعدك مع الطبيب
تتطلب زيارة الطبيب لمناقشة حالات متلازمة دي جورج تنظيماً دقيقاً لضمان الحصول على أقصى استفادة من الوقت المحدود للاستشارة الطبية.
ما يجب عليك فعله
- تدوين كافة الأعراض بدقة، بما في ذلك التغيرات السلوكية الطفيفة أو نوبات التعب المفاجئة التي قد يشعر بها المصاب بـ متلازمة دي جورج.
- إعداد قائمة بكافة الأدوية والمكملات الغذائية الحالية، وتوضيح الجرعات والمواعيد بدقة لتجنب أي تفاعلات كيميائية ضارة.
- جمع التقارير الطبية السابقة، خاصة صور الأشعة السينية للصدر، وتخطيط صدى القلب، ونتائج التحاليل الجينية الأخيرة.
ما تتوقعه من الطبيب
- سيقوم الطبيب بإجراء فحص بدني شامل يشمل قياس ضغط الدم، وفحص الحنك، والاستماع لضربات القلب بدقة للبحث عن لغط قلبي.
- قد يطلب الطبيب فحوصات دم دورية لمراقبة مستويات الكالسيوم والوظائف المناعية التي تتأثر مباشرة بـ متلازمة دي جورج.
- مناقشة التطورات السلوكية والتعليمية وتحديد ما إذا كان المريض بحاجة لإحالة إلى طبيب نفسي أو أخصائي تخاطب.
استخدام المنصات الرقمية لتوثيق التاريخ الصحي
- توفر مجلة حياة الطبية توصيات باستخدام تطبيقات السجلات الصحية الشخصية التي تتيح مشاركة البيانات الفورية مع فريق الأطباء المتعدد التخصصات.
- تساعد هذه المنصات في رصد التذبذبات في مستويات الكالسيوم ورسم منحنيات النمو الخاصة بمرضى متلازمة دي جورج لتوقع المشكلات قبل وقوعها.
- يساهم التوثيق الرقمي في تقليل الأخطاء الطبية وضمان استمرارية الرعاية عند الانتقال من مرحلة الطفولة إلى مرحلة البلوغ.
مراحل الشفاء من متلازمة دي جورج
لا يمكن الحديث عن “شفاء” تام من خلل جيني، ولكن مراحل إدارة متلازمة دي جورج تهدف إلى الوصول بالمريض إلى أقصى درجات الاستقرار الصحي:
- مرحلة الطفولة المبكرة: التركيز على الجراحات التصحيحية للقلب والحنك، وإدارة مستويات الكالسيوم الحرجة لمنع التشنجات.
- مرحلة الطفولة المتأخرة: الاهتمام بالدعم التعليمي، وعلاج النطق، وتقوية الجهاز المناعي لتقليل الغيابات المدرسية الناتجة عن العدوى.
- مرحلة المراهقة والشباب: مراقبة الصحة النفسية بشكل مكثف، والتدريب على المهارات الحياتية والاعتماد على الذات رغم وجود متلازمة دي جورج.
- مرحلة البلوغ المستقرة: المتابعة الدورية لوظائف الكلى والقلب، وإدارة أي اضطرابات نفسية مزمنة لضمان حياة منتجة ومستقلة.
الأنواع الشائعة لمتلازمة دي جورج
تختلف تصنيفات متلازمة دي جورج بناءً على حجم الجزء المفقود من الكروموسوم 22، مما يؤدي إلى تباين في الشدة السريرية:
- الحذف الكلاسيكي (Typical Deletion): وهو النوع الأكثر شيوعاً حيث يتم فقدان حوالي 3 ملايين زوج من القواعد النيتروجينية، مما يؤدي لأعراض شاملة.
- الحذف الجزئي أو الصغير (Atypical Microdeletion): فقدان أجزاء أصغر، مما قد يؤدي لظهور أعراض خفيفة قد لا تُشخص إلا في وقت متأخر من العمر.
- المتلازمة المتداخلة: حيث تتشابه أعراض متلازمة دي جورج مع متلازمات أخرى مثل “متلازمة فلو كارديو فيشال”، مما يتطلب فحصاً جينياً دقيقاً للتمييز بينهما.
التاريخ الطبي والاكتشاف العلمي لمتلازمة دي جورج
تعود جذور اكتشاف هذا الاضطراب إلى عام 1965، عندما لاحظ طبيب الغدد الصماء للأطفال “أنجلو دي جورج” نمطاً متكرراً من غياب الغدة الزعترية ونقص الكالسيوم لدى بعض المواليد.
توضح بوابة HAEAT الطبية أن التقدم في تكنولوجيا علم الوراثة في الثمانينيات هو ما سمح بربط هذه الملاحظات السريرية بالحذف الكروموسومي 22q11.2، مما فتح الباب أمام الفحوصات الجينية التشخيصية.
اليوم، يُنظر إلى متلازمة دي جورج كنموذج لفهم كيف يمكن لجزء ضئيل مفقود من المادة الوراثية أن يؤثر على تطور الكائن الحي بأكمله، مما يساهم في أبحاث الطب التجديدي.
التأثير النفسي والسلوكي طويل الأمد للمصابين بمتلازمة دي جورج
يعتبر الجانب النفسي من أكثر التحديات تعقيداً في مسار متلازمة دي جورج، حيث تؤثر الجينات المفقودة (مثل جين COMT) مباشرة على كيمياء الدماغ:
- اضطراب فرط الحركة ونقص الانتباه (ADHD): يظهر لدى شريحة واسعة من الأطفال، مما يتطلب استراتيجيات تعليمية وسلوكية مخصصة.
- القلق الاجتماعي الشديد: يميل المصاب بـ متلازمة دي جورج إلى الانسحاب من التفاعلات الاجتماعية نتيجة صعوبات التواصل اللفظي أو الإدراك الاجتماعي.
- خطر الفصام: يمتلك مرضى المتلازمة استعداداً جينياً أعلى بـ 25 ضعفاً من عامة السكان لتطوير اضطرابات ذهانية، مما يستدعي مراقبة لصيقة.
متلازمة دي جورج والحياة المدرسية: دليل المعلمين والأهل
يحتاج الطفل المصاب بـ متلازمة دي جورج إلى “خطة تعليمية فردية” (IEP) تراعي قدراته المعرفية الفريدة وسرعة معالجته للمعلومات:
- يجب على المعلمين فهم أن التأخر في الاستجابة ليس ناتجاً عن كسل، بل عن تحديات في الذاكرة العاملة المرتبطة بـ متلازمة دي جورج.
- توفير بيئة صفية قليلة المشتتات واستخدام الوسائل البصرية يساعد في تثبيت المعلومات المعقدة لدى هؤلاء الطلاب بشكل أفضل.
- يلعب الأقران دوراً في الدعم النفسي إذا ما تم توعيتهم بطبيعة المتلازمة بشكل مبسط، مما يقلل من فرص التنمر أو العزلة.
الوراثة الجينية لمتلازمة دي جورج: هل تنتقل للأجيال القادمة؟
على الرغم من أن معظم الحالات تحدث بشكل عشوائي، إلا أن انتقال متلازمة دي جورج وراثياً يتبع نمط الوراثة السائدة:
- إذا كان أحد الوالدين يحمل الحذف، فإن احتمال إصابة كل طفل هي 50%، بغض النظر عن جنس الطفل.
- قد تظهر الأعراض لدى الطفل بشكل أكثر شدة أو أقل شدة من الوالد المصاب، وهو ما يُعرف في علم الوراثة بـ “التعبير المتغير”.
- تتوفر الآن خيارات تشخيصية متطورة للأجنة تمنح الآباء القدرة على اتخاذ قرارات مدروسة حول مستقبل عائلاتهم الصحي.
خرافات شائعة حول متلازمة دي جورج
| الخرافة | الحقيقة العلمية |
| متلازمة دي جورج مرض معدٍ. | اضطراب جيني كروموسومي لا ينتقل عبر الاتصال أو العدوى. |
| جميع المصابين يعانون من تخلف عقلي حاد. | تتراوح القدرات المعرفية من الطبيعية إلى صعوبات التعلم البسيطة والمتوسطة. |
| المصاب بـ متلازمة دي جورج لا يمكنه الزواج. | يمكنهم الزواج وتكوين عائلات مع ضرورة الاستشارة الوراثية. |
| نقص الكالسيوم يختفي مع تقدم العمر. | يحتاج أغلب المرضى لمراقبة مستويات الكالسيوم طوال حياتهم. |
نصائح ذهبية من “مدونة حياة الطبية” 💡
- لا تعزل نفسك: انضم لمجموعات الدعم العالمية والمحلية؛ فمشاركة التجارب مع عائلات تواجه نفس تحديات متلازمة دي جورج يقلل من وطأة الضغط النفسي.
- الاستباقية المناعية: لا تنتظر ظهور أعراض المرض؛ التزم بالفحوصات الدورية للقلب والكلى والغدد حتى في غياب الشكوى الجسدية.
- الاحتفاء بالإنجازات الصغيرة: في رحلة التعامل مع متلازمة دي جورج، كل كلمة جديدة ينطقها الطفل أو مهارة يكتسبها هي انتصار عظيم يستحق الفخر.
- التنسيق بين الأطباء: كن أنت المنسق لحالة طفلك؛ تأكد من أن طبيب القلب يعرف ما يفعله طبيب الغدد، لضمان تكامل الخطة العلاجية.
أسئلة شائعة
هل يمكن للمصاب بمتلازمة دي جورج أن يعيش حياة طبيعية؟
نعم، مع الرعاية الطبية المناسبة والتدخل المبكر، يمكن للكثيرين الدراسة والعمل والاندماج في المجتمع، رغم حاجتهم لمتابعة صحية مستمرة.
هل تؤثر المتلازمة على متوسط العمر المتوقع؟
يعتمد ذلك على شدة عيوب القلب ووظيفة الجهاز المناعي، ولكن مع التقدم الجراحي الحالي، يعيش معظم المصابين بـ متلازمة دي جورج حتى سن البلوغ والشيخوخة.
ما هو الفرق بين متلازمة دي جورج ومتلازمة داون؟
دي جورج ناتجة عن “حذف” في الكروموسوم 22، بينما داون ناتجة عن “نسخة إضافية” من الكروموسوم 21، والأعراض السريرية تختلف تماماً بينهما.
الخاتمة
تظل متلازمة دي جورج تحدياً طبياً وجينياً يتطلب صبراً وتعاوناً وثيقاً بين الأهل والفرق الطبية، حيث أن الفهم العميق لتعقيدات حذف الكروموسوم 22q11.2 هو المفتاح الحقيقي لتجاوز العقبات الجسدية والنفسية.
نأمل أن يكون هذا الدليل من بوابة HAEAT الطبية قد وفر لكم المعرفة الشاملة والأدوات العملية اللازمة لإدارة هذه الحالة، مع التأكيد الدائم على أن الأمل والتدخل العلمي المبكر هما ركيزتا النجاح في رحلة التعايش مع هذا الاضطراب.