تعد مقاومة الأنسولين (Insulin resistance) من أكثر الاضطرابات الأيضية انتشاراً في العصر الحديث، حيث تؤثر بصمت على قدرة الخلايا على استهلاك الطاقة بكفاءة عالية. تشير “مدونة حياة الطبية” إلى أن هذه الحالة تمثل المرحلة التمهيدية للعديد من الأمراض المزمنة إذا لم يتم تداركها مبكراً وتغيير نمط الحياة.
ما هي مقاومة الأنسولين؟
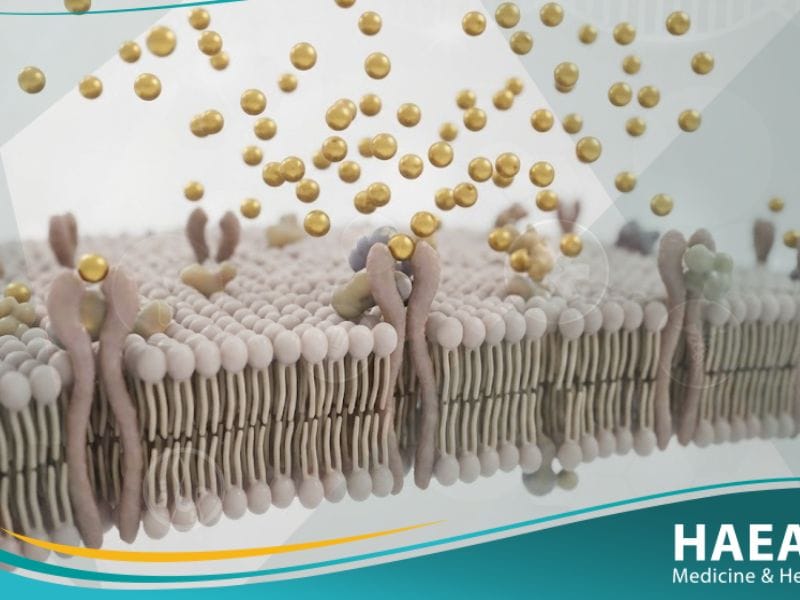
تعرف مقاومة الأنسولين بأنها حالة فيزيولوجية تصبح فيها خلايا العضلات والدهون والكبد غير قادرة على الاستجابة بشكل صحيح للهرمون الذي يفرزه البنكرياس. نتيجة لذلك، لا يتمكن الجلوكوز من دخول الخلايا بسهولة، مما يضطر البنكرياس لإنتاج كميات أكبر من الهرمون لمحاولة الحفاظ على توازن مستويات سكر الدم.
وفقاً لـ المعهد الوطني للسكري وأمراض الجهاز الهضمي والكلى (NIDDK)، فإن هذه الحالة لا تعني بالضرورة الإصابة بالسكري، ولكنها جرس إنذار حقيقي. وبناءً على ذلك، فإن استمرار هذا الخلل يؤدي في النهاية إلى إجهاد خلايا بيتا في البنكرياس، مما يمهد الطريق لارتفاع مستويات السكر بشكل دائم.
يوضح “موقع حياة الطبي” أن هذه العملية البيولوجية المعقدة ترتبط بشكل وثيق بآليات الالتهاب المزمن في الجسم. وتحديداً، فإن الخلايا تتوقف عن استقبال إشارات الأنسولين نتيجة تراكم الأحماض الدهنية أو وجود خلل في مستقبلات الخلية، مما يجعل الجسم في حالة “جوع خلوي” رغم وفرة الجلوكوز في الدورة الدموية.

أعراض مقاومة الأنسولين
تظهر أعراض مقاومة الأنسولين بشكل تدريجي وغالباً ما تكون غير محددة في البداية، مما يجعل التشخيص المبكر يعتمد بشكل كبير على الملاحظة الدقيقة للتغيرات الجسدية والفسيولوجية التالية:
- ظهور الشواك الأسود (Acanthosis Nigricans): وهي بقع جلدية داكنة، مخملية الملمس، تظهر عادةً في ثنايا الرقبة، الإبطين، أو منطقة الفخذ، وتعتبر علامة سريرية قوية على فرط أنسولين الدم.
- زيادة محيط الخصر: تراكم الدهون الحشوية في منطقة البطن (السمنة المركزية) يعد مؤشراً مرئياً أساسياً، حيث ترتبط هذه الدهون بإفراز مواد كيميائية تزيد من تعطيل عمل الهرمون.
- التعب المزمن والوهن: الشعور المستمر بالإرهاق حتى بعد الحصول على قسط كافٍ من النوم، نتيجة عدم قدرة الخلايا على تحويل الجلوكوز إلى طاقة بفاعلية.
- الجوع الشديد المفاجئ: الرغبة الملحة في تناول السكريات والنشويات، خاصة بعد الوجبات بفترة قصيرة، بسبب تذبذب مستويات السكر والأنسولين في الدم.
- كثرة التبول والعطش: في المراحل المتقدمة، عندما يبدأ سكر الدم بالارتفاع، يحاول الجسم التخلص من الفائض عبر الكلى، مما يؤدي لزيادة استهلاك الماء والتبول المتكرر.
- ظهور الزوائد الجلدية: انتشار الثآليل الصغيرة والزوائد الجلدية في مناطق الرقبة والصدر، والتي ربطتها الدراسات الحديثة بارتفاع مستويات الأنسولين المحفزة للنمو.
- ضبابية الدماغ (Brain Fog): صعوبة في التركيز وتشتت الانتباه، حيث يعتمد الدماغ بشكل كلي على الجلوكوز كوقود، وأي اضطراب في دخوله للخلايا يؤثر على الوظائف الإدراكية.
- تورم الأطراف: قد يلاحظ البعض احتباس السوائل في الكاحلين أو القدمين، نتيجة تأثير الهرمون على قدرة الكلى في التعامل مع الصوديوم.

أسباب مقاومة الأنسولين
تتضافر مجموعة من العوامل الوراثية والبيئية لتؤدي إلى حدوث مقاومة الأنسولين، حيث لا يمكن إرجاع الحالة لسبب واحد منفرد، بل هي سلسلة من التفاعلات البيولوجية المعقدة التي تشمل:
- زيادة الوزن والسمنة: وتحديداً تراكم الدهون في منطقة البطن وحول الأعضاء الحيوية، حيث تفرز هذه الخلايا الدهنية هرمونات وسيتوكينات التهابية تعيق استجابة الأنسجة للأنسولين.
- الخمول البدني: قلة النشاط الحركي تؤدي إلى تقليل كفاءة العضلات في استهلاك الجلوكوز، حيث تعد العضلات الهيكلية أكبر مستهلك للسكر في الجسم عند ممارسة الرياضة.
- النظام الغذائي عالي السعرات: استهلاك كميات كبيرة من الكربوهيدرات المكررة والسكريات المضافة (خاصة الفركتوز الصناعي) يؤدي لارتفاعات حادة ومتكررة في مستوى الهرمون، مما يسبب تشبع المستقبلات الخلوية.
- العوامل الوراثية والتاريخ العائلي: يلعب الجينوم دوراً في تحديد مدى حساسية الخلايا للهرمونات، حيث يزداد الخطر إذا كان أحد الأقارب من الدرجة الأولى يعاني من السكري أو متلازمة التمثيل الغذائي.
- اضطرابات النوم: أثبتت الدراسات أن الحرمان من النوم أو الإصابة بانقطاع النفس الانسدادي النوم يرفع من مستويات الكورتيزول، وهو هرمون يعاكس عمل الأنسولين بشكل مباشر.
- التغيرات الهرمونية: حالات مثل متلازمة تكيس المبايض (PCOS) عند النساء، أو ارتفاع مستويات الكورتيزول نتيجة التوتر المزمن، تساهم بشكل مباشر في إضعاف حساسية الخلايا.
- استخدام بعض الأدوية: مثل الكورتيكوستيرويدات، وبعض أدوية الضغط، ومضادات الذهان التي قد تؤثر على عملية الأيض وتؤدي لظهور مقاومة الأنسولين كعرض جانبي.
- العمر: تزداد احتمالية الإصابة مع التقدم في السن نتيجة فقدان الكتلة العضلية وزيادة الأنسجة الدهنية، ما لم يتم الحفاظ على نمط حياة نشط.
متى تزور الطبيب؟
يؤكد “موقع HAEAT الطبي” أن التدخل المبكر هو المفتاح الذهبي لمنع تحول الحالة إلى مرض السكري من النوع الثاني. وبناءً على ذلك، يجب عدم تجاهل العلامات البسيطة التي يرسلها الجسم، والتوجه للاستشارة الطبية فور ملاحظة الأعراض السريرية أو وجود عوامل خطر قوية.
أولاً: البالغون والعلامات التحذيرية المبكرة
يجب على البالغين حجز موعد طبي إذا تجاوز محيط الخصر 102 سم للرجال أو 88 سم للنساء، أو عند ملاحظة اسوداد الجلد في مناطق الثنايا. ومن ناحية أخرى، فإن وجود تاريخ عائلي قوي للإصابة بالسكري يتطلب إجراء فحوصات دورية حتى في غياب الأعراض الظاهرة، لضمان الكشف عن أي خلل أيضي صامت.
ثانياً: الأطفال والمراهقون والمخاطر الصامتة
في ظل ارتفاع معدلات السمنة بين الأطفال، يجب على الآباء مراقبة أنماط نمو أطفالهم بدقة. إذا كان الطفل يعاني من زيادة في الوزن مع ظهور بقع داكنة على الرقبة أو شكوى مستمرة من الجوع والتعب، فإن استشارة طبيب غدد صماء للأطفال تصبح ضرورية لتقييم مستويات الجلوكوز والأنسولين الصائم.
ثالثاً: التقييم المدعوم بالذكاء الاصطناعي لمخاطر التمثيل الغذائي
نقترح في “بوابة HAEAT الطبية” استخدام أدوات التقييم الرقمية المتقدمة التي تحلل البيانات الحيوية (مثل ضغط الدم، ومحيط الخصر، ومستويات النشاط) للتنبؤ بمخاطر الإصابة. هذه التقنيات تساعد الأطباء في تحديد المرضى الذين يحتاجون إلى اختبار “تحمل الجلوكوز” أو تحليل (HOMA-IR) بشكل عاجل، مما يسرع من وضع خطة العلاج الوقائي.
عوامل خطر الإصابة بـ مقاومة الأنسولين
تتداخل مجموعة من العوامل البيولوجية والسلوكية لتزيد من فرص تطور مقاومة الأنسولين لدى الأفراد. وبناءً على ذلك، حددت الأبحاث الطبية المنشورة في “مجلة حياة الطبية” العوامل التالية كأبرز المحفزات لهذا الاضطراب:
- السمنة المفرطة وتوزيع الدهون: لا سيما تراكم الدهون الحشوية في منطقة الخصر، حيث تعمل هذه الأنسجة كغدة صماء تفرز مواد تمنع عمل الهرمون بفعالية.
- نمط الحياة الخامل: نقص النشاط البدني يؤدي لتعطيل المسارات الأيضية في العضلات الهيكلية، وهي الموقع الرئيسي للتخلص من الجلوكوز.
- التاريخ العائلي: وجود قرابة من الدرجة الأولى (الأب أو الأم) مصابة بالسكري من النوع الثاني يزيد من القابلية الوراثية لتراجع حساسية الخلايا.
- العرق والانتماء الإثني: تشير الدراسات إلى أن الأشخاص من أصول أفريقية، أو لاتينية، أو آسيوية هم أكثر عرضة للإصابة بهذا الاضطراب الأيضي مقارنة بغيرهم.
- العمر فوق 45 عاماً: مع التقدم في السن، تميل الكتلة العضلية للانخفاض مقابل زيادة الأنسجة الدهنية، مما يؤدي لتدهور طبيعي في كفاءة حرق السكر.
- المشاكل الهرمونية المستبطنة: مثل الإصابة بمتلازمة المبيض المتعدد الكيسات (PCOS) لدى النساء، أو متلازمة كوشينغ التي تتميز بارتفاع الكورتيزول.
- التدخين: حيث تساهم المواد الكيميائية في السجائر في إحداث حالة من الالتهاب الجهازي الذي يعيق مستقبلات الأنسولين.
- اضطراب شحوم الدم: ارتفاع مستويات الشحوم الثلاثية (Triglycerides) وانخفاض الكوليسترول الجيد (HDL) يرتبطان ارتباطاً وثيقاً بظهور مقاومة الأنسولين.
- تاريخ سكري الحمل: النساء اللواتي أصبن بارتفاع السكر أثناء الحمل لديهن مخاطر أعلى لتطوير هذه الحالة في وقت لاحق من حياتهن.
- النظام الغذائي الغني بالأطعمة المصنعة: الاستهلاك المفرط للفركتوز الصناعي والكربوهيدرات المكررة يضع البنكرياس في حالة ضغط مستمر.
مضاعفات مقاومة الأنسولين
إذا لم يتم عكس مسار مقاومة الأنسولين في مراحلها الأولى، فإنها قد تؤدي إلى سلسلة من المشاكل الصحية المعقدة التي تؤثر على جودة الحياة ومدى العمر المتوقع:
- داء السكري من النوع الثاني: وهو النتيجة الأكثر شيوعاً، حيث يعجز البنكرياس في النهاية عن إنتاج كميات كافية من الهرمون للتغلب على مقاومة الخلايا.
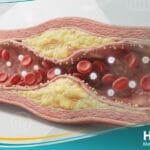
- أمراض القلب والأوعية الدموية: ترتبط الحالة بارتفاع ضغط الدم وتصلب الشرايين، مما يزيد من احتمالية الإصابة بالنوبات القلبية والسكتات الدماغية.
- مرض الكبد الدهني غير الكحولي (NAFLD): يؤدي ارتفاع الأنسولين إلى تراكم الدهون داخل خلايا الكبد، مما قد يتطور إلى التهاب الكبد أو التليف.
- متلازمة التمثيل الغذائي: وهي حزمة من الحالات (ضغط الدم، سكر الدم، دهون البطن) التي تزيد من خطر الوفاة المبكرة.
- تراجع الوظائف الإدراكية: تربط بعض الدراسات الحديثة بين ضعف تمثيل الجلوكوز في الدماغ وزيادة مخاطر الإصابة بمرض الزهايمر.
- مشاكل الخصوبة: وتحديداً عند النساء، حيث تؤدي الحالة لاختلال التبويض نتيجة تأثير الأنسولين المفرط على الهرمونات التناسلية.
- توقف التنفس أثناء النوم: هناك علاقة متبادلة حيث تزيد السمنة والمقاومة الهرمونية من شدة اضطرابات النوم التنفسية.
- زيادة مخاطر أنواع معينة من السرطان: مثل سرطان القولون والثدي والرحم، نظراً لأن الأنسولين بحد ذاته هو هرمون محفز للنمو والانقسام الخلوي.
الوقاية من مقاومة الأنسولين
تعتبر الوقاية من مقاومة الأنسولين استثماراً طويل الأمد في الصحة العامة، وتعتمد بشكل رئيسي على تعديل السلوكيات اليومية لضمان بقاء الخلايا حساسة للإشارات الهرمونية:
- ممارسة تمارين المقاومة: رفع الأثقال أو تمارين وزن الجسم تزيد من حساسية العضلات للجلوكوز حتى في وقت الراحة.
- تبني نظام غذائي منخفض المؤشر الجلايسيمي: التركيز على الحبوب الكاملة، البقوليات، والخضروات التي تسبب ارتفاعاً بطيئاً في سكر الدم.
- إدارة الوزن بذكاء: فقدان حتى 5% إلى 7% من وزن الجسم الإجمالي يمكن أن يعيد ضبط العمليات الأيضية ويقلل المقاومة بشكل ملحوظ.
- الحصول على نوم كافٍ وجودة عالية: الالتزام بجدول نوم ثابت (7-9 ساعات) يقلل من هرمونات التوتر التي ترفع مستويات السكر.
- الحد من التوتر المزمن: ممارسة التأمل أو تقنيات التنفس العميق لخفض مستويات الكورتيزول الذي يعمل كعدو طبيعي للأنسولين.
- زيادة تناول الألياف الغذائية: حيث تبطئ الألياف من امتصاص السكر وتساعد في الشعور بالشبع لفترات أطول.
- تجنب الجلوس الطويل: استخدام المكاتب الواقفة أو أخذ فترات راحة حركية كل 30 دقيقة يحفز ناقلات الجلوكوز في الخلايا.

تشخيص مقاومة الأنسولين
يعتمد تشخيص مقاومة الأنسولين في “مدونة HAEAT الطبية” على تكامل الفحص السريري مع التحاليل المخبرية الدقيقة للوصول إلى تقييم شامل للحالة الأيضية للمريض:
- تحليل HOMA-IR: وهو المعيار الذهبي لتقييم المقاومة، حيث يتم قياس الأنسولين والجلوكوز في حالة الصيام واستخدام معادلة رياضية لحساب مستوى المقاومة.
- اختبار سكر الصيام (Fasting Glucose): لقياس مستويات السكر في الدم بعد انقطاع عن الطعام لمدة 8 ساعات على الأقل.
- اختبار الهيموجلوبين السكري (A1C): يقيس متوسط سكر الدم خلال الثلاثة أشهر الماضية، مما يعطي صورة عن الاستجابة الأيضية طويلة الأمد.
- اختبار تحمل الجلوكوز الفموي (OGTT): يتم فيه شرب سائل سكري وقياس سرعة استجابة الجسم للتخلص من السكر الزائد.
- فحص ملف الدهون: ارتفاع الشحوم الثلاثية ونسبة LDL مع انخفاض HDL غالباً ما يشير إلى وجود خلل كامن في استجابة الأنسولين.
- فحص الأنسولين الصائم: ارتفاع مستويات الأنسولين مع وجود سكر دم طبيعي هو مؤشر مبكر جداً على أن الجسم يبذل جهداً مضاعفاً للحفاظ على التوازن.
علاج مقاومة الأنسولين
يتطلب علاج مقاومة الأنسولين نهجاً شمولياً يركز على استعادة حساسية الخلايا للهرمونات وتقليل الضغط الواقع على البنكرياس لإنتاج المزيد من الأنسولين.
تعديلات نمط الحياة والمنزل
تعتبر هذه التعديلات خط الدفاع الأول، حيث تشمل زيادة النشاط الحركي اليومي (مثل المشي السريع 150 دقيقة أسبوعياً) وتقليل الاعتماد على المصاعد والسيارات. ومن الناحية التغذوية، فإن تقليل السكر الأبيض والدقيق المكرر واستبدالهما بالدهون الصحية (مثل زيت الزيتون والأفوكادو) يقلل من الالتهاب الخلوي ويحسن الاستجابة الهرمونية.
العلاجات الدوائية
في بعض الحالات، لا تكفي التغييرات السلوكية وحدها، مما يستدعي تدخلًا دوائيًا تحت إشراف الطبيب.
علاج البالغين
يعد دواء “ميتفورمين” (Metformin) الخيار الأول، حيث يعمل على تقليل كمية الجلوكوز التي ينتجها الكبد ويزيد من حساسية العضلات للأنسولين. في حالات معينة، قد يصف الأطباء “الثيازوليدينديونات” (Thiazolidinediones) التي تستهدف مستقبلات الدهون لتحسين التمثيل الغذائي، أو مثبطات SGLT2 التي تساعد الكلى على طرح السكر الفائض.
علاج الأطفال والمراهقين
يركز العلاج لدى الأطفال بشكل أساسي على تنظيم الوزن والنمو. الميتفورمين هو الدواء الوحيد المعتمد من قبل FDA للاستخدام في حالات معينة للأطفال المصابين بمقاومة شديدة مرتبطة بالسمنة، ولكن التركيز الأكبر يظل على برامج التعديل السلوكي العائلي لضمان نتائج مستدامة.
دور التكنولوجيا القابلة للارتداء في تحسين الحساسية للأنسولين
وفقاً لأحدث التوجهات التقنية، تساهم أجهزة مراقبة الجلوكوز المستمرة (CGM) في توفير بيانات فورية حول كيفية استجابة الجسم للأطعمة المختلفة والتمارين الرياضية. هذا النوع من البيانات يسمح للمرضى برؤية “نتائج فورية” لقراراتهم الغذائية، مما يحفزهم على الالتزام بالخطة العلاجية وتحسين حساسية خلاياهم بشكل أسرع.
بروتوكول الصيام المتقطع المتقدم لعكس المقاومة
يشير البحث العلمي إلى أن منح الجسم فترات صيام (مثل نموذج 16:8) يساعد في خفض مستويات الأنسولين القاعدية، مما يمنح مستقبلات الخلايا فرصة “للراحة” واستعادة حساسيتها. هذا البروتوكول يعمل على تحفيز عملية “الالتهام الذاتي” (Autophagy) التي تخلص الخلايا من البروتينات التالفة التي قد تعيق مسارات نقل الجلوكوز.
الطب البديل ومقاومة الأنسولين
على الرغم من أن تعديلات نمط الحياة تظل الركيزة الأساسية، إلا أن هناك خيارات من الطب البديل والتكميلي أظهرت نتائج واعدة في تحسين مقاومة الأنسولين، وذلك بناءً على دراسات منشورة في مراكز بحثية مثل المركز الوطني للطب التكميلي والتكاملي (NCCIH):
- مكملات البربرين (Berberine): يُعرف بـ “ميتفورمين الطبيعة”، حيث أظهرت الأبحاث قدرته على تنشيط إنزيم AMPK الذي يعزز استهلاك الجلوكوز في الخلايا.
- القرفة (Cinnamon): تساهم في محاكاة عمل الأنسولين وزيادة كفاءة الناقلات البروتينية للجلوكوز، مما يساعد في خفض مستويات السكر بعد الوجبات.
- خل التفاح: تناول ملعقة مخففة بالماء قبل الوجبات النشوية يحسن حساسية الخلايا للهرمون ويقلل من الارتفاع الحاد في سكر الدم.
- مكملات الكروم: يلعب هذا المعدن دوراً حيوياً في استقلاب الكربوهيدرات والدهون، وقد يعزز من فاعلية مستقبلات الأنسولين.
- المغنيسيوم: توجد علاقة طردية بين نقص المغنيسيوم وزيادة حدة مقاومة الأنسولين، لذا فإن تعويض النقص يسهم في استقرار التمثيل الغذائي.
- حمض ألفا ليبويك (ALA): مضاد أكسدة قوي يساعد في تقليل الإجهاد التأكسدي داخل الخلايا، مما يحسن من كفاءة حرق الطاقة.
الاستعداد لموعدك مع الطبيب
لتحقيق أقصى استفادة من زيارتك الطبية، تنصح “مدونة حياة الطبية” بضرورة التحضير المسبق لضمان تشخيص دقيق وخطة علاجية مخصصة:
ما يمكنك فعله قبل الموعد
قم بتدوين كافة الأعراض التي تشعر بها، حتى تلك التي قد تبدو غير مرتبطة، مثل تقلبات المزاج أو تغيرات ملمس الجلد. وبناءً على ذلك، يفضل تسجيل قائمة بالأطعمة التي تتناولها لمدة ثلاثة أيام، مع رصد أوقات شعورك بالتعب أو الجوع المفلق.
ما الذي تتوقعه من الطبيب
سيقوم الطبيب بمراجعة تاريخك العائلي وإجراء قياسات بدنية تشمل ضغط الدم ومحيط الخصر. من المتوقع أن يسألك عن جودة نومك، ومستويات التوتر اليومي، ونوعية النشاط البدني الذي تمارسه.
أدوات التتبع الرقمي والتقارير الواجب تقديمها
نقترح في “موقع حياة الطبي” تقديم تقرير من تطبيقات تتبع اللياقة البدنية أو ساعات اليد الذكية التي ترصد معدل ضربات القلب أثناء الراحة وعدد الخطوات اليومية، حيث تعطي هذه البيانات للطبيب رؤية أعمق حول حالتك الأيضية وتساعده في وصف الجهد البدني المناسب.
مراحل الشفاء من مقاومة الأنسولين
إن عكس مسار مقاومة الأنسولين هو رحلة فسيولوجية تمر بعدة مراحل زمنية تتطلب الصبر والاستمرارية:
- المرحلة الأولى (الأسبوع 1-2): يبدأ الجسم في استعادة استقرار سكر الدم، مما يؤدي إلى تراجع الرغبة الملحة في تناول السكريات وزيادة ملحوظة في مستويات الطاقة.
- المرحلة الثانية (الأسبوع 3-8): يبدأ انخفاض الوزن، لا سيما دهون البطن، مع تحسن واضح في التركيز الذهني وتراجع علامات الالتهاب في الجسم.
- المرحلة الثالثة (الشهر 3-6): تظهر نتائج التحاليل المخبرية تحسناً كبيراً في مستويات HOMA-IR ومخزون السكر (A1C)، وقد يبدأ الطبيب في تقليل الجرعات الدوائية.
- المرحلة الرابعة (المدى الطويل): استعادة “المرونة الأيضية”، حيث يصبح الجسم قادراً على التحول بكفاءة بين حرق الكربوهيدرات والدهون، مع اختفاء العلامات الجلدية المرتبطة بالمرض.
الأنواع الشائعة لمقاومة الأنسولين
لا تظهر مقاومة الأنسولين بنمط واحد لجميع المرضى، بل تتخذ أشكالاً مختلفة تعتمد على المسبب الرئيسي:
- المقاومة المكتسبة: وهي الأكثر شيوعاً والناتجة عن نمط الحياة غير الصحي والسمنة والخمول البدني.
- المقاومة الوراثية: حالات نادرة ناتجة عن طفرات جينية في مستقبلات الأنسولين، تظهر عادة في سن مبكرة جداً.
- مقاومة الأنسولين الحملية: تظهر نتيجة الهرمونات التي تفرزها المشيمة، والتي تعاكس عمل الأنسولين لضمان وصول الجلوكوز للجنين.
- المقاومة المرتبطة بالالتهاب: تحدث نتيجة الإصابة بأمراض مناعية مزمنة تفرز سيتوكينات تعطل المسارات الهرمونية.
التأثيرات النفسية والسلوكية المرتبطة بمقاومة الأنسولين
تشير الدراسات الحديثة إلى وجود ارتباط وثيق بين مقاومة الأنسولين والاضطرابات النفسية مثل الاكتئاب والقلق. يؤدي تذبذب سكر الدم إلى تقلبات كيميائية في الدماغ تؤثر على مستويات الدوبامين والسيروتونين. وتحديداً، فإن “التهاب الدماغ الأيضي” الناتج عن هذه الحالة قد يؤدي إلى تراجع المزاج وصعوبة التحكم في الانفعالات، مما يخلق حلقة مفرغة من “الأكل العاطفي” الذي يزيد من حدة الحالة الجسدية.
الإحصائيات العالمية والانتشار الصامت لهذا الاضطراب
وفقاً لمنظمة الصحة العالمية والاتحاد الدولي للسكري، يُقدر أن ما يقرب من 1 من كل 3 بالغين عالمياً يعاني من درجة ما من مقاومة الأنسولين. الصادم في الأمر هو أن حوالي 90% من هؤلاء الأشخاص لا يدركون إصابتهم، حيث تظل الفحوصات الروتينية (مثل سكر الصيام فقط) غير كافية للكشف عن المقاومة في بداياتها قبل أن يتضرر البنكرياس بشكل دائم.
التوقعات المستقبلية والابتكارات في إدارة حساسية الأنسولين
يعمل الباحثون حالياً على تطوير علاجات جينية تستهدف “إعادة برمجة” مستقبلات الأنسولين في الخلايا العضلية. ومن ناحية أخرى، تبرز تقنيات “الميكروبيوم” كأحد الحلول المستقبلية، حيث يتم دراسة أنواع معينة من البكتيريا المعوية التي يمكنها تحسين تمثيل الجلوكوز وتقليل الالتهاب الجهازي، مما يفتح الباب أمام علاجات تعتمد على “البروبيوتيك الذكي” لعكس مقاومة الأنسولين.
النظام الغذائي التخصصي وتوقيت الوجبات
لا يقتصر الأمر على “ماذا نأكل”، بل “متى نأكل”. توضح أبحاث الساعة البيولوجية أن حساسية الخلايا للأنسولين تكون في ذروتها صباحاً وتتراجع مساءً. بناءً على ذلك، فإن تناول الوجبات الكبيرة في وقت مبكر من اليوم (Front-loading calories) يساعد الجسم على معالجة الجلوكوز بفعالية أكبر، مقارنة بتناول نفس الوجبة في وقت متأخر من الليل، مما يقلل من تراكم الدهون الحشوية.
خرافات شائعة حول مقاومة الأنسولين
- الخرافة: “فقط الأشخاص الذين يعانون من السمنة يصابون بمقاومة الأنسولين”.
- الحقيقة: يمكن للأشخاص ذوي الوزن الطبيعي (TOFI – النحافة الخارجية مع دهون داخلية) الإصابة بها نتيجة نقص الكتلة العضلية أو العوامل الوراثية.
- الخرافة: “يجب التوقف تماماً عن تناول الكربوهيدرات للعلاج”.
- الحقيقة: الجسم يحتاج الكربوهيدرات المعقدة، والسر يكمن في اختيار النوعية الصحيحة والكمية المناسبة وتوقيت تناولها.
- الخرافة: “مقاومة الأنسولين حالة دائمة لا يمكن الشفاء منها”.
- الحقيقة: هي حالة قابلة للعكس تماماً في أغلب الأحيان من خلال التزام صارم بنمط حياة صحي.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في “موقع HAEAT الطبي”، نقدم لك هذه الأسرار السريرية لتحسين حالتك:
- قاعدة الترتيب الغذائي: ابدأ وجبتك بالألياف (سلطة)، ثم البروتين والدهون، واترك الكربوهيدرات للنهاية؛ هذا يقلل من ارتفاع الأنسولين بنسبة تصل إلى 70%.
- المشي بعد الأكل: مشي بسيط لمدة 10 دقائق بعد الوجبات يفرغ الجلوكوز مباشرة في العضلات دون الحاجة لإفراز كميات ضخمة من الهرمون.
- الاستحمام البارد: التعرض للماء البارد يحفز “الدهون البنية” التي تحرق الجلوكوز بفعالية لتحسين حرارة الجسم، مما يعزز الحساسية الهرمونية.
أسئلة شائعة (PAA)
هل تسبب مقاومة الأنسولين تساقط الشعر؟
نعم، يمكن أن تؤدي لارتفاع هرمونات الذكورة (الأندروجينات) خاصة عند النساء، مما يسبب تساقط شعر الرأس وظهور شعر غير مرغوب فيه في الوجه.
كم من الوقت يستغرق ظهور النتائج عند ممارسة الرياضة؟
تحسن حساسية الخلايا يبدأ فوراً بعد أول جلسة تمرين، ولكن استقرار مستويات الأنسولين الصائم يتطلب عادةً من 4 إلى 12 أسبوعاً من الالتزام.
هل يمكن أن تسبب هذه الحالة القلق والتوتر؟
بالتأكيد، عدم استقرار سكر الدم يؤدي لارتفاع مفاجئ في الأدرينالين والكورتيزول، مما يسبب شعوراً بالتوتر والخفقان.
الخاتمة
تمثل مقاومة الأنسولين مفترق طرق صحي؛ فإما أن تكون بداية لمشاكل مزمنة، أو دافعاً لتبني حياة أكثر حيوية ونشاطاً. تؤكد “بوابة HAEAT الطبية” أن الوعي بالعلامات المبكرة والتدخل السلوكي المدروس يمثلان أقوى سلاح لمواجهة هذا الاضطراب الصامت واستعادة السيطرة على مستقبلنا الصحي.