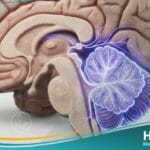
تُعد القيلة النخاعية السحائية (Myelomeningocele) النوع الأكثر خطورة وتعقيداً من عيوب الأنبوب العصبي، حيث يولد الطفل بفتحة في العمود الفقري تبرز منها الأعصاب.
تشير مدونة حياة الطبية إلى أن هذا الاضطراب يتطلب رعاية طبية تخصصية فور الولادة لتقليل المخاطر العصبية والجسدية التي قد ترافق المصاب طوال حياته.
ما هي القيلة النخاعية السحائية؟
تُعرف القيلة النخاعية السحائية بأنها عيب خلقي يحدث عندما لا ينغلق العمود الفقري والقناة الشوكية بشكل صحيح قبل الولادة، مما يؤدي لبروز النخاع الشوكي.
وفقاً لتصنيفات المعاهد الوطنية للصحة (NIH)، فإن هذا النوع من “الصلب المشقوق” يتسبب في خروج كيس يحتوي على الأعصاب والأغشية السحائية عبر فتحة في الظهر.
يؤدي هذا الخلل التشريحي في موقع حياة الطبي إلى تضرر الأعصاب المكشوفة بسبب تعرضها للسائل السلوتي داخل الرحم، مما يسبب شللاً أو ضعفاً وظيفياً تحت مستوى الإصابة.
تعتبر هذه الحالة طبياً اضطراباً تطورياً يحدث في الأسابيع الأربعة الأولى من الحمل، وغالباً قبل أن تدرك الأم أنها حامل، مما يعقد فرص الوقاية المتأخرة.

أعراض القيلة النخاعية السحائية
تتنوع الأعراض السريرية لـ القيلة النخاعية السحائية بناءً على موقع الفتحة في العمود الفقري وشدة تضرر الجذور العصبية، وتشمل المظاهر التالية:
- وجود كيس بارز: يظهر كيس مملوء بالسائل في منطقة الظهر، وعادة ما يكون مغطى بطبقة رقيقة من الجلد أو مكشوفاً تماماً.
- الشلل الحركي: فقدان القدرة على تحريك الأطراف السفلية، أو ضعف شديد في العضلات يعيق المشي والتوازن بشكل طبيعي.
- فقدان الإحساس: تضرر الأعصاب يؤدي إلى عدم القدرة على الشعور بالألم أو الحرارة في المناطق الواقعة أسفل مستوى الإصابة الشوكية.
- تشوهات هيكلية: قد يولد الطفل مصاباً بخلع في الورك، أو تقوس في القدمين (حنف القدم)، أو انحناء غير طبيعي في العمود الفقري.
- مشاكل المثانة والأمعاء: يعاني أغلب المصابين من عدم القدرة على التحكم في الإخراج نتيجة تلف الأعصاب المغذية لهذه الأعضاء الحيوية.
- استسقاء الرأس (Hydrocephalus): تراكم السائل الدماغي النخاعي داخل غرف الدماغ، مما يسبب ضغطاً قد يؤدي إلى كبر حجم الرأس وتضرر الأنسجة الدماغية.
- تشوه “آرنولد خياري”: انزياح جزء من الدماغ نحو القناة الشوكية، مما قد يسبب صعوبات في البلع أو التنفس لدى الرضع المصابين.
- نوبات صرعية: في بعض الحالات المتقدمة، قد تؤدي المضاعفات الدماغية المرتبطة بالمرض إلى حدوث نشاط كهربائي غير منتظم في الدماغ.
- مشاكل جلدية: نظراً لفقدان الإحساس، يكون المرضى عرضة للإصابة بتقرحات الفراش أو الجروح التي لا يشعرون بها، مما قد يؤدي لالتهابات خطيرة.

أسباب القيلة النخاعية السحائية
لا يزال السبب الدقيق وراء حدوث القيلة النخاعية السحائية غير معروف بشكل قاطع، لكن الأبحاث تشير إلى تداخل معقد بين العوامل الوراثية والبيئية:
- نقص حمض الفوليك: يُعد العامل الأكثر تأثيراً؛ حيث أثبتت الدراسات أن نقص فيتامين B9 قبل وأثناء الحمل المبكر يعيق انغلاق الأنبوب العصبي.
- العوامل الوراثية: وجود تاريخ عائلي للإصابة بعيوب الأنبوب العصبي يزيد من احتمالية تكرار الحالة في الحمل التالي بنسبة تصل إلى 3-5%.
- التشوهات الكروموسومية: في حالات معينة، ترتبط الإصابة بمتلازمات جينية مثل تثلث الصبغيات 13 أو 18، مما يؤثر على التطور الجنيني الشامل.
- الأدوية أثناء الحمل: تناول بعض الأدوية المضادة للصرع (مثل الفالبروات) قد يتداخل مع قدرة الجسم على معالجة الفولات، مما يرفع خطر الإصابة.
- مرض السكري لدى الأم: النساء اللواتي يعانين من سكري غير منتظم قبل الحمل يواجهن مخاطر أعلى لإنجاب أطفال مصابين بهذا الخلل الشوكي.
- السمنة المفرطة: تشير التقارير الطبية إلى وجود صلة بين مؤشر كتلة الجسم المرتفع للأم وزيادة احتمالات حدوث عيوب الأنبوب العصبي للجنين.
- ارتفاع درجة حرارة الجسم: التعرض لحرارة عالية (مثل الحمى الشديدة أو استخدام الساونا) في الأسابيع الأولى من الحمل قد يؤثر على انغلاق القناة الشوكية.
متى تزور الطبيب؟
تتطلب القيلة النخاعية السحائية متابعة طبية دقيقة تبدأ من مرحلة ما قبل الولادة وتستمر مدى الحياة لضمان جودة حياة أفضل للمصاب.
العلامات التحذيرية عند البالغين
رغم أن المرض يُشخص عادة عند الولادة، إلا أن البالغين المصابين يحتاجون لزيارة فورية للطبيب في حال ظهور أعراض “النخاع الشوكي المربوط”. وتتمثل هذه العلامات في ظهور ألم مفاجئ في الظهر، أو تدهور غير مبرر في القدرة على المشي، أو تغيرات جديدة في وظائف المثانة.
تؤكد الأبحاث الصادرة عن “كليفلاند كلينك” أن أي فقدان مفاجئ للقوة العضلية أو الإحساس يتطلب فحصاً بالرنين المغناطيسي لتقييم حالة الحبل الشوكي ومنع الضرر الدائم.
المؤشرات الحرجة لدى الرضع والأطفال
يجب مراقبة الرضيع المصاب بـ القيلة النخاعية السحائية بدقة تامة؛ فظهور علامات مثل جحوظ العينين، أو القيء المستمر، أو زيادة محيط الرأس بسرعة يشير لاستسقاء الدماغ.
كذلك، فإن صعوبة التغذية أو وجود صرير (صوت عالي عند التنفس) قد يكون مؤشراً على مضاعفات في جذع الدماغ تتطلب تدخلاً جراحياً طارئاً لتخفيف الضغط.
الاستشارات الوراثية والتخطيط للحمل المستقبلي
يُنصح الأزواج الذين رزقوا بطفل مصاب بـ القيلة النخاعية السحائية بزيارة طبيب علم الوراثة قبل التخطيط للحمل مرة أخرى لتقييم المخاطر النسبية وتحديد الجرعات الوقائية.
يتضمن هذا الإجراء الطبي إجراء فحوصات جينية شاملة للأبوين، ووضع خطة مكثفة لتناول مكملات حمض الفوليك بجرعات عالية (تصل لـ 4 ملغ يومياً) تحت إشراف تخصصي دقيق.
إن التدخل المبكر ليس مجرد رفاهية، بل هو ضرورة حتمية لتقليل التكاليف النفسية والجسدية المرتبطة بهذا الاضطراب المعقد، وبناء استراتيجية علاجية طويلة الأمد للأسر.
عوامل خطر الإصابة بـ القيلة النخاعية السحائية
تتداخل عدة عوامل بيئية وجينية تزيد من احتمالية ولادة جنين مصاب بـ القيلة النخاعية السحائية، ومن أبرز هذه العوامل ما يلي:
- العرق والجنس: تشير الإحصائيات الطبية إلى أن الإصابة بـ القيلة النخاعية السحائية أكثر شيوعاً لدى ذوي الأصول الهسبانية والبيض، كما أنها تظهر بنسبة أعلى قليلاً لدى الإناث مقارنة بالذكور.
- التاريخ العائلي: ترتفع نسبة المخاطر بشكل ملحوظ إذا سبق للوالدين إنجاب طفل مصاب بأحد عيوب الأنبوب العصبي، حيث تزداد فرصة تكرار الحالة في الأحمال اللاحقة.
- نقص الفولات الحاد: يُعد نقص فيتامين B9 (حمض الفوليك) قبل الحمل وفي الأسابيع الأولى منه العامل البيئي الأهم في فشل انغلاق القناة الشوكية للجنين.
- الأدوية المضادة للتشنجات: تناول أدوية الصرع، وخاصة حمض الفالبرويك، يتداخل مع قدرة الجسد على امتصاص الفولات، مما يرفع خطر الإصابة بـ القيلة النخاعية السحائية.
- السكري غير المسيطر عليه: تعاني النساء المصابات بداء السكري من النوع الأول أو الثاني من مخاطر مضاعفة إذا لم تكن مستويات الجلوكوز منتظمة تماماً قبل البدء في الحمل.
- السمنة المفرطة: وجود مؤشر كتلة جسم (BMI) يتجاوز 30 قبل الحمل يرتبط إحصائياً بزيادة حالات عيوب العمود الفقري الخلقية.
- فرط الحرارة: استخدام أحواض الاستحمام الساخنة أو الساونا، أو الإصابة بحمى شديدة في الثلث الأول من الحمل، قد يؤدي إلى اضطراب في نمو الأنبوب العصبي.
- العوامل الجينية المعقدة: تلعب الطفرات في الجينات المسؤولة عن استقلاب حمض الفوليك، مثل جين MTHFR، دوراً محورياً في قابلية الجنين للإصابة بـ القيلة النخاعية السحائية.
مضاعفات القيلة النخاعية السحائية
تمتد تأثيرات القيلة النخاعية السحائية لتشمل أجهزة متعددة في الجسم، مما يؤدي إلى تحديات صحية طويلة الأمد تشمل ما يلي:
- المشاكل العصبية: فقدان الوظائف الحركية والحسية تحت مستوى الفتحة الشوكية، مما قد يؤدي إلى شلل نصفي كلي أو جزئي.
- الاستسقاء الدماغي: يعاني أكثر من 80% من المصابين بـ القيلة النخاعية السحائية من تراكم السوائل في الدماغ، مما يتطلب تركيب صمام لتصريف السائل الشوكي.
- تشوه خياري من النوع الثاني: نزوح أجزاء من المخيخ وجذع الدماغ نحو القناة الشوكية، مما يسبب ضغطاً قد يؤدي لمشاكل في التنفس والبلع.
- التهابات المسالك البولية: نتيجة “المثانة العصبية”، حيث لا يفرغ المصاب مثانته بشكل كامل، مما يسبب التهابات متكررة قد تصل إلى الفشل الكلوي.
- الاضطرابات الهيكلية: تشمل تقوس العمود الفقري (الجنف)، وخلع الورك الولادي، وتشوهات القدمين، نتيجة ضعف العضلات المحيطة بالعظام.
- النخاع الشوكي المربوط: حالة يلتصق فيها النخاع الشوكي بـ القيلة النخاعية السحائية المرممة، مما يشد النخاع مع نمو الطفل ويؤدي لتدهور الوظائف العصبية.
- حساسية اللاتكس: يطور العديد من مرضى القيلة النخاعية السحائية حساسية مفرطة تجاه المطاط الطبيعي نتيجة التعرض المتكرر للمنتجات الطبية منذ الصغر.
- صعوبات التعلم: رغم أن معظم المصابين يتمتعون بذكاء طبيعي، إلا أن البعض قد يواجه تحديات في التركيز، والتنظيم، وحل المشكلات الرياضية.
- تقرحات الجلد: يؤدي فقدان الإحساس إلى عدم التنبه للجروح أو الحروق في الأطراف السفلية، مما يسبب قروحاً مزمنة صعبة الالتئام.
الوقاية من القيلة النخاعية السحائية
تعتمد الوقاية من القيلة النخاعية السحائية بشكل أساسي على الرعاية الاستباقية قبل التلقيح، ومن أهم الخطوات المتبعة:
- حمض الفوليك اليومي: يجب على كل امرأة في سن الإنجاب تناول 400 ميكروغرام من حمض الفوليك يومياً، حتى لو لم تكن تخطط للحمل فوراً.
- الجرعات العالية للمخاطر: في حال وجود إصابة سابقة بـ القيلة النخاعية السحائية في العائلة، تُنصح الأم بتناول 4000 ميكروغرام (4 ملغ) يومياً تحت إشراف طبي.
- ضبط مستويات السكر: الالتزام الصارم بتنظيم سكر الدم قبل الحمل يقلل بشكل كبير من احتمالية حدوث التشوهات العصبية للجنين.
- مراجعة الأدوية: يجب مناقشة كافة الأدوية المزمنة مع الطبيب لاستبدال العقاقير التي تزيد من مخاطر القيلة النخاعية السحائية ببدائل آمنة.
- تجنب الحرارة المرتفعة: الابتعاد عن الساونا وحمامات البخار الساخنة جداً خلال الأشهر الثلاثة الأولى من الحمل لحماية تطور الأنبوب العصبي.
- التغذية المتوازنة: الحرص على تناول الأطعمة المدعمة بالفولات مثل البقوليات، والخضروات الورقية الداكنة، والحمضيات، والحبوب الكاملة.
تشخيص القيلة النخاعية السحائية
يتم تشخيص القيلة النخاعية السحائية بدقة عالية خلال مرحلة الحمل عبر بروتوكولات فحص متطورة تضمن الاستعداد المبكر:
- فحص ألفا فيتوبروتين (AFP): يتم في الأسبوع 16-18 من الحمل؛ حيث تشير المستويات المرتفعة من هذا البروتين في دم الأم إلى وجود عيب في الأنبوب العصبي.
- الموجات فوق الصوتية (Ultrasound): يتيح السونار التفصيلي في الثلث الثاني من الحمل رؤية الفتحة في العمود الفقري وبروز الكيس السحائي بوضوح.
- الرنين المغناطيسي للجنين (Fetal MRI): يُستخدم للحصول على صور أكثر دقة للحبل الشوكي والدماغ لتحديد درجة شدة القيلة النخاعية السحائية.
- بزل السائل الأمنيوسي: في الحالات المشكوك بها، يتم سحب عينة من السائل المحيط بالجنين لفحص مستويات AFP للتأكد من التشخيص.
- الفحص البدني بعد الولادة: في الحالات التي لم تُشخص قبل الولادة، يظهر وجود الكيس على ظهر المولود علامة قطعية للإصابة بـ القيلة النخاعية السحائية.
- التصوير المقطعي (CT): يُجرى للمولود لتقييم مدى تضرر القناة الشوكية ووجود استسقاء في الدماغ فور الولادة.
علاج القيلة النخاعية السحائية
يهدف علاج القيلة النخاعية السحائية إلى حماية الأنسجة العصبية المكشوفة، ومنع العدوى، وتحسين القدرات الوظيفية للمصاب على المدى الطويل.
يوضح موقع HAEAT الطبي أن الخطة العلاجية هي رحلة مستمرة تتطلب تعاوناً بين جراحي الأعصاب، وأطباء العظام، وأخصائيي التأهيل لتحقيق أفضل النتائج.
تعديلات نمط الحياة والرعاية المنزلية
تتضمن الرعاية المنزلية لمرضى القيلة النخاعية السحائية الحفاظ على سلامة الجلد وفحصه يومياً بحثاً عن أي احمرار أو جروح غائبة الإحساس. كما يجب الالتزام ببرنامج غذائي غني بالألياف والسوائل لتسهيل حركة الأمعاء ومنع الإمساك المزمن الناتج عن تضرر الأعصاب.
التدخلات الدوائية والجراحية
تُعد الجراحة هي الحجر الزاوية في العلاج، حيث يتم إغلاق الفتحة الشوكية لإعادة الأعصاب إلى مكانها وحمايتها من التلف الإضافي والالتهابات البكتيرية.
الخيارات العلاجية للأطفال
يتم إجراء جراحة إغلاق القيلة النخاعية السحائية خلال 24 إلى 48 ساعة من الولادة، وفي بعض المراكز المتقدمة، تُجرى الجراحة والجنين لا يزال داخل الرحم (Fetal Surgery). أثبتت مدونة HAEAT الطبية أن التدخل الجراحي المبكر للجنين يقلل من الحاجة لتركيب صمامات الدماغ ويحسن القدرة على المشي لاحقاً.
التدبير الطبي للبالغين
يركز العلاج لدى البالغين على إدارة المضاعفات الثانوية مثل معالجة قروح الفراش العميقة، وإجراء عمليات جراحية لتعديل انحرافات العمود الفقري أو أوتار القدمين. كما تُستخدم الأدوية المرخية للعضلات لتقليل التشنجات التي قد تصيب الأطراف السفلية نتيجة تضرر النخاع الشوكي.
بروتوكولات التأهيل الحركي المتقدمة والعلاج الوظيفي
يبدأ العلاج الطبيعي لمرضى القيلة النخاعية السحائية منذ الطفولة المبكرة لتقوية العضلات المتبقية ومنع قصر الأوتار، مما يساعد في الحفاظ على أقصى قدر من الاستقلالية. يساعد العلاج الوظيفي المصابين على تعلم كيفية أداء مهام الحياة اليومية مثل الاستحمام وارتداء الملابس باستخدام أدوات مساعدة مخصصة.
دور التكنولوجيا الذكية والأجهزة التعويضية الحديثة
ساهمت التكنولوجيا في تحسين حياة مرضى القيلة النخاعية السحائية عبر توفير كراسي متحركة خفيفة الوزن وأجهزة تقويم العظام (Braces) المصممة بالطباعة ثلاثية الأبعاد. كما تبرز اليوم الهياكل الخارجية (Exoskeletons) كحلول واعدة لمساعدة المصابين بالشلل على الوقوف والمشي في بيئات خاضعة للرقابة.
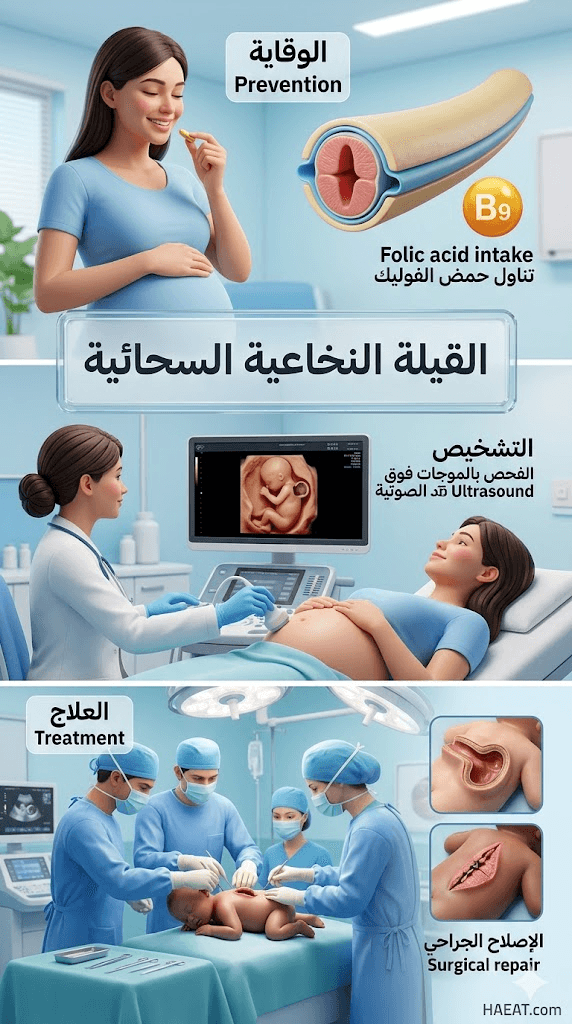
الطب البديل والقيلة النخاعية السحائية
على الرغم من أن القيلة النخاعية السحائية تتطلب تدخلاً طبياً وجراحياً جذرياً، إلا أن بعض الممارسات التكميلية قد تساعد في تحسين جودة الحياة، مع ضرورة الحذر من الادعاءات المضللة:
- المكملات الغذائية الداعمة: التركيز على فيتامين د والكالسيوم لتقوية العظام المعرضة للهشاشة نتيجة قلة الحركة لدى مصابي القيلة النخاعية السحائية.
- العلاج المائي (Hydrotherapy): يساعد الماء في تخفيف الثقل عن الأطراف، مما يسمح للمرضى بممارسة تمارين تقوية العضلات دون إجهاد المفاصل.
- الوخز بالإبر: قد يلجأ البعض إليه لتخفيف الآلام العصبية المزمنة المرتبطة بـ القيلة النخاعية السحائية، ولكن يجب استشارة جراح الأعصاب أولاً لتجنب مناطق الإصابة.
- العلاج بركوب الخيل (Hippotherapy): أثبتت مجلة حياة الطبية أن هذا النوع من العلاج يحسن التوازن والتنسيق الحركي لدى الأطفال المصابين بالصلب المشقوق.
- اليوجا المعدلة: تساعد تمارين الإطالة في الحفاظ على مرونة المفاصل ومنع التصلب العضلي الذي قد يرافق إصابات النخاع الشوكي.
- التحذير من العلاجات الزائفة: يجب الحذر تماماً من أي مراكز تدعي “علاج” القيلة النخاعية السحائية بالأعشاب أو الخلايا الجذعية غير المرخصة، حيث لا يوجد بديل للإدارة الطبية التقليدية.
الاستعداد لموعدك مع الطبيب
تتطلب إدارة حالة القيلة النخاعية السحائية فريقاً طبياً متعدداً والتزاماً دقيقاً بالمواعيد، إليك كيف يمكنك التحضير بشكل فعال:
ما الذي يمكنك فعله قبل الموعد؟
قم بتدوين كافة الملاحظات المتعلقة بالتغيرات الحركية أو الحسية، وجهز قائمة بجميع الأدوية والمكملات التي يتناولها المريض بـ القيلة النخاعية السحائية. كما يُنصح بإحضار نسخ من آخر صور الأشعة أو تقارير العمليات الجراحية السابقة لتسهيل المراجعة الطبية.
ما الذي تتوقعه من الطبيب المعالج؟
سيقوم الطبيب بإجراء فحص بدني شامل لتقييم القوة العضلية وردود الفعل العصبية، وقد يطلب فحوصات دورية لوظائف الكلى والمثانة. وفقاً لـ بوابة HAEAT الطبية، من المتوقع أن يناقش الطبيب معك خطة المتابعة طويلة الأمد والحاجة لأي تدخلات تقويمية جديدة.
دور مجموعات الدعم النفسي الرقمية والمجتمعية للوالدين
الانضمام لمجموعات الدعم يوفر للأهالي مساحة لتبادل الخبرات العملية حول كيفية التعامل اليومي مع القيلة النخاعية السحائية. توفر هذه المجموعات دعماً عاطفياً يقلل من وطأة العزلة، وتساعد في الوصول إلى موارد تعليمية وطبية قد لا تكون معروفة للجميع.
مراحل الشفاء من القيلة النخاعية السحائية
يجب إدراك أن الشفاء من القيلة النخاعية السحائية لا يعني التخلص من المرض، بل هو عملية مستمرة للتكيف والنمو:
- المرحلة الجراحية الفورية: تبدأ بإغلاق العيب الشوكي بعد الولادة مباشرة لمنع العدوى وحماية الأعصاب المكشوفة.
- مرحلة الطفولة المبكرة: التركيز على التدخل المبكر، والعلاج الطبيعي، ومراقبة تطور استسقاء الدماغ بدقة.
- مرحلة المدرسة: دمج الطفل في النظام التعليمي وتوفير الأجهزة المساعدة التي تدعم استقلاليته وحركته داخل الفصل الدراسي.
- مرحلة المراهقة: مراقبة نمو العمود الفقري ومنع تطور الجنف، مع البدء في تعليم المراهق كيفية إدارة العناية بالذات والقسطرة الذاتية.
- مرحلة البلوغ: الانتقال إلى رعاية البالغين، والتركيز على الصحة الإنجابية، والتوظيف، والاندماج الكامل في المجتمع كمواطن فاعل رغم تحديات القيلة النخاعية السحائية.
الأنواع الشائعة للقيلة النخاعية السحائية
تندرج القيلة النخاعية السحائية تحت مظلة “الصلب المشقوق”، ولكن هناك أنواعاً أخرى تختلف في حدتها:
- الصلب المشقوق الخفي (Spina Bifida Occulta): وهو النوع الأخف، حيث توجد فتحة صغيرة في العظام دون بروز للأعصاب أو النخاع.
- القيلة السحائية (Meningocele): يبرز كيس مملوء بالسائل عبر العمود الفقري، لكنه يحتوي فقط على الأغشية السحائية دون الأعصاب الشوكية.
- القيلة النخاعية السحائية: هي النوع الأكثر خطورة (موضوع مقالنا)، حيث يحتوي الكيس البارز على النخاع الشوكي والأعصاب التالفة.
التقنيات الجراحية الحديثة: جراحة الجنين داخل الرحم لإصلاح القيلة النخاعية السحائية
تعتبر جراحة الجنين قفزة نوعية في علاج القيلة النخاعية السحائية، حيث يتم فتح رحم الأم لإصلاح الخلل الشوكي قبل الولادة (عادة بين الأسبوعين 19 و26). تهدف هذه العملية إلى تقليل تعرض النخاع الشوكي للسائل السلوتي الضار، مما يحسن النتائج العصبية بشكل ملحوظ مقارنة بالجراحة بعد الولادة.
التأثيرات النفسية والاجتماعية وكيفية دعم المصابين بـ القيلة النخاعية السحائية
تتطلب الإصابة بـ القيلة النخاعية السحائية دعماً نفسياً يتجاوز الرعاية السريرية:
- تقدير الذات: مساعدة الطفل المصاب على بناء صورة إيجابية عن جسده والتركيز على قدراته بدلاً من إعاقته.
- التوعية المدرسية: تثقيف المعرلمين والطلاب حول طبيعة القيلة النخاعية السحائية لضمان بيئة تعليمية داعمة وخالية من التنمر.
- الدعم الأسري: تقديم الاستشارات النفسية للوالدين والإخوة للتعامل مع ضغوط الرعاية طويلة الأمد للمريض.
التغذية والمكملات الغذائية لدعم صحة المصابين بـ القيلة النخاعية السحائية
تلعب التغذية دوراً حاسماً في إدارة مضاعفات القيلة النخاعية السحائية:
تعتبر الألياف الغذائية ضرورية لمنع الإمساك المزمن الناتج عن المثانة والأمعاء العصبية. كما أن الحفاظ على وزن صحي يقلل الضغط على المفاصل والأطراف السفلية الضعيفة، مما يسهل الحركة واستخدام الكراسي المتحركة.
الإدارة طويلة الأمد للمثانة والأمعاء لدى مرضى القيلة النخاعية السحائية
تعد السيطرة على الإخراج أكبر تحدٍ يواجه مرضى القيلة النخاعية السحائية:
- القسطرة المتقطعة: تعليم المرضى كيفية تفريغ المثانة بانتظام لمنع ارتجاع البول وحماية الكلى من الفشل.
- برامج تنظيم الأمعاء: استخدام التحاميل أو الحقن الشرجية في مواعيد محددة لضمان انتظام الإخراج ومنع الحوادث المحرجة.
- العمليات الجراحية: في بعض الحالات، قد يتم إجراء جراحة “ميترافانوف” لخلق قناة لتفريغ المثانة بسهولة عبر السرة.
خرافات شائعة حول القيلة النخاعية السحائية
- الخرافة:القيلة النخاعية السحائية ناتجة دائماً عن أخطاء الأم أثناء الحمل.
- الحقيقة: هي خلل معقد؛ ورغم أهمية حمض الفوليك، إلا أن الجينات تلعب دوراً كبيراً لا يمكن التحكم فيه دائماً.
- الخرافة: جميع المصابين بـ القيلة النخاعية السحائية يعانون من تخلف عقلي.
- الحقيقة: الغالبية العظمى لديهم ذكاء طبيعي، ويحتاجون فقط لبيئة تدعم سرعات تعلمهم المختلفة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لكم هذه “الأسرار” لتعايش أفضل مع القيلة النخاعية السحائية:
- قاعدة الـ 30 دقيقة: إذا كان طفلك يستخدم كرسياً متحركاً، تأكد من تغيير وضعيته كل 30 دقيقة لمنع تقرحات الفراش.
- الصديق الخفي: اعتبر القسطرة “صديقاً” يحافظ على صحة كليتيك وليس عبئاً؛ الالتزام بها هو سر طول العمر للمصابين.
- الرياضة الممكنة: ابحث عن رياضات “البارالمبياد”؛ السباحة وكرة السلة للكراسي المتحركة ترفع من معنويات المصاب بـ القيلة النخاعية السحائية بشكل مذهل.
أسئلة شائعة (PAA)
هل يمكن للمصاب بـ القيلة النخاعية السحائية الإنجاب؟
نعم، يمكن لمعظم المصابين والمنصابات الإنجاب، ولكن يجب أن يتم ذلك تحت إشراف طبي دقيق لمتابعة وظائف الكلى وضغط الدم أثناء الحمل.
ما هو متوسط العمر المتوقع لمرضى القيلة النخاعية السحائية؟
بفضل الطب الحديث، يعيش معظم المصابين حياة طويلة حتى سن الشيخوخة، شريطة الالتزام الصارم بمتابعة وظائف الكلى ومنع الالتهابات.
هل تسبب القيلة النخاعية السحائية ألماً مزمناً؟
قد يعاني البعض من آلام عصبية، ولكن يتم إدارتها بنجاح عبر الأدوية المتخصصة وبرامج العلاج الطبيعي المكثفة.
الخاتمة
تعتبر القيلة النخاعية السحائية تحدياً طبياً كبيراً، ولكنها ليست نهاية الطريق. فمن خلال التدخل المبكر، والرعاية المتكاملة، ودعم المجتمع، يمكن للمصابين أن يعيشوا حياة مليئة بالإنجازات والاستقلالية.
نتمنى أن يكون هذا الدليل الشامل من بوابة HAEAT الطبية مرجعاً مفيداً لكل أسرة تواجه هذا الاضطراب، مع التأكيد دائماً على أن الأمل والعمل يسيران جنباً إلى جنب نحو مستقبل أفضل.