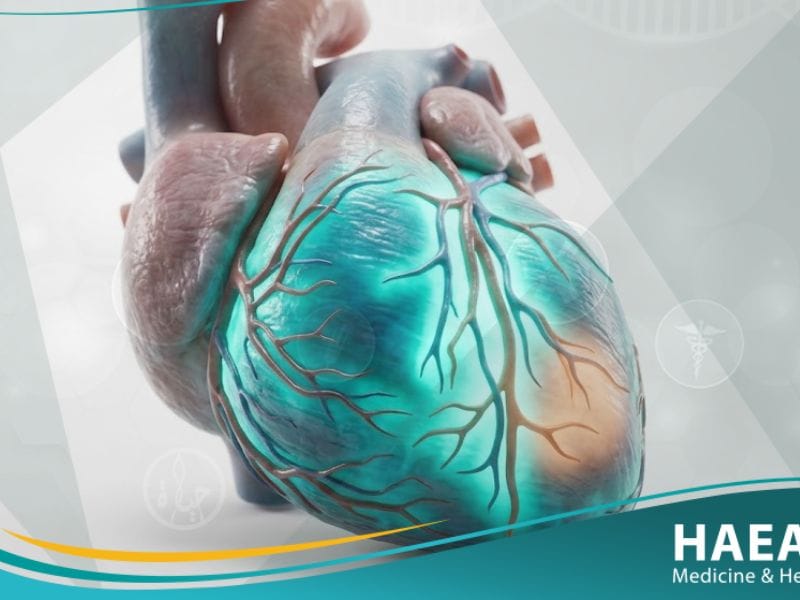
يُعد تشخيص الذبحة الصدرية (Angina Pectoris Diagnosis) الخطوة الأولى والأكثر أهمية في إنقاذ عضلة القلب من التلف الدائم النجم عن نقص التروية الدموية. يعتمد الأطباء في مدونة حياة الطبية على بروتوكولات دقيقة لتقييم كفاءة الشرايين التاجية، ويأتي اختبار الإجهاد بالثاليوم كأحد أدق الفحوصات النووية المتاحة حالياً.
يوفر هذا الإجراء صورة حيوية لتدفق الدم داخل أنسجة القلب، مما يساعد في التمييز بين الألم العابر والمخاطر الوشيكة للنوبات القلبية الحادة. تهدف هذه المقالة إلى تبسيط المسار التشخيصي المعقد وضمان فهمك الكامل لكل خطوة طبية تخضع لها.
ما هو تشخيص الذبحة الصدرية؟
يُعرف تشخيص الذبحة الصدرية طبياً بأنه عملية سريرية وتقنية تهدف إلى تحديد مدى كفاية تدفق الدم الحامل للأكسجين إلى عضلة القلب عبر الشرايين التاجية. يتم هذا الإجراء من خلال دمج التاريخ المرضي الدقيق للمريض مع نتائج الفحوصات الفيزيائية المتقدمة وتصوير الأوعية الدموية.
وفقاً لـ المعهد الوطني للصحة (NIH)، فإن هذا المسار لا يكتفي بإثبات وجود الألم، بل يسعى لتحديد نوع الذبحة سواء كانت مستقرة أو غير مستقرة. يُشير موقع حياة الطبي إلى أن دقة التشخيص تعتمد بشكل جذري على قدرة الطبيب على محاكاة مجهود القلب ومراقبة استجابته الحيوية في ظروف الضغط البدني.

أعراض تظهر عند تشخيص الذبحة الصدرية
تتنوع العلامات التي يبحث عنها المتخصصون أثناء عملية تشخيص الذبحة الصدرية، حيث لا تقتصر الأعراض على منطقة الصدر فقط، بل تشمل ما يلي:
- ألم الصدر الضاغط: الشعور بوجود ثقل أو ضغط شديد خلف عظمة القص، يشبه وضع جسم ثقيل فوق الصدر.
- الألم المنعكس (الرجيع): انتقال الشعور بالضيق أو الخدر إلى الكتف الأيسر، الذراعين، الرقبة، الفك السفلي، أو حتى الظهر.
- ضيق التنفس (Dyspnea): صعوبة ملحوظة في التقاط الأنفاس، خاصة عند بذل مجهود بدني بسيط أو التعرض لضغط نفسي.
- التعرق الغزير: خروج عرق بارد ومفاجئ لا يرتبط بدرجة حرارة الجو المحيط، وغالباً ما يصاحبه شحوب في الوجه.
- الغثيان والقيء: اضطرابات هضمية مفاجئة قد يخطئ البعض في اعتبارها تسمماً غذائياً، بينما هي إشارة لنقص تروية القلب.
- الإرهاق الشديد: شعور بالضعف العام والوهن غير المبرر الذي يمنع المريض من إكمال مهامه اليومية المعتادة.
- الدوار والدوخة: فقدان التوازن أو الشعور بخفة الرأس، مما قد يؤدي في بعض الحالات المتطورة إلى الإغماء.
- عسر الهضم القلبي: شعور بالحرقان في أعلى البطن يشبه ارتجاع المريء، لكنه يزداد مع الحركة ويقل مع الراحة.
أسباب الحاجة إلى تشخيص الذبحة الصدرية
تتمحور أسباب الحاجة إلى إجراء تشخيص الذبحة الصدرية حول أي اضطراب يعيق وصول الدم للقلب، ومن أهم هذه المسببات:
- تصلب الشرايين (Atherosclerosis): تراكم اللويحات الدهنية والكوليسترول على الجدران الداخلية للشرايين التاجية مما يؤدي لتضيقها.
- التشنج الوعائي: انقباض مفاجئ ومؤقت في جدران الشرايين، مما يقلل تدفق الدم حتى في غياب الانسدادات العضوية.
- تجلط الدم: تكون خثرات دموية فوق اللويحات المتصلبة، مما قد يغلق الشريان بشكل جزئي أو كلي مفاجئ.
- تضخم عضلة القلب: زيادة سمك جدار القلب مما يرفع حاجته للأكسجين بشكل يفوق قدرة الشرايين الحالية على التوريد.
- أمراض صمامات القلب: خاصة تضيق الصمام الأبهري، الذي يعيق تدفق الدم من القلب إلى باقي أجزاء الجسم.
- فقر الدم الشديد (Anemia): نقص الهيموجلوبين المسؤول عن حمل الأكسجين، مما يجعل الدم الواصل للقلب غير كافٍ وظيفياً.
- ارتفاع ضغط الدم المزمن: الذي يضع جهداً إضافياً مستمراً على عضلة القلب ويؤدي إلى تلف الأوعية الدموية الدقيقة.
- العيوب الخلقية: وجود تشوهات في تشريح الشرايين التاجية منذ الولادة تؤثر على كفاءة التروية الدموية.
متى تزور الطبيب؟
يتطلب تشخيص الذبحة الصدرية تدخلاً طبياً عاجلاً عند ظهور بوادر اضطراب في وظائف القلب، ولا ينبغي أبداً تجاهل آلام الصدر بحجة أنها ناتجة عن إجهاد عضلي أو غازات.
أولاً: عند البالغين
يجب التوجه فوراً لطلب الرعاية إذا كان ألم الصدر جديداً، أو إذا تغير نمط الألم المعتاد (أصبح أكثر حدة أو يستمر لفترة أطول). تؤكد توصيات كليفلاند كلينك أن الذبحة التي تظهر أثناء الراحة هي مؤشر خطر يستوجب الفحص الفوري لاستبعاد النوبة القلبية.
ثانياً: عند الأطفال
على الرغم من ندرة الذبحة الصدرية لدى الأطفال، إلا أن تشخيص الذبحة الصدرية يصبح ضرورياً إذا كان الطفل يعاني من عيوب خلقية في القلب ويشكو من ضيق تنفس مفاجئ أو إغماء أثناء اللعب والجري. يجب مراقبة أي زرقان في الشفاه أو الأظافر كعلامة لنقص الأكسجين.
ثالثاً: متى يكون اختبار الثاليوم هو الخيار التشخيصي الأول؟
يُقترح إجراء اختبار الإجهاد بالثاليوم كخيار أول في الحالات التي لا يعطي فيها تخطيط القلب الكهربائي التقليدي (ECG) نتائج حاسمة. يُعد هذا الفحص مثالياً للمرضى الذين يعانون من انسداد ضفيرة القلب اليسرى (LBBB) أو الذين خضعوا سابقاً لعمليات قلب مفتوح، حيث يوفر الثاليوم رؤية تشريحية ووظيفية لا يمكن للفحوصات البسيطة تقديمها.
(وفقاً لـ جمعية القلب الأمريكية (AHA)، فإن الدقة التشخيصية للتصوير النووي تتجاوز 85% في اكتشاف ضيق الشرايين التاجية الهام سريرياً).
عوامل خطر الإصابة والحاجة إلى تشخيص الذبحة الصدرية
تتداخل مجموعة من العوامل البيولوجية والسلوكية لتزيد من احتمالية الحاجة إلى تشخيص الذبحة الصدرية في سن مبكرة، وهي تشمل:
- التدخين بجميع أنواعه: يعمل النيكوتين على إتلاف البطانة الداخلية للشرايين، مما يسرع من عملية تصلبها وضيقها.
- مرض السكري: يؤدي ارتفاع سكر الدم المزمن إلى تضرر الأوعية الدموية الدقيقة والأعصاب المغذية للقلب.
- ارتفاع ضغط الدم: يسبب الضغط المستمر تيبس الشرايين، مما يجعل تشخيص الذبحة الصدرية أمراً شائعاً لدى هؤلاء المرضى.
- ارتفاع الكوليسترول الضار (LDL): يساهم في تكوين اللويحات الدهنية التي تسد مجرى الدم وتؤدي لنقص التروية.
- السمنة المفرطة: تزيد من الجهد المطلوب من القلب لضخ الدم، كما ترتبط غالباً باضطرابات التمثيل الغذائي.
- التاريخ العائلي: وجود إصابات مبكرة بأمراض القلب في الأقارب من الدرجة الأولى يرفع من مؤشر الخطر الجيني.
- التقدم في السن: تزداد احتمالية الحاجة إلى تشخيص الذبحة الصدرية مع تقدم العمر بسبب فقدان الشرايين لمرونتها الطبيعية.
- الخمول البدني: يؤدي نقص النشاط إلى ضعف عضلة القلب وتراكم الدهون الضارة في الدورة الدموية.
- الضغوط النفسية: الإجهاد المستمر يرفع مستويات الكورتيزول والأدرينالين، مما يؤثر سلباً على استقرار الشرايين التاجية.
مضاعفات تشخيص الذبحة الصدرية
إهمال البدء في إجراءات تشخيص الذبحة الصدرية عند ظهور الأعراض قد يؤدي إلى عواقب صحية وخيمة تهدد الحياة، منها:
- النوبة القلبية (Myocardial Infarction): انسداد كامل للشريان التاجي يؤدي إلى موت جزء من أنسجة عضلة القلب.
- فشل القلب الاحتقاني: ضعف قدرة القلب على ضخ الدم بفعالية للجسم نتيجة نقص التروية المزمن.
- اضطراب نظم القلب (Arrhythmia): خلل في الإشارات الكهربائية للقلب قد يؤدي إلى خفقان سريع أو توقف مفاجئ.
- الذبحة الصدرية غير المستقرة: تحول الألم إلى حالة غير متوقعة تحدث حتى أثناء الراحة، وهي مقدمة لنوبة قلبية.
- تلف صمامات القلب: ناتج عن نقص التروية في العضلات الحليمية التي تتحكم في عمل الصمامات الحيوية.
الوقاية من الحاجة إلى تشخيص الذبحة الصدرية
تعتمد الوقاية الفعالة التي يوصي بها موقع HAEAT الطبي على تغييرات جذرية في أسلوب الحياة لتقليل فرص اللجوء لـ تشخيص الذبحة الصدرية:
- الالتزام بنظام “داش” (DASH): التركيز على الفواكه، الخضروات، والحبوب الكاملة مع تقليل الأملاح والدهون المشبعة.
- ممارسة الرياضة الهوائية: المشي السريع لمدة 30 دقيقة يومياً يساعد في تقوية عضلة القلب وتحسين مرونة الأوعية.
- الإقلاع الفوري عن التبغ: يعتبر التوقف عن التدخين أهم خطوة لخفض مخاطر أمراض الشرايين التاجية بنسبة 50% خلال عام.
- التحكم في الوزن: الحفاظ على مؤشر كتلة جسم (BMI) ضمن النطاق الطبيعي يقلل الحمل الميكانيكي على القلب.
- الفحص الدوري الشامل: مراقبة مستويات ضغط الدم والسكر والكوليسترول بشكل سنوي لاكتشاف أي خلل مبكراً.
- إدارة التوتر: ممارسة تقنيات الاسترخاء مثل التنفس العميق أو التأمل لتقليل الضغط على الجهاز الدوري.
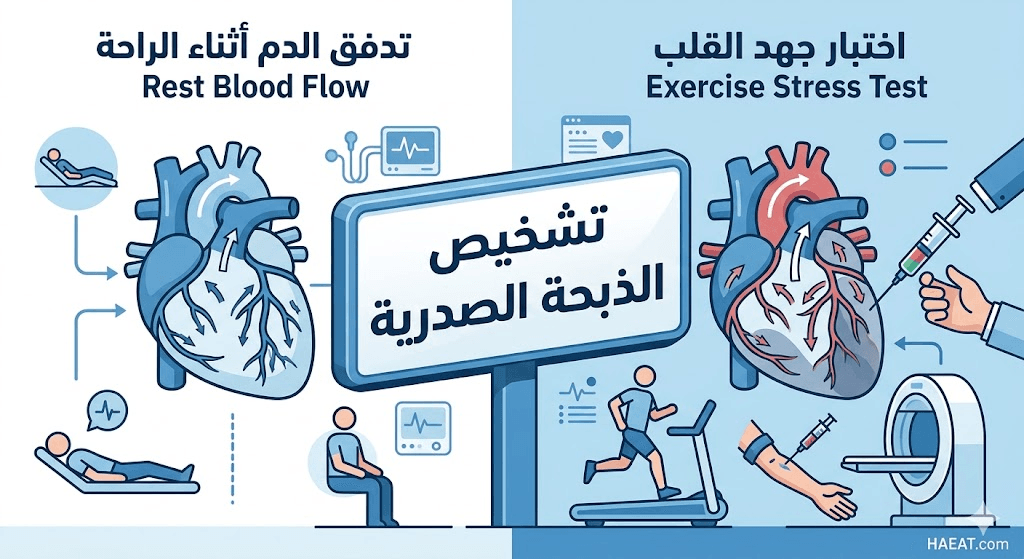
طرق تشخيص الذبحة الصدرية
تتضمن رحلة تشخيص الذبحة الصدرية سلسلة من الاختبارات المتطورة التي تهدف إلى رسم خريطة دقيقة لتروية القلب:
- تخطيط القلب الكهربائي (ECG): يسجل النشاط الكهربائي للقلب للبحث عن أي علامات تشير إلى نقص الأكسجين في العضلة.
- اختبار الجهد البدني: مراقبة القلب أثناء ممارسة النشاط على جهاز المشي لمعرفة متى وكيف تظهر أعراض الذبحة.
- اختبار الإجهاد بالثاليوم: يتم حقن مادة مشعة (Thallium-201) في الوريد لتصوير توزيع الدم في القلب أثناء الجهد والراحة.
- تصوير القلب بالأشعة المقطعية (CT): يساعد في الكشف عن تراكم الكالسيوم والانسدادات في الشرايين التاجية بدقة عالية.
- قسطرة القلب (Angiogram): إجراء تداخلي يتم فيه حقن صبغة داخل الشرايين لرؤية الانسدادات مباشرة عبر الأشعة السينية.
- تحاليل الإنزيمات القلبية: فحص بروتينات معينة (مثل التروبونين) في الدم تزداد مستوياتها عند حدوث تلف في القلب.
- أشعة الرنين المغناطيسي للقلب (MRI): توفر صوراً تفصيلية لهيكل القلب ووظيفته دون التعرض للأشعة المؤينة.
(وفقاً لـ جونز هوبكنز للطب، فإن دمج التصوير النووي مع اختبار الجهد يزيد من حساسية تشخيص الذبحة الصدرية لمرضى انسداد الشرايين المتعددة).
العلاج بعد تشخيص الذبحة الصدرية
يهدف البروتوكول العلاجي بعد تشخيص الذبحة الصدرية إلى تقليل تكرار النوبات ومنع حدوث المضاعفات الخطيرة.
تغييرات نمط الحياة والعلاجات المنزلية
يؤكد الخبراء في مدونة HAEAT الطبية أن العلاج يبدأ من المنزل عبر تجنب المجهود البدني المفاجئ في الطقس البارد، وتقسيم الوجبات الكبيرة إلى وجبات صغيرة خفيفة لتجنب إجهاد القلب أثناء الهضم. كما يُنصح المريض بحمل أقراص “النيتروجليسرين” دائماً لاستخدامها عند الضرورة القصوى تحت إشراف طبي.
العلاجات الدوائية
- للبالغين: يتم وصف حاصرات بيتا (Beta-blockers) لتقليل معدل ضربات القلب، ومثبطات الإنزيم المحول للأنجيوتنسين (ACE inhibitors) لتوسيع الأوعية وتخفيف الضغط.
- لمرضى الحالات المزمنة: الالتزام بالستاتينات (Statins) لخفض الكوليسترول، ومسيلات الدم مثل الأسبرين لمنع تكون الجلطات التي قد تعيق تشخيص الذبحة الصدرية المستقر وتحوله لحالة حادة.
دور نتائج فحص الثاليوم في تحديد ضرورة القسطرة القلبية
تعتبر نتائج اختبار الثاليوم حاسمة في اتخاذ قرار التدخل الجراحي؛ فإذا أظهر الفحص وجود “عجز تروية عكوس” (Reversible defect)، فهذا يعني أن الأنسجة لا تزال حية ويمكن إنقاذها عبر عملية توسيع الشرايين أو تركيب الدعامات (Stents). أما في حالات الندوب الدائمة، فقد يتجه الأطباء لمسارات علاجية أخرى.
بروتوكول العلاج الهجين
يعتمد هذا البروتوكول الحديث على الدمج بين العلاج الدوائي المكثف والتدخل المحدود بالبالون. يتم استخدامه بشكل خاص عندما يُظهر تشخيص الذبحة الصدرية وجود ضيق في عدة فروع شريانية، مما يوفر للمريض جودة حياة أفضل مع تقليل مخاطر العمليات الكبرى مثل جراحة القلب المفتوح.
الطب البديل وتشخيص الذبحة الصدرية
على الرغم من أن تشخيص الذبحة الصدرية يتطلب بروتوكولات طبية صارمة، إلا أن هناك ممارسات تكميلية قد تدعم صحة الشرايين التاجية، بشرط استشارة الطبيب في مجلة حياة الطبية قبل البدء بها:
- أحماض أوميغا 3 الدهنية: تساعد في تقليل مستويات الدهون الثلاثية والالتهابات في الأوعية الدموية.
- المغنيسيوم: يلعب دوراً حيوياً في استرخاء العضلات الملساء في الشرايين، مما قد يقلل من حدة التشنجات الوعائية.
- الثوم (Garlic): تشير بعض الدراسات إلى قدرته الطفيفة على تحسين مرونة الشرايين وخفض ضغط الدم المرتفع.
- الإنزيم المساعد Q10: ضروري لإنتاج الطاقة في خلايا عضلة القلب، وقد يفيد المرضى الذين يتناولون أدوية الستاتينات.
- تقنيات الاسترخاء (Yoga & Meditation): تعمل على خفض استثارة الجهاز العصبي السمبثاوي، مما يقلل من نوبات الذبحة الناتجة عن التوتر.
- الكارنيتين (L-carnitine): قد يساعد في تحسين قدرة مريض الذبحة على ممارسة التمارين دون الشعور بالألم بسرعة.
الاستعداد لموعدك مع الطبيب
تعتبر التحضيرات الأولية ركيزة أساسية لضمان دقة تشخيص الذبحة الصدرية، خاصة عند الخضوع لاختبارات الجهد النووي.
ماذا تفعل قبل الموعد؟
يجب الامتناع تماماً عن تناول أي مشروبات تحتوي على الكافيين (قهوة، شاي، مشروبات طاقة) لمدة 24 ساعة قبل فحص الثاليوم، لأن الكافيين يتداخل مع المادة المحفزة للإجهاد. كما يُنصح بالصيام لمدة 4 إلى 6 ساعات قبل الفحص لضمان جودة التصوير.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بمراجعة تاريخك العائلي بدقة وسؤالك عن المحفزات التي تسبب الألم (الحركة، الانفعال، أو تناول وجبات دسمة). سيتضمن الفحص الجسدي قياس الضغط في كلا الذراعين وفحص نبضات الشرايين المحيطية للتأكد من شمولية عملية تشخيص الذبحة الصدرية.
كيف تستخدم تطبيقات التتبع الصحي لتقديم تقرير دقيق؟
تعتبر البيانات المسجلة عبر الساعات الذكية (مثل معدل ضربات القلب وقت الألم وتخطيط القلب المحمول) أدوات ثانوية قوية. يمكن للمريض تزويد الطبيب بتقرير رقمي يوضح العلاقة بين النشاط البدني المسجل وظهور الأعراض، مما يسرع من مسار تشخيص الذبحة الصدرية.
مراحل الشفاء بعد تشخيص الذبحة الصدرية
الشفاء هنا لا يعني اختفاء المرض تماماً، بل السيطرة على الأعراض ومنع التدهور بعد إتمام إجراءات تشخيص الذبحة الصدرية:
- المرحلة الأولى (التثبيت): الالتزام الصارم بالأدوية الموسعة للشرايين ومسيلات الدم لضمان استقرار حالة التروية.
- المرحلة الثانية (التأهيل القلبي): البدء في برنامج رياضي تحت إشراف طبي لزيادة قدرة القلب على تحمل المجهود تدريجياً.
- المرحلة الثالثة (التعديل الغذائي): التحول الكامل لنظام غذائي قليل الصوديوم والدهون المشبعة لمنع تكون لويحات جديدة.
- المرحلة الرابعة (المراقبة المستمرة): إجراء فحوصات دورية كل 6 أشهر لمتابعة كفاءة العلاج والتأكد من عدم تطور الانسدادات.
الأنواع الشائعة لتشخيص الذبحة الصدرية
تختلف استراتيجية العلاج بناءً على نوع المرض الذي يتم اكتشافه خلال رحلة تشخيص الذبحة الصدرية:
- الذبحة الصدرية المستقرة: النوع الأكثر شيوعاً، وتحدث بنمط متوقع عند بذل مجهود وتزول مع الراحة أو النيتروجليسرين.
- الذبحة الصدرية غير المستقرة: حالة طارئة تحدث فجأة وبدون سابق إنذار، وتعتبر مؤشراً خطيراً لنوبة قلبية وشيكة.
- ذبحة برينزميتال (المتغيرة): تحدث عادة أثناء الراحة أو في ساعات الصباح الباكر بسبب تشنج مفاجئ في الشريان التاجي.
- الذبحة الصدرية للأوعية الدقيقة: ناتجة عن خلل في الشرايين الصغيرة جداً التي تغذي القلب، وغالباً ما تصيب النساء أكثر من الرجال.
التطور التقني لاختبار الثاليوم في تشخيص أمراض القلب
تطورت تقنيات تشخيص الذبحة الصدرية عبر التصوير النووي بشكل مذهل؛ حيث انتقلنا من الصور التقليدية ثنائية الأبعاد إلى تقنية (SPECT) التي توفر مقاطع عرضية دقيقة لعضلة القلب. تسمح هذه التقنية للأطباء في بوابة HAEAT الطبية بتحديد حجم منطقة نقص التروية بدقة متناهية، مما يساعد في المفاضلة بين العلاج الدوائي والتدخل الجراحي.
النظام الغذائي والتحضيرات الدوائية الدقيقة قبل فحص الجهد النووي
- تجنب الشوكولاتة: تحتوي على مادة التيوبرومين التي قد تؤثر على نتائج فحص الثاليوم.
- إيقاف حاصرات بيتا: قد يطلب الطبيب إيقافها مؤقتاً (قبل 48 ساعة) للسماح للقلب بالوصول لمعدل الجهد المطلوب.
- تجنب أدوية الربو: بعض بخاخات الربو قد تزيد من معدل ضربات القلب بشكل يؤثر على جودة تشخيص الذبحة الصدرية.
- شرب الماء بكثرة: بعد الفحص، يُنصح بشرب لترين من الماء لمساعدة الكلى على طرح المادة المشعة من الجسم بسرعة.
التأثير النفسي والقلق المرتبط بإجراء فحوصات القلب النووية
يعد القلق من التعرض للمواد المشعة (مثل الثاليوم) عائقاً نفسياً لبعض المرضى. من المهم توضيح أن الجرعة الإشعاعية المستخدمة في تشخيص الذبحة الصدرية ضئيلة جداً وتكاد تعادل الإشعاع الطبيعي الذي يتعرض له الإنسان خلال عام. إدارة هذا القلق عبر جلسات التوعية تساهم في الحصول على نتائج فحص أكثر دقة واستقراراً.
مستقبل التصوير النووي للقلب: دور الذكاء الاصطناعي
- التحليل التلقائي للصور: استخدام خوارزميات التعلم العميق لاكتشاف أدق العيوب في تروية القلب التي قد تخفى على العين البشرية.
- تقليل الجرعات الإشعاعية: تقنيات إعادة بناء الصورة بالذكاء الاصطناعي تسمح بالحصول على صور عالية الجودة بجرعة ثاليوم أقل.
- التنبؤ بالمخاطر: قدرة الذكاء الاصطناعي على ربط نتائج تشخيص الذبحة الصدرية بالبيانات التاريخية للمريض لتوقع احتمالية الإصابة بنوبات قلبية في المستقبل.
خرافات شائعة حول تشخيص الذبحة الصدرية
- الخرافة: “الذبحة الصدرية تصيب كبار السن فقط”.
- الحقيقة: بفضل أنماط الحياة الحديثة، نرى الحاجة لـ تشخيص الذبحة الصدرية لدى فئات شبابية تعاني من السمنة والتدخين.
- الخرافة: “إذا لم تشعر بألم في الصدر، فأنت لست مصاباً بالذبحة”.
- الحقيقة: مرضى السكري قد يعانون من “نقص التروية الصامت”، حيث تظهر عليهم أعراض مثل ضيق التنفس أو التعب الشديد فقط.
- الخرافة: “اختبار الثاليوم يجعلك مشعاً لعدة أيام”.
- الحقيقة: المادة المشعة تتلاشى من الجسم خلال ساعات قليلة، ولا تشكل خطراً على المحيطين بك.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- قاعدة الـ 5 دقائق: إذا استمر ألم الصدر لأكثر من 5 دقائق ولم يستجب للراحة أو النيتروجليسرين، اتصل بالطوارئ فوراً.
- سجل آلامك: احتفظ بمذكرة صغيرة تدون فيها وقت ظهور الألم وماذا كنت تفعل حينها؛ هذا السجل كنز معلومات للطبيب أثناء تشخيص الذبحة الصدرية.
- لا تتوقف عن الدواء: حتى لو شعرت بتحسن كبير، التوقف المفاجئ عن أدوية القلب قد يؤدي إلى ذبحة ارتدادية خطيرة.
- تجنب التغيرات المفاجئة: لا تنتقل من مكان دافئ إلى طقس بارد فجأة دون تغطية فمك وأنفك؛ فالهواء البارد يسبب تشنج الشرايين التاجية.
أسئلة شائعة (PAA)
كم تستغرق عملية تشخيص الذبحة الصدرية عبر اختبار الثاليوم؟
يستغرق الفحص عادة ما بين 3 إلى 4 ساعات، حيث يتم التصوير على مرحلتين: مرحلة الإجهاد ومرحلة الراحة، للسماح للمادة المشعة بالتوزع بشكل كامل في عضلة القلب.
هل فحص الثاليوم مؤلم؟
الفحص نفسه غير مؤلم إطلاقاً، الإزعاج الوحيد قد يتمثل في وخزة الإبرة عند حقن المادة المشعة، أو الشعور بالإرهاق أثناء ممارسة المجهود على جهاز المشي.
ما مدى دقة تشخيص الذبحة الصدرية بالاختبار النووي؟
تعتبر دقة اختبار الثاليوم عالية جداً وتتراوح بين 85% إلى 90%، وهي تتفوق بمراحل على اختبار الجهد التقليدي الذي لا يعتمد على التصوير النووي.
الخاتمة
يعد الوصول إلى تشخيص الذبحة الصدرية الدقيق حجر الزاوية في حماية قلبك من المخاطر المستقبلية. بفضل التطورات الكبيرة في الطب النووي، أصبح اختبار الثاليوم يوفر رؤية غير مسبوقة لصحة الشرايين، مما يمنح الأطباء والمرضى على حد سواء خارطة طريق واضحة نحو الشفاء والاستقرار الصحي.