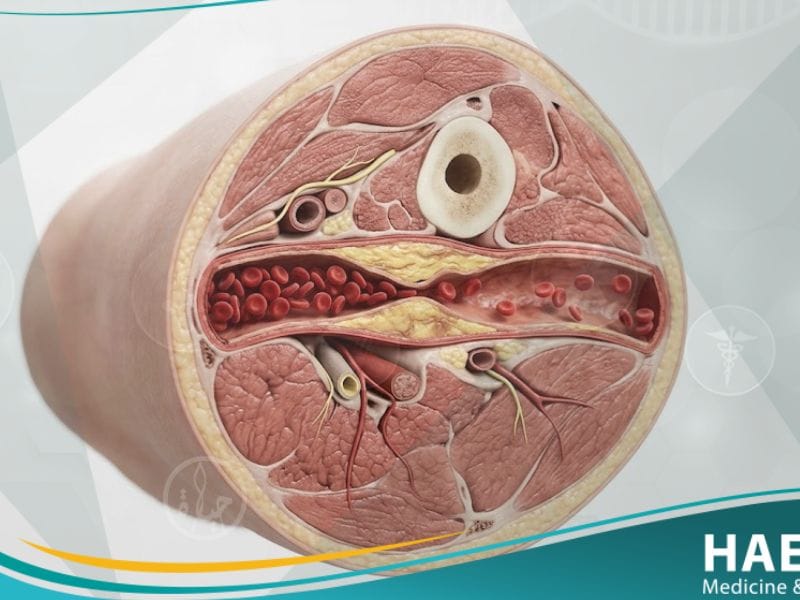
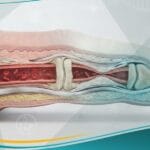
يُعد مرض الاوعية الدموية المحيطية (Peripheral Vascular Disease – PVD) من الحالات السريرية المعقدة التي تؤثر على كفاءة الدورة الدموية في الأطراف، وغالباً ما يُشار إليه كمؤشر مبكر لأمراض القلب التاجية الخطيرة. وتوضح مدونة حياة الطبية أن هذا الاضطراب لا يقتصر على كبار السن فحسب، بل يمتد ليشمل فئات عمرية متنوعة نتيجة التغيرات في نمط الحياة العصري والغذائي.
يعرف مرض الأوعية الدموية المحيطية بأنه تضيق أو انسداد في الأوعية الدموية الموجودة خارج القلب والدماغ، مما يعيق تدفق الدم المحمل بالأكسجين إلى الساقين والذراعين بشكل كافٍ. ويؤدي هذا القصور في التروية إلى ظهور مجموعة من الأعراض السريرية التي تبدأ بالألم البسيط أثناء الحركة وتصل في الحالات المتقدمة إلى خطر فقدان الأطراف.
ما هو مرض الأوعية الدموية المحيطية؟
يُعرف مرض الاوعية الدموية المحيطية طبياً بأنه اضطراب دوراني بطيء وتقدمي يحدث نتيجة تضيق أو تشنج في الأوعية الدموية (الشرايين والأوردة) البعيدة عن القلب. ووفقاً لتقارير المعهد الوطني للقلب والرئة والدم (NHLBI)، فإن هذا المرض يشمل جميع الاضطرابات التي تؤثر على تدفق الدم في الأطراف، بما في ذلك النوع الوظيفي والنوع العضوي الناتج عن التغيرات الهيكلية في جدران الأوعية.
يشير موقع حياة الطبي إلى أن النوع الأكثر شيوعاً هو اعتلال الشرايين المحيطية، والذي يحدث أساساً بسبب تراكم اللويحات الدهنية (تصلب الشرايين) داخل جدران الوعاء الدموي. هذا التراكم لا يقلل من قطر الوعاء فحسب، بل يقلل أيضاً من مرونته، مما يجعل العضلات تعاني من “جوع الأكسجين” خاصة عند زيادة الطلب البدني، وهو ما يفسر الشعور بالثقل والألم.
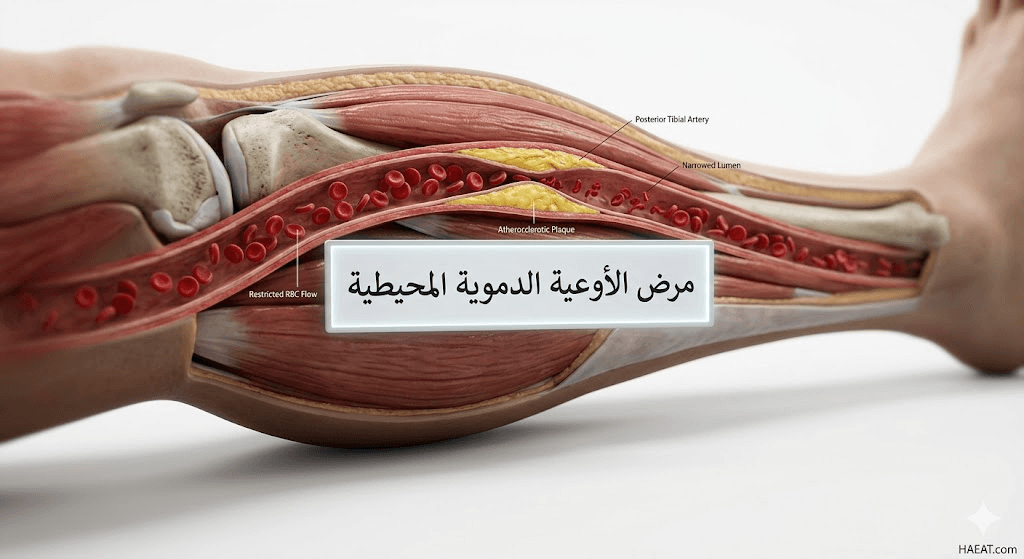
أعراض مرض الأوعية الدموية المحيطية
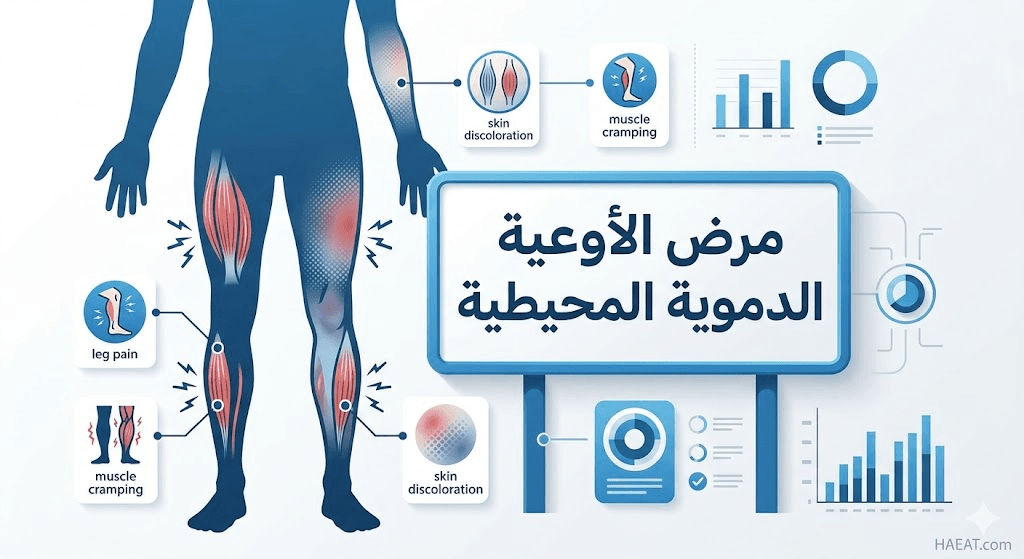
تتنوع الأعراض السريرية التي ترافق مرض الأوعية الدموية المحيطية بناءً على درجة الانسداد وموقعه، وتتلخص أهم هذه العلامات في النقاط التالية:
- العرج المتقطع (Intermittent Claudication): وهو العرض الأكثر تميزاً، حيث يشعر المريض بآلام تشنجية في عضلات الربلة (بطة الساق) أو الفخذ أو الأرداف أثناء المشي أو ممارسة الرياضة، وتختفي هذه الآلام عادةً بعد دقائق قليلة من الراحة.
- خدر وضعف الساقين: الشعور الدائم بالثقل أو “التنميل” في الأطراف السفلية، مما قد يؤثر على التوازن أثناء الحركة.
- تغيرات درجة الحرارة: برودة ملحوظة في إحدى القدمين أو الساقين عند مقارنتها بالطرف الآخر أو ببقية الجسم.
- تغير لون الجلد: قد يبدو الجلد على الساقين شاحباً، أو مائلاً للزرقة (Cyanosis)، أو حتى أحمر داكناً عند تدلي الساقين.
- تساقط شعر الساقين: ملاحظة بطء نمو الشعر على القدمين والساقين أو سقوطه تماماً نتيجة نقص التروية المزمن.
- بطء نمو أظافر القدمين: تصبح الأظافر سميكة، هشة، وتنمو بمعدل أبطأ من المعتاد.
- التقرحات غير الملتئمة: ظهور جروح أو قروح على أصابع القدم أو القدمين أو الساقين تستغرق وقتاً طويلاً جداً للشفاء أو لا تلتئم أبداً.
- الضعف الجنسي: لدى الرجال، قد يكون العجز الجنسي علامة مبكرة على وجود اضطراب في الأوعية الدموية المحيطية.
- نبض ضعيف أو غائب: صعوبة في تحسس النبض في القدمين أو خلف الركبة عند الفحص السريري.
- ألم الراحة (Rest Pain): في المراحل المتقدمة، يشعر المريض بألم حارق في القدمين حتى أثناء النوم، وغالباً ما يضطر لتدلية قدميه من السرير لتخفيف الألم بفعل الجاذبية.
أسباب مرض الأوعية الدموية المحيطية
تتعدد المسببات الكامنة وراء الإصابة بـ مرض الأوعية الدموية المحيطية، إلا أن العملية الفيزيولوجية المرضية الأساسية تظل مرتبطة بخلل كفاءة الوعاء الناقل، وتتمثل الأسباب في:
- تصلب الشرايين (Atherosclerosis): هو المسبب الرئيسي لأكثر من 90% من الحالات، حيث تترسب الكوليسترول والدهون والكالسيوم على جدران الشرايين مكونة “لويحات” تضيق المجرى الدموي.
- التهاب الأوعية الدموية (Vasculitis): يمكن أن تؤدي الأمراض المناعية التي تسبب التهاباً في جدران الشرايين إلى تضيقها بشكل دائم أو مؤقت.
- الإصابات الجسدية: التعرض لحوادث أو كسور شديدة قد يؤدي إلى تلف مباشر في بنية الأوعية الدموية المحيطية.
- التشنج الوعائي: في بعض الحالات الوظيفية، تنقبض الأوعية الدموية بشكل مفاجئ نتيجة التعرض للبرد الشديد أو التوتر (مثل ظاهرة رينود).
- العيوب الخلقية: قد يولد بعض الأفراد بأوعية دموية ضيقة أو غير طبيعية في الأطراف.
- التغيرات الهرمونية والالتهابية: تلعب بعض العوامل الحيوية دوراً في تحفيز سماكة جدران الأوعية وتقليل تدفق الدم.
متى تزور الطبيب؟
يعد الكشف المبكر عن مرض الأوعية الدموية المحيطية حجر الزاوية في تجنب المضاعفات الكارثية مثل الغرغرينا. لذا، يجب عدم تجاهل آلام الساقين واعتبارها مجرد “علامة على الشيخوخة”.
أولاً: العلامات التحذيرية عند البالغين
يجب على البالغين، خاصة من تجاوزوا سن الخمسين، استشارة مختص فوراً إذا لاحظوا ألم الساق الذي يقطع مسافات مشيهم المعتادة. ويؤكد موقع HAEAT الطبي أن ظهور قروح في القدم لا تلتئم خلال أسبوع أو أسبوعين يستوجب فحصاً فورياً لمستوى التروية الدموية، حيث أن مرضى السكري قد لا يشعرون بالألم نتيجة اعتلال الأعصاب، مما يجعل “العلامات البصرية” هي الدليل الوحيد.
ثانياً: الحالات النادرة لدى الأطفال والشباب
على الرغم من ندرة إصابة الأطفال بـ مرض الأوعية الدموية المحيطية الناتج عن التصلب، إلا أن ظهور علامات مثل برودة الأطراف الدائمة، أو تشنج العضلات غير المبرر أثناء اللعب، قد يشير إلى اضطرابات وعائية خلقية أو التهابية (مثل مرض تاكاياسو). في هذه الحالات، يجب تقييم النبض المحيطي من قبل طبيب أطفال متخصص في أمراض القلب والأوعية.
ثالثاً: دور تقنيات الفرز الرقمي في تحديد استعجالية الحالة
تساهم التكنولوجيا الحديثة اليوم في تسريع اتخاذ القرار الطبي. تشير الأبحاث المنشورة في دورية (Lancet) إلى أن استخدام تطبيقات التحليل الرقمي للصور (Digital Image Analysis) يمكن أن يساعد المرضى في تصوير التقرحات وإرسالها للمراكز المتخصصة لتقييم مدى خطورتها. هذا النوع من الفرز الرقمي يقلل من التأخير في علاج الحالات الحرجة من مرض الاوعية الدموية المحيطية التي تتطلب تدخلاً جراحياً فورياً لإنقاذ الطرف.
عوامل خطر الإصابة بـ مرض الاوعية الدموية المحيطية
تتكاتف مجموعة من العوامل البيولوجية والسلوكية لتسريع وتيرة تضيق الشرايين، مما يزيد من احتمالية الإصابة بـ مرض الأوعية الدموية المحيطية. وتصنف هذه العوامل كالتالي:
- التدخين: يُعد العامل الأكثر تدميراً، حيث تؤدي المواد الكيميائية في التبغ إلى إصابة البطانة الداخلية للأوعية (Endothelium)، مما يسهل تراكم اللويحات. المدخنون معرضون للإصابة بـ مرض الأوعية الدموية المحيطية بمعدل 4 أضعاف غير المدخنين.
- داء السكري: يؤدي ارتفاع سكر الدم المزمن إلى تلف جدران الأوعية الدموية الدقيقة والكبيرة، كما يغير من لزوجة الدم، مما يجعل مرضى السكري الفئة الأكثر عرضة لمضاعفات البتر.
- ارتفاع ضغط الدم: يضع الضغط المستمر إجهاداً ميكانيكياً على الشرايين، مما يؤدي إلى زيادة سمك جدرانها وفقدان مرونتها الطبيعية.
- ارتفاع الكوليسترول والدهون الثلاثية: تساهم المستويات العالية من الكوليسترول الضار (LDL) بشكل مباشر في بناء الترسبات الشحمية التي تسبب الانسداد.
- التقدم في السن: تزداد نسبة الإصابة بشكل ملحوظ بعد سن الخمسين، حيث تفقد الأوعية قدرتها الفطرية على التوسع والترميم.
- التاريخ العائلي: تلعب الوراثة دوراً في تحديد كفاءة النظام الوعائي وميل الجسم لتكوين اللويحات الدهنية في وقت مبكر.
- السمنة المفرطة: تزيد الأنسجة الدهنية من مستويات الالتهاب العام في الجسم، مما يحفز التغيرات الوعائية المرضية.
- ارتفاع مستويات الهوموسيستين: وهو حمض أميني يرتبط ارتفاعه في الدم بزيادة مخاطر تلف الشرايين الطرفية.
مضاعفات مرض الأوعية الدموية المحيطية
إذا لم يتم التعامل مع مرض الأوعية الدموية المحيطية بجدية في مراحله الأولى، فقد يؤدي ذلك إلى سلسلة من النتائج السريرية الخطيرة التي تهدد الحياة والطرف معاً:
- نقص التروية الحاد للطرف (Critical Limb Ischemia): وهي حالة طارئة تتوقف فيها التروية تماماً، مما يؤدي إلى ألم شديد مستمر، وتقرحات جلدية عميقة.
- الغرغرينا (Gangrene): موت أنسجة الطرف نتيجة الانقطاع التام للأكسجين، وغالباً ما تبدأ من أصابع القدمين وتنتقل للأعلى.
- البتر (Amputation): في حال وصول الأنسجة لمرحلة التموت غير القابل للاسترداد، يصبح البتر الجراحي هو الحل الوحيد لمنع انتشار العدوى إلى بقية الجسم.
- النوبات القلبية والسكتات الدماغية: بما أن تصلب الشرايين عملية جهازية، فإن وجود مرض الأوعية الدموية المحيطية يعد مؤشراً قوياً على وجود انسدادات مماثلة في شرايين القلب والدماغ.
- العدوى الجهازية (Sepsis): القروح المفتوحة الناتجة عن نقص التروية تصبح بوابة للبكتيريا، مما قد يؤدي إلى تسمم الدم القاتل.
الوقاية من مرض الأوعية الدموية المحيطية
تؤكد مجلة حياة الطبية أن الوقاية الأولية هي استثمار طويل الأمد في صحة الجهاز الدوري. تشمل استراتيجيات الحماية ما يلي:
- الإقلاع التام عن التبغ: التوقف عن التدخين بجميع أشكاله هو الخطوة الأكثر فعالية لوقف تقدم المرض.
- التحكم الصارم في سكر الدم: الحفاظ على مستويات الهيموجلوبين السكري (A1c) ضمن النطاق المستهدف يحمي الشرايين الصغيرة من التلف.
- النشاط البدني المنتظم: المشي لمدة 30 دقيقة على الأقل 5 أيام أسبوعياً يحفز نمو “الأوعية الدموية الجانبية” (Collateral Circulation) التي تعوض الانسدادات.
- النظام الغذائي الصديق للقلب: التركيز على الألياف، الدهون غير المشبعة (مثل أوميغا 3)، وتقليل الصوديوم لخفض ضغط الدم.
- إدارة الوزن: تقليل مؤشر كتلة الجسم (BMI) يخفف العبء الميكانيكي والالتهابي على الأوعية الدموية.
- الفحوصات الدورية: مراقبة ضغط الدم ومستويات الكوليسترول بشكل سنوي لاكتشاف أي خلل في بدايته.

تشخيص مرض الأوعية الدموية المحيطية
يعتمد تشخيص مرض الأوعية الدموية المحيطية على دمج الفحص السريري مع التقنيات التصويرية المتقدمة وفقاً لبروتوكولات (ACC/AHA):
- مؤشر الكاحل والعضد (ABI): اختبار بسيط يقارن ضغط الدم في الكاحل بضغط الدم في الذراع. النتيجة الأقل من 0.9 تشير عادةً إلى وجود تضيق وعائي.
- الموجات فوق الصوتية (Doppler Ultrasound): تستخدم لتقييم سرعة تدفق الدم وتحديد مواقع الانسداد الدقيقة بصرياً.
- تصوير الأوعية المقطعي المحوسب (CTA): يوفر صوراً ثلاثية الأبعاد مفصلة للشرايين باستخدام صبغة خاصة.
- تصوير الأوعية بالرنين المغناطيسي (MRA): بديل ممتاز للأشخاص الذين يعانون من حساسية الصبغة أو مشاكل في الكلى.
- تصوير الأوعية التقليدي (Angiography): إجراء تداخلي يتم فيه إدخال قسطرة لحقن الصبغة مباشرة، وغالباً ما يتم استخدامه عندما يخطط الطبيب لإجراء علاجي فوري مثل توسيع الشريان.
- اختبارات الدم: لقياس مستويات الكوليسترول، الهوموسيستين، والبروتين التفاعلي C (CRP) لتقييم مستوى الالتهاب الوعائي.
علاج مرض الأوعية الدموية المحيطية
يهدف علاج مرض الأوعية الدموية المحيطية إلى هدفين أساسيين: التحكم في الأعراض (مثل ألم الساق) لوقف تدهور جودة الحياة، ومنع المضاعفات القلبية الوعائية الشاملة.
تعديلات نمط الحياة والعلاجات المنزلية
تبدأ الرحلة العلاجية ببرنامج “المشي تحت الإشراف”، حيث يتم تدريب المريض على المشي حتى الشعور بالألم، ثم الراحة، ثم تكرار العملية. هذا الإجراء يحسن المسافة التي يمكن للمريض قطعها دون ألم بنسبة تصل إلى 200%. كما تنصح بوابة HAEAT الطبية بالعناية الفائقة بالقدمين، بما في ذلك الترطيب اليومي وتجنب المشي حافي القدمين لمنع القروح.
العلاجات الدوائية لشلل الشرايين الطرفية
تشمل الأدوية التي يصفها الأطباء للتعامل مع مرض الأوعية الدموية المحيطية:
- مضادات الصفائح (Antiplatelets): مثل الأسبرين أو الكلوبيدوجريل لمنع تكون الجلطات فوق اللويحات.
- الستاتينات (Statins): لا تعمل فقط على خفض الكوليسترول، بل تساهم في “تثبيت” اللويحات ومنع انفجارها، وتحسين وظيفة البطانة الوعائية.
- أدوية العرج (Cilostazol): يعمل على توسيع الأوعية وتحسين تدفق الدم، مما يزيد من مسافة المشي المريحة.
- أدوية ضغط الدم: مثل مثبطات ACE، التي تحمي القلب والأوعية من الإجهاد المستمر.
بروتوكول البالغين (Adults)
يتم التركيز في البالغين على الإدارة الشاملة لعوامل الخطر (مثل السكري والضغط) بالتوازي مع العلاجات الوعائية المباشرة لضمان عدم تكرار الانسداد بعد التدخل الجراحي.
الاعتبارات الخاصة (Children/Special Cases)
في الحالات النادرة لدى اليافعين، قد يكون السبب تشريحياً (مثل متلازمة انحشار الشريان المأبضي)، وهنا يكون العلاج جراحياً تصحيحياً بدلاً من الاعتماد على أدوية التصلب التقليدية.
العلاج الجيني وإعادة نمو الأوعية (Angiogenesis)
تستكشف الأبحاث الحديثة إمكانية حقن “عوامل النمو الوعائية” مباشرة في عضلات الساق المصابة بـ مرض الأوعية الدموية المحيطية. الهدف هو تحفيز الجسم على تخليق شرايين جديدة (Neovascularization) تتجاوز المناطق المسدودة، وهو ما يمثل أملاً كبيراً للمرضى الذين لا تناسبهم الجراحات التقليدية.
بروتوكولات القسطرة الذكية والدعامات الحيوية
يتم تطوير “دعامات ذكية” قادرة على إفراز أدوية تمنع إعادة التضيق بشكل مبرمج، أو حتى دعامات “قابلة للامتصاص الحيوي” تختفي تماماً بعد أن يستعيد الشريان قوته الهيكلية، مما يقلل من الالتهاب المزمن داخل الوعاء الدموي.
الطب البديل لـ مرض الأوعية الدموية المحيطية
على الرغم من أن العلاج الطبي هو الأساس، إلا أن بعض الممارسات التكميلية قد تساعد في تحسين تدفق الدم وتخفيف أعراض مرض الأوعية الدموية المحيطية، بشرط استشارة الطبيب لتجنب التداخلات الدوائية:
- عشبة الجنكة بيلوبا (Ginkgo Biloba): تشير بعض الدراسات إلى أنها قد تساعد في زيادة مسافة المشي لمرضى العرج المتقطع عبر تحسين مرونة الأوعية، لكن يجب الحذر من خطر النزيف عند دمجها مع مسيلات الدم.
- المكملات الغذائية (L-arginine): هذا الحمض الأميني يساعد الجسم في إنتاج أكسيد النتريك، وهو مركب طبيعي يعمل على توسيع الأوعية الدموية وتسهيل التروية.
- أحماض أوميغا 3 الدهنية: الموجودة في زيت السمك، وتساهم بفعالية في تقليل الالتهاب الوعائي ومنع تراكم الدهون الثلاثية.
- الوخز بالإبر (Acupuncture): يستخدم كعلاج مساعد لتخفيف الألم العصبي الناتج عن نقص التروية، وتحفيز النهايات العصبية الطرفية.
- الاستخلاب (Chelation Therapy): بالرغم من جدله الواسع، إلا أن البعض يلجأ إليه لإزالة الترسبات المعدنية، لكن لا تزال الأدلة العلمية غير كافية لاعتماده كعلاج أساسي لـ مرض الأوعية الدموية المحيطية.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع مرض الأوعية الدموية المحيطية تنظيماً دقيقاً للمعلومات الصحية لضمان التشخيص الصحيح في وقت قياسي.
ما يجب عليك فعله قبل الزيارة
- سجل جميع الأعراض بدقة، حتى تلك التي تبدو غير مرتبطة (مثل الضعف الجنسي أو تغير نمط نمو الشعر).
- اكتب قائمة بجميع الأدوية والمكملات التي تتناولها، خاصة أدوية الضغط والسكر.
- دون تاريخك العائلي مع أمراض القلب أو السكتات الدماغية أو البتر.
ما يتوقعه الطبيب منك
سيسأل الطبيب عن طبيعة الألم (هل هو حاد أم ضاغط؟)، وهل يتأثر بالراحة أم بالنشاط، وما إذا كنت قد تعرضت لإصابات سابقة في الساقين. كما سيقوم بفحص النبض في عدة نقاط خلف الركبة وعند الكاحل لتقييم حدة مرض الأوعية الدموية المحيطية.
استخدام تطبيقات مراقبة تدفق الدم المنزلية
تنصح مدونة HAEAT الطبية باستخدام الأجهزة القابلة للارتداء التي تقيس “مؤشر الأكسجين في الأنسجة” وتتبع عدد الخطوات التي تسبب الألم. تقديم هذا التقرير الرقمي للطبيب يساعد في وضع خطة علاجية مخصصة تعتمد على بيانات واقعية من حياتك اليومية، وليس فقط الفحص السريري العابر.
مراحل الشفاء من مرض الأوعية الدموية المحيطية
التعافي من مضاعفات أو جراحات مرض الأوعية الدموية المحيطية ليس رحلة سريعة، بل هو مسار يتكون من عدة محطات:
- المرحلة الحادة (بعد الإجراء): تركز على مراقبة تدفق الدم في الطرف ومنع تكون جلطات دموية جديدة في موقع التدخل.
- مرحلة التئام الجروح: الاهتمام الفائق بتقرحات القدم، حيث يتم استخدام غيارات متطورة لضمان وصول التروية الكافية لنمو الأنسجة.
- مرحلة إعادة التأهيل الوعائي: تبدأ بممارسة المشي المتدرج لتدريب الشرايين الجانبية على العمل بكفاءة أعلى.
- المرحلة المستدامة: وهي مرحلة مدى الحياة، تهدف للحفاظ على الشرايين المفتوحة ومنع ظهور انسدادات في مواقع أخرى.
الأنواع الشائعة لـ مرض الأوعية الدموية المحيطية
لا يأتي مرض الأوعية الدموية المحيطية في قالب واحد، بل ينقسم إلى نوعين وظيفيين وهيكليين:
- PVD العضوي (Organic): الناتج عن تغييرات في بنية الوعاء الدموي (مثل الالتهاب، التصلب، أو الندبات).
- PVD الوظيفي (Functional): لا توجد مشكلة هيكلية، لكن الوعاء ينقبض بشكل غير طبيعي نتيجة مؤثرات خارجية (مثل البرد أو التوتر)، ومن أشهر أمثلته ظاهرة رينود.
- انسداد الشرايين الأورطية الحرقفية: يؤثر على تروية منطقة الحوض والفخذين.
- مرض شرايين الركبة وما تحتها: وهو الأكثر شيوعاً بين مرضى السكري ويسبب آلام القدمين والعرج.
تأثير مرض الأوعية الدموية المحيطية على الصحة النفسية وجودة الحياة
يعاني العديد من المصابين بـ مرض الأوعية الدموية المحيطية من اضطرابات نفسية لا يتم تشخيصها غالباً. إن فقدان القدرة على المشي بحرية يولد شعوراً بالعجز والعزلة الاجتماعية. ووفقاً لدراسة من (Cleveland Clinic)، فإن مرضى القصور الوعائي الطرفي لديهم معدلات اكتئاب أعلى بنسبة 30% مقارنة بأقرانهم، مما يتطلب دعماً نفسياً موازياً للعلاج العضوي لضمان استمرارية المريض في برامج التأهيل البدني.
التكنولوجيا الجراحية الحديثة في علاج انسداد الشرايين
شهد علاج مرض الأوعية الدموية المحيطية قفزة نوعية في العقد الأخير من خلال التدخلات الدقيقة:
- استئصال العصيدة (Atherectomy): استخدام قسطرة ذات شفرات دقيقة “لكشط” اللويحات المتصلبة من جدران الشرايين بدلاً من ضغطها فقط.
- الليزر الوعائي: تبخير الانسدادات الشديدة باستخدام ألياف بصرية دقيقة، مما يقلل من النزيف ووقت التعافي.
- الدعامات ذات التمدد الذاتي: مصممة خصيصاً للمناطق التي تتعرض للثني (مثل خلف الركبة) لتجنب كسر الدعامة.
- جراحات المجازة المجهرية (Micro-Bypass): توصيل شرايين دقيقة جداً لتجاوز الانسدادات المعقدة في القدم.
الخطة الغذائية المتكاملة لمرضى الأوعية الطرفية
تعتمد حماية الشرايين من تدهور مرض الأوعية الدموية المحيطية على نمط غذائي مضاد للالتهاب. يُنصح باتباع حمية البحر المتوسط التي ترتكز على زيت الزيتون البكر، البقوليات، والمكسرات النيئة. تقليل الصوديوم (الملح) ضروري ليس فقط لخفض الضغط، بل لتقليل تورم الأطراف الذي يضغط بدوره على الشرايين الطرفية الضعيفة.
الإحصائيات العالمية ومستقبل مرض الأوعية الدموية المحيطية
تشير تقارير منظمة الصحة العالمية إلى أن أكثر من 200 مليون شخص حول العالم مصابون بـ مرض الأوعية الدموية المحيطية. ومع تزايد معدلات السمنة والسكري، يُتوقع ارتفاع هذه النسبة بـ 20% بحلول عام 2035. التوجه المستقبلي يركز على “التشخيص التنبئي” عبر الجينات لاكتشاف الأشخاص الأكثر عرضة للانسدادات قبل حدوثها بعقود، وتطوير أوعية دموية مخبرية لاستبدال التالفة.
خرافات شائعة حول مرض الأوعية الدموية المحيطية
- الخرافة: ألم الساق عند المشي هو مجرد علامة طبيعية للتقدم في العمر.
- الحقيقة: الألم المستمر هو إشارة لنقص الأكسجين في العضلات ويجب فحصه فوراً.
- الخرافة: إذا لم أشعر بألم، فأنا لا أعاني من انسداد الأوعية.
- الحقيقة: كثير من المصابين بـ مرض الأوعية الدموية المحيطية لا تظهر لديهم أعراض واضحة (حالات صامتة) حتى تصل للانسداد الحرج.
- الخرافة: الراحة التامة هي العلاج الوحيد لألم الساقين.
- الحقيقة: النشاط البدني المبرمج هو أقوى محفز طبيعي لنمو أوعية دموية جديدة وتخفيف الأعراض.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- قاعدة الـ 5 دقائق: إذا شعرت بألم في الساق أثناء المشي، توقف فوراً، انتظر 5 دقائق، ثم استكمل. هذا التدريب المتقطع هو “صالة رياضية” لشرايينك.
- الفحص البصري الليلي: اجعل فحص ما بين أصابع قدميك بمرآة روتيناً يومياً قبل النوم؛ الجرح الصغير الذي لا تراه قد يكون بداية مضاعفة خطيرة لـ مرض الأوعية الدموية المحيطية.
- الترطيب الذكي: استخدم كريمات اليوريا لترطيب القدمين، لكن تجنب وضعها بين الأصابع لأن الرطوبة هناك قد تحفز الفطريات التي تؤدي لالتهابات خلوية.
- التدريب على التنفس: يساعد التنفس العميق في تحسين مستويات الأكسجين الشاملة في الدم، مما يقلل من حدة “الجوع الأكسجيني” في الأطراف.
أسئلة شائعة
هل يمكن علاج مرض الأوعية الدموية المحيطية بدون جراحة؟
نعم، في المراحل المبكرة والمتوسطة، ينجح تعديل نمط الحياة مع الأدوية المسيلة وخافضة الكوليسترول في السيطرة على المرض ومنع الحاجة للعمليات الجراحية بنسب كبيرة.
ما هو الفرق بين مرض الشرايين المحيطية (PAD) ومرض الأوعية الدموية المحيطية (PVD)؟
(PVD) هو المصطلح الأعم الذي يشمل اضطرابات الشرايين والأوردة والأوعية اللمفاوية، بينما (PAD) يركز تحديداً على الشرايين فقط.
هل يؤدي مرض الأوعية الدموية المحيطية دائماً إلى البتر؟
بالتأكيد لا. مع التشخيص المبكر والالتزام بالعلاج، تقل نسبة الحاجة للبتر إلى أقل من 5% من إجمالي المصابين.
الخاتمة
يظل مرض الأوعية الدموية المحيطية تحدياً طبياً يتطلب وعياً مجتمعياً وسلوكياً عالياً. إن فهمك للأعراض المبكرة والتزامك بخطة علاجية شاملة لا يحمي أطرافك فحسب، بل يحمي قلبك ودماغك أيضاً من تداعيات تصلب الشرايين. تذكر أن كل خطوة تخطوها اليوم في طريق الوقاية، هي خطوة تبتعد بها عن غرف العمليات غداً.