يُعد التهاب الجلد الهربسي الشكل (Dermatitis Herpetiformis) حالة مناعية ذاتية مزمنة تتجلى في صورة طفح جلدي شديد الحكة وبثور متجمعة. ترتبط هذه الحالة بشكل عضوي بداء السيلياك (حساسية الغلوتين)، حيث تظهر كاستجابة مناعية غير طبيعية لبروتين الغلوتين الموجود في القمح والشعير.
تشير الدراسات الصادرة عن معاهد الصحة الوطنية (NIH) إلى أن التهاب الجلد الهربسي الشكل ليس له علاقة بفيروس الهربس رغم تشابه المسمى السريري، بل هو تظاهر جلدي لعدم تحمل الغلوتين في الأمعاء. تلتزم “مدونة حياة الطبية” بتقديم أدق التفاصيل العلمية حول هذه الحالة لمساعدة المرضى على فهم طبيعة أجسامهم وكيفية السيطرة على الأعراض المزعجة.
ما هو التهاب الجلد الهربسي الشكل؟
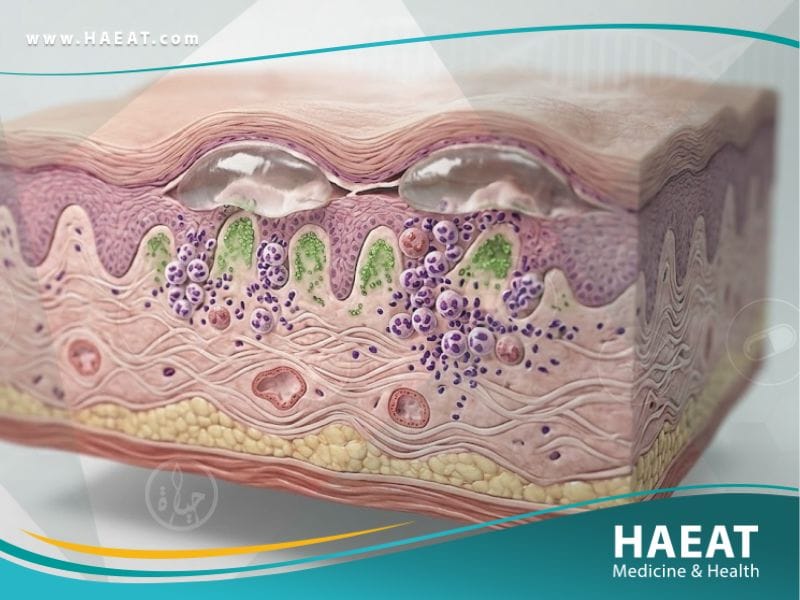
يُعرّف التهاب الجلد الهربسي الشكل، والمعروف طبياً أيضاً بمرض “دورينغ” (Duhring’s disease)، بأنه اضطراب جلدي مناعي ذاتي مزمن يتميز بظهور بثور وتآكلات جلدية شديدة الحكة. يوضح موقع حياة الطبي أن هذا المرض ينشأ نتيجة ترسيب الأجسام المضادة من نوع (IgA) في الطبقات العليا من الجلد، وتحديداً في قمم الحليمات الأدمية، مما يؤدي إلى استجابة التهابية عنيفة تظهر على سطح البشرة في صورة فقاعات مجمعة تشبه في شكلها طفح الهربس، ومن هنا جاءت التسمية.
من الناحية الفيزيولوجية، يعد التهاب الجلد الهربسي الشكل جزءاً من طيف أمراض حساسية الجلوتين؛ فبينما يهاجم السيلياك بطانة الأمعاء الدقيقة، يوجه هذا الالتهاب هجومه نحو خلايا الجلد. من المثير للاهتمام أن الغالبية العظمى من المصابين بهذا الاضطراب يعانون من درجات متفاوتة من تلف الأمعاء الدقيقة، حتى لو لم تظهر عليهم أعراض هضمية واضحة، مما يجعله مرآة تعكس الحالة المناعية الداخلية للجسم ومدى تفاعلها مع النظام الغذائي.

أعراض التهاب الجلد الهربسي الشكل
تتسم الحالة السريرية لمرض التهاب الجلد الهربسي الشكل بنمط فريد من العلامات التي تساعد الأطباء على تمييزه، وتتلخص أهم هذه الأعراض في النقاط التالية:
- الحكة الشديدة والوخز: يبدأ العرض الأول غالباً بإحساس حارق أو وخز مكثف في المنطقة المصابة قبل ظهور أي طفح مرئي بـ 24 ساعة تقريباً.
- التوزيع المتماثل: يظهر الطفح بشكل ثنائي متماثل، أي إذا ظهر على الكوع الأيمن، فمن المرجح جداً ظهوره على الكوع الأيسر في نفس الوقت.
- المواقع المفضلة للظهور: يتركز التهاب الجلد الهربسي الشكل في مناطق الضغط والاحتكاك، وأبرزها الكوعان، الركبتان، أسفل الظهر، فروة الرأس، والأرداف.
- البثور والفقاعات: تظهر مجموعات صغيرة من الفقاعات المائية المتوترة التي تتجمع لتشكل بقعاً حمراء ملتهبة.
- التآكلات والقشور: بسبب الحكة الشديدة التي لا يمكن مقاومتها، يقوم المريض بحك الفقاعات مما يؤدي إلى انفجارها وترك تآكلات جلدية دموية مغطاة بقشور داكنة.
- التصبغات الجلدية: بعد شفاء الآفات القديمة، قد تترك بقعاً داكنة (فرط تصبغ) أو بقعاً فاتحة (نقص تصبغ) تدوم لفترات طويلة.
- تغيرات مينا الأسنان: في بعض الحالات، قد يلاحظ المرضى وجود أخاديد أو بقع صفراء على مينا الأسنان، وهي علامة مرتبطة بسوء امتصاص العناصر الغذائية.

أسباب التهاب الجلد الهربسي الشكل
إن فهم مسببات التهاب الجلد الهربسي الشكل يتطلب الغوص في أعماق التفاعلات المناعية التي يحفزها الجلوتين، وتتمثل الأسباب الرئيسية في الآتي:
- تفاعل الجلوتين المناعي: عند تناول الجلوتين، ينتج الجسم أجساماً مضادة من نوع (IgA) موجهة ضد إنزيم يسمى “ترانسجلوتاميناز الأنسجة” (tTG) في الأمعاء.
- التفاعل المتصالب: ترتبط هذه الأجسام المضادة بإنزيم مشابه في الجلد يسمى “الترانسجلوتاميناز البشري” (eTG)، مما يؤدي إلى تراكم رواسب IgA تحت الجلد.
- الاستجابة الالتهابية: تسبب هذه الرواسب جذب الخلايا المتعادلة (Neutrophils) إلى قمم الحليمات الجلدية، مما يؤدي إلى تكوين مجهري لـ “خراجات دقيقة” تنفجر لتكون الفقاعات الجلدية.
- العوامل الجينية: يرتبط التهاب الجلد الهربسي الشكل ارتباطاً وثيقاً بتركيبات جينية محددة، وتحديداً جينات (HLA-DQ2) و(HLA-DQ8)، والتي توجد لدى جميع المرضى تقريباً.
- الزناد البيئي: يلعب تناول اليود بجرعات عالية دوراً ثانوياً في تحفيز أو تفاقم الطفح الجلدي لدى الأشخاص المهيئين وراثياً، حيث يسرع من تكوين الرواسب المناعية.
- الاضطرابات المناعية المصاحبة: غالباً ما يكون السبب مرتبطاً بخلل مناعي أوسع، حيث تزداد احتمالية الإصابة لدى من يعانون من أمراض الغدة الدرقية المناعية أو مرض السكري من النوع الأول.
متى تزور الطبيب؟
يتطلب التهاب الجلد الهربسي الشكل تدخلاً طبياً متخصصاً بمجرد ظهور العلامات الأولى، نظراً لطبيعته المزمنة وتأثيره العميق على جودة الحياة.
العلامات التحذيرية لدى البالغين
يجب على البالغين حجز موعد فوراً إذا لاحظوا ظهور طفح جلدي مزمن لا يستجيب لمضادات الهيستامين التقليدية أو الكريمات المرطبة. إذا كانت الحكة تمنعك من النوم أو تسبب جروحاً دامية في مناطق مثل المرفقين أو الركبتين، فهذا يستدعي تقييماً دقيقاً. كما أن اقتران الطفح الجلدي بآلام في البطن، انتفاخ، أو إسهال مزمن يعزز من فرضية الإصابة بهذا الاضطراب المناعي.
خصوصية الأعراض عند الأطفال والمراهقين
رغم أن التهاب الجلد الهربسي الشكل أقل شيوعاً لدى الأطفال مقارنة بالبالغين، إلا أن ظهوره يتطلب حذراً مضاعفاً. يجب على الوالدين استشارة الطبيب إذا لاحظا تعثر نمو الطفل أو فقدانه للوزن بالتزامن مع طفح جلدي متكرر. الأطفال قد يعبرون عن الحكة بالتململ أو ضعف التركيز المدرسي، وغالباً ما يتم تشخيصهم خطأً بالحساسية الجلدية العادية، لذا فإن استشارة أخصائي جلدية ملم بأمراض المناعة ضرورية جداً.
متى تكون الأعراض الجلدية مؤشراً على تلف معوي صامت؟
في كثير من الأحيان، يظهر التهاب الجلد الهربسي الشكل كعرض وحيد دون أي شكاوى هضمية، وهو ما يسميه الأطباء “السيلياك الصامت”. يجب زيارة الطبيب وإجراء الفحوصات اللازمة إذا كان هناك تاريخ عائلي لمرض حساسية القمح، أو إذا أظهرت تحاليل الدم نقصاً غير مبرر في الحديد أو فيتامين (ب12). هذا الطفح ليس مجرد مشكلة تجميلية، بل قد يكون الإشارة الوحيدة التي يرسلها جسمك للتحذير من تضرر الزغابات المعوية التي تهدد بامتصاص العناصر الحيوية، مما يجعل التشخيص المبكر وسيلة وقائية من أمراض أكثر خطورة في المستقبل.
عوامل الخطر للإصابة بـ التهاب الجلد الهربسي الشكل
تتداخل عدة عوامل بيولوجية وجينية لتزيد من احتمالية ظهور التهاب الجلد الهربسي الشكل لدى أفراد دون غيرهم، ومن أهم هذه العوامل وفقاً لـ موقع HAEAT الطبي:
- الاستعداد الوراثي الجيني: وجود جينات معينة من فئة معقد التوافق النسيجي الكبير، وتحديداً (HLA-DQ2) و(HLA-DQ8)، حيث تتوفر هذه الجينات لدى 90% من المصابين تقريباً.
- التاريخ الشخصي لمرض السيلياك: الأفراد الذين تم تشخيصهم مسبقاً بحساسية القمح هم الأكثر عرضة لتطوير هذا الطفح الجلدي المناعي.
- التاريخ العائلي: يزداد الخطر بنسبة 10% إلى 15% إذا كان أحد الأقرباء من الدرجة الأولى يعاني من التهاب الجلد الهربسي الشكل أو السيلياك.
- النوع (الجنس): تشير الإحصائيات الواردة في الدوريات الطبية العالمية إلى أن الرجال أكثر عرضة للإصابة بهذا المرض مقارنة بالنساء بنسبة تصل إلى 2:1.
- الفئة العمرية: رغم أنه قد يظهر في أي سن، إلا أن ذروة التشخيص تقع عادةً بين العقدين الثاني والرابع من العمر (20-40 سنة).
- الأمراض المناعية الذاتية الأخرى: يرتفع خطر الإصابة لدى الأشخاص المصابين بمرض السكري من النوع الأول، التهاب الغدة الدرقية (هاشيموتو)، البهاق، أو الثعلبة.
- العوامل العرقية: يلاحظ انتشار المرض بشكل أكبر لدى المنحدرين من أصول شمال أوروبا، بينما يقل انتشاره في الأصول الأفريقية والآسيوية.
مضاعفات التهاب الجلد الهربسي الشكل
لا تقتصر خطورة التهاب الجلد الهربسي الشكل على المظهر الخارجي، بل تمتد لتشمل تأثيرات جهازية عميقة نتيجة الاستجابة المناعية المستمرة:
- سرطان اللمفوما المعوية (EATL): تعد أخطر المضاعفات، حيث يؤدي الالتهاب المزمن الناتج عن عدم الالتزام بالحمية إلى زيادة خطر الإصابة بأورام الغدد اللمفاوية في الأمعاء الدقيقة.
- سوء الامتصاص المزمن: يؤدي تلف الزغابات المعوية المصاحب للمرض إلى نقص في امتصاص الفيتامينات والمعادن الحيوية مثل الحديد، حمض الفوليك، وفيتامين د.
- هشاشة العظام (Osteoporosis): نتيجة لنقص امتصاص الكالسيوم المزمن، يصبح المرضى أكثر عرضة لضعف العظام والكسور التلقائية.
- فقر الدم (Anemia): غالباً ما يعاني المصابون من أنيميا نقص الحديد أو فقر الدم الضخم الأرومات نتيجة تلف الأمعاء الصامت.
- العدوى الجلدية الثانوية: يؤدي الحك المستمر للفقاعات الناتجة عن التهاب الجلد الهربسي الشكل إلى خلق منافذ للبكتيريا، مما قد يسبب التهاب الخلوي أو القوباء.
- التأثيرات العصبية: في حالات نادرة، ارتبط المرض باضطرابات عصبية مثل الرنح الجلوتيني (Gluten Ataxia) نتيجة هجوم المناعة على الجهاز العصبي.
الوقاية من التهاب الجلد الهربسي الشكل
تعتمد الوقاية من نوبات التهاب الجلد الهربسي الشكل وتجنب مضاعفاته على استراتيجيات صارمة لإدارة التفاعل المناعي:
- الالتزام المطلق بحمية خالية من الجلوتين: هي الركيزة الأساسية والوحيدة للوقاية طويلة الأمد، حيث تمنع تراكم الأجسام المضادة (IgA) تحت الجلد.
- الحذر من التلوث الخلطي (Cross-contamination): يجب التأكد من عدم ملامسة الأطعمة الخالية من الجلوتين لأدوات طهي استخدمت في تحضير القمح.
- مراقبة استهلاك اليود: في المراحل الحادة، قد ينصح الأطباء بتقليل الأطعمة الغنية باليود (مثل الأعشاب البحرية وبعض الأسماك) لأنها قد تحفز ظهور البثور.
- قراءة ملصقات المنتجات بعناية: يشمل ذلك مستحضرات التجميل، الأدوية، ومعاجين الأسنان التي قد تحتوي على مشتقات خفية للجلوتين.
- الفحص الدوري للمناعة: إجراء تحاليل دم دورية للتأكد من انخفاض مستويات الأجسام المضادة، مما يشير إلى نجاح الوقاية السلبية.
تشخيص التهاب الجلد الهربسي الشكل
يعد التشخيص الدقيق حجر الزاوية في رحلة العلاج، وتتبع مدونة HAEAT الطبية البروتوكول التشخيصي الذهبي التالي:
- خزعة الجلد بـ “الوميض المناعي المباشر” (DIF): تعتبر المعيار الذهبي للتشخيص؛ حيث يتم أخذ عينة صغيرة من الجلد السليم الملاصق للطفح، وبفحصها يظهر ترسيب الأجسام المضادة (IgA) في نمط حبيبي مميز.
- اختبارات الدم المصلية: يتم فحص الأجسام المضادة لـ “ترانسجلوتاميناز الأنسجة” (tTG) والأجسام المضادة لـ “الترانسجلوتاميناز البشري” (eTG).
- الفحص السريري المجهري: فحص توزيع الطفح وتماثله في مناطق الكوع والركبة، مما يعزز شكوك الطبيب في الإصابة بـ التهاب الجلد الهربسي الشكل.
- تنظير الأمعاء الدقيقة: قد يلجأ إليه الطبيب لتقييم مدى التلف المعوي ودرجة تضرر الزغابات، خاصة إذا كانت نتائج خزعة الجلد غير حاسمة.
- الاختبار الجيني: يستخدم لاستبعاد المرض؛ فإذا لم تتوفر جينات HLA-DQ2 أو DQ8، فمن المستبعد جداً أن تكون الحالة هي التهاب الجلد الهربسي الشكل.
علاج التهاب الجلد الهربسي الشكل
يتطلب علاج هذا الاضطراب صبراً طويلاً وتعاوناً وثيقاً بين طبيب الجلدية وأخصائي التغذية لضمان التحكم في الأعراض الجلدية والمعوية معاً.
نمط الحياة والتعديلات المنزلية العاجلة
يجب أن يدرك المريض أن العلاج الدوائي وحده لا يكفي؛ فالحياة الخالية من الجلوتين هي العلاج الحقيقي. يتضمن ذلك التخلص من ألواح التقطيع الخشبية القديمة والمحامص التي قد تحمل بقايا قمح، والتحول إلى استخدام بدائل طبيعية مثل الكينوا، الأرز، والبطاطس لضمان عدم تهيج الجهاز المناعي.
العلاجات الدوائية (الأدوية الموضعية والجهازية)
يعتبر عقار “دابسون” (Dapsone) هو الدواء السحري للسيطرة الفورية على الحكة، ولكنه لا يعالج السبب الكامن في الأمعاء.
الجرعات والبروتوكولات للبالغين
يبدأ الأطباء عادةً بجرعة منخفضة (25-50 مجم يومياً) ثم تزداد تدريجياً حتى السيطرة على الطفح. وبمجرد استقرار الحالة، يتم تقليل الجرعة إلى أدنى مستوى ممكن. يجب مراقبة تعداد الدم الكامل (CBC) ووظائف الكبد بانتظام لتجنب فقر الدم الانحلالي أو سمية الكبد.
المحاذير والاحتياطات الخاصة بالأطفال
عند علاج الأطفال، يجب توخي الحذر الشديد مع جرعات الدابسون وتدقيق مستويات إنزيم (G6PD) قبل البدء بالعلاج لتجنب نوبات تكسر الدم. غالباً ما يكون التركيز الأكبر لدى الأطفال على الحمية الغذائية الصارمة لتقليل الحاجة إلى الأدوية الجهازية التي قد تؤثر على نموهم.
دور التكنولوجيا الحديثة والتطبيقات الذكية في تتبع الجلوتين الخفي
في العصر الرقمي، أصبح بإمكان مرضى التهاب الجلد الهربسي الشكل استخدام تطبيقات مدعومة بالذكاء الاصطناعي لمسح الرموز الشريطية (Barcodes) للمنتجات، حيث توفر هذه التطبيقات قاعدة بيانات محدثة للمكونات التي قد تحتوي على جلوتين مخفي، مما يقلل من احتمالية التعرض غير المقصود الذي يسبب نكسات جلدية.
استراتيجيات متقدمة للتعامل مع النوبات الحادة (Flare-ups)
عند حدوث نوبة حادة، يمكن استخدام الستيرويدات الموضعية القوية لتخليل الالتهاب الموضعي، مع ضرورة مراجعة النظام الغذائي الأخير بدقة للبحث عن “الجلوتين المتسلل”. كما ينصح بالكمادات الباردة لتهدئة الحكة الحارقة ريثما يبدأ مفعول العلاج الجهازي، مع تجنب الاستحمام بالماء الساخن الذي قد يزيد من تهيج الآفات الجلدية.

الطب البديل والتهاب الجلد الهربسي الشكل
بالرغم من أن الحمية والعلاجات الدوائية هي الأساس، إلا أن الطب التكميلي يقدم دعماً إضافياً لمرضى التهاب الجلد الهربسي الشكل لتسريع التئام الأنسجة:
- المكملات الغذائية الداعمة: التركيز على الزنك، وفيتامين ب12، والحديد لتعويض النقص الناتج عن سوء الامتصاص المعوي.
- البروبيوتيك (المعززات الحيوية): تساعد سلالات معينة من البكتيريا النافعة في موازنة الميكروبيوم المعوي، مما قد يقلل من حدة الاستجابة المناعية للجلوتين.
- الأحماض الدهنية (أوميجا 3): تعمل كمضادات التهاب طبيعية تساعد في تخفيف احمرار الجلد والتهابه الناتج عن التهاب الجلد الهربسي الشكل.
- حمامات الشوفان الموضعية: استخدام الشوفان الغروي (خالٍ من الجلوتين) في الماء البارد لتهدئة الحكة الحارقة وتلطيف الجلد المتهيج.
- شاي الأعشاب المهدئ: مثل البابونج والنعناع لتقليل التوتر النفسي الذي غالباً ما يحفز نوبات الطفح الجلدي.
الاستعداد لموعدك مع الطبيب
التشخيص الدقيق يبدأ من جودة المعلومات التي يقدمها المريض. توضح بوابة HAEAT الطبية الخطوات الضرورية لضمان أقصى فائدة من الزيارة:
ما يجب فعله
- يوميات الأعراض: سجل متى تظهر البثور بدقة، وما هي الأطعمة التي تناولتها في الساعات الـ 48 السابقة لظهور النوبة.
- عدم التوقف عن الجلوتين: من الأخطاء القاتلة التوقف عن تناول الجلوتين قبل إجراء الخزعة أو تحاليل الدم، لأن ذلك قد يؤدي لنتائج سلبية كاذبة.
- توثيق الأدوية: أحضر قائمة بكافة المكملات والأدوية التي تتناولها، خاصة تلك التي تحتوي على اليود.
ما تتوقعه من الطبيب
- سيسألك الطبيب عن وجود حالات مماثلة في العائلة أو إصابات بمرض السيلياك.
- سيقوم بفحص المناطق الشائعة لظهور التهاب الجلد الهربسي الشكل مثل الأرداف والمرفقين.
- قد يطلب منك وصفاً دقيقاً لطبيعة الحكة (هل هي حارقة، واخزة، أم شعور بالزحف؟).
قائمة الأسئلة الجوهرية التي تضمن تشخيصاً دقيقاً
- “هل أحتاج إلى إجراء تنظير للأمعاء الدقيقة حتى لو كانت نتائج خزعة الجلد إيجابية؟”
- “ما هي بدائل الدابسون في حال ظهرت لدي حساسية تجاه مركبات السلفا؟”
- “كيف يمكنني التأكد من أن النقص في مستويات الحديد لدي مرتبط بـ التهاب الجلد الهربسي الشكل وليس سبباً آخر؟”
مراحل الشفاء من التهاب الجلد الهربسي الشكل
التعافي من هذا الاضطراب هو رحلة تدريجية تمر بالمراحل التالية:
- مرحلة السيطرة السريعة (أيام): يبدأ الدابسون في إيقاف الحكة وتجفيف الفقاعات في غضون 24 إلى 72 ساعة من الجرعة الأولى.
- مرحلة استقرار الجلد (أسابيع إلى شهور): مع الالتزام بالحمية، تبدأ الآفات القديمة في الشفاء، وتتوقف البثور الجديدة عن الظهور.
- مرحلة التعافي المعوي (6 أشهر إلى سنتين): تحتاج الأمعاء الدقيقة لوقت أطول للتعافي تماماً من التلف المناعي الذي سببه الجلوتين.
- مرحلة الصيانة الدائمة: الاعتماد الكلي على الحمية الغذائية مع إمكانية التوقف التدريجي عن الأدوية تحت إشراف الطبيب.
الأنواع الشائعة لالتهاب الجلد الهربسي الشكل
بالرغم من النمط الكلاسيكي، قد يظهر التهاب الجلد الهربسي الشكل بأشكال سريرية متنوعة:
- النوع الفقاعي (Bullous): يتميز بفقاعات كبيرة وواضحة تشبه مرض الفقاعي الشائع.
- النوع الإكزيماوي (Eczematous): يظهر كبقع جافة ومتقشرة، مما يؤدي غالباً للتشخيص الخاطئ كأكزيما تأتبية.
- النوع الفرفري (Purpuric): يظهر على شكل نزيف تحت الجلد أو بقع أرجوانية صغيرة، خاصة عند الأطفال.
- النوع المصطبغ: يتميز بترك بقع داكنة عميقة بعد زوال البثور، وهو أكثر شيوعاً في أصحاب البشرة الداكنة.
العلاقة المناعية المعقدة بين الأمعاء والجلد: لماذا يهاجم الجسم نفسه؟
يكمن السر في “التشابه الجزيئي”. عندما يستهلك مريض التهاب الجلد الهربسي الشكل الجلوتين، يتعامل الجهاز المناعي معه كعدو خارجي، فينتج أجساماً مضادة (IgA) لا تكتفي بمهاجمة الأمعاء، بل تضل طريقها لتستقر في الجلد. هذا “الضلال المناعي” يفسر لماذا يكون الجلد هو الضحية الأولى لمرض هضمي المنشأ، حيث تعتبر الشعيرات الدموية في الجلد محطة لتجمع هذه المعقدات المناعية التي تطلق شرارة الالتهاب الفقاعي.
الدليل الغذائي الشامل لمرضى التهاب الجلد الهربسي: ما وراء تجنب القمح
لا يقتصر الأمر على تجنب الخبز، بل يتطلب وعياً بالمكونات الخفية:
- الممنوعات الصارمة: القمح، الشعير، الشوفان غير الموثق، الكسكسي، والصلصات الجاهزة التي تستخدم الدقيق كمكثف.
- المسموحات الآمنة: الأرز البني، الكينوا، الحنطة السوداء، دقيق اللوز، والبروتينات الحيوانية غير المصنعة.
- الفخاخ الخفية: المشروبات الغازية الملونة، أحمر الشفاه، وبعض أنواع العلكة قد تحتوي على آثار من الجلوتين.
التأثير السيكولوجي والاجتماعي للطفح الجلدي المزمن
يعاني مرضى التهاب الجلد الهربسي الشكل من “وصمة الحكة” والاضطرابات الجلدية الظاهرة، مما قد يؤدي للعزلة الاجتماعية أو الاكتئاب. إن الحاجة الدائمة لشرح طبيعة المرض وتدقيق الأكل في المناسبات الاجتماعية تشكل عبئاً ذهنياً ثقيلاً، مما يتطلب دعماً نفسياً موازياً للعلاج العضوي.
التوقعات المستقبلية والأبحاث الجينية الحديثة
تتجه الأبحاث الحالية نحو “اللقاحات المناعية” التي تهدف لتدريب الجهاز المناعي على تقبل الجلوتين دون إثارة رد فعل، بالإضافة إلى تطوير مثبطات لإنزيم الترانسجلوتاميناز تمنع ترسب الأجسام المضادة في الجلد مباشرة، مما قد يغني يوماً ما عن استخدام الدابسون وآثاره الجانبية.
خرافات شائعة حول التهاب الجلد الهربسي الشكل
- الخرافة: المرض معدٍ لأنه يشبه الهربس.
- الحقيقة: هو مرض مناعي ذاتي غير معدٍ تماماً، وتسميته تعود للشكل الظاهري فقط.
- الخرافة: يمكن الشفاء منه بكريمات الكورتيزون فقط.
- الحقيقة: الكورتيزون يخفف العرض فقط، بينما العلاج الحقيقي هو الحمية الخالية من الجلوتين مدى الحياة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- لا تغامر باليود: في بداية العلاج، تجنب ملح الطعام المدعم باليود والأعشاب البحرية لأنها “وقود” لنوبات التهاب الجلد الهربسي الشكل.
- خزنتك الخاصة: اجعل لك أدوات طبخ ومحمصة خبز خاصة بك لتجنب بقايا الجلوتين العالقة.
- الصبر الجلدي: تذكر أن رواسب IgA تحت الجلد قد تستغرق شهوراً لتختفي تماماً حتى بعد الالتزام الصارم بالحمية.
أسئلة شائعة
هل يمكن أن أصاب بالتهاب الجلد الهربسي الشكل بدون أعراض إسهال؟
نعم، أكثر من 60% من المرضى لا يعانون من أعراض هضمية واضحة رغم وجود تلف في الأمعاء.
هل ينتقل المرض وراثياً للأطفال؟
تنتقل “الجينات المهيئة” للمرض، ولكن ليس بالضرورة أن تظهر الأعراض على الطفل إلا إذا توفرت محفزات بيئية معينة.
الخاتمة
يمثل التهاب الجلد الهربسي الشكل نموذجاً فريداً للتداخل بين الجلد والأمعاء والمناعة. إن فهم هذا المرض يتجاوز مجرد علاج طفح جلدي، بل هو التزام بنمط حياة يحمي الجسم من مضاعفات جهازيّة خطيرة. بالتشخيص الدقيق والالتزام الصارم بالحمية الخالية من الجلوتين، يمكن للمرضى التمتع بحياة طبيعية تماماً وجلد سليم وخالٍ من الندوب.