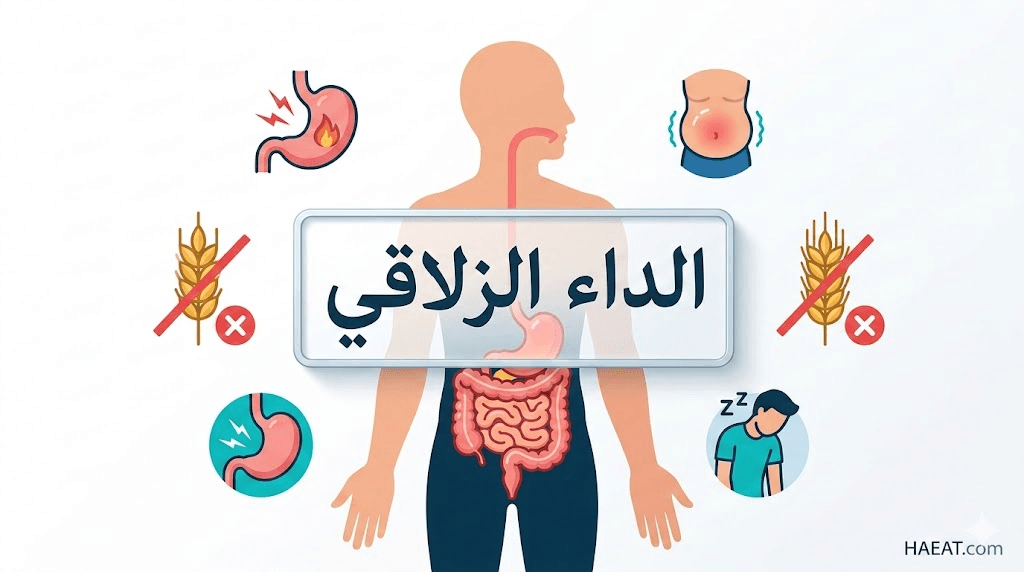
يُعد الداء الزلاقي (Celiac Disease) اضطراباً مناعياً ذاتياً مزمناً يهاجم فيه الجهاز المناعي أنسجة الأمعاء الدقيقة عند تناول بروتين الغلوتين. تقدم لك مدونة حياة الطبية هذا التحقيق المعمق حول الحالة التي تؤثر على امتصاص العناصر الغذائية الحيوية وتؤدي لتبعات صحية طويلة الأمد.
من الضروري إدراك أن الداء الزلاقي ليس مجرد حساسية غذائية عابرة، بل هو تفاعل مناعي معقد يتطلب التزاماً صارماً بنمط حياة محدد. تشير الإحصائيات العالمية إلى أن نسبة كبيرة من المصابين لا يزالون دون تشخيص دقيق، مما يعرضهم لمخاطر صحية جسيمة يمكن تلافيها بالوعي المبكر.
ما هو الداء الزلاقي؟
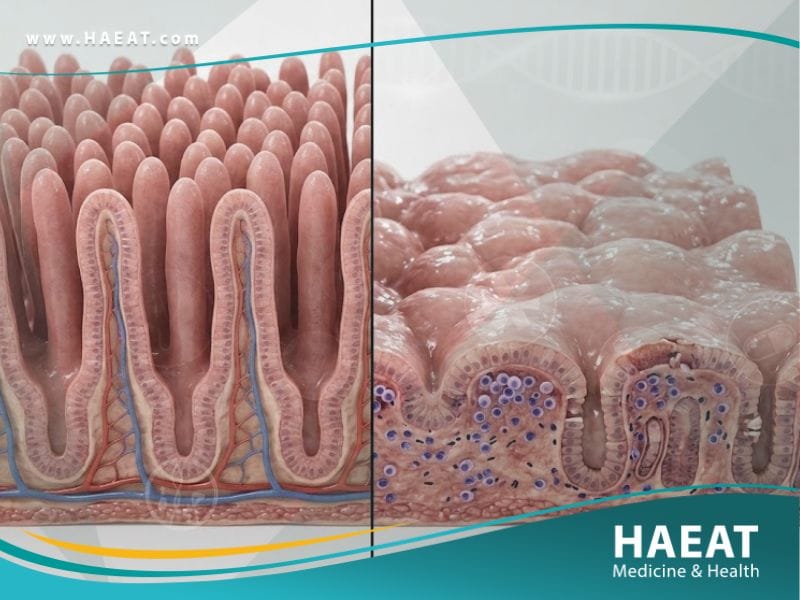
يعرف الداء الزلاقي طبياً بأنه اعتلال أمعاء حساس للغلوتين، حيث يؤدي تناول القمح أو الشعير إلى استجابة مناعية تدمر الزغابات المعوية. يوضح موقع حياة الطبي أن هذه الزغابات هي نتوءات صغيرة تشبه الأصابع تبطن الأمعاء الدقيقة وتعتبر المسؤولة عن امتصاص الفيتامينات والمعادن في الدم.
عندما تتضرر هذه الزغابات نتيجة الإصابة بـ الداء الزلاقي، يصبح الجسم غير قادر على امتصاص العناصر الغذائية مهما بلغت كمية الطعام المتناولة. يؤدي هذا الخلل الوظيفي إلى سوء تغذية حاد، وفقدان الوزن، وهشاشة العظام، وتأخر النمو لدى الأطفال، مما يجعله حالة طبية تتطلب تدخلاً متخصصاً.

أعراض الداء الزلاقي
تتنوع أعراض الداء الزلاقي بشكل مذهل بين المصابين، حيث قد يعاني البعض من اضطرابات هضمية حادة بينما تظهر لدى الآخرين أعراض خارج الجهاز الهضمي تماماً. فيما يلي تفصيل شامل للأعراض بناءً على التصنيفات السريرية الحديثة:
- الأعراض الهضمية الكلاسيكية:
- الإسهال المزمن الذي غالباً ما يكون دهنياً وذا رائحة كريهة جداً.
- الانتفاخ المستمر وتراكم الغازات بشكل مؤلم في البطن.
- آلام البطن التشنجية التي تزداد حدتها بعد تناول وجبات تحتوي على القمح.
- الإمساك المزمن، والذي قد يتناوب مع نوبات من الإسهال في بعض الحالات.
- الغثيان والقيء المتكرر، خاصة لدى الفئات العمرية الصغيرة.
- الأعراض غير الهضمية (الجهازية):
- فقر الدم الناتج عن نقص الحديد (Iron Deficiency Anemia) الذي لا يستجيب للمكملات التقليدية.
- التعب العام والإرهاق المزمن نتيجة نقص امتصاص فيتامين B12 وحمض الفوليك.
- فقدان كثافة العظام (هشاشة العظام) أو تلين العظام الناتج عن نقص فيتامين D والكالسيوم.
- الطفح الجلدي المثير للحكة والمعروف باسم “التهاب الجلد هربسي الشكل”.
- قرح الفم (القلاع) المتكررة والتي تشير إلى ضعف المناعة الموضعية.
- الصداع النصفي والنوبات العصبية أو الشعور بوخز في اليدين والقدمين (الاعتلال العصبي المحيطي).
- اضطرابات الدورة الشهرية لدى النساء أو العقم غير المبرر.
- آلام المفاصل وتيبسها دون وجود التهاب مفاصل روماتويدي واضح.
أسباب الداء الزلاقي
لا يزال السبب الدقيق وراء تطور الداء الزلاقي موضوعاً لبحوث مكثفة، لكن المتفق عليه علمياً هو وجود تداخل معقد بين الجينات والبيئة. يشير موقع HAEAT الطبي إلى أن الزناد الفعلي للمرض هو التفاعل الكيميائي الحيوي بين الغلوتين والخلايا اللمفاوية في بطانة الأمعاء.
- الاستعداد الوراثي:
- وجود طفرات في جينات معينة وتحديداً (HLA-DQ2) و(HLA-DQ8) يعتبر شرطاً أساسياً للإصابة.
- امتلاك هذه الجينات لا يعني حتمية الإصابة، بل يعني أن الشخص لديه القابلية البيولوجية لتطوير المرض.
- المحفزات البيئية:
- قد يظهر الداء الزلاقي لأول مرة بعد التعرض لضغط جسدي حاد مثل الجراحة أو الحمل والولادة.
- الإصابة ببعض أنواع العدوى الفيروسية المعوية في مرحلة الطفولة المبكرة قد تنشط الجهاز المناعي ضد الغلوتين.
- التوتر النفسي الشديد يُعد في بعض الدراسات عاملاً مساعداً في ظهور الأعراض الكامنة.
- الآلية المناعية:
- عند دخول الغلوتين للأمعاء، يقوم إنزيم (Tissue Transglutaminase) بتعديل بروتين الغلوتين.
- يتعرف الجهاز المناعي خطأً على هذا البروتين المعدل كجسم غريب، فيطلق هجوماً التهابياً يدمر الأنسجة السليمة.
متى تزور الطبيب؟
يجب عدم تجاهل العلامات المستمرة، حيث يشير موقع حياة الطبي إلى ضرورة استشارة أخصائي الجهاز الهضمي في حال استمرار الأعراض لأكثر من أسبوعين.
وتتطلب بعض الحالات تدخلاً طبياً عاجلاً لضمان عدم تفاقم الحالة السريرية وتضرر الأمعاء بشكل لا يمكن إصلاحه مستقبلاً.
الأعراض التحذيرية لدى البالغين
ينبغي على البالغين حجز موعد طبي فوراً في الحالات التالية:
- الإسهال المستمر أو الشعور بعدم الارتياح الهضمي الذي يؤثر على النشاط اليومي.
- شحوب البشرة الشديد والشعور بالدوار الذي قد يشير إلى فقر دم حاد.
- فقدان الوزن غير المبرر رغم تناول كميات كافية من الطعام.
- ظهور طفح جلدي مزمن ومثير للحكة لا يستجيب للعلاجات الجلدية التقليدية.
العلامات المبكرة عند الأطفال والرضع
يعتبر التشخيص المبكر لدى الأطفال حيوياً لضمان النمو السليم، وتشمل العلامات:
- فشل النمو أو قصر القامة الملحوظ مقارنة بالأقران في نفس العمر.
- انتفاخ البطن وبروزه بشكل غير طبيعي مع نحافة في الأطراف.
- تأخر البلوغ أو اضطرابات النمو الهيكلي وتأخر ظهور الأسنان الدائمة.
- الإسهال المزمن ذو الرائحة الكريهة والبراز الشاحب والدهني.
التحضير للفحوصات الجينية والمنظار المعوي
إذا اشتبه الطبيب في إصابتك بـ الداء الزلاقي، فمن الضروري اتباع “قاعدة ذهبية” واحدة: لا تتوقف عن تناول الغلوتين قبل إجراء الفحوصات.
ووفقاً لـ (المعهد الوطني للسكري وأمراض الجهاز الهضمي والكلى NIDDK)، فإن التوقف عن تناول الغلوتين قبل فحص الدم أو المنظار قد يؤدي لنتائج سلبية كاذبة، لأن الأجسام المضادة ستختفي وتبدأ الأمعاء في التعافي مؤقتاً.
وتشمل عملية التحضير المباشرة ما يلي:
الصيام لعدة ساعات (عادة 8 ساعات) إذا كان الموعد يتضمن إجراء منظار معوي علوي.
الاستمرار في تناول حصتين يومياً على الأقل من الأطعمة المحتوية على القمح لمدة 6 أسابيع قبل الفحص.
إبلاغ الطبيب عن كافة الأدوية والمكملات التي تتناولها حالياً.
تجهيز قائمة دقيقة بالتاريخ العائلي للأمراض المناعية والوراثية.
عوامل الخطر للإصابة بـ الداء الزلاقي
تزداد احتمالية ظهور الداء الزلاقي لدى فئات معينة تمتلك استعداداً جينياً أو تعاني من اضطرابات مناعية أخرى. توضح مدونة HAEAT الطبية أن وجود أحد هذه العوامل لا يعني الإصابة الحتمية، بل يستوجب المراقبة الدورية:
- التاريخ العائلي: ترتفع النسبة إلى 1 من كل 10 أشخاص إذا كان هناك قريب من الدرجة الأولى (أب، أم، شقيق) مصاب بالمرض.
- السكري من النوع الأول: يشترك هذا المرض مع الداء الزلاقي في بعض المسارات الجينية المناعية.
- أمراض الغدة الدرقية المناعية: مثل التهاب الغدة الدرقية (هاشيموتو) أو داء غريفز.
- المتلازمات الجينية: تزداد معدلات الإصابة بشكل ملحوظ لدى المصابين بمتلازمة داون أو متلازمة تيرنر.
- التهاب القولون المجهري: وهو نوع من التهابات الأمعاء التي غالباً ما تترافق مع حساسية الغلوتين.
- مرض أديسون: وهو اضطراب في الغدد الكظرية يرتبط أحياناً بالاستجابات المناعية الذاتية الشاملة.
مضاعفات الداء الزلاقي
إن إهمال علاج الداء الزلاقي أو عدم الالتزام بالحمية الغذائية يؤدي إلى سلسلة من المشاكل الصحية المعقدة نتيجة الالتهاب المزمن وسوء الامتصاص:
- سوء التغذية الحاد: يؤدي فقدان الزغابات المعوية إلى نقص فيتامينات (A, D, E, K) والحديد والكالسيوم، مما يسبب الأنيميا وهشاشة العظام.
- فقدان الكالسيوم وكثافة العظام: يؤدي نقص امتصاص الكالسيوم وفيتامين D إلى تلين العظام عند البالغين وتأخر نمو العظام لدى الأطفال.
- العقم والإجهاض: قد تسبب الاضطرابات الغذائية والمناعية الناتجة عن الداء الزلاقي مشاكل في الإنجاب أو مضاعفات أثناء الحمل.
- عدم تحمل اللاكتوز: نتيجة تضرر بطانة الأمعاء، قد يفقد الجسم القدرة على هضم سكر الحليب، وهي حالة قد تتحسن بعد شفاء الأمعاء.
- السرطانات المعوية: في حالات نادرة جداً، يزيد المرض غير المعالج من خطر الإصابة بليمفوما الأمعاء الدقيقة أو سرطان المريء.
- المشاكل العصبية: تشمل النوبات الصرعية، أو الترنح (فقدان التوازن)، أو اعتلال الأعصاب المحيطية نتيجة نقص المغذيات العصبية.
الوقاية من الداء الزلاقي
حتى الآن، لا توجد وسيلة لمنع الإصابة بـ الداء الزلاقي كونه مرضاً جينياً، ولكن يمكن “الوقاية من ظهور المضاعفات” عبر استراتيجيات محددة:
- الاكتشاف المبكر: إجراء الفحوصات الجينية للأطفال الذين لديهم أقارب مصابون لتحديد مدى قابليتهم للإصابة مستقبلاً.
- الرضاعة الطبيعية: تشير بعض الدراسات إلى أن الرضاعة الطبيعية قد تؤخر ظهور الأعراض لدى الأطفال المعرضين وراثياً.
- إدخال الغلوتين التدريجي: توصي بعض الأبحاث بإدخال الغلوتين للرضع بكميات صغيرة جداً بين الشهر الرابع والسادس تحت إشراف طبي.
- الفحص الدوري: للأشخاص المصابين بأمراض مناعية أخرى لضمان عدم تطور الداء الزلاقي بشكل صامت.
تشخيص الداء الزلاقي
يتطلب تشخيص الداء الزلاقي دقة عالية لضمان عدم الخلط بينه وبين حساسية القمح غير الزلاقية. يتضمن البروتوكول التشخيصي الخطوات التالية:
- تحاليل الدم المصلية: البحث عن الأجسام المضادة للترانسجلوتاميناز النسيجي (tTG-IgA)، وهي الفحص الأول والأكثر دقة.
- اختبار الأجسام المضادة للغمد العضلي (EMA): يُستخدم غالباً لتأكيد النتائج في الحالات المشكوك فيها.
- الخزعة المعوية: تعتبر “المعيار الذهبي” للتشخيص، حيث يتم أخذ عينة صغيرة من الأمعاء الدقيقة عبر المنظار لرؤية ضمور الزغابات.
- الاختبارات الجينية (HLA): تُستخدم لاستبعاد المرض؛ فإذا كانت النتائج سلبية للجينات المسببة، فمن المستبعد جداً أن يكون الشخص مصاباً.
- كبسولة التنظير: في بعض الحالات، يتم بلع كبسولة تحتوي على كاميرا لتصوير الأمعاء الدقيقة بالكامل وتحديد مدى انتشار التلف.
علاج الداء الزلاقي
لا يوجد علاج دوائي شافي لـ الداء الزلاقي حتى اللحظة، ويظل العلاج الوحيد والفعال هو الامتناع التام والنهائي عن الغلوتين مدى الحياة.
تغييرات نمط الحياة والحلول المنزلية
تعتمد الإدارة الناجحة للمرض على التحول الكامل إلى حمية خالية من الغلوتين (GFD). يشرح موقع حياة الطبي أن هذا يتطلب فحص كل ما يدخل الفم، بما في ذلك الأدوية ومعاجين الأسنان. يجب تخصيص أدوات مطبخ منفصلة (مثل المحامص وألواح التقطيع) لمنع “التلوث الخلطي” بالقمح، وهو أمر حيوي لشفاء الأمعاء.
الأدوية والمكملات
- للبالغين: يتم وصف جرعات عالية من الحديد، حمض الفوليك، وفيتامين B12، والكالسيوم لتعويض النقص الحاد حتى تستعيد الأمعاء قدرتها على الامتصاص. في حالات الالتهاب الشديد، قد يصف الأطباء “ستيرويدات” قصيرة المدى.
- للأطفال: يتم التركيز على الفيتامينات السائلة المتعددة لضمان استمرارية النمو ومنع تأخر بلوغ الطول المستهدف، مع مراقبة كثافة العظام بشكل دوري.
تطبيقات الجيل القادم لمراقبة التلوث المتبادل للغلوتين
تتوفر حالياً تقنيات تعتمد على الذكاء الاصطناعي تسمح للمريض بمسح الباركود الخاص بالمنتجات للحصول على تحليل فوري للمكونات الخفية. هذه التطبيقات تتجاوز مجرد قراءة الملصقات، حيث ترتبط بقواعد بيانات عالمية يتم تحديثها لحظياً لرصد أي تغيير في خطوط إنتاج المصانع قد يؤدي لوجود غلوتين غير معلن.
خوارزميات الذكاء الاصطناعي في تتبع الشفاء المعوي
يتم تطوير أنظمة ذكاء اصطناعي قادرة على تحليل صور المنظار والكبسولة بدقة تفوق العين البشرية. هذه الخوارزميات يمكنها رصد التغيرات الميكروسكوبية في “ترميم الزغابات” وتوقع الوقت المستغرق للشفاء الكامل بناءً على استجابة المريض للحمية، مما يوفر خطة علاجية مخصصة لكل مصاب.

الطب البديل والداء الزلاقي
لا يمكن للطب البديل أن يكون بديلاً عن الحمية الصارمة الخالية من الغلوتين، لكنه يعمل كعامل مساعد لترميم الأمعاء وتقليل الالتهاب الناتج عن الداء الزلاقي. تركز الأبحاث الحديثة على دعم الميكروبيوم المعوي الذي يتضرر بشدة نتيجة الاستجابة المناعية المزمنة.
- البروبيوتيك (المعززات الحيوية): تساعد سلالات معينة مثل Bifidobacterium و Lactobacillus في موازنة بكتيريا الأمعاء وتقليل الانتفاخ المرتبط بـ الداء الزلاقي.
- إل-غلوتامين (L-Glutamine): حمض أميني يُعتقد أنه يلعب دوراً حيوياً في “إغلاق” الفجوات بين الخلايا المعوية المتضررة وتقوية بطانة الأمعاء.
- الكركمين: مادة فعالة مشتقة من الكركم تمتلك خصائص قوية مضادة للالتهاب، مما قد يساعد في تهدئة التفاعلات المناعية في الجهاز الهضمي.
- الإنزيمات الهاضمة: قد تساعد بعض المكملات الإنزيمية في هضم العناصر الأخرى التي يصعب امتصاصها أثناء فترة تعافي الزغابات المعوية.
- الأعشاب المهدئة: مثل البابونج والزنجبيل لتقليل التشنجات المعوية الناتجة عن التعرض العرضي للغلوتين.
الاستعداد لموعدك مع الطبيب
يتطلب تشخيص الداء الزلاقي تعاوناً وثيقاً بينك وبين الطبيب لتجنب النتائج السلبية الكاذبة. من الضروري عدم التوقف عن تناول الغلوتين قبل إجراء الفحوصات، لأن ذلك قد يخفي علامات المرض في الدم والأنسجة.
ماذا تفعل قبل الموعد؟
قم بإعداد قائمة مفصلة بجميع الأعراض التي تعاني منها، حتى تلك التي تبدو غير مرتبطة بالجهاز الهضمي مثل تساقط الشعر أو الصداع. سجل الأدوية والمكملات التي تتناولها، وتأكد من كتابة تاريخ العائلة المرضي فيما يخص أمراض المناعة الذاتية، فهذه معلومات جوهرية لتشخيص الداء الزلاقي.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بسؤالك عن توقيت ظهور الأعراض وعلاقتها بوجبات معينة، وقد يطلب فحصاً جسدياً للبحث عن علامات سوء التغذية أو الطفح الجلدي. توقع أن يسألك الطبيب عن مدى التزامك بتناول القمح في الوقت الحالي، حيث أن اختبارات الداء الزلاقي تتطلب وجود الغلوتين في نظامك الغذائي لتعطي نتائج دقيقة.
أداة تنظيم السجل الغذائي الرقمي لتحليل الاستجابة المناعية
نقترح استخدام تطبيقات متطورة تعتمد على الذكاء الاصطناعي لتسجيل الوجبات وتتبع الأعراض لمدة أسبوعين قبل الموعد. تقوم هذه الأداة بربط البيانات وتقديم تقرير بياني يوضح للطبيب العلاقة السببية بين أنواع معينة من الأطعمة وشدة رد الفعل المناعي، مما يسرع عملية تشخيص الداء الزلاقي.
مراحل الشفاء من الداء الزلاقي
التعافي من الداء الزلاقي هو عملية تدريجية تختلف مدتها بناءً على عمر المريض ومدى التلف المعوي قبل التشخيص:
- المرحلة الأولى (أسبوعان إلى 4 أسابيع): يبدأ المريض بالشعور بتحسن ملحوظ في مستويات الطاقة، وتختفي أعراض الإسهال والانتفاخ تدريجياً.
- المرحلة الثانية (3 إلى 6 أشهر): يبدأ انخفاض مستويات الأجسام المضادة في الدم، وتستعيد الأمعاء قدرتها الجزئية على امتصاص الفيتامينات والمعادن.
- المرحلة الثالثة (سنة إلى سنتين): يحدث الشفاء الكامل للزغابات المعوية لدى معظم البالغين، بينما قد يستغرق الأطفال وقتاً أقل للوصول للتعافي التام من الداء الزلاقي.
الأنواع الشائعة للداء الزلاقي
ينقسم الداء الزلاقي إلى عدة أنماط سريرية تختلف في حدة ظهورها وتشخيصها:
- الداء الزلاقي الكلاسيكي: تظهر فيه الأعراض الهضمية الواضحة مثل سوء الامتصاص والإسهال وفقدان الوزن.
- الداء الزلاقي غير الكلاسيكي: تسيطر فيه الأعراض الجهازية مثل فقر الدم، الصداع النصفي، أو مشاكل الخصوبة دون اضطرابات هضمية كبرى.
- الداء الزلاقي الصامت (Silent): لا يشعر المريض بأي أعراض، لكن الفحوصات تظهر وجود أجسام مضادة وتلفاً في الزغابات المعوية.
- الداء الزلاقي الكامن (Latent): يمتلك المريض الجينات والأجسام المضادة، لكن الزغابات المعوية لا تزال سليمة، وقد يتطور المرض لاحقاً.
التأثير النفسي والاجتماعي للتعايش مع الداء الزلاقي
لا يقتصر أثر الداء الزلاقي على الجسد فحسب، بل يمتد ليشكل ضغطاً نفسياً واجتماعياً كبيراً نتيجة القيود الغذائية الصارمة. قد يشعر المرضى بالعزلة في المناسبات الاجتماعية أو القلق المستمر من “التلوث الخلطي” عند تناول الطعام خارج المنزل. من الضروري الانضمام لمجموعات دعم لتبادل الخبرات وتقليل الشعور بالعبء النفسي المرتبط بـ الداء الزلاقي.
الدليل الشامل للقراءة الصحيحة للملصقات الغذائية وتجنب “الغلوتين الخفي”
يعتبر “الغلوتين الخفي” التحدي الأكبر لمرضى الداء الزلاقي، حيث يتواجد في منتجات غير متوقعة مثل صلصة الصويا، وأحمر الشفاه، وحتى بعض أنواع الأدوية. يجب البحث عن مصطلحات مثل “بروتين نباتي مهدرج” أو “مستخلص المالت” التي قد تخفي وجود الغلوتين. الالتزام بالعلامات التجارية الموثقة بشعار “خالٍ من الغلوتين” هو الضمان الوحيد للسلامة.
الداء الزلاقي المستعصي : متى لا تستجيب الأمعاء للحمية؟
في حالات نادرة (أقل من 1%)، لا تتحسن الأمعاء رغم الالتزام الصارم بالحمية، وهو ما يعرف بـ الداء الزلاقي المستعصي. تتطلب هذه الحالة بروتوكولاً علاجياً مكثفاً يشمل استخدام المثبطات المناعية القوية لتجنب حدوث مضاعفات خطيرة مثل الليمفوما، ويجب متابعتها في مراكز متخصصة في أمراض الأمعاء المعقدة.
مستقبل العلاج: اللقاحات والعلاجات الإنزيمية قيد الدراسة عالمياً
تتجه الأبحاث العلمية حالياً نحو تطوير لقاحات تعمل على “إعادة تعليم” الجهاز المناعي ليتوقف عن مهاجمة الغلوتين. كما يتم اختبار إنزيمات يمكن تناولها قبل الوجبات لتفكيك بروتين الغلوتين في المعدة قبل وصوله للأمعاء، مما قد يسمح لمرضى الداء الزلاقي بتناول كميات صغيرة من القمح دون خوف من الضرر.
خرافات شائعة حول الداء الزلاقي
- الخرافة: “القليل من القمح لن يضرك”. الحقيقة: حتى ذرة غبار من الدقيق يمكن أن تنشط الاستجابة المناعية المدمرة في الداء الزلاقي.
- الخرافة: “هو مرض يصيب الأطفال فقط”. الحقيقة: يمكن أن يتم تشخيص المرض في أي عمر، حتى بعد سن الستين.
- الخرافة: “الحمية الخالية من الغلوتين هي وسيلة لإنقاص الوزن”. الحقيقة: هي علاج طبي ضروري وليست صيحة غذائية للتخسيس.
نصائح ذهبية من “مجلة حياة الطبية” 💡
تقدم لك مجلة حياة الطبية هذه التوصيات الجوهرية للسيطرة التامة على حالتك:
- اعتبر مطبخك منطقة معقمة؛ خصص محمصة خبز وأواني خشبية خاصة بك لا يلمسها الغلوتين أبداً.
- عند تناول الطعام في الخارج، أخبر النادل أن لديك “حساسية طبية خطيرة” وليس مجرد رغبة في تجنب الغلوتين لضمان الاهتمام.
- تابع مستويات فيتامين D والحديد كل 6 أشهر، فجسمك يحتاج لدعم مستمر لتعويض سنوات الامتصاص الضعيف.
أسئلة شائعة حول الداء الزلاقي
هل يمكن أن أشفى من الداء الزلاقي تماماً وأعود لتناول الخبز العادي؟
للأسف لا، الداء الزلاقي حالة وراثية دائمة. الحمية هي الوسيلة الوحيدة للسيطرة عليه، والعودة للغلوتين تعني عودة التلف المعوي فوراً.
كم من الوقت يستغرق اختفاء الأعراض بعد بدء الحمية؟
يبدأ التحسن في غضون أيام قليلة، لكن شفاء الأمعاء الميكروسكوبي قد يستغرق من 6 أشهر إلى سنتين حسب شدة التلف البدئي.
هل يؤثر الداء الزلاقي على الحمل والولادة؟
نعم، إذا لم يتم تشخيصه وعلاجه، قد يؤدي لسوء تغذية الجنين أو الإجهاض. أما مع الالتزام بالحمية، فتصبح فرصة الحمل والولادة طبيعية تماماً.
الخاتمة
ختاماً، يظل الداء الزلاقي حالة تتطلب وعياً مستمراً وانضباطاً عالياً، لكنها ليست عائقاً أمام عيش حياة صحية وسعيدة. تؤكد بوابة HAEAT الطبية أن الالتزام بالحمية الصحيحة يحول المريض من شخص يعاني من سوء تغذية مزمن إلى إنسان يتمتع بكامل طاقته وحيويته. المعرفة هي الخطوة الأولى نحو الشفاء، والتشخيص الدقيق هو جسر العبور نحو الأمان الصحي.