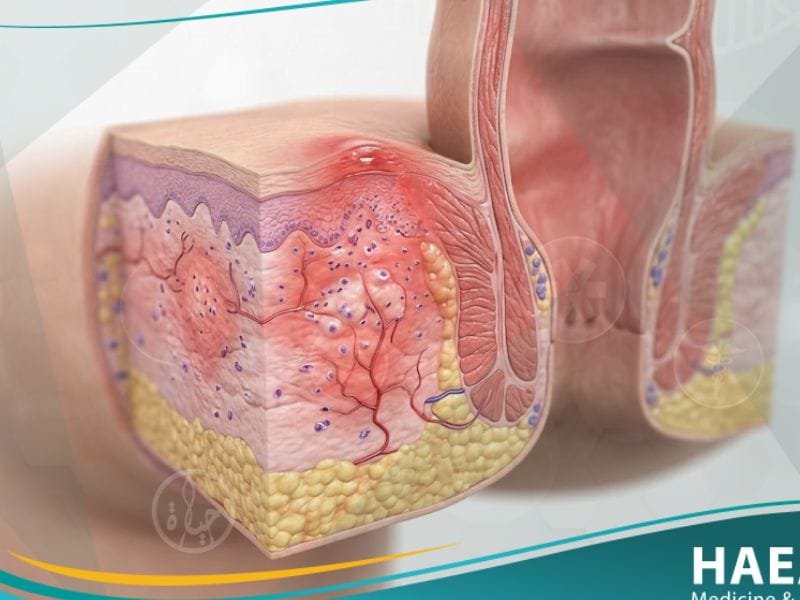
تُعد حكة شرجية من أكثر الأعراض الطبية إثارة للإحراج والقلق النفسي لدى المرضى، رغم كونها غالباً ما ترتبط بأسباب بسيطة وقابلة للعلاج الجذري والسريع. تُعرف هذه الحالة طبياً بمصطلح (Pruritus ani)، وهي حالة تهيج جلدي مكثف تصيب المنطقة المحيطة بفتحة الشرج، مما يدفع المصاب للرغبة الملحة في الحك المستمر. تؤكد مدونة حياة الطبية أن فهم الأبعاد السريرية لهذه المشكلة يساعد في تقليص فترة المعاناة وتجنب المضاعفات الجلدية الناتجة عن الهرش الميكانيكي العنيف للمنطقة.
ما هي حكة شرجية؟
حكة شرجية هي عرض سريري يصف شعوراً مزعجاً بالوخز أو الحرقة في الجلد المحيط بفتحة الشرج، وهي ليست مرضاً بحد ذاتها بل إشارة لوجود خلل ما. تحدث هذه الحالة نتيجة تهيج الأعصاب الحسية في النهايات الجلدية، مما يؤدي إلى رد فعل انعكاسي يتمثل في الرغبة في الحك لتخفيف شدة التحفيز العصبي المزعج. يشير موقع حياة الطبي إلى أن هذه الحالة قد تكون أولية (بدون سبب واضح) أو ثانوية ناتجة عن مشكلات صحية أخرى مثل البواسير أو الالتهابات الفطرية.
أعراض حكة شرجية
تتنوع مظاهر حكة شرجية السريرية بناءً على المسبب الرئيسي ومدة الإصابة، حيث يمكن إجمال الأعراض الأكثر شيوعاً وفقاً للملاحظات السريرية في القائمة التالية:
- الشعور برغبة قوية وملحة في حك الجلد المحيط بفتحة الشرج بشكل متكرر.
- إحساس بالحرقة أو الوخز الشديد الذي يزداد غالباً بعد عملية التبرز أو أثناء الجلوس لفترات طويلة.
- ظهور احمرار وتورم طفيف في الأنسجة الجلدية الحساسة المحيطة بالمنطقة المصابة.
- تفاقم حدة الأعراض خلال ساعات الليل (Nocturnal pruritus)، مما قد يسبب اضطرابات شديدة في النوم.
- خروج إفرازات مائية أو مخاطية بسيطة من فتحة الشرج نتيجة التهيج النسيجي المستمر.
- تغير ملمس الجلد ليصبح أكثر سمكاً أو خشونة (Lichenification) في حالات الإصابة المزمنة.
- ظهور شقوق شرجية دقيقة أو جروح سطحية ناتجة عن الهرش العنيف بالأظافر.
- نزيف دموي خفيف يظهر على ورق التواليت بعد المسح نتيجة تضرر الشعيرات الدموية الجلدية.
- الشعور بالألم عند ملامسة الماء أو الصابون للمنطقة المصابة أثناء الاستحمام.
- تكون قشور بيضاء أو رمادية على الجلد في حال كان السبب مرتبطاً بصدفية الجلد أو الأكزيما.
أسباب حكة شرجية
تتعدد المسببات التي تؤدي إلى اندلاع نوبات حكة شرجية، وتصنف طبياً إلى عدة فئات رئيسية تشمل العوامل الفيزيائية والكيميائية والبيولوجية كما يلي:
- مشكلات الجهاز الهضمي: مثل الإصابة بالبواسير الداخلية أو الخارجية، والناسور الشرجي، أو الشقوق الشرجية التي تفرز سوائل مهيجة للجلد.
- سوء النظافة الشخصية: بقاء بقايا البراز بعد التبرز يؤدي إلى تخمر المواد العضوية وتهيج الجلد، أو على العكس، الإفراط في التنظيف العنيف.
- العدوى الطفيلية: خاصة الديدان الدبوسية (Pinworms) التي تشيع عند الأطفال وتنتقل للبالغين، حيث تضع بيوضها ليلاً حول الشرج.
- الأمراض الجلدية المزمنة: مثل الصدفية، الأكزيما التماسية، والتهاب الجلد الدهني الذي قد يمتد ليصل إلى المنطقة المحيطة بفتحة الشرج.
- العدوى الفطرية والبكتيرية: نمو فطر الكانديدا (Candida) بسبب الرطوبة المستمرة، أو الإصابة بالتهابات بكتيرية مثل المكورات العقدية.
- النظام الغذائي: تناول الأطعمة الحريفة (التوابل)، الكافيين، الكحول، الحمضيات، ومنتجات الألبان التي قد تغير درجة حموضة البراز وتجعله مهيجاً.
- الرطوبة الزائدة: التعرق المفرط في منطقة الحوض نتيجة السمنة أو ارتداء الملابس الضيقة غير المسامية (البوليستر).
- المواد الكيميائية المهيجة: استخدام المناديل المعطرة، الصابون القوي، أو المنظفات التي تحتوي على صبغات وعطور تسبب تحسساً جلدياً.
- الأمراض الجهازية: في حالات نادرة، قد ترتبط حكة شرجية بأمراض باطنية مثل السكري، أمراض الكبد، أو الفشل الكلوي المزمن.
- المضادات الحيوية: تناول بعض الأدوية قد يخل بالتوازن البكتيري الطبيعي في الأمعاء، مما يسمح بنمو الفطريات المسببة للحكة.
متى تزور الطبيب؟
على الرغم من أن نوبات حكة شرجية قد تكون عابرة وتستجيب للعناية المنزلية، إلا أن هناك علامات تحذيرية تستوجب التدخل الطبي الفوري لضمان التشخيص الصحيح. يوضح المختصون في موقع HAEAT الطبي أن التأخر في استشارة الطبيب قد يحول المشكلة البسيطة إلى إصابة جلدية مزمنة يصعب علاجها لاحقاً.
متى يجب القلق عند البالغين؟
يجب على البالغين حجز موعد طبي إذا استمرت حكة شرجية لأكثر من أسبوعين رغم اتباع قواعد النظافة الصارمة وتغيير نمط الغذاء. تتطلب الحالات التي يصاحبها نزيف شرجي مستمر أو ظهور كتل غريبة في منطقة الشرج فحصاً دقيقاً لاستبعاد الأورام أو البواسير المتقدمة. وفقاً لـ المعهد الوطني للصحة (NIH)، فإن الحكة التي تؤدي إلى تقرحات جلدية صديدية تشير إلى عدوى بكتيرية ثانوية تحتاج إلى مضادات حيوية موضعية أو فموية.
الحكة الشرجية عند الأطفال
تمثل حكة شرجية عند الأطفال حالة خاصة غالباً ما ترتبط بالعدوى الطفيلية، ولذلك يجب مراقبة سلوك الطفل بدقة خاصة أثناء الليل. إذا لاحظت أن طفلك يعاني من تململ وصراخ ليلي مع حك مستمر للمنطقة، فمن الضروري إجراء “اختبار الشريط اللاصق” للكشف عن بيوض الديدان الدبوسية. يؤكد خبراء موقع HAEAT الطبي أن إهمال علاج الطفل قد يؤدي إلى انتقال العدوى لجميع أفراد الأسرة، مما يستدعي بروتوكولاً علاجياً جماعياً.
دور تقنيات الفحص الرقمي والذكاء الاصطناعي في الفرز الأولي
ساهمت التطورات التقنية في تحسين طرق تشخيص حكة شرجية عبر تطبيقات التشخيص عن بُعد التي تستخدم خوارزميات الذكاء الاصطناعي لتحليل الصور الجلدية. تساعد هذه الأدوات في التمييز الأولي بين الالتهابات الفطرية الواضحة وبين التغيرات الجلدية التي قد تتطلب أخذ خزعة (Biopsy) لاستبعاد الحالات الأكثر خطورة. يمكن للمريض استخدام هذه التقنيات لتوثيق تطور الحالة وتقديم تقرير دقيق للطبيب المعالج، مما يسرع من عملية الوصول إلى بروتوكول العلاج المناسب.
عوامل خطر الإصابة بـ حكة شرجية
تتضافر مجموعة من العوامل البيئية والفسيولوجية لتزيد من احتمالية حدوث حكة شرجية، حيث تلعب طبيعة الجسم والأنشطة اليومية دوراً محورياً في تفاقم الحساسية الجلدية:
- الإصابة بالسمنة المفرطة: حيث تؤدي زيادة ثنايا الجلد في منطقة الحوض إلى احتباس العرق والرطوبة، مما يخلق بيئة مثالية لنمو الفطريات والبكتيريا.
- الجنس والعمر: تشير الدراسات الإحصائية إلى أن الرجال أكثر عرضة للإصابة بمعدل أربعة أضعاف مقارنة بالنساء، وتزداد النسبة في الفئة العمرية بين 40 و60 عاماً.
- مرض السكري غير المنضبط: يؤدي ارتفاع مستويات السكر في الدم إلى زيادة احتمالية الإصابة بالعدوى الفطرية الجلدية (كانديدا) التي تسبب الهرش الشديد.
- سلس البراز أو البول: يؤدي التسرب الطفيف والمستمر للمواد العضوية إلى حدوث تهيج كيميائي دائم في الأنسجة المحيطة بفتحة الشرج.
- الاستخدام المفرط للمضادات الحيوية: تعمل هذه الأدوية على قتل البكتيريا النافعة في الأمعاء، مما يحفز نمو الفطريات المسببة لظهور حكة شرجية.
- المناخ الحار والرطب: العيش في مناطق ذات رطوبة عالية يزيد من تعرق المنطقة وتآكل الطبقة الواقية للجلد (Skin barrier).
- التاريخ العائلي للأمراض الجلدية: وجود إصابات سابقة بالصدفية أو الأكزيما التأتبية يزيد من حساسية المنطقة الشرجية للمؤثرات الخارجية.
- ارتداء الملابس الداخلية الاصطناعية: الأقمشة غير القطنية تمنع تبخر العرق وتسبب احتكاكاً ميكانيكياً يؤدي إلى خدش الأنسجة الرقيقة.
- الإفراط في تناول المنبهات: شرب أكثر من 3 أكواب من القهوة يومياً يقلل من ضغط صمام الشرج، مما قد يسمح بتسرب كميات مجهرية من البراز المهيج.
- الضغط النفسي والتوتر: يؤدي القلق المزمن إلى زيادة إفراز الهرمونات المحفزة للحساسية الجلدية وتفاقم الشعور بالوخز العصبي.
مضاعفات حكة شرجية
تتجاوز مخاطر حكة شرجية مجرد الانزعاج المؤقت، حيث يؤدي إهمال العلاج أو الحك المستمر إلى تدهور الحالة الصحية للأنسجة المحيطة بالمنطقة:
- العدوى البكتيرية الثانوية: يؤدي خدش الجلد بالأظافر إلى خلق فتحات مجهرية تسمح بدخول البكتيريا العنقودية، مما يسبب التهاب الخلوي (Cellulitis).
- التسمك الجلدي (Lichenification): نتيجة الهرش المزمن، يصبح الجلد المحيط بالشرج سميكاً وداكن اللون وفاقداً للمرونة الطبيعية.
- الشقوق الشرجية المؤلمة: قد يتسبب الحك العنيف في تمزق الأنسجة المخاطية، مما يؤدي إلى آلام حادة أثناء التبرز ونزيف متكرر.
- تكون الخراجات الشرجية: في الحالات المتقدمة، قد تلتهب الغدد الشرجية وتكون جيوباً صديدية تتطلب تدخلاً جراحياً فورياً.
- الآثار النفسية والاجتماعية: يعاني المصابون بـ حكة شرجية مزمنة من الأرق، القلق الاجتماعي، والاكتئاب نتيجة الشعور الدائم بالإحراج وعدم الراحة.
- فقدان الثقة في العلاج: يؤدي تجربة الوصفات العشوائية إلى تفاقم الحالة وتكون حساسية دوائية تزيد من تعقيد المشهد السريري.
الوقاية من حكة شرجية
تعتمد الوقاية من حكة شرجية بشكل أساسي على تعديل السلوكيات اليومية والحفاظ على التوازن البيئي للمنطقة الحساسة، وفقاً لتوصيات مجلة حياة الطبية:
- التنظيف اللطيف بعد التبرز: استخدام الماء الفاتر فقط وتجنب الصابون المعطر أو المناديل المبللة التي تحتوي على كحول.
- التجفيف الجيد والناعم: يجب تجفيف المنطقة بالتربيت (Dabbing) باستخدام منشفة قطنية ناعمة أو مجفف شعر على درجة حرارة باردة.
- اختيار الملابس الداخلية بعناية: الالتزام بارتداء ملابس قطنية 100% وتغييرها فوراً في حال التعرق أو الرطوبة.
- تعديل النظام الغذائي: تقليل استهلاك التوابل الحارة، القهوة، والشوكولاتة، وزيادة تناول الألياف لضمان براز متماسك وغير مهيج.
- تجنب الحك الإرادي: في حال الشعور بالرغبة في الهرش، يمكن وضع كمادات باردة لتهدئة الأعصاب الحسية بدلاً من استخدام الأظافر.
- الحفاظ على وزن صحي: لتقليل ثنايا الجلد والاحتكاك الميكانيكي في منطقة العجان والشرج.
- استخدام الفازلين الطبي: وضع طبقة رقيقة جداً من الفازلين العازل قبل ممارسة الرياضة أو المشي لمسافات طويلة لحماية الجلد من العرق.

تشخيص حكة شرجية
يتطلب تشخيص حكة شرجية بدقة استبعاد الأسباب العضوية العميقة، وهو ما يتم عبر سلسلة من الإجراءات السريرية والمخبرية في العيادة المتخصصة:
- الفحص البصري الدقيق: يقوم الطبيب بمعاينة الجلد المحيط بالشرج للبحث عن علامات الاحمرار، الشقوق، أو التغيرات الصبغية.
- الفحص الرقمي للمستقيم (DRE): للتأكد من عدم وجود بواسير داخلية أو أورام أو تضيق في القناة الشرجية.
- تنظير الشرج (Anoscopy): استخدام منظار قصير لرؤية الغشاء المخاطي المبطن للقناة الشرجية والكشف عن الالتهابات المخفية.
- اختبار الشريط اللاصق (Tape Test): يجرى غالباً للأطفال في الصباح الباكر للكشف عن وجود بيوض الديدان الدبوسية تحت المجهر.
- مسحة الجلد (Skin Swab): لأخذ عينة من الإفرازات وفحصها مخبرياً للتأكد من نوع العدوى (فطرية أم بكتيرية).
- اختبارات الحساسية الجلدية: لتحديد ما إذا كان المريض يعاني من حساسية تجاه أنواع معينة من المنظفات أو الأقمشة.
- خزعة الجلد (Skin Biopsy): في الحالات المزمنة التي لا تستجيب للعلاج، قد يلجأ الطبيب لأخذ عينة نسيجية لاستبعاد الأمراض الجلدية النادرة.
علاج حكة شرجية
يعد علاج حكة شرجية عملية تدريجية تتطلب صبراً والتزاماً بالبروتوكولات الطبية المحددة، حيث يهدف العلاج إلى إزالة المسبب وتخفيف الأعراض الجلدية المتضررة.
تعديلات نمط الحياة والعلاجات المنزلية
تبدأ الرحلة العلاجية بتغيير العادات التي تغذي حالة التهيج؛ حيث يُنصح المريض باستخدام مغاطس المياه الدافئة (Sitz baths) لمدة 10 دقائق مرتين يومياً دون إضافة مواد كيميائية. كما يجب التوقف عن استخدام أي مستحضرات تجميلية أو طبية غير موصوفة في المنطقة، والاكتفاء بتنظيفها بالماء المقطر لضمان استعادة درجة الحموضة الطبيعية للجلد.
العلاجات الدوائية
تعتمد الأدوية المستخدمة في علاج حكة شرجية على المسبب الرئيسي الذي تم تحديده خلال مرحلة التشخيص، وتختلف البروتوكولات حسب الفئة العمرية.
بروتوكول البالغين
يشمل العلاج الدوائي للبالغين استخدام كريمات الهيدروكورتيزون بنسبة 1% لفترة قصيرة جداً لا تتجاوز 7 أيام لتجنب ترقق الجلد. في حال وجود عدوى فطرية، يتم وصف كريمات تحتوي على (Clotrimazole) أو (Miconazole)، بينما تستخدم مضادات الهيستامين الفموية ليلاً لتقليل الشعور بالرغبة في الحك أثناء النوم. وفقاً لتوصيات كليفلاند كلينك (Cleveland Clinic)، فإن استخدام مرايم أكسيد الزنك (Zinc Oxide) يعمل كحاجز وقائي ممتاز يحمي الجلد من الرطوبة والإفرازات المهيجة.
بروتوكول الأطفال
يركز علاج الأطفال بشكل أساسي على القضاء على الديدان الدبوسية باستخدام أدوية مثل (Mebendazole) أو (Pyrantel Pamoate) بجرعة واحدة تكرر بعد أسبوعين. يتم التأكيد على تقليم أظافر الطفل جيداً ومنعه من الحك المباشر لمنع إعادة العدوى الذاتية، مع استخدام كريمات ملطفة خالية من الكورتيزون لحماية بشرتهم الرقيقة.
العلاج بالليزر الضوئي للحالات الجلدية المعقدة
في الحالات المستعصية المرتبطة بالصدفية أو الأكزيما التي لم تستجب للكريمات، يبرز العلاج بالليزر الضوئي (Phototherapy) كخيار متطور. يعمل الليزر بجرعات محددة على تقليل نشاط الخلايا اللمفاوية في المنطقة المصابة، مما يهدئ الالتهاب المناعي ويقضي على حكة شرجية بشكل دائم دون آثار جانبية جهازية.
التدخلات الجراحية والحقن الموضعي للحالات المستعصية
عندما تفشل جميع الوسائل التقليدية، يمكن اللجوء لتقنية حقن “الميثيلين بلو” (Methylene Blue) تحت الجلد في المنطقة المحيطة بالشرج، وهي تقنية تعمل على تدمير النهايات العصبية الحسية المتهيجة مؤقتاً. تمنح هذه الطريقة المريض راحة تمتد لأشهر، مما يسمح للجلد بالتعافي التام من آثار الهرش المزمن تحت إشراف جراح متخصص في أمراض القولون والشرج.
الطب البديل وحكة شرجية
يمكن لبعض العلاجات الطبيعية والبديلة أن تسهم بفعالية في تهدئة نوبات حكة شرجية وتقليل الالتهاب الجلدي، بشرط استخدامها كعامل مساعد تحت إشراف متخصص:
- مغاطس الشوفان الغروي: يعمل الشوفان المطحون ناعماً على تكوين طبقة واقية تهدئ الأعصاب الحسية المتهيجة وتقلل من حدة الاحمرار والهرش.
- جل الألوفيرا الطبيعي: يتميز بخصائص مضادة للالتهاب ومبردة للجلد، مما يساعد في ترميم الشقوق الدقيقة الناتجة عن الحكة شرجية.
- زيت جوز الهند البكر: يعمل كمضاد طبيعي للفطريات والبكتيريا، ويساهم في ترطيب المنطقة دون سد المسام أو التسبب في تهيج كيميائي.
- بذور الكتان (عن طريق الفم): تساعد الأوميغا 3 الموجودة بها في تقليل الالتهابات الجلدية العامة وتحسين ليونة البراز لتقليل الاحتكاك.
- العلاج بالإبر الصينية: تشير بعض التقارير إلى دورها في تنظيم الاستجابة العصبية للحكة المزمنة وتقليل مستويات التوتر المحفزة للأعراض.
- خل التفاح المخفف: يمكن استخدامه (بحذر شديد وتخفيف عالٍ) كمغطس لاستعادة حموضة الجلد الطبيعية في حال كانت الإصابة فطرية.
- شاي البابونج: استخدامه ككمادات باردة يساعد في تخدير المنطقة موضعياً وتخفيف الشعور بالحرقة والوخز.
الاستعداد لموعدك مع الطبيب
يتطلب الحصول على تشخيص دقيق لحالة حكة شرجية استعداداً مسبقاً من المريض لضمان تزويد الطبيب بكافة المعلومات السريرية اللازمة للفرز والتشخيص.
ما يجب عليك فعله قبل الموعد
يُنصح بالتوقف عن استخدام أي كريمات كورتيزونية أو مراهم مجهولة قبل 48 ساعة من الموعد لكي لا يتم إخفاء المظاهر الجلدية الحقيقية. قم بتدوين قائمة بجميع الأدوية والمكملات الغذائية التي تتناولها، بالإضافة إلى رصد دقيق للأطعمة التي تلاحظ ارتباطها ببدء نوبة حكة شرجية.
ما الذي تتوقعه من الطبيب
سيقوم الطبيب بطرح أسئلة حول توقيت الحكة (ليلية أم نهارية)، وطبيعة البراز، ووجود أي أعراض أخرى مثل ألم البطن أو نزيف المستقيم. وفقاً لـ جامعة جونز هوبكنز (Johns Hopkins)، فإن الفحص البدني للمنطقة الشرجية هو الإجراء الأكثر أهمية لتحديد ما إذا كانت المشكلة جلدية المنشأ أم عضوية.
استخدام تطبيقات التتبع الصحي لمراقبة تطور الحكة
تساعد التكنولوجيا الحديثة المريض في تسجيل “كثافة الحكة” على مقياس من 1 إلى 10 عبر تطبيقات الهاتف المحمول المتخصصة في الأمراض الجلدية. هذا التوثيق الرقمي يمنح الطبيب رؤية واضحة حول أنماط ظهور حكة شرجية، مما يسهل عملية استبعاد المسببات الغذائية أو البيئية المرتبطة بالنشاط اليومي.
مراحل الشفاء من حكة شرجية
عملية التعافي من حكة شرجية ليست فورية، بل تمر بمراحل نسيجية وعصبية تتطلب الالتزام التام بالخطة العلاجية الموضوعة:
- المرحلة الأولى (1-3 أيام): تبدأ حدة الرغبة الملحة في الحك بالتراجع نتيجة استخدام المهدئات الموضعية وتعديل النظافة.
- المرحلة الثانية (أسبوع): يختفي الاحمرار والتورم السطحي، وتبدأ الشقوق الجلدية الدقيقة في الالتئام تدريجياً.
- المرحلة الثالثة (أسبوعين): استعادة الجلد لمرونته الطبيعية واختفاء اللون الداكن أو التسمك الناتج عن الهرش المزمن.
- المرحلة الرابعة (شهر): الاستقرار التام وتوقف النوبات الليلية، وهي المرحلة الحرجة لمنع الانتكاسة عبر الاستمرار في إجراءات الوقاية.
الأنواع الشائعة للحكة الشرجية
تصنف حكة شرجية طبياً إلى نوعين رئيسيين بناءً على المسبب، وهذا التصنيف يحدد مسار العلاج بشكل جذري:
- الحكة الشرجية الأولية (مجهولة السبب): وهي الحالة التي لا يجد فيها الأطباء سبباً عضوياً أو جلدياً واضحاً، وغالباً ما ترتبط بنمط الحياة.
- الحكة الشرجية الثانوية: الناتجة عن أمراض أخرى مثل البواسير، الصدفية، العدوى الطفيلية، أو الحساسية من الأدوية والمواد الكيميائية.
التأثير النفسي والاجتماعي للحكة الشرجية المزمنة
لا تقتصر معاناة مريض حكة شرجية على الألم الجسدي، بل تمتد لتشمل ضغوطاً نفسية حادة ناتجة عن طبيعة المنطقة المصابة والإحراج المرتبط بها. يعاني الكثيرون من العزلة الاجتماعية وتجنب السفر أو الأنشطة الجماعية خوفاً من حدوث نوبة هرش مفاجئة لا يمكن السيطرة عليها في مكان عام. تشير الدراسات النفسية إلى أن القلق المزمن الناتج عن هذه الحالة قد يؤدي إلى اضطراب تكراري في السلوك، حيث يصبح الحك عادة لا إرادية حتى بعد زوال السبب الطبي.
الحكة الشرجية عند الرياضيين: الأسباب والوقاية
يواجه الرياضيون، وخاصة عدائي المسافات الطويلة وراكبي الدراجات، مخاطر مرتفعة للإصابة بـ حكة شرجية نتيجة عوامل فيزيائية محددة:
- الاحتكاك المستمر بين ثنايا الجلد (Intertrigo) مما يؤدي إلى تآكل الطبقة السطحية للجلد.
- التعرق الغزير الذي يغير حموضة المنطقة ويحفز نمو الفطريات الجلدية المزعجة.
- استخدام ملابس ضيقة غير مسامية تمنع جفاف المنطقة وتزيد من احتباس الحرارة والرطوبة.
- الوقاية تشمل استخدام بودرة تالك خالية من العطور أو مرايم عازلة (Barrier creams) قبل بدء النشاط البدني.
- الالتزام بالاستحمام الفوري بعد التمرين وتجفيف المنطقة بعناية فائقة باستخدام هواء بارد.
العلاقة بين النظام الغذائي وتهيُّج المنطقة الشرجية
يعد الجهاز الهضمي المحرك الرئيسي لنوبات حكة شرجية في كثير من الحالات، حيث تتسبب بعض الأطعمة في جعل البراز مادة كيميائية حارقة للجلد. تؤدي مادة “الكابسيسين” الموجودة في الفلفل الحار إلى تهيج النهايات العصبية في القناة الشرجية أثناء الخروج، مما يسبب شعوراً بالوخز يدوم لساعات. كما أن الإفراط في المشروبات الغازية والحمضيات يزيد من حموضة الإفرازات الشرجية، مما يكسر الحاجز الدهني الواقي للجلد ويجعل الحكة شرجية عرضاً مزمناً.
التطورات التقنية الحديثة في علاج الحكة الشرجية المستعصية
فتحت الأبحاث الطبية الحديثة آفاقاً جديدة للمرضى الذين لم يستجيبوا للعلاجات التقليدية، وذلك عبر تقنيات دقيقة ومبتكرة:
- حقن الميثيلين بلو الموضعي: تقنية تعمل على تعطيل الإشارات العصبية للحكة بشكل مؤقت لعدة أشهر، مما يمنح الجلد فرصة للتعافي.
- التحفيز العصبي العجزي (Sacral Nerve Stimulation): يستخدم في الحالات المرتبطة بخلل في وظيفة الأعصاب الطرفية في منطقة الحوض.
- العلاجات البيولوجية الموضعية: استخدام مثبطات الكالسينيورين التي تعالج الالتهاب المناعي دون التسبب في ترقق الجلد مثل الكورتيزون.
- استخدام الذكاء الاصطناعي في الفحص النسيجي: للتمييز بدقة 99% بين الأكزيما والصدفية وسرطان الجلد الموضعي (مرض باجيت).
خرافات شائعة حول حكة شرجية
تحيط بحكة شرجية الكثير من المفاهيم الخاطئة التي تؤدي غالباً إلى تفاقم الحالة بدلاً من علاجها، ومن أهمها:
- خرافة: “الحكة الشرجية تعني دائماً وجود ديدان”. الحقيقة: الديدان سبب واحد فقط، وغالباً ما تكون الأسباب مرتبطة بالجلد أو نمط الحياة.
- خرافة: “زيادة النظافة بالصابون القوي تنهي الحكة”. الحقيقة: الصابون القوي يدمر الزيوت الطبيعية ويزيد من تهيج حكة شرجية.
- خرافة: “الحكة الشرجية هي دائماً مقدمة لسرطان القولون”. الحقيقة: نادراً ما تكون الحكة عرضاً للسرطان، لكن الفحص ضروري للاطمئنان.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بناءً على سنوات من الخبرة السريرية، نقدم لك هذه الأسرار لاستعادة راحتك في أسرع وقت:
- سر الفازلين: ضع طبقة رقيقة من الفازلين قبل التبرز؛ ليعمل كحاجز كيميائي يمنع ملامسة الفضلات للجلد المتهيج.
- التبريد الفوري: عند اشتداد الحكة ليلياً، استخدم كيس ثلج ملفوف بقطعة قماش ناعمة لمدة 5 دقائق لتهدئة الأعصاب فوراً.
- قطن 100%: لا تتنازل عن الملابس القطنية الواسعة، وتجنب أي ألياف صناعية تلمس منطقة الإصابة حتى تمام الشفاء.
- قاعدة الـ 10 ثوانٍ: جفف المنطقة بلطف تام بالتربيت وليس المسح؛ فالمسح العنيف يزيد من تدفق الهيستامين المسبب للحكة.
أسئلة شائعة
هل الحكة الشرجية معدية؟
لا، الحكة الشرجية الناتجة عن البواسير أو الأكزيما ليست معدية، ولكن إذا كان السبب ديدان دبوسية أو فطريات، فقد تنتقل العدوى عبر التلامس المباشر أو المناشف المشتركة
كم تستغرق مدة العلاج؟
في الحالات البسيطة، يظهر التحسن خلال 48 ساعة، بينما تتطلب الحالات المزمنة المرتبطة بأمراض جلدية من 4 إلى 6 أسابيع من العلاج المستمر للوصول للشفاء التام.
هل هناك علاقة بين الضغط النفسي والحكة الشرجية؟
نعم، التوتر يحفز إفراز المواد الكيميائية الالتهابية في الجسم، مما يجعل الأعصاب الحسية في منطقة الشرج أكثر حساسية لأي مثير بسيط.
الخاتمة
في ختام دليلنا الشامل حول حكة شرجية، نؤكد أن هذه الحالة رغم إزعاجها الشديد، إلا أنها قابلة للسيطرة والشفاء التام عبر الوعي الطبي والالتزام بالبروتوكولات الصحيحة. تذكر دائماً أن التشخيص المبكر وتجنب العلاجات العشوائية هو المفتاح الذهبي للحفاظ على صحة وسلامة الأنسجة الجلدية الحساسة وضمان جودة حياة خالية من الألم والارتباك.