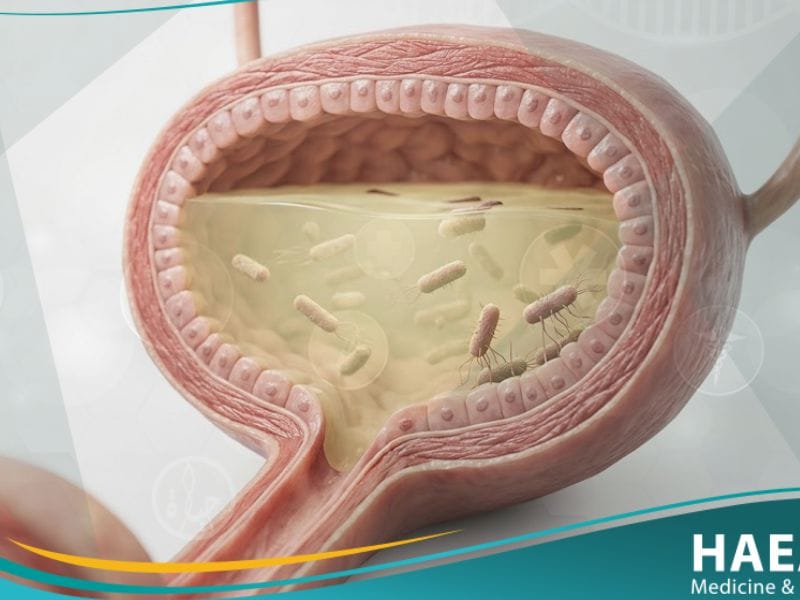
تعد بيلة جرثومية (Bacteriuria) من أكثر الحالات السريرية شيوعاً في الطب الباطني والمسالك البولية، وهي تشير إلى وجود مستعمرات بكتيرية في البول تتجاوز الحدود الطبيعية. توضح “بوابة HAEAT الطبية” أن هذه الحالة قد تكون مؤشراً على التهاب نشط أو مجرد استعمار صامت يتطلب تقييماً دقيقاً لتجنب المضاعفات الكلوية.
ما هي بيلة جرثومية؟
تُعرف بيلة جرثومية طبياً بأنها وجود البكتيريا في عينة البول التي تم جمعها بطريقة معقمة، حيث يتجاوز العدد عادةً 100,000 وحدة تشكيل مستعمرة (CFU) لكل مليلتر. وفقاً لتقارير المعهد الوطني للصحة (NIH)، يتم تصنيف هذه الحالة إلى نوعين رئيسيين: البيلة العرضية التي يصاحبها التهاب، والبيلة اللاعرضية التي يكتشفها الفحص المخبري دون شكوى سريرية واضحة من المريض.
تحدث الإصابة عندما تخترق الجراثيم المعوية، وبشكل أساسي بكتيريا “إيشيريشيا كولاي”، الإحليل وتصعد إلى المثانة أو الكلى. تعتمد خطورة الحالة على الحالة الصحية العامة للمريض، حيث تختلف بروتوكولات التعامل معها في حالات الحمل أو السكري أو ضعف المناعة.

أعراض بيلة جرثومية
تتنوع المظاهر السريرية المرتبطة بحالة بيلة جرثومية بناءً على موقع الاستعمار البكتيري ومدى استجابة الجهاز المناعي، وتتلخص الأعراض الأكثر شيوعاً في النقاط التالية:
- عسر التبول الشديد: الشعور بحرقة حادة أو ألم “واخز” أثناء خروج البول.
- الإلحاح البولي المتكرر: حاجة مفاجئة وقوية للتبول حتى عندما تكون المثانة شبه فارغة.
- تغير خصائص البول: ظهور البول بمظهر عكر (Cloudy) أو انبعاث رائحة كريهة نفاذة وغير معتادة.
- الألم الحوضي: ضغط أو تشنجات في منطقة أسفل البطن أو الحوض، خاصة عند النساء.
- البيلة الدموية: رؤية خيوط دم دقيقة أو تلون البول باللون الوردي نتيجة تهيج الغشاء المخاطي للمسالك.
- أعراض علوية (في حال وصولها للكلى): تشمل ألم الخاصرة (Flank pain)، الغثيان، والقيء المستمر.
- الحمى والقشعريرة: ارتفاع درجة الحرارة الذي يشير عادةً إلى تحول الحالة من استعمار موضعي إلى التهاب جهازي.
- تغير الحالة الذهنية: عند كبار السن، قد تكون الارتباك أو الهذيان هي العلامة الوحيدة لوجود استعمار جرثومي بولي.

أسباب بيلة جرثومية
تعود الإصابة بـ بيلة جرثومية إلى مجموعة معقدة من المسببات البيولوجية والتشريحية التي تسهل غزو الميكروبات للمجرى البولي، وأهمها:
- البكتيريا المعوية: تشكل “إيشيريشيا كولاي” (E. coli) حوالي 80% من المسببات، نظراً لقدرتها العالية على الالتصاق بجدران المثانة.
- الخلل التشريحي: وجود عيوب خلقية في المسالك البولية أو تضخم البروستاتا الذي يمنع التدفق الطبيعي والكامل للبول.
- القسطرة البولية: استخدام الأنابيب الطبية لفترات طويلة يوفر جسراً مباشراً لانتقال الجراثيم إلى داخل الجهاز البولي.
- الاضطرابات العصبية: مثل المثانة العصبية التي تسبب ركود البول، مما يجعله بيئة خصبة لنمو المستعمرات البكتيرية.
- النشاط الجنسي: الذي قد يسهل انتقال الميكروبات من المنطقة المحيطة بفتحة الشرج إلى الإحليل، خاصة عند الإناث.
- الحصوات الكلوية: تعمل الحصى كمخبأ للبكتيريا بعيداً عن تأثير الجهاز المناعي والمضادات الحيوية.
- ضعف الجهاز المناعي: في حالات السكري غير المنضبط أو تناول الأدوية المثبطة للمناعة، مما يقلل قدرة الجسم على طرد الجراثيم.
متى تزور الطبيب؟
يتطلب تشخيص بيلة جرثومية تدخلاً طبياً في توقيتات محددة لمنع تدهور الحالة إلى فشل كلوي أو إنتان دموي، ويمكن تقسيم معايير الزيارة كالتالي:
العلامات التحذيرية لدى البالغين
يجب استشارة المختص فوراً إذا ظهرت علامات تشير إلى “التهاب الكلية والحيضة”، مثل الألم المبرح في الظهر أو الجانب، أو في حال استمرار أعراض المثانة لأكثر من 48 ساعة دون تحسن. كما أن ظهور الدم في البول يعد مؤشراً يستوجب الفحص الفوري لاستبعاد المضادات الحيوية غير الفعالة أو وجود مسببات هيكلية أخرى.
المؤشرات الحرجة عند الأطفال
في حالة الأطفال، تكون بيلة جرثومية خادعة؛ لذا يجب مراقبة فقدان الشهية، البكاء غير المبرر أثناء التبول، أو عودة التبول اللاإرادي بعد فترة من الجفاف. تشير الدراسات المنشورة في “مجلة طب الأطفال” (Pediatrics) إلى أن الحمى مجهولة السبب عند الرضع غالباً ما تكون مرتبطة باستعمار بكتيري في البول يتطلب علاجاً فورياً لمنع تندب الكلى المستقبلي.
دور الذكاء الاصطناعي في التنبؤ المبكر بالنوبات
تشير الأبحاث الحديثة إلى أن نماذج التعلم الآلي يمكنها الآن تحليل البيانات الحيوية للمريض (مثل تغير درجة حموضة البول ومعدلات الترطيب) للتنبؤ بحدوث نوبة بيلة جرثومية قبل ظهور الأعراض السريرية بـ 24 ساعة. هذا التوجه التقني يساعد المرضى ذوي الحالات المزمنة على اتخاذ تدابير وقائية مبكرة، مثل زيادة السوائل أو استشارة الطبيب لتعديل البروتوكول العلاجي.
عوامل خطر الإصابة بـ بيلة جرثومية
تتضافر عدة عوامل بيولوجية وسلوكية لزيادة احتمالية حدوث بيلة جرثومية، حيث يشير “موقع حياة الطبي” إلى أن فهم هذه العوامل يمثل الخطوة الأولى في صياغة استراتيجية وقائية فعالة. تشمل أبرز عوامل الخطر ما يلي:
- الجنس الأنثوي: نظراً لقصر طول الإحليل وقربه من المنطقة الشرجية، مما يسهل انتقال البكتيريا.
- مرض السكري: يؤدي ارتفاع مستويات الجلوكوز في البول إلى توفير بيئة غذائية مثالية لنمو الميكروبات، فضلاً عن تأثير السكري على الأعصاب المتحكمة في المثانة.
- انقطاع الطمث: يتسبب نقص الإستروجين في تغير بيئة المهبل الحيوية (Microbiome)، مما يقلل من البكتيريا النافعة (Lactobacilli) التي تحمي المجرى البولي.
- الحمل: التغيرات الهرمونية والميكانيكية (ضغط الرحم) تبطئ تدفق البول، مما يزيد من فرص حدوث بيلة جرثومية التي قد تهدد سلامة الجنين.
- التدخلات الجراحية: إجراء عمليات في المسالك البولية أو استخدام المناظير الطبية يرفع خطر إدخال ملوثات خارجية.
- العمر المتقدم: ترتبط الشيخوخة بتراجع كفاءة الجهاز المناعي وزيادة شيوع مشاكل البروستاتا أو هبوط الرحم.
- تثبيط المناعة: المرضى الذين يخضعون للعلاج الكيميائي أو المصابون بفيروس نقص المناعة البشرية يكونون أكثر عرضة للاستعمار الجرثومي الشديد.
- السمنة المفرطة: ترتبط بزيادة الضغط داخل البطن وتغيرات في كيمياء البول التي قد تحفز نمو الجراثيم.
مضاعفات بيلة جرثومية
تجاوز حالة بيلة جرثومية دون علاج في الفئات المعرضة للخطر قد يؤدي إلى سلسلة من التداعيات الصحية الخطيرة التي قد تصل إلى تهديد الحياة، وأبرزها:
- التهاب الكلية الحاد (Pyelonephritis): انتقال الجراثيم من المثانة إلى الكلى، مما يتسبب في تلف أنسجة الكلية الدائم.
- الإنتان أو تعفن الدم (Urosepsis): وصول البكتيريا إلى الدورة الدموية، وهي حالة طارئة تتطلب عناية مركزة فورية.
- الولادة المبكرة: عند الحوامل، ترتبط بيلة جرثومية اللاعرضية بزيادة مخاطر الولادة قبل الأوان وانخفاض وزن المولود.
- الفشل الكلوي المزمن: تكرار الإصابات الالتهابية يؤدي إلى تندب الكلى وتراجع وظائفها بمرور الوقت.
- تكون الخراجات: ظهور تجمعات صديدية داخل الكلى أو في الأنسجة المحيطة بها (Perinephric abscess).
- الصدمة الإنتانية: هبوط حاد في ضغط الدم نتيجة الاستجابة المناعية المفرطة للعدوى البكتيرية الجسيمة.
الوقاية من بيلة جرثومية
تعتمد الوقاية من بيلة جرثومية على تبني بروتوكولات صحية صارمة تهدف إلى منع استيطان الميكروبات في الجهاز البولي، وتتلخص النصائح الوقائية فيما يلي:
- الترطيب المكثف: شرب ما لا يقل عن 2.5 لتر من الماء يومياً يساعد في “غسل” المسالك البولية وطرد البكتيريا دورياً.
- إفراغ المثانة فوراً: تجنب حبس البول لفترات طويلة، والحرص على التبول بعد ممارسة العلاقة الزوجية مباشرة.
- النظافة الشخصية الصحيحة: المسح من الأمام إلى الخلف بعد قضاء الحاجة لمنع انتقال جراثيم الأمعاء إلى فتحة الإحليل.
- تجنب المهيجات الكيميائية: تقليل استخدام الغسولات المهبلية القوية أو الرذاذ المعطر الذي يخل بالتوازن البكتيري الطبيعي.
- النظام الغذائي المتوازن: تناول الأطعمة الغنية بالألياف لمنع الإمساك، حيث أن الضغط الناتج عن الفضلات الصلبة قد يعيق إفراغ المثانة.
- الملابس القطنية: ارتداء ملابس داخلية تسمح بالتهوية لتقليل الرطوبة التي تحفز نمو البكتيريا في المنطقة التناسلية.
- المتابعة الدورية للحوامل: إجراء فحوصات بول دورية للكشف المبكر عن أي استعمار جرثومي صامت.
تشخيص بيلة جرثومية
يعتمد تشخيص بيلة جرثومية على تكامل البيانات السريرية مع النتائج المخبرية الدقيقة لضمان اختيار العلاج الأنسب، وتشمل خطوات التشخيص ما يلي:
- فحص البول العام (Urinalysis): البحث عن وجود “النترات” أو “إستريز الكريات البيض” التي تشير إلى نشاط جرثومي.
- مزرعة البول (Urine Culture): الاختبار المعياري الذهبي لتحديد نوع البكتيريا بدقة وقياس عدد المستعمرات.
- اختبار الحساسية (Sensitivity Test): تحديد المضادات الحيوية الأكثر فاعلية في القضاء على السلالة البكتيرية المكتشفة.
- الفحص المجهري: ملاحظة وجود خلايا الصديد أو كرات الدم الحمراء أو الأسطوانات البولية التي تدل على إصابة الكلى.
- التصوير بالموجات فوق الصوتية (Ultrasound): للكشف عن وجود حصوات أو انسدادات قد تكون سبباً وراء تكرار الـ بيلة جرثومية.
- الأشعة المقطعية (CT Scan): تُستخدم في الحالات المعقدة لتقييم مدى انتشار الالتهاب في الأنسجة المحيطة بالمسالك البولية.
- تنظير المثانة: في حالات الإصابات المتكررة مجهولة السبب لاستبعاد وجود أورام أو تشوهات هيكلية داخلية.
علاج بيلة جرثومية
يتطلب علاج بيلة جرثومية نهجاً مخصصاً يعتمد على ما إذا كانت الحالة تسبب أعراضاً أم أنها صامتة، مع مراعاة الفئة العمرية والحالة الفسيولوجية للمريض. تؤكد “مجلة حياة الطبية” أن الهدف ليس فقط القضاء على البكتيريا، بل منع عودتها وحماية سلامة الكلى.
نمط الحياة والتدابير المنزلية الداعمة
في المراحل الأولية أو كدعم للعلاج الدوائي، يلعب نمط الحياة دوراً محورياً. يُنصح بزيادة استهلاك السوائل وتناول مكملات فيتامين C لزيادة حموضة البول، مما يجعل البيئة أقل ملاءمة لنمو الجراثيم. كما يمكن استخدام كمادات دافئة على أسفل البطن لتخفيف التشنجات المثانية الناتجة عن بيلة جرثومية.
العلاج الدوائي (المضادات الحيوية)
تظل المضادات الحيوية هي الركيزة الأساسية للقضاء على بيلة جرثومية. (وفقاً لتوصيات الجمعية الأمريكية للأمراض المعدية IDSA، يتم اختيار العلاج بناءً على نمط المقاومة المحلية).
بروتوكولات الكبار
عادةً ما يتم البدء بمركبات “نيتروفورانتوين” (Nitrofurantoin) أو “فوسفوميسين” (Fosfomycin) كخيار أول لحالات التهاب المثانة غير المعقدة. وفي حالات بيلة جرثومية التي تمتد للكلى، قد يصف الأطباء “سيبروفلوكساسين” أو “ليفوفلوكساسين” لمدة تتراوح بين 7 إلى 14 يوماً لضمان القضاء التام على المستعمرات.
الجرعات والاحتياطات للأطفال
يتم حساب جرعات المضادات الحيوية بدقة بناءً على وزن الطفل، وغالباً ما تُستخدم مركبات “السيفالوسبورين” لفعاليتها وأمانها. من الضروري إكمال الدورة العلاجية كاملة حتى لو اختفت الأعراض، لمنع تحول بيلة جرثومية إلى حالة مزمنة أو تطور سلالات مقاومة للأدوية لدى الطفل.
استراتيجيات مكافحة المقاومة الحيوية في العلاج
مع تزايد سلالات البكتيريا المقاومة، يتم اللجوء الآن إلى “العلاج الموجه” بدلاً من المضادات واسعة الطيف. يتضمن ذلك استخدام نتائج المزرعة بدقة لاختيار أضيق نطاق فعال من الأدوية، مما يقلل من قتل البكتيريا النافعة في الجسم ويمنع نشوء بيلة جرثومية المستعصية.
العلاجات المناعية الناشئة للبيلة الجرثومية
تستكشف الأبحاث الحديثة استخدام “اللقاحات البولية” المستخلصة من أجزاء بكتيرية ميتة لتحفيز الجهاز المناعي الموضعي في المثانة. هذا النهج الواعد يهدف إلى توفير حماية طويلة الأمد للمرضى الذين يعانون من نوبات بيلة جرثومية المتكررة دون الحاجة إلى الاستخدام المستمر للمضادات الحيوية التقليدية.

الطب البديل وبيلة جرثومية
يلجأ الكثيرون إلى خيارات الطب البديل والمكملات الغذائية كدعم للعلاج التقليدي أو للوقاية من تكرار بيلة جرثومية، وتعتمد هذه الخيارات على تغيير بيئة المسالك البولية لجعلها طاردة للبكتيريا:
- مكملات D-Mannose: تشير الأبحاث المنشورة في “مجلة طب المسالك البولية” إلى أن هذا السكر الطبيعي يلتصق ببكتيريا “E. coli” ويمنعها من الالتصاق بجدران المثانة، مما يسهل طردها مع البول.
- خلاصة الكرانبيري (التوت البري): يحتوي على مركبات “بروأنتوسيانيدين” التي تمنع تكوين المستعمرات الجرثومية؛ ومع ذلك، يُفضل استخدامه كإجراء وقائي وليس كعلاج أساسي للحالات الحادة.
- البروبيوتيك (Probiotics): استخدام سلالات “Lactobacillus” يساعد في استعادة التوازن البكتيري في المهبل والمجرى البولي، مما يقلل من فرص حدوث بيلة جرثومية خاصة بعد تناول المضادات الحيوية.
- شاي الأعشاب المدرة للبول: مثل شاي “البقدونس” أو “عرعر الشجر”، والتي تساهم في زيادة تدفق البول، ولكن يجب استشارة الطبيب لتجنب تعارضها مع وظائف الكلى.
- خل التفاح المخفف: يعتقد البعض أنه يساعد في تغيير حموضة البول، ولكن الأدلة العلمية حول فعاليته المباشرة في القضاء على البكتيريا لا تزال محدودة.
- زيت الثوم: يحتوي على مركب “الأليسين” الذي يمتلك خصائص مضادة للميكروبات واسعة النطاق، وقد أظهرت بعض الدراسات المخبرية قدرته على تثبيط نمو الجراثيم البولية.
الاستعداد لموعدك مع الطبيب
لضمان الحصول على التشخيص الأدق لحالة بيلة جرثومية، يتطلب الأمر استعداداً مسبقاً من المريض لتوفير صورة سريرية واضحة للطبيب المعالج:
قائمة المهام قبل الزيارة
- تدوين الأعراض: سجل توقيت بدء الألم، عدد مرات التبول يومياً، وأي تغير في لون أو رائحة البول.
- قائمة الأدوية: أحضر قائمة بكافة الأدوية والمكملات التي تتناولها، خاصة المضادات الحيوية التي استخدمتها مؤخراً.
- التاريخ المرضي: كن مستعداً لذكر أي إصابات سابقة بالحصوات، السكري، أو العيوب الخلقية في المسالك البولية.
- عينة البول: قد يُطلب منك تقديم عينة “منتصف البول” (Mid-stream)؛ لذا يُفضل عدم التبول مباشرة قبل الوصول إلى العيادة.
الأسئلة المتوقعة من الطبيب
- هل تعاني من ألم في الظهر أو الجانبين؟
- هل لاحظت وجود دم أو عكارة في البول؟
- هل تعرضت لحمى أو قشعريرة مؤخراً؟
- هل تستخدم حالياً أي نوع من القسطرة البولية؟
استخدام التطبيقات الذكية لمراقبة الأعراض
يقترح “موقع HAEAT الطبي” استخدام تطبيقات تتبع الصحة الرقمية لتوثيق فترات الإلحاح البولي وكمية السوائل المستهلكة. تساعد هذه البيانات الطبيب في التمييز بين بيلة جرثومية العرضية وبين حالات أخرى مثل “متلازمة المثانة المؤلمة” أو “المثانة النشطة”.
مراحل الشفاء من بيلة جرثومية
تمر عملية التعافي من بيلة جرثومية بعدة مراحل زمنية تختلف باختلاف شدة الإصابة ونوع البكتيريا المسببة:
- المرحلة الأولى (24-48 ساعة): بدء انخفاض حدة الأعراض مثل الحرقان والإلحاح البولي نتيجة بدء مفعول المضادات الحيوية.
- المرحلة الثانية (3-5 أيام): اختفاء معظم الأعراض الظاهرية، ولكن استمرار وجود بعض الخلايا الالتهابية في البول.
- المرحلة الثالثة (نهاية الكورس العلاجي): القضاء التام على المستعمرات البكتيرية في المثانة، وهو الوقت المثالي لإجراء مزرعة تأكيدية إذا لزم الأمر.
- المرحلة الرابعة (الوقاية طويلة الأمد): استعادة التوازن الحيوي للمسالك البولية من خلال السوائل والبروبيوتيك لمنع عودة بيلة جرثومية.
الأنواع الشائعة لبيلة جرثومية
تُصنف بيلة جرثومية وفقاً للمعايير السريرية والبيولوجية إلى أنواع تختلف في طرق إدارتها الطبية:
- بيلة جرثومية لا عرضية (ABU): وجود البكتيريا دون أي أعراض، وهي حالة لا تعالج عادةً إلا في الحوامل أو قبل العمليات الجراحية للمسالك.
- بيلة جرثومية عرضية حادة: التهاب نشط يصاحبه ألم وحمى ويتطلب علاجاً فورياً بالمضادات الحيوية.
- بيلة جرثومية متكررة: حدوث الإصابة أكثر من 3 مرات في السنة، وغالباً ما ترتبط بوجود بؤرة بكتيرية أو ضعف مناعي.
- بيلة جرثومية مرتبطة بالقسطرة (CAUTI): نوع معقد يصيب المرضى في المستشفيات ويتطلب بروتوكولات تعقيم وتغيير دوري للأنابيب.
- البيلة الجرثومية المقاومة للأدوية: إصابة بسلالات بكتيرية (مثل ESBL) لا تستجيب للمضادات الحيوية التقليدية وتتطلب أدوية وريدية قوية.
إحصائيات عالمية ومعدلات الانتشار
تعد بيلة جرثومية من التحديات الصحية العالمية، حيث تشير بيانات منظمة الصحة العالمية إلى الحقائق التالية:
- تصيب بيلة جرثومية اللاعرضية حوالي 15-20% من النساء فوق سن الـ 65 عاماً.
- في دور رعاية المسنين، قد تصل معدلات انتشار الحالة إلى 50% لدى النساء و30% لدى الرجال.
- تمثل التهابات المسالك البولية الناتجة عن البكتيريا حوالي 40% من إجمالي العدوى المكتسبة داخل المستشفيات عالمياً.
- ترتفع نسبة الإصابة بــ بيلة جرثومية لدى مرضى السكري بنسبة تزيد عن 3 أضعاف مقارنة بالأصحاء.
التغذية والبروتوكولات الغذائية
يلعب الغذاء دوراً حيوياً في دعم المناعة الموضعية للمسالك البولية لمكافحة بيلة جرثومية:
- الأطعمة القلوية: مثل الخضروات الورقية، قد تساعد في موازنة حموضة البول لدى بعض المرضى الذين يعانون من تهيج مزمن.
- تجنب الكافيين والكحول: تعمل هذه المواد كمخرشات لجدار المثانة، مما يزيد من حدة أعراض بيلة جرثومية.
- الثوم والبصل: يحتويان على مركبات كبريتية طبيعية تعمل كمضادات حيوية خفيفة وتدعم وظائف الجهاز المناعي.
- الأطعمة الغنية بالبروبيوتيك: مثل الزبادي والكفير (الفطر الهندي) لتعزيز الجراثيم النافعة التي تنافس البكتيريا الضارة.
- الحد من السكريات البسيطة: لأن السكر الزائد في البول يمثل “وقوداً” لنمو مستعمرات بيلة جرثومية.
التأثيرات النفسية والاجتماعية
لا تقتصر معاناة مرضى بيلة جرثومية على الألم الجسدي، بل تمتد لتشمل جوانب نفسية واجتماعية:
- القلق المزمن: التخوف المستمر من عدم القدرة على الوصول للمرحاض في الوقت المناسب (الإلحاح البولي).
- اضطرابات النوم: الاستيقاظ المتكرر ليلاً للتبول يؤدي إلى إجهاد ذهني وتراجع في الأداء اليومي.
- العزلة الاجتماعية: تجنب الخروج أو السفر الطويل خوفاً من نوبات الألم المفاجئة المرتبطة بـ بيلة جرثومية.
- التأثير على الحياة الزوجية: قد يسبب الخوف من الألم أو تكرار العدوى بروداً في العلاقة الحميمة، مما يتطلب دعماً نفسياً وتواصلاً طبياً صريحاً.
التطورات الحديثة في تقنيات الفحص السريع
يشهد الطب ثورة في تشخيص بيلة جرثومية من خلال تقنيات تتجاوز المزارع التقليدية التي تستغرق 48 ساعة:
- تقنية الـ PCR السريع: تحديد الحمض النووي للبكتيريا المسببة لـ بيلة جرثومية وتحديد جينات المقاومة في أقل من ساعتين.
- المجسات الحيوية النانوية: أجهزة استشعار دقيقة تكتشف أدنى تركيز للسموم البكتيرية في عينة البول بدقة متناهية.
- التشخيص بالذكاء الاصطناعي للميكروسكوب: برمجيات تحلل صور عينات البول وتحدد أنواع الجراثيم بدقة تفوق العين البشرية.
- اختبارات المسح الجانبي (Lateral Flow): تشبه اختبار الحمل المنزلي، وتعطي مؤشراً فورياً على وجود بيلة جرثومية في المنزل.
خرافات شائعة حول بيلة جرثومية
تنتشر العديد من المفاهيم الخاطئة التي تصححها “مدونة HAEAT الطبية” بناءً على الأدلة العلمية:
- الخرافة: شرب كميات هائلة من الماء يكفي وحده لعلاج بيلة جرثومية.
- الحقيقة: الماء يطرد البكتيريا ولكنه لا يقضي على المستعمرات العميقة في أنسجة المثانة، لذا قد تكون المضادات الحيوية ضرورية.
- الخرافة: الـ بيلة جرثومية هي دائماً مرض ينتقل عن طريق الاتصال الجنسي.
- الحقيقة: رغم أن الجماع قد يكون محفزاً، إلا أن معظم الإصابات تنبع من بكتيريا الأمعاء الخاصة بالشخص نفسه.
- الخرافة: يجب علاج أي وجود للبكتيريا في البول فوراً بالمضادات الحيوية.
- الحقيقة: في حالات “البيلة اللاعرضية” لدى غير الحوامل، قد يسبب العلاج غير المبرر نشوء سلالات مقاومة.
- الخرافة: ارتداء الملابس الضيقة لا يؤثر على الجهاز البولي.
- الحقيقة: الملابس الضيقة تحبس الرطوبة والحرارة، مما يوفر بيئة مثالية لنمو جراثيم بيلة جرثومية.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه “الأسرار” للتعامل مع بيلة جرثومية بذكاء:
- قاعدة “التبول المزدوج”: بعد التبول، انتظر 30 ثانية ثم حاول مرة أخرى؛ فهذا يضمن إفراغ المثانة تماماً ويمنع ركود الجراثيم.
- سر التدفئة: استخدام “قربة” ماء دافئ على الظهر عند الشعور ببوادر الألم يساعد في استرخاء الحالبين وتسهيل تدفق البول.
- فيتامين C قبل النوم: تناول جرعة من فيتامين C في المساء يجعل البول أكثر حموضة خلال ساعات النوم، وهي الفترة التي تتكاثر فيها بكتيريا بيلة جرثومية عادةً.
- التواصل الصريح: لا تخجل من سؤال طبيبك عن “العلاج الوقائي بجرعة منخفضة” إذا كنت تعاني من تكرار الحالة أكثر من مرتين في ستة أشهر.
أسئلة شائعة
هل تسبب بيلة جرثومية العقم؟
لا تسبب بشكل مباشر، ولكن إهمال علاجها قد يؤدي لالتهابات حوضية حادة قد تؤثر على الأنابيب عند النساء أو البربخ عند الرجال في حالات نادرة جداً.
كم تستغرق مدة العلاج التقليدية؟
تتراوح بين 3 أيام للحالات البسيطة و14 يوماً للحالات المعقدة أو التي تشمل الكلى.
هل يمكن ممارسة الرياضة أثناء الإصابة؟
يُفضل تجنب الرياضات العنيفة أو السباحة في المسابح العامة حتى انتهاء الأعراض، مع التركيز على تمارين المشي الخفيف لتحفيز الدورة الدموية.
الخاتمة
تظل بيلة جرثومية حالة طبية تتطلب توازناً دقيقاً بين المراقبة الحذرة والتدخل الدوائي الحاسم. إن الوعي بالعوامل المسببة والالتزام ببروتوكولات الوقاية، مثل شرب السوائل والنظافة الشخصية، يمثل حائط الصد الأول ضد مضاعفات الكلى. تذكر دائماً أن التشخيص المبكر من خلال “مدونة حياة الطبية” ومتابعة المختصين هو مفتاح الحفاظ على جهاز بولي سليم وحياة مريحة خالية من الآلام المزمنة.