يعتبر تضيق الصمام المترالي (Mitral valve stenosis) اضطراباً قلبياً بنيوياً يؤدي إلى تضييق الفتحة التي تفصل بين الأذين الأيسر والبطين الأيسر، مما يعيق تدفق الدم الطبيعي داخل القلب. في مدونة حياة الطبية، ندرك أن فهم هذه الحالة يتطلب نظرة أعمق من مجرد التعريفات التقليدية، حيث تؤثر هذه التضيقات بشكل مباشر على كفاءة الدورة الدموية الكبرى والرئتين.
ما هو تضيق الصمام المترالي؟
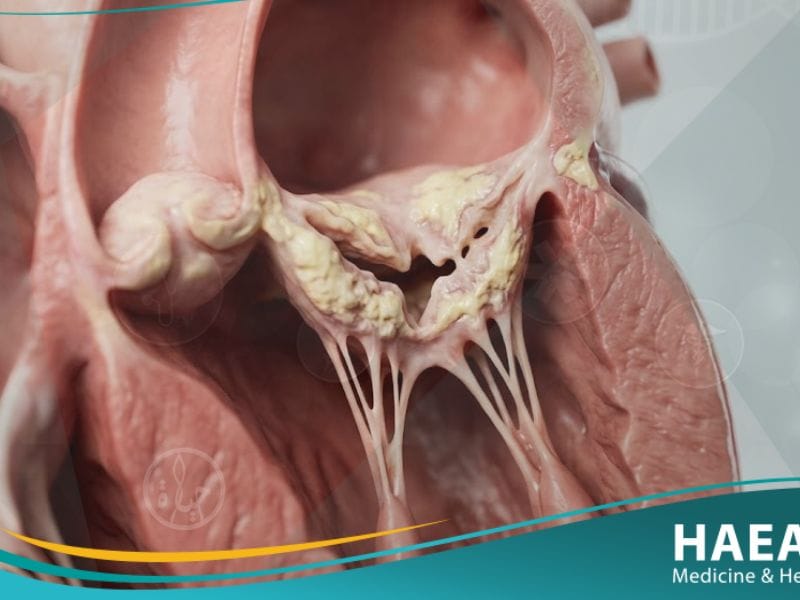
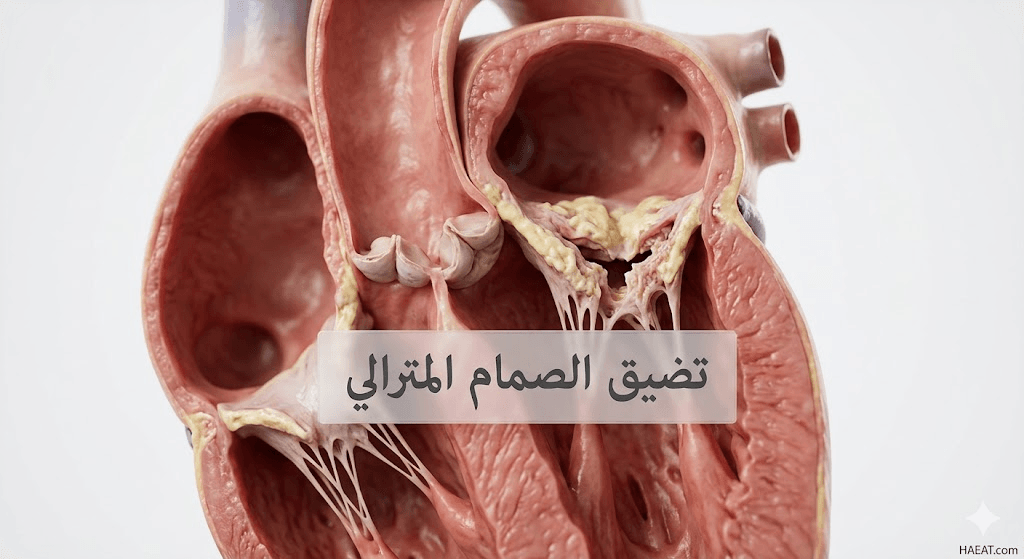
يُعرف تضيق الصمام المترالي طبياً بأنه تضيق في صمام القلب الموجود في الجانب الأيسر، وهو الصمام الذي يمتلك شرفتين ويُسمى أيضاً الصمام ثنائي الشرفات. عندما يصاب هذا الصمام بالتصلب أو الاندماج، فإنه لا ينفتح بالقدر الكافي، مما يسبب زيادة الضغط داخل الأذين الأيسر وتراكم السوائل في الرئتين.
توضح التقارير الصادرة عن معاهد الصحة الوطنية (NIH) أن هذا الاضطراب قد يظل صامتاً لسنوات طويلة قبل أن تظهر الأعراض السريرية الواضحة. وبناءً على ذلك، يشير خبراء موقع حياة الطبي إلى أن الكشف المبكر عن التغيرات في مساحة فتحة الصمام هو المفتاح الذهبي لمنع تدهور الحالة الصحية للقلب على المدى البعيد.
أعراض تضيق الصمام المترالي
تتنوع المظاهر السريرية المرتبطة بـ تضيق الصمام المترالي بناءً على شدة الانسداد وضغط الدم الرئوي، وتتضمن النقاط التالية أهم العلامات التي يجب مراقبتها بدقة:
- ضيق التنفس (Dyspnea): خاصة عند بذل مجهود بدني أو عند الاستلقاء بشكل مسطح على الظهر.
- التعب والإرهاق: الشعور بالإجهاد السريع نتيجة نقص كمية الدم المحمل بالأكسجين التي يضخها القلب للجسم.
- تورم الأطراف: ظهور وذمات في القدمين أو الكاحلين نتيجة احتقان السوائل في الجسم.
- خفقان القلب: الشعور بضربات قلب سريعة أو رفرفة ناتجة غالباً عن حدوث رجفان أذيني ثانوي للتوسع.
- السعال المدمم (Hemoptysis): في الحالات المتقدمة، قد يؤدي انفجار الأوعية الدموية الصغيرة في الرئة إلى خروج دم مع السعال.
- آلام الصدر: شعور بضغط أو ضيق في منطقة الصدر، وهو أقل شيوعاً ولكنه يحدث عند وجود إجهاد قلبي شديد.
- الدوخة والإغماء: نتيجة الانخفاض المفاجئ في نتاج القلب، خاصة أثناء النشاط البدني المفاجئ.
- تغيرات الصوت: قد يسبب تضخم الأذين الأيسر ضغطاً على العصب الحنجري، مما يؤدي إلى بحة في الصوت (متلازمة أورتنر).
- العدوى المتكررة: زيادة التعرض لالتهابات الجهاز التنفسي مثل التهاب الشعب الهوائية.

أسباب تضيق الصمام المترالي
تتعدد المسببات التي تؤدي إلى اعتلال نسيج الصمام، حيث تساهم عدة عوامل بيئية وجينية في تطور تضيق الصمام المترالي عبر الزمن، وأبرز هذه الأسباب تشمل:
- الحمى الروماتيزمية: تعتبر السبب الرئيسي عالمياً، حيث تهاجم الأجسام المضادة نسيج الصمام بعد التهاب الحلق العقدي غير المعالج.
- تكلس الصمام (Calcification): مع التقدم في العمر، قد تتراكم رواسب الكالسيوم حول حلقة الصمام، مما يقلل من مرونته وقدرته على الانفتاح.
- العيوب الخلقية: يولد بعض الأطفال بفتحة صمام ضيقة أو تشوهات في الأربطة الوترية المحيطة بالصمام.
- العلاج الإشعاعي: قد يؤدي التعرض للإشعاع في منطقة الصدر (لعلاج بعض أنواع السرطان) إلى تليف أنسجة القلب لاحقاً.
- أمراض المناعة الذاتية: حالات مثل الذئبة الحمامية الجهازية أو التهاب المفاصل الروماتويدي قد تهاجم أنسجة صمامات القلب.
- الأورام القلبية: مثل الورم المخاطي الأذيني الذي قد يسد فتحة الصمام بشكل ميكانيكي ويحاكي أعراض التضيق.
- العدوى البكتيرية: التهاب شغاف القلب (Endocarditis) قد يترك ندوباً تؤدي بمرور الوقت إلى ضيق وظيفي في الصمام.
متى تزور الطبيب؟
يعد التوقيت المناسب لاستشارة الاختصاصي عاملاً حاسماً في إدارة تضيق الصمام المترالي ومنع حدوث قصور القلب الاحتقاني.
العلامات التحذيرية لدى البالغين
يجب على البالغين حجز موعد طبي فوراً إذا لاحظوا تراجعاً ملحوظاً في قدرتهم على ممارسة الأنشطة اليومية البسيطة بسبب نهجان الصدر. وتؤكد الأبحاث السريرية أن ظهور تورم مفاجئ في الساقين مع اضطراب في نبضات القلب يستدعي إجراء فحص شامل للصمامات بواسطة الموجات فوق الصوتية.
المؤشرات الحرجة لدى الأطفال
عند الأطفال، قد تظهر الأعراض على شكل تأخر في النمو البدني، أو صعوبة في التنفس أثناء الرضاعة أو اللعب. ومن الضروري مراقبة أي زرقة في الشفاه أو الأظافر، حيث قد يشير ذلك إلى وجود عيب خلقي معقد يتضمن تضيقاً في الصمام المترالي يتطلب تدخلاً عاجلاً.
دور الذكاء الاصطناعي في الفرز الأولي لمرضى القلب
يقترح خبراء التقنية الطبية استخدام خوارزميات الذكاء الاصطناعي لتحليل أصوات القلب المسجلة عبر الهواتف الذكية (Digital Auscultation). هذه التقنية تساعد في الكشف عن “اللغط الدياستولي” المميز لحالات تضيق الصمام المترالي قبل تفاقم الحالة، مما يتيح للأطباء توجيه المرضى للفحوصات التخصصية بشكل أسرع وأكثر دقة من الطرق التقليدية.
عوامل خطر الإصابة بـ تضيق الصمام المترالي
تتأثر احتمالية الإصابة بـ تضيق الصمام المترالي بمجموعة من العوامل البيئية والتاريخ المرضي للفرد، حيث تزيد بعض الظروف من فرص تضرر الصمامات القلبية، وأبرز هذه العوامل تشمل:
- تاريخ الإصابة بالحمى الروماتيزمية: خاصة إذا لم يتم علاج عدوى الحلق البكتيرية بالمضادات الحيوية المناسبة في مرحلة الطفولة.
- الموقع الجغرافي: تزداد معدلات الإصابة في الدول النامية التي تفتقر إلى برامج الرعاية الصحية الوقائية والوصول السريع للمضادات الحيوية.
- الجنس: تشير الإحصاءات الطبية إلى أن النساء أكثر عرضة للإصابة بهذا التضيق الصمامي مقارنة بالرجال، خاصة الحالات المرتبطة بالروماتيزم.
- التقدم في العمر: يؤدي التكلس الطبيعي المرتبط بالشيخوخة إلى تيبس الصمامات لدى كبار السن، مما يسبب تضيقاً غير روماتيزمي.
- العيوب الخلقية في القلب: وجود تشوهات في هيكلية القلب منذ الولادة قد يجعل الصمام أكثر عرضة للتلف المبكر.
- العلاجات الطبية السابقة: مثل الخضوع لجلسات إشعاعية مكثفة على الصدر لعلاج الأورام اللمفاوية أو سرطان الثدي.
- إهمال صحة الأسنان: حيث ترتبط أمراض اللثة والتهابات الفم المزمنة بزيادة خطر الإصابة بالتهاب شغاف القلب الجرثومي.
مضاعفات تضيق الصمام المترالي
إذا تُرك تضيق الصمام المترالي دون تدخل طبي مناسب، فقد يؤدي ذلك إلى سلسلة من المضاعفات الجسيمة التي تؤثر على جودة الحياة، ومن أهمها:
- فرط ضغط الدم الرئوي: زيادة الضغط في الأوعية الدموية التي تنقل الدم من القلب إلى الرئتين، مما يجهد عضلة القلب اليمنى.
- فشل القلب الاحتقاني: عدم قدرة القلب على ضخ كمية كافية من الدم لتلبية احتياجات الجسم نتيجة تراكم السوائل في الرئتين والأطراف.
- الرجفان الأذيني: اضطراب في نظم القلب ناتج عن تمدد الأذين الأيسر، مما يزيد من احتمالية حدوث خفقان وتعب شديد.
- الجلطات الدموية والسكتات الدماغية: ركود الدم في الأذين المتسع يؤدي لتكون جلطات قد تنتقل عبر الدورة الدموية إلى الدماغ.
- تضخم القلب: يؤدي المجهود الإضافي الذي يبذله الأذين الأيسر لدفع الدم عبر الصمام الضيق إلى تضخم جدرانه بمرور الوقت.
- الوذمة الرئوية الحادة: حالة طارئة تتميز بتراكم مفاجئ للسوائل في الحويصلات الهوائية، مما يسبب ضيق تنفس شديداً جداً.
- التهابات الجهاز التنفسي المزمنة: زيادة الاحتقان تجعل الرئتين بيئة خصبة للبكتيريا والفيروسات.
الوقاية من تضيق الصمام المترالي
تتمثل الاستراتيجية الوقائية الفعالة ضد تضيق الصمام المترالي في حماية الصمام من الأضرار المكتسبة، وذلك عبر اتباع الخطوات التالية:
- العلاج المبكر لالتهاب الحلق: استخدام المضادات الحيوية (مثل البنسلين) لعلاج العدوى العقدية يمنع تماماً حدوث الحمى الروماتيزمية.
- المتابعة الدورية لمرضى القلب: إجراء فحوصات سنوية للتأكد من سلامة الصمامات في حال وجود تاريخ عائلي أو إصابات سابقة.
- الحفاظ على نظافة الفم: الوقاية من التهاب شغاف القلب عبر العناية بالأسنان وإخبار الطبيب قبل إجراء أي جراحات فموية.
- التحكم في عوامل خطر التكلس: إدارة مستويات الكوليسترول وضغط الدم لتقليل ترسب الكالسيوم على الصمامات.
- اللقاحات الموسمية: الحصول على لقاح الإنفلونزا والمكورات الرئوية لتقليل العبء على الرئتين والقلب.
- التوعية الصحية: تثقيف الآباء حول مخاطر الحمى والآلام المفصلية التي قد تتبع التهابات الحلق البسيطة.
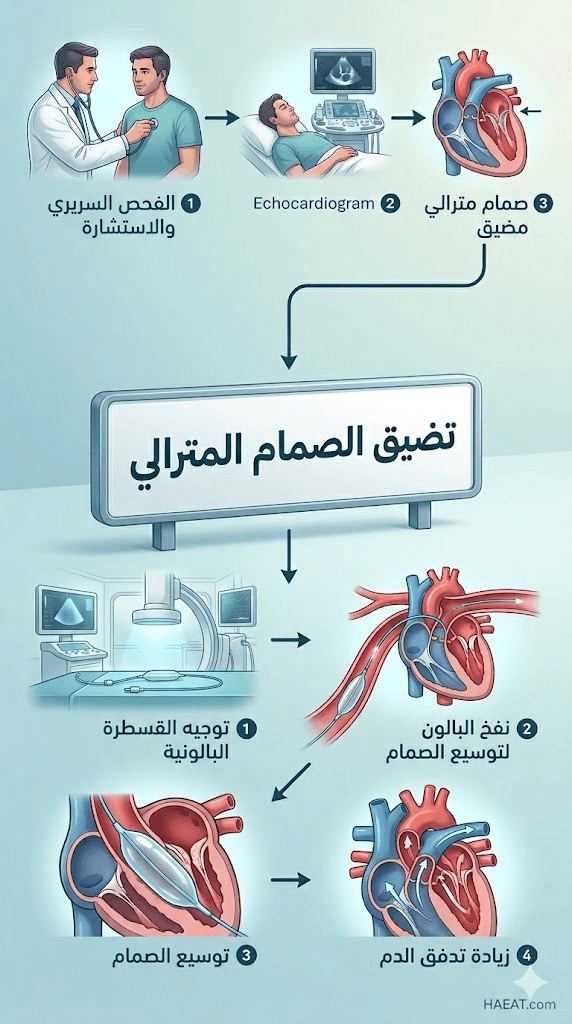
تشخيص تضيق الصمام المترالي
تعتمد مدونة HAEAT الطبية في شرحها للتشخيص على البروتوكولات المعتمدة من الجمعية الأمريكية للقلب (AHA)، حيث تشمل الفحوصات ما يلي:
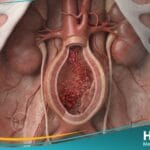
- تخطيط صدى القلب (Echocardiogram): هو الفحص الأساسي الذي يستخدم الموجات فوق الصوتية لتقييم مساحة الصمام وشدة التضيق.
- تخطيط صدى القلب عبر المريء (TEE): يوفر صوراً أكثر دقة للصمام المترالي عبر إدخال مسبار دقيق في المريء، مما يساعد في الكشف عن الجلطات الصغيرة.
- مخطط كهربية القلب (ECG): يستخدم للكشف عن تضخم الأذينين أو وجود اضطرابات في النظم مثل الرجفان الأذيني.
- تصوير الصدر بالأشعة السينية (Chest X-ray): يساعد في رؤية تضخم القلب واحتقان السوائل داخل الرئتين.
- اختبار الإجهاد البدني: لتقييم كيفية استجابة القلب والصمام للمجهود وتحديد وقت ظهور الأعراض.
- القسطرة القلبية: إجراء تداخلي لقياس الضغوط داخل حجرات القلب بدقة متناهية وتحديد المسار الجراحي المناسب.
- التصوير بالرنين المغناطيسي للقلب (Cardiac MRI): يستخدم في حالات معينة لتوفير تفاصيل بنيوية إضافية حول صمامات القلب وأنسجته.
علاج تضيق الصمام المترالي
لا يهدف العلاج فقط إلى تخفيف الأعراض، بل يركز بشكل أساسي على منع المضاعفات القاتلة وتحسين الكفاءة الميكانيكية للصمام.
تعديلات نمط الحياة والعلاجات المنزلية
يُنصح المرضى المصابون بـ تضيق الصمام المترالي بتقليل تناول الصوديوم (الملح) لمنع احتباس السوائل وتخفيف العبء على الرئتين. كما يجب ممارسة الأنشطة البدنية المعتدلة تحت إشراف طبي، وتجنب المنبهات التي قد تثير نوبات خفقان القلب أو تزيد من معدل ضربات القلب بشكل غير مرغوب فيه.
العلاج الدوائي
تستخدم الأدوية للسيطرة على الأعراض وإدارة النظم القلبي:
البروتوكول العلاجي للبالغين
يعتمد الأطباء على مدرات البول (Diuretics) لتقليل احتقان الرئتين، وحاصرات بيتا أو حاصرات قنوات الكالسيوم لإبطاء معدل ضربات القلب وتمديد وقت امتلاء البطين بالدم. كما تبرز أهمية مضادات التخثر (Warfarin أو الأدوية الحديثة) للوقاية من السكتات الدماغية في حال وجود رجفان أذيني.
الاعتبارات الخاصة للأطفال
عند الأطفال، يتم التركيز على جرعات دقيقة جداً من أدوية تقوية عضلة القلب ومدرات البول التي تتناسب مع أوزانهم الصغيرة، مع مراقبة حثيثة للنمو البدني وضمان عدم تداخل الأدوية مع مراحل التطور الطبيعية للطفل.
التقنيات الجراحية الروبوتية في إصلاح الصمام المترالي
يشير خبراء التكنولوجيا الجراحية إلى أن الروبوتات الطبية تسمح الآن بإجراء عمليات إصلاح الصمام المترالي عبر ثقوب صغيرة جداً بدلاً من شق الصدر الكامل. توفر هذه التقنية دقة تفوق اليد البشرية بمراحل، مما يقلل من فترة النقاهة والنزيف الجراحي، ويزيد من فرص نجاح ترميم الصمام بدلاً من استبداله بالكامل بصمام صناعي.
التطورات في هندسة الأنسجة لتطوير صمامات حيوية
من خلال دمج الذكاء الاصطناعي مع علوم هندسة الأنسجة، يتم العمل حالياً على تصميم صمامات قلبية مطبوعة بتقنية ثلاثية الأبعاد باستخدام خلايا المريض نفسه. هذا الابتكار يهدف إلى القضاء على مشكلة رفض الجسم للصمامات الصناعية، كما يلغي الحاجة لاستخدام مميعات الدم مدى الحياة، وهو ما يمثل ثورة مستقبلية في علاج تضيق الصمام المترالي.
الطب البديل وتضيق الصمام المترالي
يجب التأكيد على أن الطب البديل لا يمكن أن يعالج الانسداد الميكانيكي في الصمام، ولكن يمكنه دعم صحة القلب العامة وتحسين جودة حياة المريض المصاب بـ تضيق الصمام المترالي من خلال:
- أحماض أوميجا 3 الدهنية: تساهم في تقليل الالتهابات الوعائية وتحسين مرونة الشرايين، مما يخفف الضغط الجزئي عن القلب.
- الإنزيم المساعد Q10: يساعد في دعم إنتاج الطاقة داخل خلايا عضلة القلب، مما قد يحسن القدرة على تحمل المجهود البسيط.
- المغنيسيوم: يلعب دوراً حيوياً في تنظيم كهرباء القلب، وهو مفيد للمرضى الذين يعانون من خفقان ناتج عن التضيق.
- تقنيات الاسترخاء (اليوغا والتأمل): تساعد بشكل فعال في خفض مستويات الأدرينالين والتوتر، مما يقلل من نوبات ضيق التنفس المرتبطة بالقلق.
- الثوم والزنجبيل: يمتلكان خصائص طبيعية خفيفة لتمييع الدم، ولكن يجب الحذر الشديد واستشارة الطبيب قبل استخدامهما مع الأدوية المميعة.
- نظام غذائي غني بمضادات الأكسدة: يقلل من الإجهاد التأكسدي الذي قد يسرع من عملية تكلس أنسجة الصمام المترالي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع تضيق الصمام المترالي تحضيراً دقيقاً لضمان الحصول على التشخيص الأمثل وتحديد الخطة العلاجية بدقة.
ما الذي يمكنك فعله؟
ابدأ بتدوين كافة الأعراض التي تشعر بها، حتى تلك التي قد تبدو غير مرتبطة بالقلب مثل السعال الليلي أو بحة الصوت. قم بإعداد قائمة كاملة بكافة الأدوية والمكملات التي تتناولها، وسجل التاريخ المرضي لعائلتك فيما يخص أمراض القلب الروماتيزمية.
ما الذي تتوقعه من الطبيب؟
سيقوم الطبيب بإجراء فحص سريري دقيق للاستماع إلى “لغط القلب” المميز، وسيطرح أسئلة حول توقيت ظهور ضيق التنفس وهل يزداد عند النوم. من المتوقع أيضاً أن يناقش معك القيود المفروضة على نشاطك البدني الحالي بناءً على درجة التضيق المكتشفة.
تطبيقات المتابعة المنزلية الرقمية قبل الجراحة
تقترح بوابة HAEAT الطبية استخدام تطبيقات مراقبة الصحة الرقمية التي تعمل بالذكاء الاصطناعي لجمع بيانات دقيقة حول معدل ضربات القلب وجودة النوم ومستويات الأكسجين (SPO2) قبل الموعد. هذه البيانات تمنح الطبيب صورة “بانورامية” عن وضع المريض الحقيقي خارج العيادة، مما يسهل اتخاذ قرار الجراحة في التوقيت المثالي.
مراحل الشفاء من تضيق الصمام المترالي
سواء كان التدخل عبر توسيع الصمام بالبالون أو استبداله جراحياً، فإن مراحل التعافي تتبع مساراً زمنياً مدروساً لضمان استعادة القلب لوظيفته:
- المرحلة الأولى (المستشفى): تستمر من 3 إلى 7 أيام، حيث يتم مراقبة النظم القلبي وضبط توازن السوائل في الجسم.
- المرحلة الثانية (التعافي المنزلي المبكر): تشمل أول أسبوعين، حيث يُطلب من المريض تجنب رفع الأوزان والتركيز على تمارين التنفس العميق.
- المرحلة الثالثة (إعادة التأهيل القلبي): برنامج رياضي مراقب طبياً يهدف إلى تقوية عضلة القلب وزيادة القدرة على التحمل تدريجياً.
- المرحلة الرابعة (المتابعة طويلة الأمد): إجراء فحوصات دورية بالموجات فوق الصوتية (Echo) كل 6-12 شهراً لضمان استقرار حالة الصمام الجديد أو المرمم.
- التعديل الدوائي: قد يحتاج المريض لفترة زمنية لضبط جرعات مميعات الدم حتى تستقر قراءات التجلط (INR).
الأنواع الشائعة لتضيق الصمام المترالي
يُصنف تضيق الصمام المترالي بناءً على المسبب الرئيسي والآلية الفسيولوجية للتضيق:
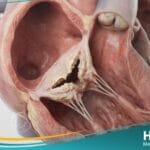
- التضيق الروماتيزمي: وهو الأكثر شيوعاً، حيث تلتحم حواف الشرفات مع بعضها البعض (Commissural fusion).
- التضيق التكلسي (الشيخوخي): ينتج عن ترسب الكالسيوم في حلقة الصمام، وغالباً ما يصيب كبار السن الذين يعانون من تصلب الشرايين.
- التضيق الخلقي: مثل “الصمام المترالي المظلي” (Parachute mitral valve)، حيث ترتبط جميع الأوتار بعضلة حليمية واحدة.
- التضيق الوظيفي: ناتج عن وجود ضغط خارجي على الصمام من ورم أو كتلة دموية، دون وجود خلل بنيوي في الشرفات نفسها.
التأثيرات النفسية والاجتماعية لمرضى تضيق الصمام المترالي
يعاني العديد من المرضى من قلق مزمن يرتبط بمحدودية حركتهم وخوفهم من الجراحات القلبية الكبرى. قد يؤدي الشعور بضيق التنفس المفاجئ إلى نوبات هلع تحاكي أعراض القلب، مما يدخل المريض في دائرة مفرغة من التوتر. من الضروري دمج الدعم النفسي كجزء أصيل من الخطة العلاجية، حيث أثبتت الدراسات أن استقرار الحالة النفسية يحسن من استجابة الجسم للأدوية ويسرع من وتيرة التعافي بعد العمليات.
النظام الغذائي والنشاط البدني الآمن لمرضى القلب
يجب أن يتبع مريض تضيق الصمام المترالي نمطاً غذائياً صارماً يقلل من احتقان الرئة، ويتضمن ذلك:
- تقليل الصوديوم: لأقل من 1500 ملغ يومياً لمنع تورم الساقين.
- حمية البحر المتوسط: الغنية بزيت الزيتون والخضروات لدعم صحة الأوعية الدموية.
- تجنب الكميات الكبيرة من السوائل: في الحالات المتقدمة، قد يحدد الطبيب كمية الماء المسموح بها يومياً.
- المشي الخفيف: هو الرياضة المثالية التي لا تشكل ضغطاً انفجارياً على الصمام المترالي.
- تجنب تمرينات القوة العنيفة: التي تتطلب حبس النفس أو رفع أثقال كبيرة لأنها ترفع الضغط الرئوي بشكل حاد.
تضيق الصمام المترالي والحمل: دليل الرعاية المتكاملة
يعتبر الحمل تحدياً فسيولوجياً كبيراً للمصابات بـ تضيق الصمام المترالي، حيث تزداد كمية الدم بنسبة 50%، مما يضاعف الجهد على الصمام الضيق. تتطلب هذه الحالات متابعة دقيقة من فريق مشترك يضم استشاري قلب واستشاري طب أجنة، وغالباً ما يتم تفضيل التدخل لتوسيع الصمام بالبالون قبل اتخاذ قرار الحمل في حالات التضيق الشديد لضمان سلامة الأم والجنين.
التوقعات المستقبلية ومعدلات البقاء
تعتمد النظرة المستقبلية لمرضى تضيق الصمام المترالي على سرعة التشخيص وكفاءة العلاج، وتظهر الإحصائيات ما يلي:
- نسب النجاح العالية: لعمليات توسيع الصمام بالبالون في الحالات غير المتكلسة بشكل كبير.
- طول العمر الافتراضي: مع الصمامات المعدنية الحديثة، يمكن للمرضى العيش لعقود طويلة مع الالتزام بالمميعات.
- التحسن النوعي: يختفي ضيق التنفس وتعود القدرة على المشي والنشاط البدني لدى 90% من المرضى بعد التدخل الناجح.
- مخاطر التأخير: يؤدي إهمال العلاج إلى تضرر عضلة القلب اليمنى بشكل غير قابل للإصلاح (Irreversible).
خرافات شائعة حول تضيق الصمام المترالي
- الخرافة: “الرياضة ممنوعة تماماً لمرضى الصمامات”. الحقيقة: النشاط البدني الخفيف ضروري لتقوية القلب، ولكن يجب أن يكون مقنناً.
- الخرافة: “الصمام المترالي يمكن أن يفتح نفسه مع الوقت”. الحقيقة: التضيق هو خلل ميكانيكي بنيوي لا يزول بالأدوية أو الوقت، بل يتطلب تدخلاً طبياً.
- الخرافة: “لا يمكن الحمل للمصابة بتضيق الصمام”. الحقيقة: الحمل ممكن تحت إشراف طبي دقيق جداً في الحالات الخفيفة إلى المتوسطة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- استمع لقلبك: لا تتجاهل التعب غير المبرر أو الكحة التي تزداد ليلاً، فهي إنذارات مبكرة لتراكم السوائل.
- الالتزام بالمميعات: إذا كنت تتناول الوارفارين، فإن انتظام التحاليل (INR) هو خط الدفاع الأول ضد الجلطات.
- التواصل مع الطبيب قبل العمليات الأخرى: حتى خلع الأسنان يتطلب احتياطات خاصة لمرضى الصمامات لمنع العدوى.
- النوم بوضعية مرتفعة: استخدام وسادتين قد يساعد في تقليل نوبات ضيق التنفس الليلي.
أسئلة شائعة (PAA)
هل تضيق الصمام المترالي مرض وراثي؟
في معظم الحالات، لا يعد وراثياً بل ناتجاً عن عدوى (روماتيزمية) أو تكلس مرتبط بالعمر، ومع ذلك، هناك حالات خلقية نادرة قد تنتقل عبر الجينات.
ما هي تكلفة عملية استبدال الصمام؟
تختلف التكلفة بناءً على نوع الصمام (حيوي أو معدني) والمستشفى، ولكنها تعتبر استثماراً حيوياً في استعادة القدرة على الحياة بشكل طبيعي.
كم يعيش مريض تضيق الصمام المترالي؟
بفضل التقدم الطبي الحديث، يتمتع المرضى الذين خضعوا للتدخل العلاجي المناسب بمتوسط عمر يقترب جداً من الأشخاص الطبيعيين، بشرط المتابعة الدورية.
الخاتمة
في الختام، يظل تضيق الصمام المترالي حالة تتطلب وعياً طبياً عالياً وإدارة استباقية. من خلال فهمك للأعراض والخيارات العلاجية المتاحة، يمكنك بالتعاون مع فريقك الطبي في موقع HAEAT الطبي اتخاذ قرارات تضمن لقلبك القوة والاستمرارية. الكشف المبكر هو دائماً أقصر طريق للشفاء.