تُعد أهبة التخثر الموروثة (Inherited Thrombophilia) اضطراباً جينياً يرفع احتمالية تشكل جلطات دموية غير طبيعية داخل الأوعية، مما قد يؤدي لمضاعفات خطيرة.
تؤكد مدونة حياة الطبية أن فهم هذه الحالة يتطلب الوعي بكيفية تأثير الطفرات الجينية على بروتينات التجلط الطبيعية في جسم الإنسان المصاب.
تتسبب أهبة التخثر الموروثة في جعل الدم أكثر لزوجة وقابلية للتجلط، وهي حالة تتطلب مراقبة طبية دقيقة لتجنب حدوث الانسدادات الوعائية المفاجئة.
ما هي أهبة التخثر الموروثة؟
أهبة التخثر الموروثة هي مجموعة من الاضطرابات الجينية التي تؤثر على عملية تخثر الدم الطبيعية، مما يؤدي إلى زيادة الميل لتكوين الخثرات الوريدية أو الشريانية.
تحدث هذه الحالة عندما يرث الشخص طفرات جينية محددة من أحد الوالدين أو كليهما، وتؤدي هذه الطفرات إلى نقص في مضادات التجلط الطبيعية.
وفقاً لأبحاث من موقع حياة الطبي، فإن الخلل الجيني قد يسبب زيادة في إنتاج بروتينات التجلط أو نقصاً في البروتينات التي تذيب الخثرات بشكل طبيعي.
أعراض أهبة التخثر الموروثة
لا تسبب أهبة التخثر الموروثة أعراضاً مباشرة بحد ذاتها، بل تظهر الأعراض عند حدوث جلطة دموية فعلياً في الجسم، وتشمل العلامات الشائعة ما يلي:
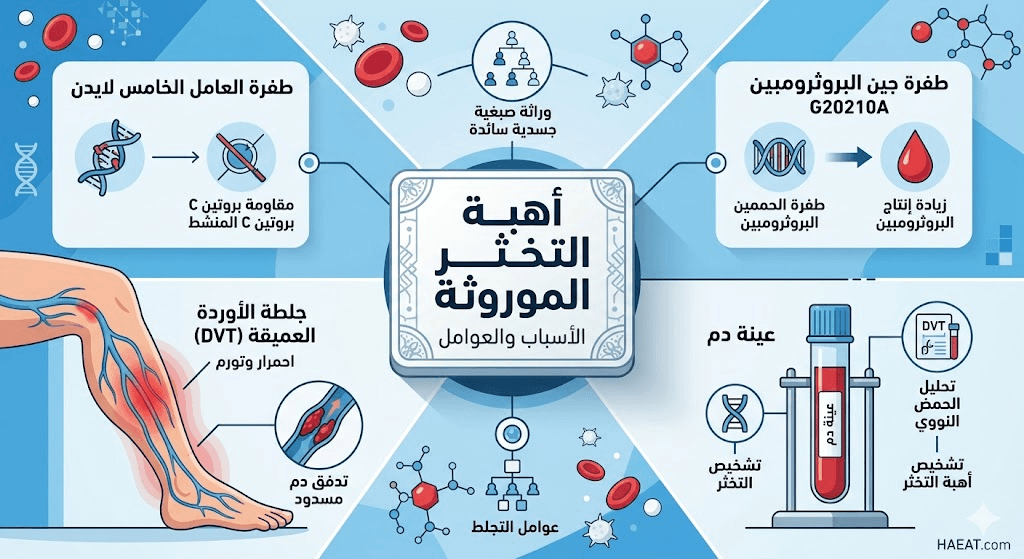
- تجلط الأوردة العميقة (DVT):
- تورم ملحوظ وغالباً ما يكون في ساق واحدة فقط دون الأخرى.
- ألم شديد في الساق يبدأ عادةً في ربلة الساق (السمانة) ويشبه التشنج.
- تغير لون الجلد في المنطقة المصابة إلى الأحمر أو الأزرق الداكن.
- إحساس بسخونة أو دفء غير طبيعي في الساق المتورمة عند لمسها.
- الانصمام الرئوي (PE):
- ضيق تنفس مفاجئ وغير مبرر حتى أثناء الراحة أو الجهد البسيط.
- ألم حاد في الصدر يزداد سوءاً عند محاولة أخذ نفس عميق أو السعال.
- سعال جاف قد يصاحبه خروج دم أو بلغم مدمم في الحالات المتقدمة.
- تسارع غير طبيعي في ضربات القلب والشعور بالدوار أو الإغماء الوشيك.
- أعراض مرتبطة بمواقع أخرى:
- آلام حادة في البطن في حال حدوث تجلط في أوردة الجهاز الهضمي (الأوردة المساريقية).
- صداع حاد ومفاجئ مع اضطرابات بصرية عند حدوث تجلط في الجيوب الوريدية الدماغية.
- فقدان الحمل المتكرر (الإجهاض) في الثلث الثاني أو الثالث من الحمل دون سبب تشريحي واضح.
أسباب أهبة التخثر الموروثة
تنتج أهبة التخثر الموروثة عن طفرات جينية موروثة تؤثر على التوازن الدقيق بين عوامل التجلط ومضادات التجلط في بلازما الدم، وأبرز هذه الأسباب:
- طفرة عامل 5 لايدن (Factor V Leiden):
- تعتبر السبب الأكثر شيوعاً، حيث تجعل بروتين التجلط مقاوماً للتعطيل بواسطة البروتين C الطبيعي.
- تزيد هذه الطفرة من خطر الإصابة بالجلطات الوريدية بنسبة تتراوح بين 3 إلى 8 أضعاف لدى حاملي الجين الواحد.
- طفرة الجين البروثرومبين (G20210A):
- تؤدي هذه الطفرة الجينية إلى زيادة إنتاج بروتين البروثرومبين (عامل التجلط الثاني) في الدم.
- الزيادة المفرطة في هذا البروتين تجعل الدم في حالة استعداد دائم للتخثر عند أدنى محفز.
- نقص البروتين C والبروتين S:
- هذه البروتينات تعمل كمضادات تخثر طبيعية؛ ونقصها الوراثي يؤدي لفشل الجسم في كبح عملية التجلط.
- يعتبر نقص هذه البروتينات أقل شيوعاً من طفرة لايدن لكنه يرتبط بمخاطر تجلط أعلى وأكثر حدة.
- نقص مضاد الثرومبين (Antithrombin Deficiency):
- يعد من أخطر أنواع الاضطرابات الموروثة، حيث أن مضاد الثرومبين هو المثبط الرئيسي للثرومبين وعامل Xa.
- الأشخاص المصابون بهذا النقص لديهم فرصة كبيرة جداً للإصابة بجلطات في سن مبكرة (قبل الـ 30).
- ارتفاع مستويات الهوموسيستين (MTHFR):
- طفرات جينية تؤدي لخلل في معالجة الحمض الأميني “هوموسيستين”، مما قد يضر ببطانة الأوعية الدموية.
- على الرغم من الجدل حولها، إلا أنها تُصنف ضمن العوامل الوراثية المساعدة في حدوث التجلط.
متى تزور الطبيب؟
تتطلب أهبة التخثر الموروثة تدخلاً طبياً استباقياً، خاصة عند ظهور علامات تشير إلى حدوث اضطراب في الدورة الدموية أو وجود تاريخ عائلي قوي.
عند البالغين
يجب استشارة الطبيب فوراً إذا تعرضت لجلطة وريدية في سن مبكرة (أقل من 50 عاماً) دون وجود سبب واضح مثل الجراحة أو الإصابة. كذلك، فإن حالات تجلط الدم في أماكن غير معتادة، مثل أوردة الكبد أو الدماغ، تستدعي إجراء فحوصات جينية شاملة للتأكد من الحالة. وفقاً لـ الجمعية الأمريكية لأمراض الدم (ASH)، فإن تكرار حالات الإجهاض غير المبرر لدى النساء يستوجب البحث في التاريخ الجيني للتجلط.
عند الأطفال
على الرغم من ندرة الجلطات لدى الأطفال، إلا أن ظهور تورم مفاجئ أو زرقة في الأطراف يستدعي فحص أهبة التخثر الموروثة فوراً. يجب الانتباه إذا كان الطفل يعاني من الصداع المزمن غير المبرر أو نوبات تشبه السكتات الدماغية، فهي علامات حمراء تتطلب تشخيصاً جينياً دقيقاً.
دور تقنيات التنبؤ الرقمي في رصد علامات التجلط
تساهم التقنيات الحديثة، مثل الخوارزميات التي تحلل التاريخ العائلي والنتائج المخبرية، في تحديد الأشخاص الأكثر عرضة للخطر قبل وقوع الإصابة. تسمح بعض التطبيقات الطبية المتقدمة للمرضى بتسجيل مؤشرات حيوية، مثل مستويات النشاط وتغيرات قطر الأطراف، للتنبؤ ببدايات حدوث التخثر الوريدي. يساعد هذا النوع من الذكاء الاصطناعي الأطباء في اتخاذ قرارات مبكرة بشأن بدء العلاج الوقائي بمميعات الدم في الحالات عالية الخطورة.
عوامل خطر الإصابة بـ أهبة التخثر الموروثة
على الرغم من أن أهبة التخثر الموروثة ناتجة عن خلل جيني ثابت، إلا أن حدوث الجلطة الفعلية غالباً ما يحتاج إلى “محفز” إضافي، وتشمل هذه العوامل:
- فترات عدم الحركة الطويلة:
- الجلوس لفترات تتجاوز 4 ساعات في الرحلات الجوية الطويلة أو السفر بالسيارة يقلل من تدفق الدم في الأوردة.
- المكوث في المستشفى لفترات طويلة أو الراحة التامة في الفراش بعد العمليات الجراحية الكبرى.
- التغيرات الهرمونية الأنثوية:
- استخدام حبوب منع الحمل المركبة التي تحتوي على الإستروجين تزيد من لزوجة الدم بشكل ملحوظ لدى مريضات التخثر.
- العلاج بالهرمونات البديلة (HRT) خلال مرحلة انقطاع الطمث يرفع مخاطر الإصابة بالانسداد الرئوي.
- فترة الحمل والنفاس:
- يميل جسم المرأة طبيعياً لزيادة عوامل التجلط خلال الحمل لحمايتها من النزيف أثناء الولادة، مما يضاعف الخطر الجيني.
- تظل المخاطر مرتفعة جداً خلال الأسابيع الستة الأولى بعد الولادة (فترة النفاس).
- الحالات الطبية المكتسبة:
- السمنة المفرطة (مؤشر كتلة الجسم > 30) تزيد من الضغط على أوردة الحوض والساقين.
- الإصابة بالأمراض الالتهابية المزمنة مثل الذئبة الحمراء أو التهاب الأمعاء التقرحي.
- التقدم في السن، حيث تضعف كفاءة الصمامات الوريدية وتزداد احتمالية ركود الدم.
- التدخين، الذي يدمر بطانة الأوعية الدموية ويجعل الصفائح الدموية أكثر “التصاقاً”.
مضاعفات أهبة التخثر الموروثة
يؤكد موقع HAEAT الطبي أن عدم إدارة الحالة بشكل سليم قد يؤدي إلى سلسلة من المضاعفات المزمنة التي تؤثر على جودة الحياة:
- متلازمة ما بعد الجلطة (PTS):
- تلف دائم في صمامات الأوردة يؤدي إلى ألم مزمن وتورم مستمر في الساق المصابة بالجلطة سابقاً.
- ظهور تقرحات جلدية وريدية يصعب التئامها وتغير لون الجلد إلى البني الداكن (التصبغ الدموي).
- ارتفاع ضغط الدم الرئوي الانصمامي المزمن (CTEPH):
- يحدث نتيجة عدم ذوبان الجلطات الرئوية تماماً، مما يسبب ضيقاً مزمناً في الشرايين الرئوية.
- يؤدي في النهاية إلى فشل الجانب الأيمن من القلب وصعوبة بالغة في ممارسة أي مجهود بدني.
- تكرار الإصابة بالتخثر:
- المصابون بـ أهبة التخثر الموروثة لديهم معدل ارتداد للجلطات أعلى بكثير من الأشخاص العاديين بعد إيقاف العلاج.
- المضاعفات التوليدية:
- خطر التعرض لانفصال المشيمة الباكر أو تسمم الحمل (Pre-eclampsia) نتيجة جلطات المشيمة الدقيقة.
- تأخر نمو الجنين داخل الرحم بسبب نقص التروية الدموية الواصلة عبر الحبل السري.
الوقاية من أهبة التخثر الموروثة
تعتمد الوقاية من نوبات أهبة التخثر الموروثة على استراتيجيات تقليل الركود الدموي وحماية الأوعية، وتتضمن النقاط التالية:
- التحرك المستمر: الحرص على المشي لمدة 5 دقائق كل ساعة خلال السفر الطويل أو العمل المكتبي.
- ارتداء الجوارب الضاغطة: تساعد في تحسين العودة الوريدية ومنع تجمع الدم في الساقين، خاصة خلال فترات الوقوف الطويل.
- الترطيب الكافي: شرب كميات وافرة من الماء لمنع جفاف الدم وزيادة لزوجته.
- الوقاية الدوائية الاستباقية: تناول جرعات منخفضة من المميّعات قبل العمليات الجراحية أو خلال فترات الخطر العالي (مثل الحمل).
- إدارة نمط الحياة: الحفاظ على وزن صحي والإقلاع النهائي عن التدخين لتقليل الضغط على الجهاز الوعائي.
تشخيص أهبة التخثر الموروثة
تعتبر عملية التشخيص لـ أهبة التخثر الموروثة عملية معقدة تتطلب توقيتاً دقيقاً، وتشرح مدونة HAEAT الطبية الإجراءات المتبعة:
- توقيت الفحص: لا ينبغي إجراء الفحوصات الجينية أثناء وجود جلطة حادة أو أثناء تناول مميعات الدم، لأن ذلك يعطي نتائج مضللة.
- فحص الحمض النووي (DNA Testing):
- استخدام تقنية PCR للكشف المباشر عن طفرة عامل 5 لايدن وطفرة البروثرومبين.
- هذه الفحوصات دقيقة ولا تتأثر بالأدوية أو الحالة الصحية الحالية للمريض.
- الاختبارات الوظيفية:
- قياس مستوى نشاط بروتين C وبروتين S ومضاد الثرومبين 3 في البلازما.
- يتم تكرار هذه الفحوصات مرتين بفارق 3 أشهر للتأكد من أن النقص وراثي وليس عارضاً.
- قياس مستوى الهوموسيستين: فحص دم بسيط في حالة الصيام للكشف عن الخلل في استقلاب الأحماض الأمينية.
- التاريخ العائلي: رسم شجرة العائلة الطبية لتحديد الأقارب من الدرجة الأولى الذين قد يحتاجون للفحص الوقائي.
علاج أهبة التخثر الموروثة
يهدف علاج أهبة التخثر الموروثة إلى منع تكوين جلطات جديدة مع السماح للجسم بإذابة الجلطات الموجودة بأمان.
نمط الحياة والعلاجات المنزلية
يجب على المصاب بـ أهبة التخثر الموروثة ممارسة التمارين الهوائية بانتظام لتحسين الدورة الدموية، وتجنب الملابس الضيقة التي تعيق تدفق الدم في الحوض. كما يُنصح برفع الساقين فوق مستوى القلب عند الجلوس لتقليل التورم ومنع الركود الوريدي في الأطراف السفلية.
العلاجات الدوائية
للبالغين
- مضادات التخثر الفموية المباشرة (DOACs): مثل “أبيكسابان” و”ريفاروكسبان”، وهي الخيار الحديث الذي لا يتطلب فحوصات دم دورية.
- الوارفارين: المميّع التقليدي الذي يتطلب مراقبة مستمرة لمستوى (INR) للحفاظ على سيولة الدم في النطاق الآمن.
- الهيبارين منخفض الوزن الجزيئي: يُعطى عن طريق الحقن وهو الخيار الأول والآمن خلال فترة الحمل.
للأطفال
- يتم ضبط الجرعات بدقة متناهية بناءً على وزن الطفل ومعدل نموه، وغالباً ما يُفضل استخدام الهيبارين تحت الجلد لسهولة التحكم في مفعوله.
- تتطلب رعاية الأطفال المصابين بـ أهبة التخثر الموروثة فريقاً متعدد التخصصات يشمل أخصائي أمراض دم وأطفال.
الطب الدقيق وتصميم بروتوكولات التميع الشخصية
يعتمد الطب الدقيق حالياً على تحليل الملف الجيني الكامل للمريض لتحديد نوع ومقدار المميع الأنسب له بناءً على طفرته الخاصة. يقلل هذا التوجه من مخاطر النزيف الجانبي ويضمن الفعالية القصوى للدواء، حيث لا يستجيب الجميع لنفس المادة الفعالة بنفس الدرجة.
أجهزة الاستشعار القابلة للارتداء لمراقبة السيولة
تظهر تقنيات جديدة تسمح بمراقبة لزوجة الدم بشكل غير جراحي عبر أجهزة استشعار ذكية ترسل تنبيهات للهاتف المحمول عند حدوث أي خلل. تساعد هذه الأدوات مرضى أهبة التخثر الموروثة في مراقبة حالتهم اللحظية، خاصة أثناء السفر أو ممارسة الرياضة العنيفة.

الطب البديل وأهبة التخثر الموروثة
يجب التنويه أن الطب البديل لا يغني عن المميعات الدوائية في حالات أهبة التخثر الموروثة، ولكن يمكن لبعض العناصر الطبيعية دعم صحة الأوعية الدموية تحت إشراف طبي:
- أوميغا 3 (زيت السمك): يساهم في تقليل التهاب الأوعية الدموية وتحسين تدفق الدم، لكن يجب الحذر من تداخلاته مع أدوية السيولة.
- الكركمين: مادة فعالة في الكركم تمتلك خصائص طبيعية مضادة للصفيحات، مما قد يساعد في منع التجمعات الدموية الصغيرة.
- الثوم: معروف بقدرته على تحسين لزوجة الدم، إلا أن استهلاكه بكميات علاجية مع المميعات قد يرفع خطر النزيف.
- فيتامينات B (B6, B12, وحمض الفوليك): حيوية جداً لمرضى أهبة التخثر الموروثة الذين يعانون من ارتفاع الهوموسيستين لتنظيم مستوياته.
- مستخلص بذور العنب: يساعد في تقوية جدران الأوردة وتقليل أعراض القصور الوريدي المزمن الناتج عن الجلطات القديمة.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع اضطراب وراثي مثل أهبة التخثر الموروثة تحضيراً دقيقاً لضمان الحصول على أفضل خطة إدارة طويلة الأمد.
ما الذي يمكنك فعله؟
قم بتدوين كافة الأدوية والمكملات التي تتناولها، مع التركيز على أي تاريخ سابق لجلطات أو حالات إجهاض غير مفسرة. اجمع معلومات مفصلة عن أقاربك من الدرجة الأولى الذين أصيبوا بجلطات في سن مبكرة، فهذا يوجه الطبيب لاختيار الفحوصات الجينية المناسبة.
ما الذي تتوقعه من الطبيب؟
سيقوم الطبيب المختص بمراجعة تاريخك السريري وربما يطلب إجراء فحوصات جينية متقدمة (Genetic Screening) لك ولأفراد عائلتك. سيناقش معك مخاطر النزيف مقابل مخاطر التجلط لاتخاذ قرار بشأن الحاجة للعلاج الوقائي مدى الحياة أو خلال فترات الخطر فقط.
أهمية بوابات المريض الرقمية وسجلات التسلل الجيني
تتيح بوابات المريض الرقمية الحديثة تخزين نتائج فحوصات التسلل الجيني لمرضى أهبة التخثر الموروثة بشكل آمن يسهل الوصول إليه عند الطوارئ. مشاركة هذه البيانات مع جميع الأطباء المعالجين (مثل الجراحين أو أطباء الأسنان) تضمن تعديل بروتوكولات العلاج لتجنب مخاطر التجلط أو النزيف أثناء الإجراءات الطبية.
مراحل الشفاء من مضاعفات أهبة التخثر الموروثة
التعافي من جلطة ناتجة عن أهبة التخثر الموروثة لا يعني اختفاء المرض الجيني، بل يعني السيطرة على آثاره:
- المرحلة الحادة (أول 3-6 أشهر): التركيز على إذابة الجلطة ومنع نموها باستخدام مضادات التخثر بجرعات علاجية كاملة.
- مرحلة الاستقرار: الانتقال إلى الجرعات الوقائية أو المراقبة اللصيقة مع البدء في برنامج إعادة تأهيل وريدي (جوارب ضاغطة ومشي).
- الإدارة طويلة الأمد: التعايش مع الحالة عبر تجنب المحفزات البيئية وإجراء فحوصات دورية لوظائف الكبد والكلى لضمان سلامة استخدام المميعات.
الأنواع الشائعة لـ أهبة التخثر الموروثة
تنقسم أهبة التخثر الموروثة إلى فئات بناءً على شدة الخطر الجيني المصاحب لها:
- الأنواع عالية الخطورة: تشمل نقص مضاد الثرومبين 3، والجمع بين أكثر من طفرة جينية (مثل لايدن مع البروثرومبين).
- الأنواع متوسطة الخطورة: مثل طفرة عامل 5 لايدن متماثلة الزيجوت (Inherited from both parents).
- الأنواع منخفضة الخطورة: مثل طفرة عامل 5 لايدن مغايرة الزيجوت (Inherited from one parent)، والتي قد لا تتطلب علاجاً دائماً.
أهبة التخثر الموروثة والحمل
يُعد الحمل من أدق الفترات لمريضات أهبة التخثر الموروثة، حيث ترتفع احتمالية التجلط نتيجة التغيرات الفسيولوجية الطبيعية في جسم المرأة. تتطلب إدارة الحالة استخدام حقن الهيبارين تحت الجلد يومياً، حيث أنها لا تعبر المشيمة ولا تسبب تشوهات للجنين، على عكس الوارفارين. يجب وضع خطة ولادة دقيقة تشمل توقيت إيقاف المميّعات قبل التخدير النصفي (Epidural) لضمان سلامة الأم من مخاطر النزيف الشوكي.
التأثيرات النفسية والاجتماعية للتعايش مع المرض
يتسبب تشخيص أهبة التخثر الموروثة في قلق مزمن (Health Anxiety) ناتج عن الخوف الدائم من حدوث جلطة مفاجئة أو سكتة دماغية. قد يشعر المرضى بالعزلة الاجتماعية أو القيود في السفر وممارسة الرياضة، مما يتطلب دعماً نفسياً لمساعدتهم على موازنة الحذر مع عيش حياة طبيعية. يساهم الانضمام لمجموعات دعم المرضى في تقليل هذا التوتر من خلال تبادل الخبرات حول إدارة نمط الحياة اليومي مع مخاطر التجلط.
الإحصائيات العالمية وتوزيع الطفرات الجينية
تختلف انتشار طفرات أهبة التخثر الموروثة بشكل كبير حسب الأعراق؛ فمثلاً طفرة عامل 5 لايدن تتواجد لدى 5% من القوقازيين في أوروبا وأمريكا الشمالية. في المقابل، تندر هذه الطفرات في المجتمعات الآسيوية والأفريقية، مما يجعل التشخيص في تلك المناطق يعتمد على مؤشرات سريرية مختلفة تماماً. تُشير الدراسات العالمية إلى أن حوالي 50% من الأشخاص الذين يصابون بجلطة وريدية غير مبررة يحملون نوعاً واحداً على الأقل من الاضطرابات الجينية.
مستقبل العلاج الجيني لتصحيح اضطرابات التجلط
تمثل تقنيات “محرر الجينات” (CRISPR-Cas9) أملاً واعداً لعلاج أهبة التخثر الموروثة من خلال تصحيح الطفرة الجينية في خلايا الكبد المسؤولة عن إنتاج بروتينات التجلط. الأبحاث الحالية في مراحلها المخبرية تهدف إلى إعادة برمجة الجسم لإنتاج مستويات طبيعية من مضاد الثرومبين أو البروتين C بشكل دائم. إذا نجحت هذه التقنيات مستقبلاً، فقد يتخلص المرضى من الحاجة لتناول مميعات الدم مدى الحياة وما يرافقها من مخاطر النزيف المستمر.
خرافات شائعة حول أهبة التخثر الموروثة
- الخرافة: “إذا كنت تحمل الجين، فستصاب حتماً بجلطة.”
- الحقيقة: كثير من حاملي طفرة أهبة التخثر الموروثة يعيشون حياتهم كاملة دون التعرض لأي حادث تجلطي، إذا تجنبوا المحفزات البيئية.
- الخرافة: “أدوية السيولة تذيب الجلطات الموجودة بالفعل.”
- الحقيقة: المميعات تمنع الجلطة من النمو وتمنع تكون جلطات جديدة، بينما يتولى الجهاز المناعي والأنزيمات الطبيعية في الجسم مهمة إذابة الجلطة القديمة ببطء.
- الخرافة: “المصاب بـ أهبة التخثر الموروثة يجب أن يتوقف عن ممارسة الرياضة تماماً.”
- الحقيقة: الرياضة المعتدلة والمشي ضروريان جداً لتحسين الدورة الدموية، ولكن يجب تجنب الرياضات العنيفة التي تسبب إصابات جسدية ونزيفاً داخلياً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- اعرف جيناتك: اطلب من طبيبك تحديد نوع الطفرة الدقيق (Homozygous vs Heterozygous) لأن ذلك يغير استراتيجية العلاج جذرياً.
- سوار التنبيه الطبي: ارتدِ سواراً يوضح أنك مصاب بـ أهبة التخثر الموروثة وتتناول مميعات، لضمان التعامل الصحيح معك في حالات الطوارئ.
- تجنب الجفاف: الجفاف هو العدو الخفي لمرضى التجلط؛ اجعل شرب الماء عادة مقدسة في يومك للحفاظ على سيولة الدم الطبيعية.
- حذر الجراحين: قبل أي إجراء جراحي، حتى لو كان بسيطاً كخلع ضرس، يجب إبلاغ الطبيب بحالتك الجينية لتعديل خطة التميع.
- راقب جسمك: أي ألم مفاجئ في الصدر أو تورم في الساق يجب التعامل معه كحالة طارئة حتى يثبت العكس.
أسئلة شائعة (PAA)
هل تؤثر أهبة التخثر الموروثة على طول العمر؟
مع الإدارة الجيدة وتناول الأدوية الوقائية عند الضرورة، يعيش معظم المرضى حياة طبيعية تماماً وبطول عمر متوقع يماثل الأشخاص العاديين.
هل يمكنني ممارسة رياضة رفع الأثقال مع هذه الحالة؟
نعم، ولكن بحذر. يجب تجنب الأوزان المفرطة التي تسبب ضغطاً هائلاً على الأوردة، والتركيز على التكرارات المتوسطة مع التنفس السليم لتجنب “حبس النفس” الذي يرفع الضغط الوريدي.
ما هي الأطعمة التي يجب تجنبها عند تناول الوارفارين؟
يجب الحفاظ على مستويات ثابتة من الخضروات الورقية الغنية بفيتامين K (مثل السبانخ والبروكلي)، لأن التغير المفاجئ في كميتها يؤثر على فعالية الدواء بشكل كبير.
الخاتمة
تعتبر أهبة التخثر الموروثة حالة طبية تستوجب الوعي الدائم وليس الذعر. من خلال الجمع بين الفهم الجيني العميق، والالتزام بالبروتوكولات العلاجية الحديثة، وتعديل نمط الحياة، يمكن للمصابين تقليل مخاطر الجلطات إلى مستوياتها الدنيا. تذكر دائماً أن التشخيص المبكر والتعاون الوثيق مع فريقك الطبي هما حجر الزاوية في رحلة التعايش الآمن مع هذا الاضطراب.