حثل العضلات (Muscular dystrophies) هو مجموعة من الأمراض الوراثية التي تسبب ضعفاً وفقداناً تدريجياً في الكتلة العضلية بمرور الوقت. يشرح موقع حياة الطبي أن هذه الحالة تنتج عن تداخل طفرات جينية مع إنتاج البروتينات اللازمة لبناء عضلات سليمة وحمايتها من التلف.
ما هو حثل العضلات؟
يعرف حثل العضلات بأنه اضطراب عضلي هيكلي مزمن يتسم بتنكس وتدهور الألياف العضلية، مما يؤدي إلى صعوبات حركية وتحديات في الوظائف الحيوية. توضح مدونة حياة الطبية أن هذا المصطلح ليس مرضاً واحداً، بل يشمل أكثر من 30 نوعاً تختلف في شدتها وتوقيت ظهورها السريري.
تتنوع هذه الحالات بناءً على المجموعات العضلية التي تتأثر أولاً، حيث يعد نمط “دوشين” الأكثر شيوعاً وشراسة عند الأطفال الذكور تحديداً. وبناءً على ذلك، يتطلب الفهم العميق للاضطراب نظرة فاحصة للآليات الجزيئية التي تحكم صحة الأنسجة العضلية والروابط البروتينية داخل غشاء الخلية.
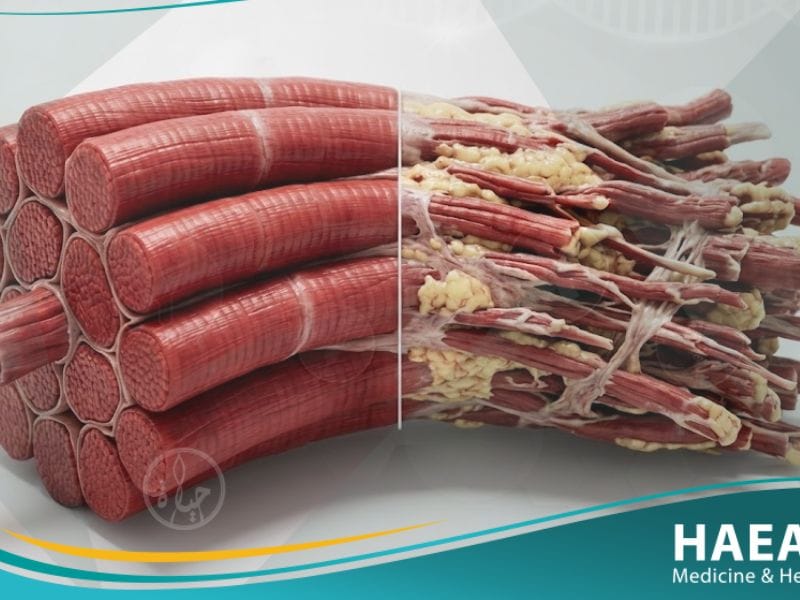
تؤدي الإصابة بهذا الاعتلال إلى استبدال الأنسجة العضلية الوظيفية بأنسجة ليفية ودهنية، مما يقلل من قدرة الجسم على الحركة والتحكم الوضعي. وتحديداً، تظهر الفحوصات المجهرية للألياف المصابة وجود تباين كبير في أحجام الخلايا العضلية مع وجود علامات واضحة للالتهاب المزمن المستمر.

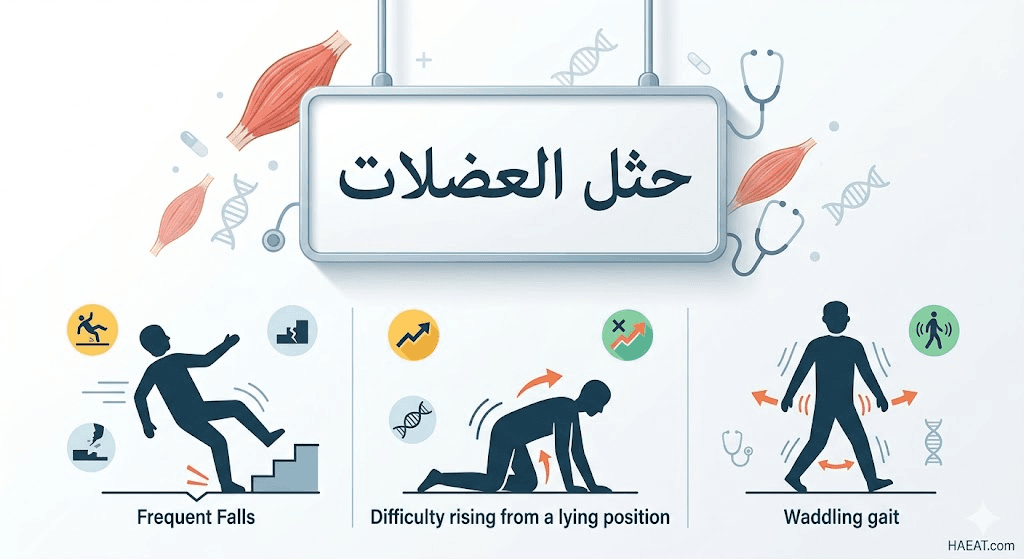
أعراض حثل العضلات
تظهر أعراض حثل العضلات بشكل تدريجي وتختلف تبعاً للنوع، ولكنها تشترك في الضعف الحركي المترقي الذي يبدأ غالباً في الحوض أو الكتفين. يلخص موقع حياة الطبي العلامات السريرية الأكثر شيوعاً التي يجب على الأهل ومقدمي الرعاية الانتباه إليها بدقة شديدة:
- السقوط المتكرر وغير المبرر: فقدان التوازن المفاجئ نتيجة ضعف عضلات الورك والساقين، وهو ما يعد من العلامات السريرية الأولى الملاحظة في الطفولة.
- صعوبة النهوض (علامة غاورز): يواجه المرضى تحدياً كبيراً عند محاولة القيام من وضعية الجلوس، حيث يضطرون لـ “تسلق” أجسادهم باستخدام أيديهم للوقوف.
- مشية البطة (Waddling Gait): التمايل الواضح أثناء المشي نتيجة عدم استقرار عضلات الحوض، وغالباً ما يصاحب ذلك ميلان الجزء العلوي من الجسم للخلف.
- آلام العضلات وتيبسها المزمن: الشعور بتقلصات عضلية مؤلمة وتصلب في الأوتار والمفاصل (التقفعات)، مما يحد من نطاق الحركة الطبيعي في الركبتين والمرفقين.
- تضخم ربلة الساق الكاذب: تبدو عضلات الساق (السمانة) كبيرة وقوية بشكل لافت، لكنها في الواقع نسيج شحمي وليفي حل محل الألياف العضلية المفقودة.
- صعوبات التعلم والنمو المعرفي: قد يعاني بعض المصابين من اضطرابات معرفية أو سلوكية، وذلك لارتباط نقص بروتين الدستروفين ببعض الوظائف العصبية في الدماغ.
- ضعف الجهاز التنفسي: في المراحل المتقدمة، يمتد الضعف ليشمل عضلات الحجاب الحاجز والعضلات الوربية، مما يسبب ضيق التنفس وصعوبة في طرد الإفرازات الرئوية.
- اعتلال عضلة القلب المترقي: تضخم جدران القلب وضعف قدرته على ضخ الدم، وهو أمر يتطلب مراقبة قلبية حثيثة لتجنب حدوث قصور القلب المفاجئ.
- انحناء العمود الفقري (الجنف): نتيجة ضعف العضلات الساندة للظهر، يبدأ العمود الفقري بالميلان نحو الجانب، مما يزيد من تعقيد عملية التنفس والحركة.
أسباب حثل العضلات
تعود أسباب حثل العضلات بشكل قطعي إلى طفرات جينية محددة تؤثر على قدرة الجسم على تصنيع البروتينات الحيوية اللازمة لاستقرار الألياف العضلية. تشير مدونة HAEAT الطبية إلى أن هذه الطفرات قد تكون موروثة عبر الأجيال، أو قد تحدث كطفرات جديدة كلياً:
- نقص أو خلل بروتين الدستروفين: هو السبب الجوهري في الأنواع الأكثر انتشاراً؛ حيث يعمل هذا البروتين كـ “ممتص صدمات” يحمي غشاء الخلية العضلية أثناء التقلص.
- الوراثة المرتبطة بالكروموسوم (X): تنتقل الأنواع مثل دوشين وبيكر عبر هذا الكروموسوم، مما يجعل الذكور الفئة الأكثر عرضة للإصابة بينما تكون الإناث حاملات للجين.
- الوراثة الجسدية السائدة: في هذا النمط، يكفي الحصول على نسخة واحدة من الجين المعيب من أحد الوالدين لظهور المرض، كما في حثل الوجه والكتف.
- الوراثة الجسدية المتنحية: تتطلب هذه الحالة وجود نسختين من الجين المعيب (واحدة من كل والد)، وغالباً ما تظهر في حالات حثل أطراف الجسم المعقدة.
- الطفرات الجينية التلقائية: في حوالي ثلث حالات دوشين، يولد الطفل بمرض حثل العضلات نتيجة طفرة جديدة تماماً لم تكن موجودة في السجل الوراثي للعائلة.
- خلل في بروتينات الساركوجليكان: تؤدي الطفرات في الجينات المسؤولة عن هذه البروتينات إلى ضعف الروابط الهيكلية داخل الألياف العضلية، مما يسرع من عملية التنكس.
- الاضطرابات الأيضية داخل الخلية: بعض الأنواع النادرة تنتج عن خلل في الطريقة التي تعالج بها الخلايا العضلية السكريات أو الطاقة، مما يؤدي لموت الخلية المبكر.
متى تزور الطبيب؟
يجب استشارة الطبيب المختص فور ملاحظة أي تراجع في الأداء الحركي أو فقدان للمهارات المكتسبة سابقاً، حيث إن التدخل المبكر يغير مسار المرض. تقسم مجلة حياة الطبية مستويات الضرورة لزيارة العيادة بناءً على الفئة العمرية ونوع الأعراض الظاهرة والتحذيرات السريرية.
العلامات التحذيرية لدى البالغين
تتطلب حالات الضعف المفاجئ في عضلات معينة أو الشعور بالتعب العضلي غير المبرر تقييماً عصبياً شاملاً لاستبعاد أي اعتلال عضلي كامن. وتحديداً، إذا لاحظت صعوبة مفاجئة في تسلق الدرج أو رفع الأشياء فوق مستوى الرأس، فقد تكون هذه بوادر لنوع من أنواع الحثل المتأخر.
يجب الانتباه أيضاً إلى نوبات الدوار المرتبطة باضطرابات ضربات القلب أو صعوبة في بلع الطعام، إذ إن هذه الأعراض قد تشير إلى تأثر العضلات اللاإرادية. وبناءً على ذلك، فإن الفحص الفيزيائي المبكر يحمي من المضاعفات التنفسية والقلبية التي قد تكون صامتة في بدايتها.
المؤشرات المبكرة لدى الأطفال (تأخر النمو الحركي)
تراقب بوابة HAEAT الطبية مراحل النمو الحركي للأطفال كمعيار ذهبي للكشف المبكر عن أي اضطرابات وراثية قد تصيب الجهاز العضلي. إذا تأخر طفلك في الجلوس دون دعم أو الزحف أو المشي بعد سن 18 شهراً، فمن الضروري استشارة طبيب أعصاب أطفال فوراً.
يعد السقوط المتكرر في سن المدرسة أو صعوبة النهوض من الأرض من العلامات التي تستدعي إجراء فحص مستوى إنزيم “الكرياتين كاينيز” (CK). وتجدر الإشارة إلى أن ملاحظة “المشي على رؤوس الأصابع” بشكل مستمر قد لا يكون مجرد عادة سلوكية، بل محاولة تعويضية لضعف عضلات معينة.
التنبؤ الرقمي وخوارزميات الكشف المبكر
يمثل الذكاء الاصطناعي اليوم قفزة نوعية في تشخيص حثل العضلات عبر تحليل أنماط الحركة المعقدة باستخدام كاميرات الهواتف الذكية وتطبيقات التتبع الحركي. يمكن لهذه الخوارزميات رصد اختلافات مجهرية في مشية الطفل وتوازن الجذع لا يمكن للعين البشرية اكتشافها في المراحل السريرية الأولى.
تساعد هذه الأدوات الرقمية الأطباء في فرز الحالات التي تتطلب فحصاً جينياً دقيقاً (NGS) قبل أن يحدث تلف واسع في الألياف العضلية. ومن ناحية أخرى، تساهم هذه البيانات في بناء قاعدة معرفية تسمح بالتنبؤ بمدى سرعة تدهور الحالة الصحية للمريض ووضع خطة علاجية استباقية.
عوامل خطر الإصابة بـ حثل العضلات
تعتبر العوامل الجينية هي المحدد الرئيسي للإصابة، حيث إن حثل العضلات لا ينتج عن عدوى أو عوامل بيئية مباشرة، بل يكمن في الشفرة الوراثية للفرد. فيما يلي تفصيل للعوامل التي تزيد من احتمالية ظهور المرض أو انتقاله عبر الأجيال:
- التاريخ العائلي: وجود إصابات سابقة في العائلة يرفع الاحتمالية بشكل كبير، خاصة في الأنواع التي تتبع الوراثة الجسدية السائدة أو المتنحية.
- الجنس (الذكور): يرتفع خطر الإصابة بأنواع “دوشين” و”بيكر” لدى الذكور بشكل حصري تقريباً، نظراً لارتباط هذه الطفرات بالكروموسوم (X).
- عمر الوالدين: تشير بعض الأبحاث إلى أن تقدم عمر الأب قد يكون مرتبطاً بزيادة طفيفة في احتمالية حدوث طفرات جينية تلقائية (De Novo) لدى الجنين.
- الحمل الجيني الصامت: قد تحمل الأمهات الجين المعيب دون ظهور أعراض، مما يشكل خطراً بنسبة 50% لنقل الإصابة لأطفالهن الذكور في كل حمل.
- العرق والأصل الجغرافي: تظهر بعض أنواع حثل العضلات (مثل النوع المرتبط بمرض “تيميا”) بمعدلات أعلى في مجموعات عرقية محددة نتيجة التزاوج الداخلي.
مضاعفات حثل العضلات
يؤدي التقدم المستمر في ضعف الألياف العضلية إلى سلسلة من المضاعفات الحيوية التي تتطلب تدخلاً طبياً متعدد التخصصات لتجنب التدهور السريع. وتتمثل أبرز هذه التحديات الصحية في الآتي:
- مشاكل التنفس الحادة: يؤدي ضعف عضلات الصدر إلى نقص سعة الرئة، مما يجعل المرضى عرضة للالتهابات الرئوية المتكررة وفشل التنفس الليلي.
- فشل عضلة القلب (اعتلال القلب): بما أن القلب عضلة، فإنها تتأثر بالعمليات التنكسية، مما يؤدي إلى تضخمها وعدم انتظام ضرباتها بشكل يهدد الحياة.
- التقفعات المفصلية (Contractures): يؤدي قصر الأوتار وتيبس العضلات حول المفاصل إلى تثبيتها في وضعيات منحنية، مما يسبب آلاماً شديدة وصعوبة في الحركة.
- انحناء العمود الفقري (Scoliosis): ضعف عضلات الظهر يجعل العمود الفقري عاجزاً عن البقاء مستقيماً، مما يؤدي لانحناء جانبي يضغط على الرئة والقلب.
- صعوبات البلع (Dysphagia): تأثر عضلات المريء والبلعوم يزيد من خطر الاستنشاق (دخول الطعام للرئة)، وهو ما قد يسبب التهابات رئوية كيميائية خطيرة.
- مشاكل الجهاز الهضمي: تتباطأ حركة الأمعاء نتيجة ضعف العضلات الملساء، مما يسبب إمساكاً مزمناً وصعوبات في امتصاص المغذيات الضرورية.
- الهشاشة والكسور: قلة الحركة ونقص كثافة العظام، غالباً كأثر جانبي لاستخدام الكورتيزون، تجعل المرضى عرضة لكسور العظام من سقطات بسيطة.
الوقاية من حثل العضلات
على الرغم من كونه اضطراباً جينياً لا يمكن منعه بعد حدوث الحمل، إلا أن هناك استراتيجيات وقائية تهدف لتقليل احتمالية حدوثه أو الحد من تفاقم أعراضه:
- الاستشارة الوراثية: إجراء فحوصات جينية للأزواج الذين لديهم تاريخ عائلي لمرض حثل العضلات قبل التخطيط للإنجاب لتقييم المخاطر الجينية.
- التشخيص الوراثي قبل الانغراس (PGD): في عمليات التلقيح الاصطناعي، يمكن فحص الأجنة جينياً واختيار الأجنة السليمة فقط لزرعها في الرحم.
- الفحص المبكر للمواليد: يساعد الكشف عن مستويات إنزيم (CK) عند الولادة في بدء بروتوكولات الرعاية قبل ظهور التلف العضلي الواسع.
- إدارة الوزن الصارمة: الوقاية من السمنة تقلل الضغط الميكانيكي على العضلات الضعيفة بالفعل وتساهم في الحفاظ على القدرة على المشي لفترة أطول.
- التحصين ضد أمراض الجهاز التنفسي: الحصول على لقاحات الإنفلونزا والمكورات الرئوية يعد إجراءً وقائياً حيوياً لحماية الرئتين من الالتهابات القاتلة.
تشخيص حثل العضلات
تطور تشخيص حثل العضلات من مجرد الملاحظة السريرية إلى التحليل الجزيئي الدقيق الذي يحدد نوع الطفرة ومكانها بدقة متناهية. تشمل الإجراءات التشخيصية المعتمدة ما يلي:
- اختبار الإنزيمات (CK): ارتفاع مستويات “الكرياتين كاينيز” في الدم يشير إلى وجود تلف عضلي نشط، وهي الخطوة الأولى في رحلة التشخيص.
- الاختبارات الجينية (DNA Testing): هي المعيار الذهبي حالياً؛ حيث يتم تحليل عينة دم للكشف عن نقص أو تكرار في جين “الدستروفين” أو الجينات الأخرى.
- خزعة العضلات (Muscle Biopsy): يتم أخذ عينة صغيرة من الأنسجة العضلية وفحصها تحت المجهر لتقييم مستويات البروتين وتحديد نمط التلف الليفي.
- تخطيط العضلات الكهربائي (EMG): يقيس النشاط الكهربائي للعضلات للتمييز بين الأمراض التي تصيب العضلات مباشرة وتلك التي تصيب الأعصاب.
- الرنين المغناطيسي للعضلات (Muscle MRI): تقنية حديثة تسمح بتقييم توزيع الدهون والتليف داخل المجموعات العضلية المختلفة دون الحاجة لجراحة.
- اختبارات وظائف الرئة والقلب: تشمل تخطيط صدى القلب (Echo) واختبارات التنفس لتقييم مدى تأثر الأعضاء الحيوية بالمرض.
علاج حثل العضلات
لا يوجد حالياً علاج نهائي يشفي من حثل العضلات تماماً، لكن البروتوكولات الحديثة تهدف إلى إبطاء تدهور الحالة وتحسين نوعية الحياة بشكل كبير. يعتمد النجاح العلاجي على فريق طبي متكامل يشمل أطباء الأعصاب، أخصائيي العلاج الطبيعي، وأطباء القلب.
نمط الحياة والرعاية المنزلية
تعد التعديلات المنزلية حجر الزاوية في الحفاظ على استقلالية المريض؛ حيث يجب توفير بيئة خالية من العوائق لتقليل خطر السقوط. وبناءً على ذلك، ينصح باستخدام المقابض المساندة، وتوسيع الأبواب للكراسي المتحركة، واستخدام الأسرة القابلة للتعديل لمنع التقرحات.
من الناحية التغذوية، يجب التركيز على وجبات غنية بالبروتين والألياف لضمان صحة الأمعاء، مع مراقبة دقيقة لمستويات فيتامين (د) والكالسيوم. وتجدر الإشارة إلى أن التمارين المائية الخفيفة (السباحة) توفر دعماً رائعاً للعضلات دون إجهادها بالوزن الزائد.
العلاجات الدوائية
شهد العقد الأخير ظهور علاجات دوائية تستهدف السبب الجذري للمرض وليس فقط الأعراض الظاهرة، خاصة في أنواع “دوشين”.
بروتوكولات البالغين
تتركز العلاجات للبالغين على إدارة المضاعفات؛ حيث تستخدم أدوية القلب مثل (ACE inhibitors) وحاصرات بيتا حتى في غياب الأعراض الواضحة لحماية عضلة القلب. كما تستخدم أدوية معالجة التشنج والمكملات الغذائية التي تدعم الميتوكوندريا (مثل Coenzyme Q10) لتعزيز طاقة الخلايا المتبقية.
بروتوكولات الأطفال
يعتبر الكورتيزون (مثل Prednisone أو Deflazacort) العلاج التقليدي الأساسي للأطفال، حيث يساهم في تأخير فقدان القدرة على المشي لعدة سنوات وتحسين وظائف الرئة. بالإضافة إلى ذلك، وافقت الجهات الرقابية (FDA) على علاجات “تخطي الإكسون” (Exon Skipping) التي تساعد الجسم على إنتاج نسخة مختصرة ولكن وظيفية من بروتين الدستروفين.
العلاج الطبيعي المدعوم بالروبوتات
يمثل دمج الهياكل الخارجية الروبوتية (Exoskeletons) في جلسات العلاج الطبيعي ثورة في إعادة تأهيل مرضى حثل العضلات. تساعد هذه الأجهزة المرضى على الوقوف والمشي بشكل يحاكي الحركة الطبيعية، مما يحسن الدورة الدموية، يمنع هشاشة العظام، ويعزز الصحة النفسية من خلال تغيير زاوية رؤية العالم.
الطب الدقيق والبروتوكولات الجينية المخصصة
يتجه العلم نحو “الطب المخصص”، حيث يتم تصميم العلاج الجيني بناءً على نوع الطفرة الدقيقة لكل فرد. تتضمن هذه التقنيات استخدام ناقلات فيروسية (AAV) لإيصال جينات “ميكرو-دستروفين” مباشرة إلى الخلايا العضلية، مما يبشر بإمكانية وقف تقدم المرض في مراحله المبكرة جداً.

الطب البديل وحثل العضلات
على الرغم من أن الطب البديل لا يمكنه علاج الطفرات الجينية المسببة للمرض، إلا أن بعض الممارسات التكميلية تساهم في تخفيف حدة الأعراض الجسدية والنفسية. تشمل هذه الخيارات المعتمدة كعلاجات داعمة ما يلي:
- المكملات الغذائية (الكرياتين): تشير بعض الدراسات إلى أن مكملات الكرياتين أحادي الهيدرات قد تزيد من القوة العضلية قصيرة المدى وتحسن الأداء الحركي البسيط.
- الأحماض الدهنية (أوميغا-3): تعمل كمضادات التهاب طبيعية، مما قد يساعد في تقليل سرعة تدهور الألياف العضلية المرتبط بالعمليات الالتهابية المزمنة.
- الوخز بالإبر الصينية: يستخدم بشكل فعال في إدارة آلام الظهر والمفاصل الناتجة عن التشوهات القوامية والتقفعات العضلية لدى البالغين.
- العلاج المائي والتدليك اللمفاوي: يساهم في تحسين الدورة الدموية، تقليل التورم في الأطراف السفلية، وتخفيف التوتر العضلي الناتج عن استخدام الكراسي المتحركة.
- تمارين التأمل واليقظة الذهنية: تساعد المرضى في التعامل مع القلق المزمن والاكتئاب المرتبط بطبيعة المرض المترقية.
الاستعداد لموعدك مع الطبيب
يتطلب تعظيم الاستفادة من وقت الطبيب تحضيراً مسبقاً دقيقاً، خاصة في الحالات المعقدة مثل حثل العضلات. إليك بروتوكول الاستعداد المثالي:
إجراءات يجب القيام بها قبل الموعد
قم بتدوين كافة الأعراض، حتى تلك التي تبدو غير مرتبطة بالعضلات مثل صعوبات البلع أو التغيرات في نمط النوم. وتحديداً، يجب تسجيل أي أدوية أو مكملات يتم تناولها حالياً، مع إحضار نتائج الفحوصات الجينية أو صور الرنين المغناطيسي السابقة على قرص صلب.
من الضروري أيضاً إعداد قائمة بأسماء الأقارب الذين عانوا من مشاكل حركية مشابهة، حيث يساعد رسم الشجرة الوراثية الطبيب في تحديد نمط الانتقال الجيني. وبناءً على ذلك، يفضل تصوير مقاطع فيديو قصيرة للمريض أثناء المشي أو صعود الدرج لإظهار التحديات الحركية بدقة.
أسئلة متوقعة من الطبيب
سيسأل الطبيب عن التوقيت الدقيق لبدء ملاحظة الضعف العضلي وهل كان الظهور مفاجئاً أم تدريجياً. وتجدر الإشارة إلى أنه سيستفسر عن وجود آلام عضلية بعد المجهود البدني، وهل هناك تحسن أو تراجع في القدرات خلال أوقات معينة من اليوم.
سيحتاج الطبيب أيضاً لمعرفة التأثير الحالي للأعراض على الأنشطة اليومية، مثل القدرة على ارتداء الملابس أو تصفيف الشعر. ومن ناحية أخرى، قد يسأل عن وجود أي تاريخ لمشاكل في القلب أو الجهاز التنفسي داخل العائلة.
إعداد السجل الرقمي للحركية
يمثل استخدام الحساسات القابلة للارتداء أو تطبيقات تتبع النشاط وسيلة فعالة لتزويد الطبيب ببيانات موضوعية حول معدل الحركة اليومي وجودة النوم. يساعد هذا السجل الرقمي في مراقبة فعالية العلاجات الدوائية والفيزيائية المتبعة بشكل أدق من الاعتماد على الذاكرة الشخصية فقط.
مراحل الشفاء من حثل العضلات
يجب فهم “الشفاء” في سياق حثل العضلات على أنه “إدارة الحالة وتحسين جودة الحياة” بدلاً من الشفاء التام من المرض. تمر عملية الإدارة الطويلة بـ3 مراحل رئيسية:
- مرحلة الاستقرار المبكر: تهدف للبدء المبكر بالكورتيكوستيرويدات والعلاج الطبيعي للحفاظ على قوة العضلات ومنع التقفعات المبكرة.
- مرحلة التكيف الحركي: تركز على توفير الأجهزة المساعدة (المشايات، الكراسي) لضمان الاستقلالية مع بدء مراقبة وظائف القلب والرئة بشكل روتيني.
- مرحلة الإدارة المتقدمة: تتمحور حول دعم التنفس (جهاز BiPAP) والتدخلات الجراحية للجنف، مع التركيز المكثف على الراحة النفسية والدعم التلطيفي.
الأنواع الشائعة لحثل العضلات
ينقسم حثل العضلات إلى عدة أنواع رئيسية، لكل منها خصائص جينية وسريرية فريدة تميزها:
- حثل دوشين (DMD): النوع الأكثر شيوعاً، يبدأ في الطفولة المبكرة ويؤدي لفقدان المشي في سن المراهقة نتيجة غياب بروتين الدستروفين تماماً.
- حثل بيكر (BMD): يشبه دوشين ولكنه أقل حدة، حيث يتم إنتاج الدستروفين بكميات قليلة أو بجودة منخفضة، وتظهر الأعراض في سن متأخرة.
- حثل التأتر العضلي (Myotonic): يتميز بعدم قدرة العضلات على الارتخاء بعد الانقباض (مثل صعوبة ترك قبضة اليد)، ويصيب البالغين غالباً.
- حثل الوجه والكتف والساعد (FSHD): يبدأ بضعف عضلات الوجه والكتفين، مما يؤدي لصعوبة في التبسم أو رفع الذراعين فوق الرأس.
- حثل أطراف الجسم (Limb-Girdle): مجموعة من الاضطرابات التي تصيب عضلات الورك والكتف أولاً، وتظهر في أي مرحلة عمرية.
التأثير النفسي والاجتماعي لحثل العضلات على المريض والأسرة
لا تقتصر آثار حثل العضلات على الجسد، بل تمتد لتشمل الصحة النفسية للمريض الذي يواجه فقدان القدرات الحركية بشكل تدريجي. يعاني الكثير من المرضى من نوبات الاكتئاب والقلق الوجودي حول المستقبل، مما يتطلب دعماً نفسياً تخصصياً يتجاوز مجرد التشجيع العائلي.
بالنسبة للأسرة، يمثل عبء الرعاية تحدياً كبيراً قد يؤدي إلى “احتراق مقدمي الرعاية”. وبناءً على ذلك، فإن الانخراط في مجموعات الدعم والمشاركة مع عائلات تمر بنفس التجربة يقلل من الشعور بالعزلة ويوفر نصائح عملية للتعايش اليومي مع المرض.
الأبحاث السريرية الواعدة والعلاجات الجينية المستقبلية
يتسارع البحث العلمي في مجال حثل العضلات نحو تقنيات تعديل الجينات الثورية مثل (CRISPR-Cas9). تهدف هذه الأبحاث إلى “قص” الأجزاء التالفة من الجينات المعيبة واستبدالها بنسخ سليمة، مما قد يوقف المرض تماماً في المستقبل القريب.
هناك أيضاً دراسات متقدمة حول زراعة الخلايا الجذعية العضلية التي لديها القدرة على الانقسام وتجديد الأنسجة التالفة. ومن ناحية أخرى، يتم اختبار أدوية جديدة تستهدف تحفيز بروتين “اليوتوروفين”، وهو بروتين مشابه للدستروفين يمكنه القيام بوظيفته لتعويض النقص الجيني.
دور التغذية العلاجية في إبطاء وتيرة تدهور الكتلة العضلية
تلعب التغذية دوراً محورياً في إدارة حثل العضلات، حيث يحتاج المرضى لبروتوكولات غذائية تمنع الهدم العضلي وتدعم صحة العظام. ينصح بزيادة تناول البروتينات عالية الجودة (مثل الأسماك والبقوليات) لدعم ما تبقى من الألياف الوظيفية.
يعد مراقبة الوزن أمراً حرجاً؛ فالسمنة تزيد العبء على العضلات الضعيفة، بينما النحافة المفرطة تشير إلى سوء تغذية حاد وسرعة في فقدان الأنسجة العضلية. وتحديداً، يجب توفير مكملات الكالسيوم وفيتامين (د) بشكل مستمر للوقاية من هشاشة العظام المرتبطة بقلة الحركة واستخدام الستيرويدات.
استراتيجيات التكيف البيئي والأجهزة التعويضية المتقدمة
تعتمد جودة حياة مصاب حثل العضلات على مدى تكيف بيئته مع قدراته المحدودة. تتيح تقنيات “المنازل الذكية” حالياً للمرضى التحكم في الإضاءة والأبواب والأجهزة عبر الأوامر الصوتية، مما يقلل الاعتماد على الآخرين في المهام البسيطة.
تتطور الأجهزة التعويضية من مجرد كراسي متحركة إلى أنظمة دعم متقدمة توفر وقوفاً آلياً لمنع تقرحات الفراش وتحسين الهضم. كما تساهم تقنيات واجهات الدماغ الحاسوبية في تمكين المرضى في المراحل المتقدمة من التواصل والعمل عبر أجهزة الكمبيوتر باستخدام حركات العين فقط.
خرافات شائعة حول حثل العضلات
- الخرافة:حثل العضلات مرض معدٍ يمكن أن ينتقل بالمخالطة.
- الحقيقة: هو اضطراب جيني وراثي ناتج عن طفرات في الحمض النووي ولا ينتقل بأي شكل من أشكال التلامس.
- الخرافة: التمارين الرياضية العنيفة يمكن أن تقوي العضلات الضعيفة.
- الحقيقة: الإجهاد العضلي المفرط قد يسرع من تلف الألياف العضلية؛ لذا يجب ممارسة تمارين خفيفة تحت إشراف متخصص.
- الخرافة: المرض يصيب الأطفال فقط.
- الحقيقة: هناك أنواع عديدة تظهر لأول مرة في سن الرشد (مثل حثل التأتر العضلي والوجه والكتف).
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا مرشداً سريرياً في رحلتكم مع حثل العضلات، إليكم هذه النصائح الجوهرية:
- لا تنتظر الأعراض الكبرى: ابدأ العلاج الطبيعي بمجرد التشخيص حتى لو كانت الحركة تبدو طبيعية حالياً.
- الماء هو صديقك: حافظ على رطوبة جسمك لمنع تقلصات العضلات وتسهيل عمل الكلى عند تناول الأدوية.
- التوثيق البصري: صور مريضك دورياً (كل شهر) في وضعيات ثابتة لاكتشاف أي ميلان في العمود الفقري مبكراً قبل أن يصبح ظاهراً.
- العناية التنفسية: تعلم كيفية استخدام جهاز “السعال المساعد” (Cough Assist) في المنزل، فهو ينقذ الأرواح عند الإصابة بنزلات البرد.
- المرونة الذهنية: تقبل استخدام الكرسي المتحرك كأداة “للحرية” وليس “للعجز”، فهو يمنحك الطاقة للخروج والاستمتاع بالحياة بدلاً من استنزافها في المشي المرهق.
أسئلة شائعة (PAA)
هل يمكن لمريض حثل العضلات الزواج والإنجاب؟
نعم، يمكن للكثير من المصابين الزواج، ولكن من الضروري إجراء استشارة وراثية شاملة لفهم احتمالية انتقال المرض للأبناء، حيث توجد تقنيات حديثة لضمان إنجاب أطفال سليمين.
ما هو متوسط العمر المتوقع للمصابين؟
تطور الرعاية الصحية والتدخلات القلبية والتنفسية زاد من متوسط العمر بشكل كبير؛ فمرضى دوشين أصبحوا يعيشون حتى الثلاثينيات والأربعينيات، بينما يتمتع مصابو الأنواع الأخرى بعمر افتراضي طبيعي تقريباً.
هل يسبب حثل العضلات ألماً دائماً؟
الألم ليس عرضاً مباشراً لتلف العضلات دائماً، ولكنه ينتج عن شد الأوتار، تيبس المفاصل، والضغط على العمود الفقري. يمكن إدارة هذا الألم بفعالية عبر العلاج الطبيعي والموضعي.
الخاتمة
يظل حثل العضلات تحدياً طبياً وإنسانياً كبيراً، إلا أن التقدم العلمي المذهل في العلاجات الجينية وتقنيات إعادة التأهيل قد حوله من مرض “بلا أمل” إلى حالة يمكن إدارتها والتعايش معها بكرامة. إن الالتزام بالبروتوكولات العلاجية المبكرة والدعم النفسي القوي هما الركيزتان الأساسيتان لحياة مفعمة بالإنجاز رغم التحديات الجسدية.