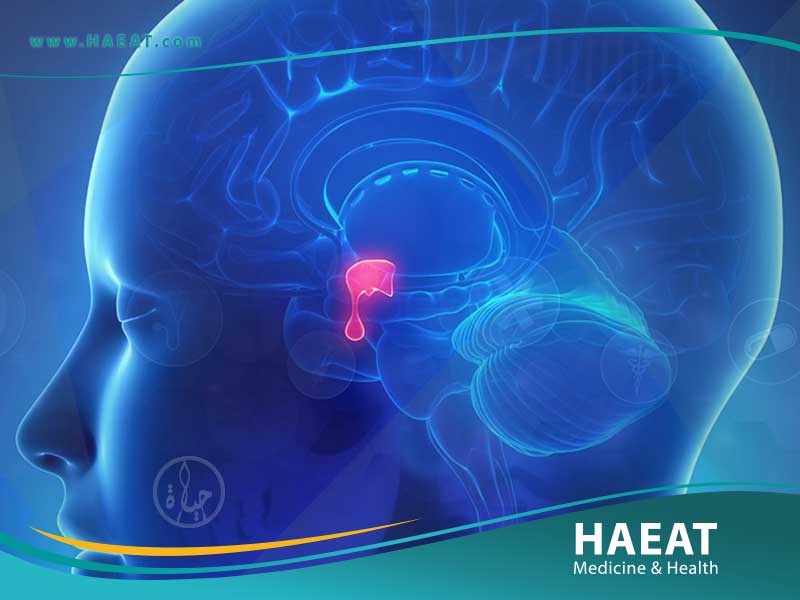
تُعد الغدة النخامية بمثابة “المايسترو” الذي يقود الأوركسترا الهرمونية في جسم الإنسان، حيث تتحكم هذه الغدة الصغيرة -التي لا يتجاوز حجمها حبة البازلاء- في معظم العمليات الحيوية، بدءاً من النمو والتمثيل الغذائي وصولاً إلى الوظائف الإنجابية. وعندما نتحدث عن أورام الغدة النخامية، فإننا نشير إلى نمو غير طبيعي للخلايا في هذه المنطقة الحساسة القابعة في قاع الدماغ (السرج التركي)، مما يؤدي إما إلى فرط إنتاج الهرمونات وإحداث فوضى استقلابية، أو الضغط على الأنسجة المجاورة وإعاقة وظائفها.
في “مدونة حياة الطبية”، ندرك أن تشخيص ورم في الدماغ قد يثير القلق الشديد، لكن الخبر المطمئن هو أن الغالبية العظمى من هذه الأورام حميدة (Adenomas) وبطيئة النمو، وقابلة للعلاج بنسب نجاح مرتفعة جداً إذا تم اكتشافها في الوقت المناسب. سنقدم لكم في هذا الدليل المرجعي الشامل تفصيلاً دقيقاً للأعراض الخفية التي قد يتجاهلها الكثيرون، وأحدث البروتوكولات العلاجية المعتمدة في كبرى المراكز البحثية العالمية.
ما هي أورام الغدة النخامية؟
تُعرّف أورام الغدة النخامية (Pituitary Tumors) طبياً بأنها كتل نسيجية غير طبيعية تنشأ داخل الغدة النخامية، وهي الغدة الرئيسية الصماء الموجودة في قاعدة الدماغ خلف الأنف مباشرة.
تكمن الخطورة والتعقيد في هذه الأورام ليس لكونها سرطانية -فمعظمها أورام غدية حميدة (Pituitary Adenomas) لا تنتشر إلى أجزاء أخرى من الجسم- بل بسبب موقعها الجغرافي الحرج داخل الجمجمة وتأثيرها المزدوج. قد تفرز هذه الأورام هرمونات زائدة (أورام وظيفية) تخل بتوازن الجسم بالكامل، أو قد تكتفي بالنمو الحجمي (أورام غير وظيفية) لتضغط على العصب البصري وهياكل الدماغ المجاورة. وفهم طبيعة الورم هو الخطوة الأولى الحاسمة لتحديد المسار العلاجي، سواء كان دوائياً أو جراحياً.
أعراض أورام الغدة النخامية
تتسم الأعراض السريرية المصاحبة ل أورام الغدة النخامية بالتنوع الشديد، حيث تعتمد بشكل كلي على نوع الورم (وظيفي أم غير وظيفي) وحجمه. يمكن تقسيم الأعراض إلى فئتين رئيسيتين: أعراض ناتجة عن ضغط الكتلة الورمية، وأعراض ناتجة عن الاضطراب الهرموني.
1. الأعراض الناتجة عن ضغط الورم (Mass Effect)
عندما يزداد حجم الورم (عادة الأورام الكبيرة Macroadenomas التي يتجاوز قطرها 1 سم)، فإنه يمارس ضغطاً ميكانيكياً على الأنسجة المحيطة، مما يؤدي إلى:
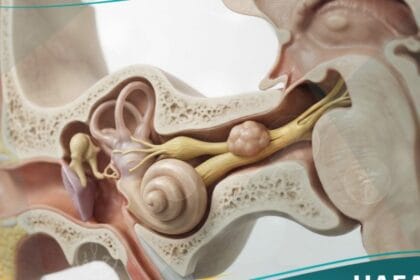
- اضطرابات الرؤية المتقدمة: العرض الأكثر شيوعاً وخطورة هو فقدان الرؤية المحيطية (الرؤية الجانبية)، المعروف طبياً بـ “العمى الشقي الصدغي” (Bitemporal Hemianopsia)، نتيجة ضغط الورم المباشر على تصالب العصب البصري (Optic Chiasm).
- الصداع المزمن: ألم مستمر ومبهم في منطقة الجبهة أو خلف العينين، لا يستجيب بفعالية للمسكنات التقليدية، وينتج عن تمدد السرج التركي (Sella Turcica) أو زيادة الضغط داخل الجمجمة.
- قصور الغدة النخامية الشامل: قد يضغط الورم على الخلايا السليمة المتبقية في الغدة، مما يمنعها من إفراز الهرمونات الضرورية، ويؤدي ذلك إلى التعب المزمن، انخفاض ضغط الدم، والضعف العام.
2. الأعراض الناتجة عن فرط إفراز الهرمونات (Functioning Tumors)
تختلف الأعراض هنا باختلاف الهرمون الذي ينتجه الورم بشكل مفرط:
أ. أورام إفراز هرمون البرولاكتين (Prolactinoma):
- عند النساء: عدم انتظام الدورة الشهرية أو انقطاعها تماماً (Amenorrhea)، وإفراز الحليب من الثدي (Galactorrhea) دون وجود حمل أو رضاعة، والعقم.
- عند الرجال: ضعف الانتصاب (Erectile Dysfunction)، انخفاض الرغبة الجنسية، التثدي (Gynaecomastia)، وفقدان شعر الجسم والعضلات.
ب. أورام إفراز هرمون النمو (GH-Secreting Tumors):
- تسبب مرض تضخم الأطراف (Acromegaly) عند البالغين، ويشمل تضخم اليدين والقدمين، تغير ملامح الوجه (بروز الفك والجبهة)، تضخم اللسان، وزيادة التعرق.
- تسبب العملقة (Gigantism) عند الأطفال إذا حدثت قبل انغلاق صفائح النمو في العظام، مما يؤدي لطول قامة مفرط وسريع.
ج. أورام إفراز هرمون الموجه لقشر الكظر (ACTH-Secreting Tumors):
- تؤدي لمتلازمة كوشينغ (Cushing’s Syndrome)، وتتضمن أعراضها: تراكم الدهون في منطقة البطن والظهر (السنم)، وجه مستدير ومحتقن (Moon Face)، ترقق الجلد وظهور كدمات سهلة، علامات تمدد أرجوانية (Striae)، وارتفاع ضغط الدم والسكر.
د. أورام إفراز الهرمون المنشط للدرقية (TSH-Secreting Tumors):
- نادرة جداً، وتؤدي لأعراض فرط نشاط الغدة الدرقية: تسارع ضربات القلب، فقدان الوزن رغم زيادة الشهية، العصبية، والرجفة، وصعوبة النوم.
أسباب أورام الغدة النخامية
على الرغم من التقدم العلمي الكبير في مجال الغدد الصماء العصبية، لا يزال السبب المباشر والجذري للتحول الجيني الذي يؤدي لنمو معظم أورام الغدة النخامية غير محدد بدقة (Sporadic)، أي أنها تحدث عشوائياً دون سبب واضح. ومع ذلك، تشير الأبحاث في المجلات المتخصصة مثل The Lancet و NEJM إلى وجود عوامل جينية وطفرات محددة تلعب دوراً محورياً:
- الطفرات الجينية العشوائية: تحدث تغيرات في الحمض النووي (DNA) لخلايا الغدة النخامية تجعلها تنقسم وتنمو بلا ضابط. هذه الطفرات عادة لا تكون موروثة من الوالدين بل تكتسب خلال حياة الفرد.
- المتلازمات الوراثية العائلية: في نسبة قليلة من الحالات (حوالي 5%)، تكون الأورام جزءاً من اضطراب جيني موروث، وتشمل:
- تكون الأورام الصماوية المتعددة من النوع 1 (MEN1): اضطراب يسبب أوراماً في الغدة النخامية، البنكرياس، والغدد جارات الدرقية.
- مجمع كارني (Carney Complex): اضطراب نادر يسبب بقعاً جلدية ومشاكل قلبية وأوراماً نخامية تفرز هرمون النمو.
- فرط النمو العائلي (Familial Isolated Pituitary Adenoma – FIPA): يرتبط بطفرات في جين AIP، وغالباً ما يظهر في سن مبكرة ويسبب تضخم الأطراف أو العملقة.
- متلازمة ماكيون أولبرايت (McCune-Albright Syndrome): تسبب مشاكل في العظام وتصبغات جلدية وبلوغاً مبكراً ناتجاً عن اضطراب الغدة النخامية.
من المهم التأكيد على أنه لا توجد عوامل بيئية مثبتة (مثل نوع الغذاء أو التعرض للإشعاع البسيط) تم ربطها بشكل قاطع بنشوء اورام الغدة النخامية، مما يجعل الوقاية منها أمراً صعباً ويعزز أهمية الفحص المبكر عند ظهور الأعراض.

متى تزور الطبيب؟
نظراً لأن أعراض خلل الغدة النخامية تتطور ببطء شديد وتتشابه مع أمراض أخرى أقل خطورة، غالباً ما يتأخر التشخيص لسنوات. يجب عليك طلب الاستشارة الطبية المتخصصة (طبيب غدد صماء أو جراحة أعصاب) في الحالات التالية مقسمة حسب الفئة العمرية ونوع الفحص المقترح:
1. للبالغين (الرجال والنساء)
يجب التوجه للطبيب فوراً في حال ملاحظة:
- تغيرات مفاجئة أو تدريجية في الرؤية، خاصة صعوبة رؤية الأشياء الجانبية (الاصطدام بالأبواب أو الأشياء الجانبية).
- صداع مستمر في مقدمة الرأس يزداد سوءاً في الصباح.
- تغيرات غير مبررة في المظهر الخارجي (كبر حجم الحذاء، تغير ملامح الوجه، تباعد الأسنان).
- خلل في الوظيفة الجنسية (ضعف مفاجئ) أو اضطرابات الطمث غير المفسرة.
- تغيرات مزاجية حادة أو اكتئاب غير مبرر مصحوب بتعب شديد.
2. للأطفال والمراهقين
تتطلب الأعراض التالية تقييماً عاجلاً لأنها قد تؤثر على النمو المستقبلي:
- تسارع مفاجئ وغير طبيعي في الطول يتجاوز منحنيات النمو القياسية (قد يشير لزيادة هرمون النمو).
- تأخر البلوغ الجنسي أو توقف النمو الطولي (قد يشير لقصور الغدة النخامية).
- شرب كميات هائلة من الماء والتبول المتكرر (قد يشير لمرض السكري الكاذب المركزي المرتبط بالمنطقة الخلفية للغدة).
3. تقنيات الرصد المبكر عبر فحص ساحة الرؤية
نظراً لأن العين هي “النافذة” الأولى التي تكشف عن أورام الغدة النخامية الكبيرة، فإن أطباء العيون غالباً ما يكونون أول من يكتشف الحالة. إذا كنت تعاني من “ضبابية” غير مفسرة، اطلب إجراء فحص مجال الرؤية (Visual Field Test) المحوسب. هذا الفحص غير مؤلم ويرسم خريطة دقيقة لرؤيتك المحيطية. وجود “نقط عمياء” في الزوايا الخارجية للعينين (الصدغين) هو علامة حمراء (Red Flag) قوية جداً تستدعي إجراء رنين مغناطيسي (MRI) للدماغ فوراً، حتى قبل ظهور الاضطرابات الهرمونية الواضحة.

عوامل الخطر والإصابة بـ أورام الغدة النخامية
على الرغم من أن العلماء لم يحددوا سبباً بيئياً واحداً مباشراً (مثل التدخين أو النظام الغذائي) يؤدي حتماً للإصابة، إلا أن الدراسات السريرية حددت مجموعة من العوامل التي قد ترفع احتمالية تطور أورام الغدة النخامية. الجدير بالذكر أن وجود عامل خطر لا يعني بالضرورة حتمية الإصابة، لكنه يستدعي يقظة طبية أكبر.
- العامل الوراثي (التاريخ العائلي): هذا هو أقوى عامل خطر محدد حتى الآن. الأفراد الذين لديهم تاريخ عائلي للإصابة بمتلازمات وراثية معينة مثل “تكون الأورام الصماوية المتعددة من النوع 1” (MEN1) يواجهون خطراً أعلى بكثير لتطوير هذه الأورام.
- العمر: يمكن أن تظهر هذه الأورام في أي مرحلة عمرية، ولكن الإحصائيات تشير إلى أن ذروة التشخيص تحدث عادة بين البالغين الأكبر سناً (بين 30 و 50 عاماً). ومع ذلك، فإن أنواعاً محددة مثل “الأورام العملاقة” المرتبطة بالنمو تظهر بشكل حصري تقريباً لدى الأطفال والمراهقين.
- الجنس: تختلف نسبة الإصابة حسب نوع الورم؛ فالنساء أكثر عرضة للإصابة بالأورام المفرزة للبرولاكتين (Prolactinomas) وتظهر الأعراض لديهن مبكراً بسبب اضطراب الطمث، بينما تتساوى النسب تقريباً بين الجنسين في الأورام المفرزة لهرمون النمو.
مضاعفات أورام الغدة النخامية
إذا تُركت دون علاج، فإن أورام الغدة النخامية لا تشكل مجرد مصدر للإزعاج الهرموني، بل يمكن أن تتحول إلى قنبلة موقوتة تهدد الصحة العامة وجودة الحياة بشكل دائم. تنقسم المضاعفات إلى نوعين: ميكانيكية (ضغطية) وهرمونية.
المضاعفات الخطيرة والدائمة ل أورام الغدة النخامية
- فقدان البصر الدائم: الضغط المستمر للورم الكبير (Macroadenoma) على تصالب العصب البصري قد يؤدي لتلف غير قابل للإصلاح في الأعصاب، مما يسبب فقدان الرؤية المحيطية وفي الحالات المتقدمة قد يصل إلى العمى الكامل.
- السكتة النخامية (Pituitary Apoplexy): حالة طبية طارئة ونادرة تحدث نتيجة نزيف مفاجئ داخل الورم أو انقطاع التروية الدموية عنه. تشمل أعراضها صداعاً صاعقاً (يوصف بأنه “أسوأ صداع في الحياة”)، شللاً في عضلات العين، وانهياراً هرمونياً مفاجئاً يستدعي التدخل الجراحي الفوري لإنقاذ الحياة والبصر.
- هشاشة العظام (Osteoporosis): يمكن أن يؤدي فرط إفراز الكورتيزول (في حالة كوشينغ) أو نقص الهرمونات الجنسية (الاستروجين/التستوستيرون) الناتج عن الورم إلى ضعف العظام وزيادة خطر الكسور.
- أمراض القلب والأوعية الدموية: المرضى الذين يعانون من تضخم الأطراف (Acromegaly) الناتج عن زيادة هرمون النمو هم أكثر عرضة لتضخم عضلة القلب وارتفاع ضغط الدم، مما يقلل من متوسط العمر المتوقع إذا لم يتم ضبط الهرمون.
- مرض السكري الكاذب (Diabetes Insipidus): يختلف عن السكري الشائع، ويحدث نتيجة ضغط الورم أو الجراحة على الفص الخلفي للغدة، مما يخل بإنتاج الهرمون المضاد لإدرار البول (ADH)، مؤدياً لعطش شديد وتبول كميات هائلة من السوائل المخففة.
الوقاية من أورام الغدة النخامية
بما أن الغالبية العظمى من الحالات تحدث بشكل عشوائي (Sporadic) وليست مرتبطة بنمط الحياة، فلا توجد حالياً طريقة علمية مثبتة للوقاية من نشوء أورام الغدة النخامية بشكل قاطع.
ومع ذلك، بالنسبة للأشخاص الذين لديهم تاريخ عائلي قوي من الاضطرابات الهرمونية الوراثية (مثل MEN1)، فإن “الوقاية الثانوية” هي المفتاح. وتعني الكشف المبكر قبل تفاقم الورم. يُنصح هؤلاء الأفراد بإجراء فحوصات دورية تشمل تحاليل الدم ومسحاً للدماغ كل بضع سنوات لاكتشاف أي نمو غير طبيعي في مراحله الأولى حيث يكون علاجه أسهل وأقل خطورة.
تشخيص أورام الغدة النخامية
لا يعتمد الأطباء على عرض واحد لتشخيص أورام الغدة النخامية، بل يتطلب الأمر بروتوكولاً دقيقاً يُعرف بـ “التقييم الثلاثي” (Triple Assessment) لضمان الدقة وتجنب الخلط مع أمراض عصبية أخرى.
- تحاليل الدم والبول (Biochemical Testing):
- الخطوة الأولى هي قياس مستويات الهرمونات في الدم. ارتفاع مستويات البرولاكتين، هرمون النمو (IGF-1)، أو الكورتيزول يشير بوضوح لنوع الورم. في حالات القصور، تظهر التحاليل انخفاضاً في هرمونات الغدة الدرقية أو الكظرية.
- قد يُطلب منك اختبارات ديناميكية (Dynamic Testing) حيث يتم إعطاؤك دواء محفز أو مثبط ومن ثم قياس استجابة الغدة له، وهي أدق من القياس العشوائي.
- التصوير بالرنين المغناطيسي (MRI):
- هو “المعيار الذهبي” لتشخيص أورام الغدة النخامية. يجب إجراء الفحص باستخدام صبغة التباين (Gadolinium) لرؤية الأورام الصغيرة جداً (Microadenomas) التي قد لا تظهر في الأشعة المقطعية العادية. يوفر الرنين صورة مفصلة لموقع الورم وعلاقته بالأعصاب والشرايين المحيطة.
- فحص مجال الرؤية (Visual Field Test):
- ضروري لكل مريض يشتبه بوجود ورم كبير لديه، حتى لو لم يشعر بمشاكل بصرية واضحة. يحدد هذا الفحص بدقة ما إذا كان الورم قد بدأ بملامسة العصب البصري، مما يساعد الجراح في اتخاذ قرار التدخل العاجل.

علاج أورام الغدة النخامية
تطور علاج أورام الغدة النخامية بشكل مذهل في العقد الأخير، ولم يعد التدخل الجراحي هو الحل الوحيد. يعتمد اختيار العلاج الأمثل على ثلاثة عوامل: نوع الورم (هل يفرز هرمونات أم لا؟)، حجمه، ومدى تأثيره على الرؤية. يشارك في وضع الخطة فريق متعدد التخصصات يشمل طبيب الغدد الصماء وجراح الأعصاب.
1. النهج التحفظي (المراقبة النشطة)
ليس كل ورم يحتاج لعلاج فوري. الأورام الصغيرة غير الوظيفية (Incidentalomas) التي لا تسبب أعراضاً ولا تضغط على العصب البصري يمكن مراقبتها بأمان عبر إجراء رنين مغناطيسي سنوي للتأكد من عدم نموها.
2. العلاج الدوائي (Medications)
يعتبر الخط العلاجي الأول لبعض أنواع الأورام، وقد يغني تماماً عن الجراحة:
- علاج الأورام البرولاكتينية (Prolactinomas): تستجيب هذه الأورام بشكل ممتاز للأدوية المحفزة للدوبامين (Dopamine Agonists) مثل كابيرجولين (Cabergoline) وبروموكريبتين. هذه الأدوية لا تخفض مستوى الهرمون فحسب، بل تنجح في تقليص حجم الورم بشكل كبير في 80% من الحالات.
- علاج تضخم الأطراف (Acromegaly): تُستخدم نظائر السوماتوستاتين (مثل Octreotide) للسيطرة على هرمون النمو وتقليص الورم قبل الجراحة أو بعدها.
3. الجراحة بالمنظار عبر الجيوب الأنفية (Endoscopic Transsphenoidal Surgery)
هذه التقنية هي المعيار الحديث لإزالة معظم أورام الغدة النخامية.
- كيفية الإجراء: بدلاً من فتح الجمجمة (Craniotomy)، يُدخل الجراح منظاراً دقيقاً مزوداً بكاميرا عالية الدقة عبر فتحة الأنف، مروراً بالجيب الوتدي (Sphenoid Sinus) ليصل مباشرة إلى قاع الغدة النخامية.
- المميزات: لا توجد ندوب خارجية في الوجه أو الرأس، فترة تعافي أسرع، ألم أقل بعد العملية، ومخاطر أقل لحدوث مضاعفات عصبية مقارنة بالجراحة التقليدية.
- لمن تصلح؟: للأورام التي تضغط على العصب البصري أو تلك التي تفرز هرمونات ولم تستجب للأدوية (مثل داء كوشينغ).
4. تقنية “جاما نايف” والجراحة الإشعاعية (Gamma Knife)
عندما لا يمكن إزالة الورم بالكامل جراحياً بسبب التصاقه بشرايين حيوية أو عند عودة الورم للنمو، يأتي دور العلاج الإشعاعي التجسيمي (Stereotactic Radiosurgery).
- الآلية: يتم توجيه مئات من حزم الأشعة الدقيقة جداً من زوايا مختلفة لتلتقي بدقة متناهية في نقطة واحدة (الورم). كل حزمة بمفردها ضعيفة ولا تؤذي الدماغ السليم، لكن نقطة التقائها تدمر الحمض النووي لخلايا الورم وتوقف نموها.
- المميزات: جلسة واحدة عادة، دقة عالية جداً (أقل من 1 ملم هامش خطأ)، والحفاظ على الأنسجة السليمة المحيطة. العيب الوحيد هو أن تأثيرها في خفض الهرمونات قد يستغرق شهوراً أو سنوات للظهور الكامل.

الطب البديل وأورام الغدة النخامية
في “مجلة حياة الطبية”، نؤمن بأهمية التكامل العلاجي، ولكن يجب الحذر الشديد: لا توجد أعشاب أو مكملات غذائية قادرة على “إذابة” أو علاج أورام الغدة النخامية جذرياً. الاعتماد الكلي عليها قد يؤدي لتفاقم الحالة وفقدان البصر. ومع ذلك، يمكن لبعض الوسائل الطبيعية دعم الجسم في التعامل مع الأعراض الجانبية للعلاج التقليدي، بعد استشارة الطبيب:
- عشبة كف مريم (Vitex Agnus-Castus): أظهرت بعض الدراسات المحدودة دوراً مساعداً في خفض مستويات البرولاكتين الطفيفة جداً، ولكن يمنع استخدامها تماماً إذا كنت تتناول أدوية الدوبامين (مثل كابيرجولين) لأنها قد تتعارض مع عمل الدواء.
- الأعشاب المتكيفة (Adaptogens): مثل الأشواجاندا والروديولا، قد تساعد في تخفيف التوتر ودعم الغدة الكظرية في حالات الإجهاد، لكن يحظر استخدامها في حالات متلازمة كوشينغ (زيادة الكورتيزول).
- تحذير هام: تجنب تماماً المكملات التي تزيد من سيولة الدم (مثل الجنكة بيلوبا، الثوم بجرعات عالية، وزيت السمك) قبل أسبوعين من موعد الجراحة لتجنب النزيف أثناء العملية.
الاستعداد لموعدك مع الطبيب
لأن وقت الزيارة محدود والمعلومات كثيرة، التحضير الجيد هو نصف العلاج. إليك قائمة التحضيرات الأساسية:
قائمة المهام (What to do):
- اكتب كل الأعراض: حتى تلك التي تبدو غير مرتبطة، مثل تغير مقاس الحذاء، انخفاض الرغبة الجنسية، أو تغيرات المزاج.
- التاريخ النسائي: للنساء، جهزي تواريخ دقيقة للدورة الشهرية وأي تغيرات طرأت عليها.
- الأقراص المدمجة (CDs): إذا قمت بإجراء رنين مغناطيسي (MRI) سابقاً، احمل القرص معك ولا تكتفِ بالتقرير الورقي؛ فالجراح يحتاج لرؤية الصور بنفسه.
الفحوصات الهرمونية الضرورية
قبل الزيارة، قد يطلب الطبيب “لوحة الغدة النخامية الشاملة” (Pituitary Panel) وتشمل:
- البرولاكتين (Prolactin).
- عامل النمو شبيه الانسولين-1 (IGF-1) للكشف عن هرمون النمو.
- الكورتيزول الصباحي وACTH.
- هرمونات الغدة الدرقية (TSH, Free T4).
- هرمونات الخصوبة (LH, FSH) والتستوستيرون/الاستراديول.
مراحل الشفاء من أورام الغدة النخامية
بعد إجراء الجراحة بالمنظار، تمر عملية التعافي بمراحل محددة:
- المرحلة الفورية (داخل المستشفى): المراقبة لمدة 2-3 أيام للتأكد من عدم وجود تسرب للسائل النخاعي (CSF Leak) من الأنف، ومراقبة كمية البول للتأكد من عدم حدوث “السكري الكاذب”.
- الأسبوع الأول (المنزل): ستشعر بانسداد يشبه الزكام الشديد نتيجة تورم الجيوب الأنفية. يُمنع منعاً باتاً التمخط (نفر الأنف) بقوة لمدة شهر لتجنب فتح الجرح الداخلي.
- التعافي طويل الأمد (3-6 أشهر): تبدأ الهرمونات بالعودة لمستوياتها الطبيعية. قد يحتاج بعض المرضى لعلاج هرموني تعويضي مؤقت أو دائم إذا كانت الغدة قد تضررت قبل الجراحة.
الأنواع الشائعة لأورام الغدة النخامية (تصنيف سريري)
تُصنف أورام الغدة النخامية طبياً بناءً على الحجم والوظيفة، وفهم نوع ورمك يحدد مسار علاجك بدقة:
- الأورام الدقيقة (Microadenomas): أورام صغيرة يقل قطرها عن 1 سم (10 ملم). غالباً ما تكتشف بسبب إفرازها للهرمونات وليس بسبب ضغطها على الدماغ.
- الأورام الكبيرة (Macroadenomas): أورام يتجاوز قطرها 1 سم. خطورتها تكمن في “تأثير الكتلة” وضغطها على العصب البصري، وغالباً ما تتطلب جراحة حتى لو كانت حميدة.
- الأورام غير الوظيفية (Non-functioning Adenomas): النوع الأكثر مكراً، فهي لا تفرز هرمونات وبالتالي لا تظهر أعراضاً مبكرة، وتُكتشف عادة بعد أن تصبح كبيرة جداً وتسبب مشاكل بصرية.
معدلات الانتشار: هل أورام الغدة النخامية شائعة عالمياً؟
قد تتفاجأ عندما تعلم عبر “بوابة HAEAT الطبية” أن هذه الأورام أكثر شيوعاً مما تتخيل. تشير دراسات التشريح (Autopsy studies) والمسح الإشعاعي العشوائي إلى أن ما يقارب 1 من كل 5 أو 6 أشخاص لديهم ورم غدي نخامي صغير جداً دون أن يعلموا بذلك! الغالبية العظمى من هذه الأورام تظل كامنة ولا تسبب أي ضرر طوال الحياة، وفقط نسبة ضئيلة منها تنمو لتصبح حالة مرضية تستدعي العلاج. هذا يعني أن كلمة “ورم” هنا لا يجب أن تثير الرعب الفوري.
التأثير النفسي والعاطفي لاضطراب هرمونات الغدة النخامية
غالباً ما يتم تجاهل الجانب النفسي، لكننا نؤكد أن هرموناتك تشكل مشاعرك.
- “غضب النخامية” (Pituitary Rage): مصطلح غير رسمي يصف نوبات الغضب المفاجئة وتقلبات المزاج الحادة التي يعاني منها مرضى داء كوشينغ (بسبب الكورتيزول) أو اضطرابات الغدة الأخرى.
- الاكتئاب والقلق: هما رفيقان شائعان لمرضى أورام الغدة النخامية، ليس فقط كرد فعل لتشخيص الورم، بل كنتيجة فسيولوجية مباشرة للاختلال الكيميائي في الدماغ. العلاج النفسي هنا يجب أن يسير جنباً إلى جنب مع العلاج العضوي.
أورام الغدة النخامية والحمل: هل الإنجاب آمن؟
سؤال يؤرق العديد من النساء: “هل يمكنني الحمل؟”. الإجابة المختصرة هي نعم، في معظم الحالات.
- الورم البرولاكتيني: هو المسبب الأول للعقم، لكن علاجه بالأدوية (مثل بروموكريبتين) يعيد الخصوبة بسرعة مذهلة. بمجرد حدوث الحمل، يتم عادة إيقاف الدواء تحت إشراف الطبيب.
- المراقبة أثناء الحمل: هرمونات الحمل قد تحفز الورم على النمو قليلاً. لذا، تتطلب الحامل متابعة دقيقة لمجال الرؤية طوال أشهر الحمل لضمان عدم تأثر العصب البصري.
التغذية العلاجية لدعم توازن الغدة النخامية
على الرغم من عدم وجود “حمية سحرية”، إلا أن التغذية الذكية تلعب دوراً في إدارة المضاعفات:
- صحة العظام: مرضى كوشينغ أو نقص الهرمونات الجنسية معرضون لهشاشة العظام. يجب التركيز على مصادر الكالسيوم وفيتامين D.
- مقاومة الأنسولين: مرضى تضخم الأطراف (Acromegaly) وكوشينغ معرضون للسكري. ينصح باتباع حمية منخفضة المؤشر الجلايسيمي (Low Glycemic Index)، والابتعاد عن السكريات المكررة لتقليل العبء على البنكرياس.
خرافات شائعة حول أورام الغدة النخامية
- خرافة: “كل ورم في الرأس هو سرطان قاتل”.
- الحقيقة: أورام الغدة النخامية هي في الغالبية الساحقة أورام حميدة (Benign) ولا تنتشر لباقي الجسم، ومعدلات البقاء على قيد الحياة طبيعية تماماً مع العلاج.
- خرافة: “جراحة إزالة الورم ستترك ندبة كبيرة في وجهي”.
- الحقيقة: الجراحة الحديثة تتم بالمنظار عبر الأنف (Transsphenoidal)، ولا تترك أي أثر خارجي أو جروح في الوجه أو الرأس.
- خرافة: “أورام الغدة النخامية تسبب السمنة المفرطة دائماً”.
- الحقيقة: زيادة الوزن تحدث تحديداً في أنواع معينة (مثل كوشينغ)، ولكن أنواعاً أخرى قد لا تؤثر على الوزن، أو قد تسبب فقدان الوزن في حالات فرط نشاط الدرقية.
نصائح ذهبية من “مدونة HAEAT الطبية” 💡
بصفتنا شركاء في رحلتك العلاجية، نقدم لك هذه النصائح العملية التي يغفل عنها الكثيرون:
- سوار التنبيه الطبي (Medical Alert Bracelet): إذا كنت تعاني من قصور الغدة الكظرية وتتناول بدائل الكورتيزول، فإن ارتداء سوار يوضح حالتك هو إجراء منقذ للحياة في حالات الحوادث والطوارئ.
- راقب كمية الماء: بعد العملية الجراحية مباشرة، إذا شعرت بعطش لا يرتوي وتتبول كميات كبيرة جداً، أبلغ الطبيب فوراً، فهذه علامة “السكري الكاذب” المؤقت.
- الصبر مفتاح الشفاء: عودة الهرمونات لطبيعتها قد تستغرق شهوراً. الشعور بـ “الانهيار” أو التعب الشديد بعد سحب الورم المفرز للكورتيزول هو علامة على أن جسمك يعتاد على الوضع الطبيعي الجديد (انسحاب ستيرويدي)، فلا تيأس.

أسئلة شائعة (FAQ)
ما هي نسبة نجاح عملية استئصال ورم الغدة النخامية؟
النسب مرتفعة جداً وتصل إلى 85-90% في المراكز المتخصصة، خاصة للأورام الصغيرة. تعتمد النسبة على حجم الورم وخبرة الجراح.
هل يعود الورم للنمو بعد استئصاله؟
معدلات الانتكاسة منخفضة (حوالي 10-20% خلال 10 سنوات)، ولكنها واردة. لذلك نصر على المتابعة الدورية بالرنين المغناطيسي مدى الحياة.
كم تستغرق عملية التعافي والعودة للعمل؟
عادة ما يغادر المريض المستشفى خلال يومين. يمكن العودة للأعمال المكتبية الخفيفة خلال 2-3 أسابيع، والنشاط الكامل خلال 6 أسابيع.
هل يسبب الورم الصداع دائماً؟
ليس دائماً. الأورام الصغيرة غالباً لا تسبب صداعاً. الصداع يرتبط عادة بالأورام الكبيرة التي تضغط على السحايا داخل الجمجمة.
الخاتمة
إن تشخيصك بـ أورام الغدة النخامية ليس نهاية الطريق، بل هو بداية لمرحلة استعادة توازن جسدك. بفضل التقدم الهائل في جراحات المناظير والعلاجات الدوائية الموجهة، أصبح بإمكان معظم المرضى العيش حياة طبيعية تماماً، خالية من الأعراض والمضاعفات. تذكر دائماً أن الوعي المبكر بالأعراض -خاصة البصرية والهرمونية- هو سلاحك الأقوى.
في “موقع HAEAT الطبي”، نضع بين يديك أحدث ما توصل إليه العلم، لنكون دليلك الموثوق نحو الشفاء. لا تتردد في مناقشة كل الخيارات مع طبيبك، فصحتك تستحق الأفضل.
أقرأ أيضاً: