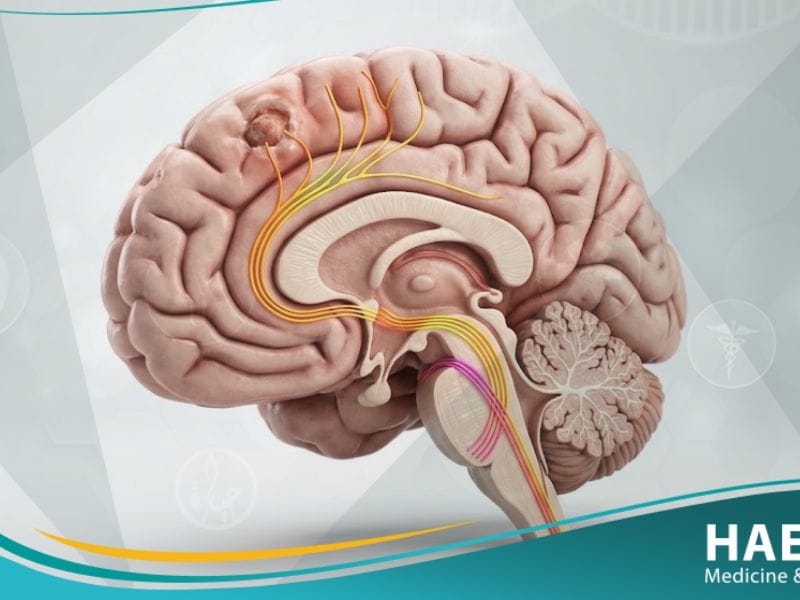
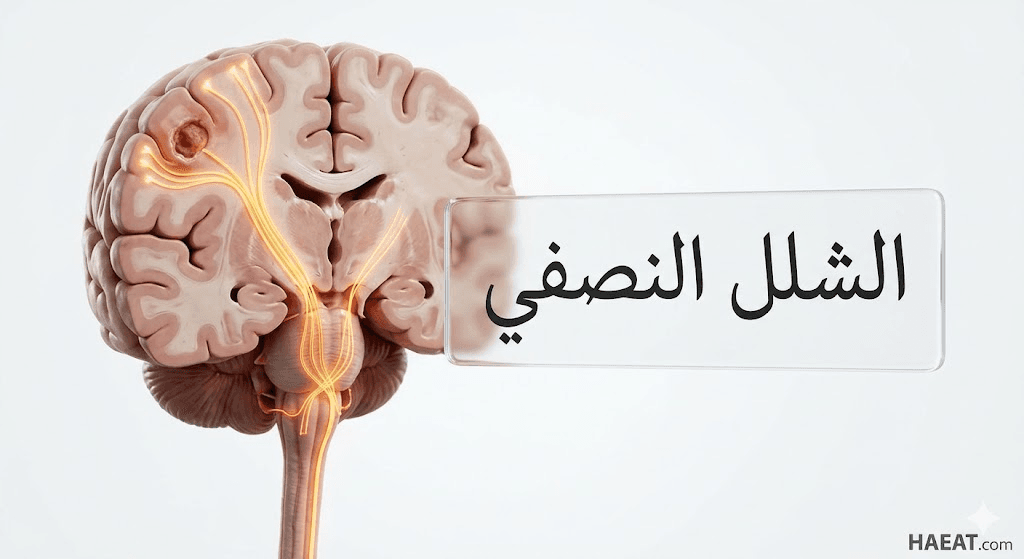
الشلل النصفي (Hemiplegia) هو حالة عصبية معقدة تؤدي إلى فقدان القدرة الحركية الإرادية في جانب واحد من الجسم بشكل كامل، نتيجة تضرر مراكز التحكم في الجهاز العصبي المركزي.
تعتبر هذه الحالة من التحديات الطبية التي تتطلب فهماً عميقاً للروابط العصبية بين الدماغ والعضلات، حيث يمثل الشلل انقطاعاً في تدفق الإشارات الكهربائية المسؤولة عن الحركة.
ما هو الشلل النصفي؟
يُعرّف الشلل النصفي طبياً بأنه عجز عضلي جسيم يصيب شقاً واحداً من الجسم (الأيمن أو الأيسر)، ويحدث عادةً بسبب إصابة في النصف المعاكس من الدماغ.
تشير مدونة حياة الطبية إلى أن هذا الاضطراب لا يتعلق بالعضلات ذاتها، بل هو خلل في “نظام التشغيل” العصبي الذي يرسل الأوامر الحركية من القشرة الدماغية إلى الأطراف عبر النخاع الشوكي.
وفقاً لـ Johns Hopkins Medicine، فإن الضرر الذي يصيب السبيل الهرمي (Pyramidal Tract) هو المسؤول الأول عن ظهور هذه الحالة، حيث تتقاطع الأعصاب في منطقة البصلة السيسائية لتتحكم في الجانب المعاكس للجسم. وبناءً على ذلك، فإن الجلطة في الفص الأيمن تؤدي إلى شلل في الجانب الأيسر والعكس صحيح، مما يجعل التشخيص الدقيق لموقع الإصابة أمراً حيوياً لتحديد مسار العلاج. وتحديداً، يختلف هذا المصطلح عن “الضعف النصفي” (Hemiparesis) الذي يمثل ضعفاً جزئياً فقط وليس فقدان كلياً للوظيفة.
أعراض الشلل النصفي
تظهر المظاهر السريرية لـ الشلل النصفي بشكل مفاجئ في أغلب الحالات، وتتجاوز مجرد فقدان الحركة لتشمل اضطرابات حسية ومعرفية تؤثر على جودة الحياة اليومية.
تتنوع هذه العلامات بناءً على شدة الإصابة الدماغية ومكانها، ومن أبرز الأعراض المسجلة في الحالات السريرية:
- فقدان السيطرة التام على عضلات الذراع والساق في جهة واحدة من الجسم.
- تشنج العضلات الشديد (Spasticity) أو ما يعرف بالصلابة العصبية التي تؤدي إلى انقباضات لا إرادية.
- صعوبات حادة في التوازن والثبات الحركي مما يجعل الوقوف دون مساعدة أمراً مستحيلاً.
- تدلي واضح في ملامح الوجه، خاصة عند محاولة الابتسام أو إغلاق العين في الجهة المصابة.
- عسر النطق (Dysarthria) وصعوبة في مخارج الحروف نتيجة ضعف عضلات اللسان والفك.
- فقدان الإحساس أو الشعور بوخز دائم وتنميل في الأطراف المشلولة.
- صعوبة في البلع (Dysphagia) مما قد يؤدي إلى مشاكل تنفسية نتيجة دخول الطعام للمجرى الهوائي.
- اضطراب المهارات الحركية الدقيقة مثل الفشل في الإمساك بالأشياء الصغيرة أو الكتابة.
- تغيرات في الإدراك المكاني، حيث قد يتجاهل المريض تماماً وجود الجانب المصاب من جسده (Hemispatial Neglect).
- نوبات من الألم العصبي المزمن في المفاصل نتيجة عدم الحركة لفترات طويلة.
- اضطرابات في الرؤية، مثل فقدان الرؤية في نصف المجال البصري لكل عين.
- ضعف القدرات الذهنية المرتبطة بالتخطيط والتنظيم إذا شملت الإصابة الفص الجبهي.
أسباب الشلل النصفي
تتعدد المسببات التي تؤدي إلى حدوث الشلل النصفي، وتصنف طبياً إلى أسباب وعائية، رضية، أو ناتجة عن عمليات التهابية تصيب النسيج الدماغي الحساس.
تعد الإصابات الوعائية الدماغية هي المسؤول الأول عن هذه الحالة، وفيما يلي تفصيل لأبرز المحفزات المرضية وفق التقارير العالمية:
- السكتة الدماغية الإقفارية: وتحدث بسبب انسداد مفاجئ في أحد الشرايين المغذية للدماغ، مما يحرم الخلايا من الأكسجين.
- السكتة الدماغية النزفية: الناتجة عن انفجار وعاء دموي داخل الدماغ، مما يسبب ضغطاً مدمراً على الأنسجة المحيطة.
- إصابات الرأس الرضية (TBI): مثل حوادث السير أو السقوط العنيف الذي يؤدي إلى تمزق في الألياف العصبية الحركية.
- أورام الدماغ: التي تنمو وتضغط على المناطق الحركية في القشرة الدماغية أو المسارات العصبية النازلة.
- الالتهابات العصبية الحادة: مثل التهاب السحايا أو خراجات الدماغ التي تدمر الخلايا العصبية عبر الضغط والسموم البكتيرية.
- التصلب المتعدد (MS): وهو مرض مناعي يهاجم غمد الميالين، مما يؤدي إلى انقطاع التوصيل العصبي في جهة واحدة.
- التشوهات الخلقية: التي تحدث أثناء تطور الجنين في الرحم وتظهر نتائجها فور الولادة أو خلال الطفولة المبكرة.
- نقص الأكسجين الدماغي (Cerebral Hypoxia): الذي قد يحدث أثناء عمليات الولادة المتعسرة، مسبباً شللاً دماغياً نصفياً.
- الأمراض الوراثية النادرة: التي تؤدي إلى تدهور تدريجي في الأعصاب الحركية الجانبية.
- التهاب الأوعية الدموية الدماغية: الذي يقلل من كفاءة التروية الدموية للمراكز الحركية العليا.
متى تزور الطبيب؟
يعتبر الوقت عاملاً حاسماً في علاج الشلل النصفي، حيث أن “الوقت هو الدماغ”، وكل ثانية تمر دون تدخل طبي تعني فقدان آلاف الخلايا العصبية بشكل لا رجعة فيه.
من ناحية أخرى، فإن التشخيص المبكر يرفع نسب الشفاء بشكل كبير، خاصة في الحالات الناتجة عن السكتات الدماغية التي يمكن معالجتها بمذيبات الجلطة.
علامات الخطر لدى البالغين
عند البالغين، يجب استدعاء الإسعاف فوراً إذا ظهرت أي من علامات “FAST” العالمية؛ وهي تدلي الوجه، ضعف الذراع، وصعوبة الكلام. وتؤكد تقارير Cleveland Clinic أن الشعور بصداع مفاجئ وشديد لم يسبق له مثيل، مترافقاً مع فقدان التوازن أو رؤية مزدوجة، يعد حالة طوارئ عصبية تستوجب التوجه فوراً إلى أقرب مركز متخصص للسكتات الدماغية.
العلامات التحذيرية المبكرة عند الأطفال
يختلف ظهور الشلل النصفي عند الأطفال، حيث قد لا يكون العرض واضحاً كما هو عند البالغين. يجب على الآباء مراقبة “التفضيل اليدوي المبكر”؛ فإذا كان الطفل قبل سن 12 شهراً يستخدم يداً واحدة فقط بشكل حصري ويتجاهل الأخرى، فقد يكون ذلك علامة على إصابة عصبية. كما أن التصلب غير المبرر في ساق واحدة أثناء محاولة الوقوف أو الزحف بشكل متمايل يتطلب استشارة فورية لأخصائي أعصاب الأطفال.
أسئلة تقنية حول الفحوصات التصويرية المتقدمة
عند مقابلة الفريق الطبي في الطوارئ، من المهم الاستفسار عن نوع التصوير المتاح؛ حيث أن الأشعة المقطعية (CT) قد لا تظهر الجلطات الإقفارية في ساعاتها الأولى. اسأل الطبيب: “هل يمكن إجراء رنين مغناطيسي ببروتوكول الانتشار (MRI-DWI)؟” فهو الأدق لتحديد حجم الإصابة الحاد. كما يجب السؤال عن “تصوير الأوعية الطبقي المبرمج” (CTA) للتأكد من عدم وجود انسدادات في الشرايين الكبرى التي قد تتطلب تدخلاً جراحياً لسحب الخثرة.
عوامل خطر الإصابة بـ الشلل النصفي
تتداخل مجموعة من العوامل الحيوية والبيئية لتزيد من احتمالية حدوث الإصابة بـ الشلل النصفي، وهي لا تقتصر فقط على كبار السن، بل تمتد لتشمل فئات عمرية متنوعة بناءً على الحالة الصحية العامة.
يشير موقع حياة الطبي إلى أن تحديد هذه العوامل يمثل الخطوة الأولى في استراتيجية “الطب الاستباقي” للحد من حدوث الإعاقات الحركية الدائمة، وتشمل أبرز العوامل:
- الارتفاع المزمن وغير المنضبط في ضغط الدم، وهو المسبب الرئيسي لتمزق الأوعية الدماغية.
- داء السكري بنوعيه الأول والثاني، حيث يؤدي ارتفاع الجلوكوز لتلف جدران الشرايين المغذية للدماغ.
- أمراض القلب والأوعية الدموية، وتحديداً الرجفان الأذيني الذي يزيد من خطر تكون الخثرات الدموية.
- الارتفاع الحاد في مستويات الكوليسترول والدهون الثلاثية، مما يسبب تضيق الشرايين السباتية.
- التدخين المباشر أو السلبي، والذي يقلل من مرونة الأوعية الدموية ويزيد من لزوجة الدم.
- السمنة المفرطة والخمول البدني، مما يرفع من الضغط الإجهادي على الجهاز الدوري.
- التاريخ العائلي للإصابة بالسكتات الدماغية أو أمراض الدم الوراثية.
- تعاطي المواد المخدرة، خاصة المنشطات التي تسبب تشنجات وعائية دماغية مفاجئة.
- التقدم في العمر، حيث تفقد الشرايين قدرتها على التكيف مع تغيرات تدفق الدم.
- الحمل وفترة ما بعد الولادة لدى بعض النساء، نتيجة التغيرات الهرمونية وتجلط الدم.
- إصابات الرقبة العنيفة التي قد تؤدي إلى تسلخ الشريان الفقري وتوقف التروية عن مراكز الحركة.
مضاعفات الشلل النصفي
لا تتوقف تداعيات الشلل النصفي عند حدود فقدان الحركة، بل تمتد لتشمل سلسلة من المضاعفات الجهازية والنفسية التي قد تعيق عملية التأهيل إذا لم يتم التعامل معها بحذر.
وفقاً لأبحاث National Institutes of Health (NIH)، فإن الإهمال في الرعاية التمريضية والفيزيائية خلال المرحلة الحادة قد يؤدي إلى نتائج كارثية، منها:
- قرح الفراش (Pressure Sores) الناتجة عن انعدام الحركة والضغط المستمر على الأنسجة الجلدية.
- تجلط الأوردة العميقة (DVT) في الساق المصابة، مع خطر انتقال الخثرة إلى الرئتين مسببة انصماماً رئوياً.
- تقلصات المفاصل المستديمة، حيث تصبح العضلات والأوتار قصيرة ومتصلبة بشكل يصعب علاجه جراحياً.
- هشاشة العظام الموضعية في الجانب المصاب نتيجة غياب التحميل الميكانيكي على العظام.
- الالتهابات الرئوية الناتجة عن “الشرقة” أو استنشاق سوائل الفم بسبب ضعف عضلات البلع.
- الاكتئاب السريري الحاد واضطرابات القلق نتيجة فقدان الاستقلالية وتغير صورة الجسد.
- سلس البول أو الاحتباس البولي نتيجة تضرر المسارات العصبية المتحكمة في المثانة.
- الألم المزمن في الكتف (Subluxation) بسبب ضعف العضلات المحيطة بمفصل الكتف وتأثير الجاذبية.
- تدهور القدرات التواصلية والاجتماعية، مما يؤدي إلى العزلة التامة للمريض.
الوقاية من الشلل النصفي
تعتمد الوقاية من الشلل النصفي على نهج شامل يستهدف حماية النسيج العصبي وتأمين تروية دموية مستقرة للدماغ عبر التحكم في المحفزات المرضية القابلة للتعديل.
تؤكد الدراسات السريرية أن اتباع نمط حياة صحي يمكن أن يقلل من خطر الإصابة بنسبة تصل إلى 80%، وذلك من خلال:
- المراقبة الدقيقة لضغط الدم والحفاظ عليه ضمن المستويات الطبيعية (أقل من 120/80).
- الالتزام بنظام غذائي “البحر الأبيض المتوسط” الغني بالأوميغا 3 والألياف لتقليل التهاب الشرايين.
- ممارسة التمارين الهوائية بانتظام لمدة لا تقل عن 150 دقيقة أسبوعياً لتحسين كفاءة القلب.
- السيطرة الصارمة على مستويات سكر الدم الصيامي والتراكمي (HbA1c).
- الإقلاع الفوري والنهائي عن التدخين بجميع أشكاله لتجنب تلف البطانة الوعائية.
- إجراء الفحوصات الدورية لشرايين الرقبة (Doppler) لمن هم فوق سن الستين أو لديهم عوامل خطر.
- تناول الأدوية المميعة للدم (تحت إشراف طبي) لمن يعانون من اضطرابات نظم القلب.
- تقليل استهلاك الملح والدهون المشبعة للحد من تصلب الشرايين التاجية والدماغية.
- الحفاظ على وزن صحي وتجنب تراكم الدهون الحشوية التي تفرز مواداً تزيد من تجلط الدم.
تشخيص الشلل النصفي
يتطلب تشخيص الشلل النصفي دقة متناهية لتحديد السبب الجذري، حيث يختلف بروتوكول العلاج بشكل جذري بين الإصابات النزفية والإصابات الإقفارية.
يعتمد الأطباء في مراكز الأعصاب المتقدمة على تسلسل تشخيصي يبدأ بالفحص السريري وينتهي بالتصوير الوظيفي، ويشمل:
- الفحص العصبي الشامل لتقييم قوة العضلات، المنعكسات الوترية، والتوافق الحركي.
- التصوير المقطعي المحوسب (CT Scan) كإجراء طوارئ أولي لاستبعاد وجود نزيف دماغي.
- التصوير بالرنين المغناطيسي (MRI) وهو المعيار الذهبي لرصد الجلطات الصغيرة وتحديد عمر الإصابة بدقة.
- تخطيط صدى القلب (Echocardiogram) للبحث عن مصادر محتملة للخثرات الدموية داخل غرف القلب.
- تحاليل الدم الشاملة، بما في ذلك زمن التخثر (PT/INR) ومستويات الدهون وسكر الدم.
- تصوير الشرايين الدماغية الظليل (Angiography) للكشف عن التضيقات أو التمددات الوعائية (Aneurysms).
- تخطيط الدماغ الكهربائي (EEG) في حال وجود شك في نشاط صرعي يصاحب الضعف الحركي.
علاج الشلل النصفي
يعتبر علاج الشلل النصفي رحلة طويلة تبدأ من وحدة العناية المركزة وتمتد لسنوات من التأهيل الفيزيائي، حيث يعتمد النجاح على مبدأ “اللدونة العصبية” (Neuroplasticity).
يوضح موقع HAEAT الطبي أن الهدف من العلاج ليس فقط استعادة الحركة، بل إعادة تدريب الدماغ على تكوين مسارات عصبية جديدة للالتفاف حول المنطقة المتضررة.
تغييرات نمط الحياة والعلاجات المنزلية المساعدة
تعتبر تهيئة البيئة المنزلية جزءاً لا يتجزأ من العلاج، حيث يجب إزالة العوائق الفيزيائية التي قد تسبب السقوط. يُنصح باستخدام الأدوات المساعدة مثل “المشاية” أو “العصا الرباعية” لتعزيز الاستقلالية. كما يلعب الدعم النفسي الأسري دوراً حيوياً في تحفيز المريض على الاستمرار في جلسات العلاج الطبيعي المرهقة، مع التأكيد على أهمية النوم الكافي لتعزيز عمليات ترميم الخلايا العصبية.
الأدوية والعلاجات الدوائية الحديثة
تستهدف الأدوية في المرحلة الحادة إنقاذ ما يمكن إنقاذه من الخلايا العصبية، بينما تركز في المراحل اللاحقة على منع تكرار الإصابة وإدارة الأعراض الجانبية مثل التشنج.
بروتوكول البالغين
يشمل إعطاء منشط البلازمينوجين النسيجي (tPA) في الساعات الأربع الأولى من السكتة الإقفارية. لاحقاً، يتم استخدام مضادات الصفائح الدموية مثل “الأسبرين” أو مضادات التخثر مثل “الوارفارين” أو “الريفاروكسبان”. لإدارة التشنج العضلي، قد يصف الأطباء مرخيات العضلات مثل “باكلوفين” أو حقن “البوتوكس” الموضعية لتقليل تصلب الأطراف.
بروتوكول الأطفال
يركز العلاج الدوائي عند الأطفال على تقليل التشنج لتحسين النمو الحركي ومنع التشوهات العظمية. يتم استخدام جرعات دقيقة جداً من مرخيات العضلات، مع التركيز المكثف على العلاج الوظيفي. في بعض حالات الشلل الدماغي النصفي، قد يلجأ الأطباء لاستخدام أدوية تدعم التمثيل الغذائي العصبي وتحمي الخلايا من الإجهاد التأكسدي.
العلاج الطبيعي المكثف باستخدام الواقع الافتراضي
أحدثت تقنيات الواقع الافتراضي (VR) ثورة في علاج الشلل النصفي عام 2026، حيث يتم وضع المريض في بيئة تفاعلية تحفز الدماغ على استخدام الطرف المصاب. تساعد الألعاب المصممة طبياً على زيادة عدد التكرارات الحركية دون شعور المريض بالملل، مما يسرع من عملية “التعلم الحركي” وإعادة ربط المراكز الحركية بالعضلات عبر محفزات بصرية وسمعية مكثفة.
التحفيز الكهربائي الوظيفي (FES) وتنشيط العضلات
تعتمد تقنية (FES) على إرسال نبضات كهربائية صغيرة ومبرمجة للعضلات المشلولة في توقيت متزامن مع محاولة المريض للحركة. يساعد هذا الجهاز، الذي قد يلبس كـ “جبيرة إلكترونية”، على منع ضمور العضلات وتحسين نمط المشي، كما أثبتت الدراسات الصادرة عن FDA فعاليته في تحسين قدرة اليد على الإمساك بالأشياء عبر تحفيز الأعصاب المحيطية بشكل مباشر ومنتظم.
الطب البديل والشلل النصفي
يُستخدم الطب التكميلي كداعم للعلاجات التقليدية في حالات الشلل النصفي، حيث يركز على تحسين التدفق الحسي وتحفيز النهايات العصبية الطرفية لتعزيز استجابة الدماغ.
توضح مدونة HAEAT الطبية أن هذه الممارسات يجب أن تتم تحت إشراف طبي كامل لضمان عدم تعارضها مع الأدوية المميعة للدم، وتشمل الوسائل المعتمدة:
- الوخز بالإبر الصينية (Acupuncture) لتحفيز النقاط العصبية وتقليل التشنج العضلي المؤلم.
- العلاج بالمرآة (Mirror Therapy) وهو تقنية تعتمد على خداع الدماغ بصرياً لجعله يعتقد أن الطرف المشلول يتحرك، مما ينشط العصبونات المرآتية.
- التدليك العلاجي العميق (Remedial Massage) لتحسين الدورة الدموية اللمفاوية ومنع تورم الأطراف.
- ممارسة “التاي تشي” أو “اليوجا المعدلة” لتحسين التوازن الإدراكي والسيطرة على التوتر النفسي.
- العلاج بالموسيقى والتحفيز الإيقاعي للمساعدة في استعادة نمط المشي المتناسق.
- المعالجة المائية (Hydrotherapy) حيث يساعد طفو الجسم على تقليل الجاذبية وتسهيل حركة المفاصل المتصلبة.
الاستعداد لموعدك مع الطبيب
تتطلب زيارة أخصائي الأعصاب تحضيراً دقيقاً لضمان الحصول على أدق تشخيص ووضع خطة علاجية طويلة الأمد لـ الشلل النصفي.
ماذا تفعل قبل الموعد؟
يجب تدوين التسلسل الزمني الدقيق لظهور الأعراض، مع تسجيل كافة الأدوية والمكملات الغذائية التي يتناولها المريض. تنصح مجلة حياة الطبية بضرورة اصطحاب “رفيق” للموعد لتدوين الملاحظات الطبية، حيث قد يجد المريض صعوبة في التركيز أو التذكر نتيجة الإصابة الدماغية. قم بتجهيز قائمة بالأسئلة المتعلقة بفرص التعافي، والمدة المتوقعة للعلاج الطبيعي، والقيود المفروضة على القيادة أو العمل.
ماذا تتوقع من الفريق الطبي؟
سيقوم الطبيب بإجراء فحص سريري مكثف يشمل اختبار قوة العضلات (Manual Muscle Testing) وتقييم درجة التشنج وفق “مقياس آشورث المعدل”. كما سيتم فحص الأعصاب القحفية المسؤولة عن الوجه والبلع، وقد يطلب الطبيب إجراء اختبارات معرفية سريعة لتقييم الذاكرة والتركيز.
كيفية إعداد المنزل لاستقبال المريض بعد الإصابة
تحويل المنزل إلى بيئة صديقة للمريض هو جزء حاسم من العلاج. يجب تركيب قضبان إمساك في الحمام، وتوفير مقعد للاستحمام، وإزالة السجاد الذي قد يسبب التعثر. كما يُفضل نقل غرفة نوم المريض إلى الطابق الأرضي وتوسيع المداخل لتسمح بمرور الكرسي المتحرك إذا لزم الأمر، مع ضمان إضاءة قوية في كافة الممرات لمنع حوادث السقوط الليلي.
مراحل الشفاء من الشلل النصفي
يمر التعافي من الشلل النصفي بست مراحل علمية تُعرف بمراحل “برونستروم” (Brunnstrom Stages)، وهي تصف كيفية استعادة السيطرة الحركية تدريجياً:
- المرحلة الأولى: الرخاوة التامة (Flaccidity) حيث لا يوجد أي نشاط عضلي إرادي في الطرف المصاب.
- المرحلة الثانية: بداية ظهور التشنج العضلي والحركات البدائية اللاإرادية (Synergies).
- المرحلة الثالثة: زيادة حدة التشنج مع القدرة على تحريك المفاصل بشكل محدود وجماعي.
- المرحلة الرابعة: انخفاض التشنج وبدء القدرة على أداء حركات خارج الأنماط التشنجية المعتادة.
- المرحلة الخامسة: ظهور الحركات المعقدة والمتناسقة وزيادة استقلالية المفاصل عن بعضها البعض.
- المرحلة السادسة: اختفاء التشنج تماماً واستعادة التوافق الحركي الطبيعي أو القريب من الطبيعي.
الأنواع الشائعة للشلل النصفي
يصنف الأطباء الشلل النصفي بناءً على طبيعة الإصابة العصبية ومظاهرها العضلية، وأهم الأنواع هي:
- الشلل النصفي التشنجي (Spastic Hemiplegia): وهو الأكثر شيوعاً، ويتميز بتصلب دائم وانقباض في العضلات.
- الشلل النصفي الرخو (Flaccid Hemiplegia): حيث تكون العضلات لينة وضعيفة جداً دون أي مقاومة أو توتر عضلي.
- الشلل النصفي المتبادل: الذي يؤثر على أجزاء مختلفة من الجسم في أوقات متفاوتة (حالة نادرة).
- الشلل النصفي الدماغي (Infantile Hemiplegia): وهو النوع الذي يصيب الأطفال نتيجة تضرر الدماغ قبل أو أثناء الولادة.
التحديات النفسية والاجتماعية وكيفية التكيف مع الشلل النصفي
تمثل الإصابة بـ الشلل النصفي صدمة وجودية تتطلب إعادة تعريف الذات والقدرات. يعاني العديد من المرضى من “الحزن المرضي” على فقدان وظائف جسدهم، مما قد يؤدي إلى الانعزال الاجتماعي. وفقاً لـ بوابة HAEAT الطبية، فإن الانخراط في مجموعات الدعم النفسي واستشارة أخصائيين في “الطب النفسي العصبي” يقلل من حدة التوتر ويحسن الدافعية للمشاركة في برامج التأهيل الشاقة.
التغذية العلاجية ودورها في دعم الجهاز العصبي
يلعب الغذاء دوراً محورياً في حماية العصبونات المتبقية وتعزيز اللدونة العصبية لمريض الشلل النصفي.
- استهلاك الأحماض الدهنية (DHA/EPA) الموجودة في الأسماك لترميم غشاء الخلايا العصبية.
- التركيز على مضادات الأكسدة (مثل فيتامين E وC) الموجودة في التوت والخضروات الورقية لتقليل الإجهاد التأكسدي الدماغي.
- ضمان مستويات كافية من فيتامين B12 لدعم تكوين الميالين المحيط بالأعصاب.
- تقليل استهلاك الصوديوم لمنع ارتفاع الضغط الذي قد يسبب نكسة صحية جديدة.
التكنولوجيا المساعدة والأطراف الروبوتية في التأهيل
في عام 2026، أصبحت الهياكل الخارجية (Exoskeletons) جزءاً أساسياً من علاج الشلل النصفي. هذه البدلات الروبوتية تدعم وزن المريض وتجبر الطرف المشلول على المشي بنمط طبيعي، مما يرسل إشارات تصحيحية مكثفة للدماغ. كما تتيح القفازات الروبوتية الذكية للمرضى ممارسة تمارين اليد الدقيقة في منازلهم مع مراقبة الطبيب عن بُعد عبر تطبيقات السحابة الطبية.
الإحصائيات العالمية ونسب الشفاء من الشلل النصفي
تشير بيانات World Health Organization (WHO) إلى أن حوالي 15 مليون شخص يصابون بالسكتة الدماغية سنوياً، ويعاني ثلثهم من الشلل النصفي الدائم. ومع ذلك، فإن التقنيات الحديثة في التأهيل رفعت نسب الاستقلالية الحركية (القدرة على المشي) إلى أكثر من 60% لدى المرضى الذين يبدؤون التأهيل المكثف خلال “النافذة الذهبية” (أول 3 أشهر من الإصابة).
خرافات شائعة حول الشلل النصفي
- الخرافة: الشلل النصفي لا يصيب إلا كبار السن.
- الحقيقة: يمكن أن يصيب الأطفال والشباب نتيجة الحوادث، الأورام، أو العيوب الخلقية.
- الخرافة: إذا لم يتحسن المريض في أول شهر، فلن يمشي أبداً.
- الحقيقة: الدماغ يمتلك قدرة على التغير (اللدونة) لسنوات، والتحسن ممكن حتى بعد مرور وقت طويل.
- الخرافة: العلاج الطبيعي هو مجرد تدليك للعضلات.
- الحقيقة: العلاج الطبيعي هو عملية “إعادة تعلم عصبية” مكثفة تستهدف الدماغ قبل العضلات.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- التكرار هو السر: يحتاج الدماغ إلى آلاف التكرارات لنفس الحركة لإنشاء مسار عصبي جديد؛ فلا تستسلم.
- قاعدة الـ 24 ساعة: إذا شعرت بزيادة مفاجئة في الضعف أو تنميل غريب، توجه للطوارئ فوراً دون انتظار.
- صحة القدم: احرص على ارتداء أحذية طبية داعمة لمنع التواء الكاحل المصاب أثناء التدريب.
- العناية بالكتف: لا تسمح لأي شخص بشد ذراعك المشلولة بقوة، لأن ذلك يسبب خلعاً جزئياً مؤلماً جداً.
- الجانب النفسي: احتفل بالانتصارات الصغيرة، مثل تحريك إصبع واحد، فهي مؤشر على بداية بناء المسارات العصبية.
أسئلة شائعة
هل يمكن علاج الشلل النصفي بالكامل؟
التعافي التام يعتمد على حجم الضرر الدماغي؛ فالعديد من المرضى يستعيدون القدرة على المشي والقيادة، بينما قد تبقى بعض الصعوبات في المهارات الدقيقة في اليد.
كم تستغرق رحلة العلاج الطبيعي؟
تستمر المرحلة المكثفة عادة من 6 إلى 12 شهراً، ولكن يُنصح بالاستمرار في تمارين الحفاظ على القوة مدى الحياة لمنع التصلب.
هل يؤثر الشلل النصفي على القدرة الجنسية؟
قد تتأثر الرغبة أو الوظيفة نتيجة عوامل عصبية أو نفسية، ولكن بالتعاون مع أخصائي المسالك والطب النفسي، يمكن لمعظم المرضى استعادة حياة حميمة مرضية.
الخاتمة
يعد الشلل النصفي اختباراً قاسياً للإرادة البشرية والطب الحديث، لكنه لم يعد نهاية المطاف بفضل التطور في علوم الأعصاب والتأهيل الروبوتي. إن الالتزام بالعلاج المبكر والدعم النفسي القوي يمثلان جسر العبور نحو استعادة الاستقلالية والعودة إلى الحياة النشطة من جديد.