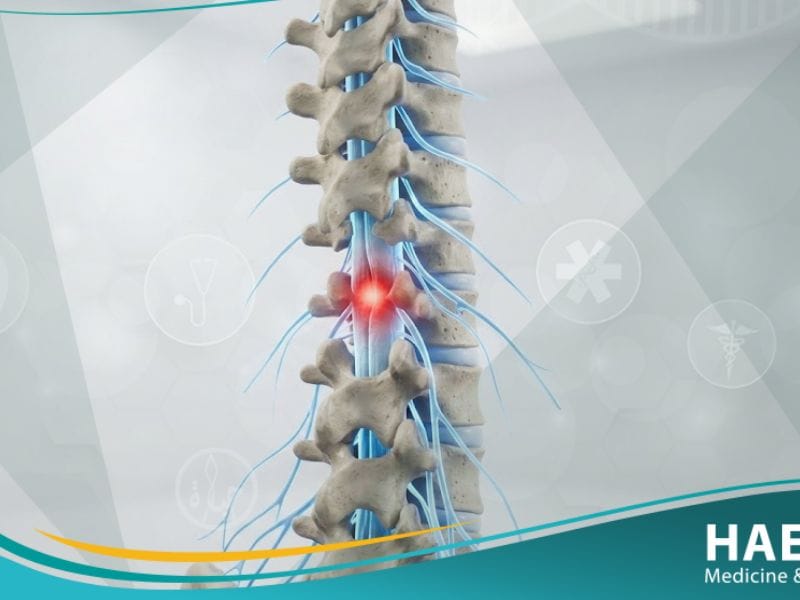
تعد إصابات النخاع الشوكي التي تؤدي إلى الشلل السفلي (Paraplegia) من أكثر الحالات الطبية تعقيداً التي يواجهها جراحو الأعصاب وأطباء التأهيل في العصر الحديث. يشير هذا المصطلح الطبي إلى فقدان الوظائف الحركية أو الحسية في الأطراف السفلية، وهو ما يتطلب تدخلاً علاجياً وتأهيلياً مكثفاً ومستمراً لاستعادة جودة الحياة. توضح مدونة حياة الطبية أن فهم الطبيعة العصبية لهذه الإصابة يعد الخطوة الأولى والأساسية في رحلة التعايش واستعادة الاستقلالية الوظيفية والمجتمعية للمصابين.
ما هو الشلل السفلي؟
الشلل السفلي هو حالة عصبية ناتجة عن تضرر النخاع الشوكي في المنطقة الصدرية أو القطنية أو العجزية، مما يعطل نقل الإشارات العصبية بين الدماغ والأطراف. يؤدي هذا الخلل الوظيفي إلى فقدان السيطرة الإرادية على عضلات الساقين والحوض، وغالباً ما يصاحبه فقدان تام أو جزئي للإحساس والتحكم في الوظائف الحيوية الداخلية. وفقاً لـ (المعهد الوطني للاضطرابات العصبية والسكتة الدماغية – NINDS)، فإن هذه الإصابة لا تؤثر على الذراعين، مما يميزها سريرياً عن حالات الشلل الرباعي التي تصيب الفقرات العنقودية.
يعتمد توصيف الحالة على مستوى الفقرة المصابة، حيث يحدد الأطباء مدى شدة الاضطراب بناءً على آخر فقرة سليمة تعمل بكامل كفاءتها الحسية والحركية قبل منطقة التضرر. تؤدي هذه الحالة إلى توقف التواصل الكهربائي عبر المحاور العصبية، مما يمنع الأوامر الحركية الصادرة من القشرة الدماغية من الوصول إلى العضلات المستهدفة في الجزء السفلي. يشير موقع حياة الطبي إلى أن هذا الانقطاع العصبي قد يكون دائماً في حالات القطع الكامل، أو مؤقتاً وقابلاً للتحسن الجزئي في حالات الكدمات والضغط النخاعي.
أعراض الشلل السفلي
تتنوع أعراض الشلل السفلي بناءً على مستوى الإصابة في العمود الفقري ومدى اكتمال الضرر العصبي في الألياف الناقلة للإشارات الصاعدة والهابطة من وإلى الدماغ. تؤثر الإصابة على الجهاز الحركي والحسي بشكل مباشر، لكنها تمتد لتشمل الجهاز العصبي المستقل المسؤول عن وظائف الأعضاء الداخلية والعمليات اللاإرادية الحيوية في جسم الإنسان. تشمل العلامات السريرية الأكثر شيوعاً والتي تستدعي تقييماً طبياً شاملاً من قبل فريق متخصص في أمراض الأعصاب والعمود الفقري النقاط التالية:
- فقدان الحركة الإرادية: غياب القدرة على تحريك الساقين أو القدمين أو أصابع القدمين، مما يجعل المشي أو الوقوف أمراً مستحيلاً دون وسائل مساعدة.
- اضطرابات الإحساس: فقدان الشعور باللمس، الألم، والحرارة، بالإضافة إلى فقدان “الحس العميق” وهو وعي الجسم بمكان الأطراف في الفضاء المحيط دون النظر إليها.
- الخلل الوظيفي للمثانة: عدم القدرة على التحكم في إفراغ المثانة، مما يؤدي إلى السلس البولي أو الاحتباس الذي قد يسبب التهابات كلوية حادة وخطيرة.
- اضطرابات الأمعاء: صعوبة في التحكم في حركة الأمعاء، مما يتسبب في الإمساك المزمن أو الإسهال اللاإرادي، ويتطلب برامج إدارة معوية صارمة ومجدولة يومياً.
- التشنج العضلي (Spasticity): ظهور حركات ارتعاشية مفاجئة أو تشنجات مؤلمة في الساقين نتيجة فرط نشاط المنعكسات العصبية بعد انفصالها عن سيطرة الدماغ التثبيطية.
- الألم العصبي (Neuropathic Pain): الشعور بآلام حارقة أو وخز مستمر في المناطق التي تقع تحت مستوى الإصابة، وهو ناتج عن إشارات عصبية خاطئة يرسلها النخاع.
- التغيرات الجلدية: نتيجة فقدان الإحساس، يصبح المريض عرضة للإصابة بتقرحات الفراش (Pressure Sores) بسبب الجلوس الطويل دون تغيير الوضعية أو الشعور بالألم التحذيري.
- الخلل الوظيفي الجنسي: تأثر القدرة على الانتصاب أو القذف لدى الرجال، وتغيرات في الرغبة والترطيب المهبلي لدى النساء، مع تأثر الخصوبة بنسب متفاوتة حسب الإصابة.
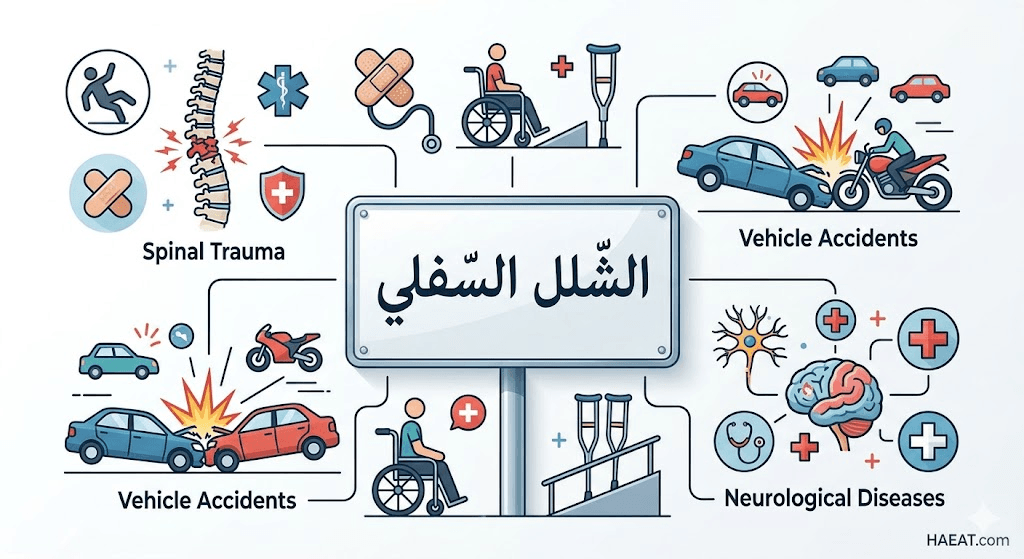
أسباب الشلل السفلي
تنتج حالات الشلل السفلي عن مجموعة واسعة من المسببات التي يمكن تقسيمها طبياً إلى إصابات رضحية ناتجة عن حوادث، وحالات غير رضحية ناتجة عن أمراض مزمنة. يشير موقع HAEAT الطبي إلى أن الحوادث الميكانيكية العنيفة تظل المسؤول الأول عن الغالبية العظمى من الحالات المسجلة عالمياً، خاصة في الفئات العمرية الشابة والنشطة. تتضمن الأسباب الرئيسية التي تؤدي إلى تضرر النخاع الشوكي وفقدان الحركة ما يلي:
- حوادث الطرق: تصادم السيارات والدراجات النارية الذي يؤدي إلى كسور انضغاطية أو خلع في الفقرات، مما يسبب تمزقاً في الأنسجة العصبية الرقيقة للنخاع الشوكي.
- السقوط من مرتفعات: وهو السبب الأكثر شيوعاً لدى كبار السن نتيجة هشاشة العظام، أو لدى العمال في المواقع الإنشائية الذين لا يتبعون معايير السلامة المهنية.
- الإصابات الرياضية: الحوادث الناتجة عن الغوص في المياه الضحلة، أو إصابات الملاعب في رياضات الالتحام العنيف مثل كرة القدم والجمباز التي تسبب التواءات عنيفة للعمود الفقري.
- الأورام النخاعية: نمو كتل سرطانية أو حميدة داخل القناة الشوكية، مما يضغط على الحبل الشوكي ويمنع وصول الدم والأكسجين إلى الخلايا العصبية الحيوية.
- الأمراض التنكسية: مثل تضيق القناة الشوكية المتقدم أو الانزلاق الغضروفي الضخم (Herniated Disc) الذي يؤدي إلى “متلازمة ذيل الفرس” وفقدان الوظائف السفلية بشكل مفاجئ.
- الالتهابات العصبية: مثل التهاب النخاع المستعرض (Transverse Myelitis) الذي يهاجم فيه الجهاز المناعي الغمد الميالييني للأعصاب، مما يسبب شللاً سريع التطور في الأطراف.
- الاضطرابات الوعائية: حدوث جلطة في الشريان النخاعي الأمامي أو نزيف داخلي نتيجة تشوهات شريانية وريدية، مما يؤدي إلى موت الأنسجة العصبية بسبب نقص التروية الشديد.
- العيوب الخلقية: مثل “الصلب المشقوق” (Spina Bifida) حيث يفشل العمود الفقري في الانغلاق تماماً أثناء التطور الجنيني، مما يترك النخاع عرضة للتلف الدائم.
متى تزور الطبيب؟
يتطلب أي اشتباه في حدوث الشلل السفلي أو تضرر النخاع الشوكي توجهاً فورياً إلى قسم الطوارئ، حيث أن كل دقيقة تمر تزيد من خطر التلف العصبي الدائم. يؤكد جراحو الأعصاب أن التدخل في الساعات الأولى، والتي تسمى طبياً “الساعة الذهبية”، يرفع فرص استعادة بعض الوظائف الحركية ويقلل من شدة المضاعفات المستقبلية.
أعراض تستدعي القلق لدى البالغين
- الشعور المفاجئ بضعف في الساقين يجعل من الصعب الوقوف أو صعود الدرج، خاصة إذا كان مصحوباً بآلام في الظهر.
- تنميل أو شعور بـ “الدبابيس والإبر” يبدأ من منطقة الخصر ويمتد نزولاً إلى القدمين بشكل مستمر وغير مفسر طبياً.
- فقدان مفاجئ للسيطرة على المثانة أو الأمعاء (سلس بولي أو برازي) دون وجود عدوى سابقة أو أمراض هضمية معروفة لدى الشخص.
- ألم مبرح في منطقة العمود الفقري الصدري أو القطني بعد التعرض لحادث بسيط، مع شعور بـ “كهرباء” تسري في الأطراف السفلية.
المؤشرات الحرجة عند الأطفال
- توقف الطفل المفاجئ عن المشي أو الزحف أو ممارسة الأنشطة البدنية المعتادة، مع ميله للاستلقاء الدائم وتجنب الحركة بسبب الألم أو الضعف.
- ظهور تيبس غير طبيعي في عضلات الساقين أو اتخاذ القدمين لوضعية غير مألوفة (مثل الانثناء الداخلي الشديد) بشكل دائم ولاإرادي.
- البكاء المستمر عند تغيير الحفاض أو لمس الظهر، مع ملاحظة وجود تورم أو كدمة أو خصلة شعر غير عادية في أسفل الظهر.
- فقدان المهارات الحركية التي تم اكتسابها سابقاً، مثل عدم القدرة على الجلوس بشكل مستقيم بعد أن كان الطفل قادراً على ذلك بطلاقة.
دور الذكاء الاصطناعي في الفحص المبكر
تساهم تقنيات الذكاء الاصطناعي اليوم في تحسين دقة تشخيص حالات الشلل السفلي من خلال أنظمة التحليل الآلي لصور الأشعة السينية والرنين المغناطيسي فور التقاطها. تعمل الخوارزميات المتقدمة على اكتشاف الكسور المجهرية والنزيف الداخلي الطفيف في النخاع الشوكي الذي قد يغفل عنه الفحص البشري السريع في حالات الحوادث المتعددة. كما تساعد هذه الأنظمة في التنبؤ بمدى استجابة المريض للعلاجات الدوائية المبكرة (مثل الكورتيكوستيرويدات بجرعات عالية) بناءً على قاعدة بيانات ضخمة من الحالات السريرية المشابهة عالمياً.
عوامل خطر الإصابة بـ الشلل السفلي
على الرغم من أن الشلل السفلي يمكن أن يصيب أي شخص في أي وقت نتيجة الحوادث العارضة، إلا أن الإحصائيات السريرية تشير إلى وجود فئات معينة أكثر عرضة لهذه الإصابة. تساعد معرفة عوامل الخطر في اتخاذ تدابير وقائية استباقية، خاصة بالنسبة للأشخاص الذين تفرض عليهم طبيعة حياتهم أو عملهم التعرض لمخاطر ميكانيكية أو بيئية محددة. وفقاً لتقارير (الأكاديمية الأمريكية لجراحي العظام – AAOS)، فإن تحديد هذه العوامل يساهم في تقليل معدلات الحوادث النخاعية من خلال برامج التوعية المجتمعية والمهنية الموجهة.
- الجنس: تشير الإحصائيات إلى أن الرجال يمثلون حوالي 80% من حالات إصابات النخاع الشوكي الجديدة سنوياً، وذلك لارتباطهم بصورة أكبر بالأنشطة عالية الخطورة.
- العمر: تزداد احتمالية الإصابة بـ الشلل السفلي في فئتين عمريتين؛ الشباب (16-30 عاماً) بسبب حوادث الطرق، وكبار السن (فوق 65 عاماً) بسبب السقوط الناتج عن هشاشة العظام.
- الأنشطة الرياضية: ممارسة الرياضات العنيفة أو الهوايات الخطرة مثل تسلق الجبال، القفز بالمظلات، أو سباقات السرعة دون ارتداء معدات الحماية المتطورة والالتزام بمعايير السلامة.
- الاضطرابات العظمية والمفصلية: وجود تاريخ مرضي من التهاب المفاصل الروماتويدي أو هشاشة العظام الشديدة، مما يجعل الفقرات هشة وقابلة للكسر عند التعرض لأدنى صدمة ميكانيكية.
- السلوكيات الخطرة: مثل القيادة تحت تأثير المواد المخدرة أو الغوص في حمامات سباحة ذات أعماق غير معروفة، وهي ممارسات تؤدي غالباً إلى إصابات نخاعية لا رجعة فيها.
مضاعفات الشلل السفلي
لا تقتصر آثار الشلل السفلي على فقدان الحركة فحسب، بل تمتد لتشمل سلسلة من التحديات الفسيولوجية التي تؤثر على كافة أجهزة الجسم الحيوية نتيجة الخلل العصبي. تؤكد مجلة حياة الطبية أن الإدارة الاستباقية لهذه المضاعفات هي حجر الزاوية في إطالة عمر المريض وتحسين جودة حياته اليومية ومنع الانتكاسات الصحية الخطيرة. تتطلب هذه الحالة مراقبة دقيقة من فريق طبي متعدد التخصصات لتجنب المخاطر التالية التي قد تهدد الحياة إذا لم يتم التعامل معها بمهنية طبية عالية:
- عسر المنعكسات المستقل (Autonomic Dysreflexia): حالة طبية طارئة تصيب المستويات المرتفعة من الشلل، حيث يرتفع ضغط الدم بشكل حاد وخطير استجابة لمحفز مؤلم تحت مستوى الإصابة.
- قرح الفراش (Pressure Ulcers): تآكل الأنسجة الجلدية والعضلية نتيجة الجلوس الطويل وضغط العظام على الجلد مع انعدام الإحساس بالألم، مما قد يؤدي إلى التهابات بكتيرية عميقة.
- الخثار الوريدي العميق (DVT): تكون جلطات دموية في أوردة الساقين نتيجة الركود الدموي وعدم حركة العضلات، وهي جلطات قد تنتقل إلى الرئتين مسببة انصماماً رئوياً قاتلاً.
- هشاشة العظام التخلخلية: فقدان كثافة العظام في الأطراف المشلولة بسبب غياب التحميل الميكانيكي والوزن عليها، مما يجعلها عرضة للكسور التلقائية حتى أثناء ممارسة تمارين العلاج الطبيعي البسيطة.
- ضمور العضلات والتقلصات: انكماش الألياف العضلية وتصلب المفاصل في وضعيات ثابتة، مما يسبب تشوهات شكلية ويصعب من عملية التنظيف الشخصي أو ارتداء الملابس.
- التهابات الجهاز التنفسي: ضعف عضلات البطن والصدر المصاحب لـ الشلل السفلي يقلل من قوة السعال، مما يؤدي لتراكم البلغم وزيادة خطر الإصابة بالالتهاب الرئوي الحاد.
الوقاية من الشلل السفلي
تعد الوقاية من الشلل السفلي هي الاستراتيجية الأكثر فاعلية، حيث أن الأنسجة العصبية في النخاع الشوكي تمتلك قدرة محدودة جداً على التجدد بعد التعرض للتلف الكامل. تتمحور جهود الوقاية حول تقليل فرص التعرض للحوادث الرضحية، بالإضافة إلى الكشف المبكر عن الأمراض التي قد تؤدي إلى تدهور الحالة العصبية للعمود الفقري بمرور الوقت. تشير الدراسات الصادرة عن (منظمة الصحة العالمية – WHO) إلى أن الالتزام بقواعد السلامة العامة يمكن أن يمنع أكثر من 60% من حالات الإصابات النخاعية الجديدة سنوياً.
- السلامة المرورية: الالتزام الصارم بارتداء حزام الأمان في السيارات، وخوذة الرأس عند قيادة الدراجات، وتجنب القيادة تماماً عند الشعور بالتعب أو تحت تأثير الأدوية المنومة.
- تأمين البيئة المنزلية: خاصة لكبار السن، من خلال إزالة السجاد المنزلق، وتركيب مقابض حديدية في الحمامات، وضمان إضاءة قوية في الممرات والسلالم لمنع حوادث السقوط.
- فحص المياه قبل الغوص: عدم القفز في المسطحات المائية (البحار أو المسابح) إلا بعد التأكد التام من العمق وخلو القاع من الصخور أو العوائق التي قد تكسر الرقبة والظهر.
- معدات الحماية الرياضية: استخدام الواقيات الصدرية والظهرية المعتمدة طبياً عند ممارسة الرياضات العنيفة، والحرص على وجود مدربين مؤهلين للتعامل مع إصابات الملاعب بشكل صحيح.
- الرقابة الطبية الدورية: للمرضى الذين يعانون من مشاكل في الفقرات أو أورام ليفية، لضمان عدم وصول الضغط على النخاع الشوكي إلى مراحل حرجة تسبب الشلل.
تشخيص الشلل السفلي
يعتمد تشخيص الشلل السفلي على فحص سريري دقيق يتبعه استخدام تقنيات تصويرية متطورة لتحديد موقع الإصابة بدقة مليمترية وتقييم مدى تأثر النخاع الشوكي المحيط بالفقرات. يبدأ الطبيب باختبارات القوة العضلية والمنعكسات العصبية، مع تقييم دقيق لكل منطقة جلدية (Dermatomes) لتحديد المستوى الحسي للإصابة، وهو ما يساعد في رسم خارطة الطريق العلاجية. وفقاً لبروتوكولات (الجمعية الأمريكية لإصابات النخاع الشوكي – ASIA)، يتم تصنيف الإصابة وفق مقياس دولي موحد يحدد ما إذا كان الشلل تاماً أم غير تام.
- الأشعة السينية (X-ray): الخطوة الأولى لاستبعاد وجود كسور واضحة، خلع في الفقرات، أو تشوهات هيكلية ناتجة عن صدمة قوية في العمود الفقري.
- الأشعة المقطعية (CT Scan): توفر رؤية ثلاثية الأبعاد للعظام، وتكشف بدقة عن وجود شظايا عظمية قد تكون منغرسة داخل النسيج العصبي الحساس للنخاع الشوكي.
- الرنين المغناطيسي (MRI): التقنية الأدق لتصوير الأنسجة الرخوة، حيث تكشف عن وجود كدمات، نزيف، أورام، أو تجمعات سوائل (خراجات) تضغط على الحبل الشوكي وتسبب الأعراض.
- تخطيط العضلات (EMG): اختبار يقيس النشاط الكهربائي للعضلات استجابة للتحفيز العصبي، ويساعد في التمييز بين إصابة النخاع وإصابات الأعصاب الطرفية التي قد تشابهها في الأعراض.
- تصوير النخاع (Myelography): حقن صبغة خاصة في القناة الشوكية لإظهار أماكن الانسداد أو الضغط الشديد في حالات تضيق القناة التي لا تظهر بوضوح في الصور العادية.
علاج الشلل السفلي
يهدف علاج الشلل السفلي في مراحله الأولى إلى استقرار حالة العمود الفقري ومنع تفاقم الضرر العصبي، ثم ينتقل التركيز إلى إعادة التأهيل المكثف لاستعادة أكبر قدر ممكن من الوظائف. تتداخل الحلول الجراحية مع العلاجات الدوائية والتقنيات التعويضية لتشكيل خطة علاجية متكاملة تهدف إلى دمج المريض مرة أخرى في المجتمع كفرد منتج ومستقل قدر الإمكان.
تغييرات نمط الحياة والرعاية المنزلية
- تصميم البيئة المحيطة: تعديل المداخل لتناسب الكراسي المتحركة، وتركيب مصاعد منزلية بسيطة، وتغيير ارتفاع قطع الأثاث لتسهيل عملية الانتقال والحركة الذاتية.
- النظام الغذائي الصارم: التركيز على الألياف والسوائل لتجنب الإمساك المزمن، وتقليل السعرات الحرارية لمنع السمنة التي تزيد من صعوبة الحركة وتسبب قرح الفراش.
- تمارين المدى الحركي: ممارسة حركات سلبية يومية للمفاصل المشلولة بمساعدة معالج أو فرد من العائلة لمنع التيبس المستديم والحفاظ على مرونة الأنسجة.
الأدوية والتدخلات الكيميائية
- هيدروكورتيزون/ميثيل بريدنيزولون: (في المرحلة الحادة فقط) لتقليل الالتهاب والتورم حول النخاع الشوكي في الساعات الأولى من الإصابة لتقليل الضرر الدائم.
- مرخيات العضلات: مثل الباكلوفين (Baclofen) للسيطرة على التشنجات العضلية المؤلمة التي قد تعيق النوم أو الجلوس بشكل مريح على الكرسي المتحرك.
- مضادات الألم العصبي: مثل الجابابنتين لتقليل الشعور بالوخز والحرقان الناتج عن اضطراب الإشارات العصبية في المناطق المتأثرة بالشلل.
علاج البالغين
يركز البروتوكول الدوائي للبالغين المصابين بـ الشلل السفلي على إدارة المضاعفات الثانوية مثل ارتفاع ضغط الدم والوقاية من الجلطات الوريدية باستخدام مميعات الدم بجرعات مدروسة طبياً.
علاج الأطفال
يتم التركيز لدى الأطفال على الأدوية التي لا تؤثر على نمو العظام والطول، مع تكثيف استخدام جبائر تقويم العظام لمنع حدوث تشوهات هيكلية دائمة أثناء مراحل النمو السريع.
الهياكل الخارجية الروبوتية (Exoskeletons)
تعد الهياكل الخارجية من أحدث ثورات التكنولوجيا الطبية، حيث تسمح للمصابين بـ الشلل السفلي بالوقوف والمشي مرة أخرى عبر محركات كهربائية ذكية تدعم الساقين والجذع. تعمل هذه الأجهزة من خلال حساسات تستشعر ميلان الجسم، وتقوم بترجمة هذا الميلان إلى خطوات مدروسة، مما يساعد في تحسين كثافة العظام، وظائف الأمعاء، والحالة النفسية للمريض بشكل مذهل.
واجهات الدماغ والحاسوب (BCI)
تمثل تقنية (Brain-Computer Interface) الأمل القادم، حيث يتم زرع شرائح دقيقة في القشرة الحركية للدماغ لترجمة الأفكار إلى أوامر رقمية تتحكم في أطراف روبوتية أو تحفز العضلات المشلولة مباشرة. تتجاوز هذه التقنية منطقة الإصابة في النخاع الشوكي، مما يخلق “جسراً عصبياً” رقمياً يعيد التواصل بين إرادة المريض في الحركة وبين الاستجابة العضلية الفعلية في الساقين.

الطب البديل والشلل السفلي
على الرغم من أن الطب التقليدي والجراحة هما الركيزتان الأساسيتان، إلا أن الطب البديل والتكميلي يلعب دوراً حيوياً في إدارة الأعراض المزمنة المصاحبة لـ الشلل السفلي. يهدف هذا النوع من العلاجات إلى تحسين التوازن النفسي والجسدي، وتقليل الاعتماد المفرط على المسكنات القوية التي قد تسبب أعراضاً جانبية طويلة الأمد على الكبد والكلى. تشير تقارير (مركز كليفلاند كلينك – Cleveland Clinic) إلى أن دمج هذه الممارسات ضمن خطة إعادة التأهيل الشاملة يسرع من عملية التكيف العصبي والنفسي للمصابين.
- الوخز بالإبر الصينية: يساعد في تحفيز تدفق الدم وتحسين استجابة الأعصاب الطرفية، مما قد يقلل من حدة الآلام العصبية المزمنة وتشنجات العضلات اللاإرادية.
- اليوجا التكيفية: تركز على تمارين التنفس العميق وتقوية عضلات الجذع والذراعين، مما يحسن من سعة الرئتين ويقلل من مستويات القلق والتوتر لدى مريض الشلل السفلي.
- العلاج بالخيل (Hippotherapy): توفر حركة الحصان إيقاعاً يحاكي حركة المشي البشرية، مما يحفز عضلات الحوض والظهر ويحسن التوازن الحركي في حالات الإصابة غير التامة.
- التدليك العلاجي: يساهم في تحسين الدورة اللمفاوية والدموية في الأطراف المشلولة، مما يقلل من التورم (الوذمة) ويحافظ على مرونة الجلد والأنسجة العميقة تحت مستوى الإصابة.
- التأمل واليقظة الذهنية: تقنيات تساعد في إدارة “الألم الوهمي” وتدريب الدماغ على التعامل مع الإشارات الحسية المختلة الناتجة عن تضرر المسارات العصبية في النخاع الشوكي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع حالات الشلل السفلي تنظيماً دقيقاً للمعلومات الطبية، حيث أن التاريخ المرضي المفصل يساعد الطبيب في تحديد المسار العلاجي الأكثر دقة وفاعلية لكل حالة. يُنصح المريض وعائلته بإعداد ملف طبي شامل يحتوي على كافة التقارير السابقة والصور الإشعاعية، لضمان استمرارية الرعاية وتجنب تكرار الفحوصات غير الضرورية والمكلفة.
قائمة المهام قبل الزيارة
- تدوين جدول زمني دقيق لبداية ظهور الأعراض أو تفاصيل الحادث المسبب للإصابة، مع ملاحظة أي تحسن أو تراجع طرأ على الحركة أو الإحساس مؤخراً.
- رصد قائمة بجميع الأدوية والمكملات الغذائية التي يتم تناولها حالياً، مع تسجيل الجرعات المحددة وتأثيرها الملاحظ على التشنجات العضلية أو وظائف الإخراج.
- تحضير قائمة بالأسئلة المتعلقة بالقدرة على العودة للعمل، أو ممارسة الرياضة، أو احتمالية الاستفادة من التقنيات الحديثة مثل الأطراف الروبوتية في حالة الشلل السفلي.
الأسئلة المتوقعة من الطبيب المختص
- متى كانت آخر مرة شعرت فيها بإحساس في قدميك؟ وهل يزداد الألم العصبي في أوقات معينة من اليوم أو مع وضعيات جلوس محددة؟
- كيف تدير حالياً وظائف المثانة والأمعاء؟ وهل تعرضت لالتهابات مسالك بولية متكررة أو نوبات حمى غير مفسرة خلال الأشهر الستة الماضية؟
- ما هو مستوى استقلاليتك في أنشطة الحياة اليومية مثل الاستحمام والانتقال من السرير إلى الكرسي المتحرك دون مساعدة خارجية؟
التحليل التنبؤي للبيانات الحيوية
يتم حالياً تطوير تطبيقات طبية تستخدم التحليل التنبؤي لمراقبة معدل ضربات القلب، ونمط النوم، وتغيرات ضغط الدم لدى المصابين بـ الشلل السفلي بشكل لحظي. تسمح هذه البيانات للطبيب بتوقع نوبات “عسر المنعكسات المستقل” قبل وقوعها، وتعديل الجرعات الدوائية بدقة بناءً على الاستجابة الفعلية للجسم وليس فقط الفحص السريري المتباعد.
مراحل الشفاء من الشلل السفلي
إن الشفاء من إصابات النخاع الشوكي هو رحلة ماراثونية تتطلب صبراً ومثابرة، حيث تمر العملية بعدة مراحل زمنية تختلف أهدافها من حماية الحياة إلى الاندماج المجتمعي. تؤكد الدراسات أن الانضباط في برامج إعادة التأهيل خلال السنة الأولى من الإصابة يحدد بشكل كبير المستوى الوظيفي النهائي الذي سيصل إليه مريض الشلل السفلي في حياته المستقلة.
- المرحلة الحادة (Acute Stage): تركز على استقرار العمود الفقري جراحياً، وحماية النخاع من الضرر الثانوي، ومنع المضاعفات التنفسية والجلطات الوريدية في الأيام الأولى.
- مرحلة إعادة التأهيل المكثف: تبدأ بمجرد استقرار الحالة الطبية، وتشمل تمارين تقوية الجزء العلوي، والتدريب على استخدام الكرسي المتحرك، وإدارة الوظائف الحيوية الذاتية.
- مرحلة التكيف المنزلي: تتضمن تعديل بيئة العيش لتناسب الاحتياجات الجديدة، والتدريب على مهارات القيادة التكيفية، والعودة التدريجية للتعليم أو العمل بمسؤوليات معدلة.
- مرحلة الاندماج المجتمعي المستدام: وهي المرحلة طويلة الأمد التي يمارس فيها الفرد حياته بشكل طبيعي، مع متابعة طبية دورية للحفاظ على صحة الكلى والجلد والعظام.
الأنواع الشائعة للشلل السفلي
يتم تصنيف الشلل السفلي طبياً إلى عدة أنواع بناءً على طبيعة الخلل العصبوني واكتمال الإصابة، مما يساعد في توقع احتمالات التحسن الحركي والمستقبل الوظيفي للمريض. يعد هذا التصنيف ضرورياً لاختيار نوع العلاج الطبيعي المناسب، حيث تختلف التمارين المخصصة للشلل التشنجي تماماً عن تلك المخصصة للشلل الارتخائي لمنع حدوث إصابات عضلية.
- الشلل السفلي التام (Complete): غياب كامل للحركة والإحساس في جميع المستويات تحت منطقة الإصابة، بما في ذلك المناطق العجزية (S4-S5).
- الشلل السفلي غير التام (Incomplete): بقاء بعض الوظائف الحسية أو الحركية، مما يعطي مؤشراً إيجابياً على إمكانية استعادة بعض الحركة مع العلاج التأهيلي المكثف.
- الشلل التشنجي (Spastic): يتميز بزيادة في توتر العضلات ومنعكسات مفرطة، مما يسبب تشنجات لا إرادية قد تكون مفيدة أحياناً في الحفاظ على كتلة العضلات.
- الشلل الارتخائي (Flaccid): فقدان كامل لتوتر العضلات حيث تصبح الساقان لينة وضعيفة جداً، وغالباً ما يرتبط بإصابات الأعصاب في أسفل الحبل الشوكي (ذيل الفرس).
الإحصائيات العالمية ومعدلات انتشار الشلل السفلي
تشير بيانات (منظمة الصحة العالمية) إلى أن ما بين 250,000 إلى 500,000 شخص يصابون بإصابات النخاع الشوكي سنوياً حول العالم، وأغلبها تؤدي إلى الشلل السفلي. تعتبر حوادث الطرق هي المسبب الرئيسي في الدول النامية، بينما تزداد نسبة السقوط لدى كبار السن في الدول المتقدمة، مما يظهر تباين التحديات الصحية بين المجتمعات المختلفة. تساهم هذه الإحصائيات في توجيه السياسات العامة نحو تحسين البنية التحتية لتسهيل حركة ذوي الإعاقة وتوفير مراكز تأهيل متخصصة قادرة على التعامل مع هذه الحالات المعقدة.
التحديات النفسية والتعايش المجتمعي
لا يقل التأثير النفسي لـ الشلل السفلي أهمية عن الإصابة الجسدية، حيث يواجه الفرد تغيراً جذرياً في صورته الذاتية وقدراته، مما قد يؤدي إلى نوبات اكتئاب حادة. يعتبر الدعم النفسي من المختصين ومجموعات الدعم (Peer Support) عاملاً حاسماً في تجاوز صدمة الإصابة والوصول إلى مرحلة التقبل والقدرة على بناء مستقبل جديد رغم التحديات. يجب على المجتمع والمؤسسات العمل على إزالة الحواجز السلوكية والمعمارية، لضمان حق المصاب في التعليم والعمل والترفيه كجزء لا يتجزأ من النسيج الاجتماعي المنتج.
دور التغذية العلاجية في تحسين جودة الحياة
تلعب التغذية دوراً محورياً في الوقاية من مضاعفات الشلل السفلي، خاصة فيما يتعلق بصحة الجهاز الهضمي والوقاية من السمنة التي تزيد العبء على المفاصل والقلب. يجب أن يركز النظام الغذائي على الألياف الطبيعية الموجودة في الخضروات والحبوب الكاملة لتسهيل حركة الأمعاء ومنع الإمساك المزمن الناتج عن قلة النشاط الحركي وتضرر الأعصاب. كما أن الحفاظ على مستويات كافية من البروتين وفيتامين (C) والزنك ضروري جداً لتعزيز التئام الأنسجة ومنع تكون قرح الفراش التي قد تصيب مريض الشلل السفلي نتيجة الجلوس الطويل.
الأبحاث المستقبلية: من المختبر إلى السرير
يمثل العلاج بالخيا الجذعية بارقة أمل كبيرة لمصابي الشلل السفلي، حيث تهدف الأبحاث الحالية إلى استبدال الخلايا العصبية التالفة بأخرى قادرة على إعادة ربط المسارات المقطوعة. تجرى حالياً تجارب سريرية متقدمة على “الجسور الهندسية” التي تزرع في مكان الإصابة لتوجه نمو المحاور العصبية، مما يفتح آفاقاً جديدة لاستعادة الحركة الإرادية في المستقبل القريب. بالإضافة إلى ذلك، فإن تقنيات تحرير الجينات وتنمية الأنسجة العصبية في المختبر تعد بمستقبل قد يتم فيه عكس آثار الشلل تماماً وتحويله من حالة دائمة إلى حالة قابلة للعلاج.
خرافات شائعة حول الشلل السفلي
- الخرافة: المصاب بـ الشلل السفلي لا يمكنه إنجاب الأطفال. الحقيقة: التقنيات الطبية الحديثة تسمح لمعظم المصابين بالإنجاب بشكل طبيعي أو عبر التلقيح المجهري بنجاح كبير.
- الخرافة: الشلل يعني الجلوس في المنزل دائماً. الحقيقة: بفضل التكنولوجيا والسيارات المعدلة، يمارس الكثيرون وظائفهم، ويسافرون، ويمارسون رياضات احترافية مثل كرة السلة والمبارزة.
- الخرافة: لا يوجد أي أمل في تحسن الحالة بعد مرور عام. الحقيقة: تستمر اللدونة العصبية والتحسن الوظيفي لسنوات بفضل العلاج الطبيعي المستمر والتقنيات التحفيزية الحديثة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- لا تهمل شرب الماء: الحفاظ على هيدرات الجسم يقلل من مخاطر التهابات المسالك البولية ويحسن كفاءة الجهاز الهضمي بشكل كبير.
- تغيير الوضعية كل 15 دقيقة: حتى وأنت على الكرسي المتحرك، قم برفع جسمك أو إمالته لتخفيف الضغط عن الجلد ومنع تقرحات الفراش القاتلة.
- انضم لمجموعات الدعم: التحدث مع أشخاص مروا بنفس تجربتك يمنحك حلولاً عملية وتفاؤلاً لا يمكن للكتب الطبية أن تقدمه لك.
- افحص جلدك يومياً: استخدم مرآة لفحص المناطق التي لا تراها، فالاكتشاف المبكر لاحمرار بسيط قد يجنبك شهوراً من العلاج في المستشفى.
أسئلة شائعة (PAA)
هل يمكن لمريض الشلل السفلي قيادة السيارة؟
نعم، يمكن تجهيز السيارات بأنظمة تحكم يدوية كاملة تغني عن استخدام الساقين، وهناك مراكز متخصصة لتدريب المصابين على القيادة بأمان واستقلالية تامة.
ما هي المدة التي يستغرقها التعافي من الشلل السفلي؟
التعافي عملية مستمرة؛ أغلب التحسن العصبي يحدث في أول 6 إلى 12 شهراً، ولكن التحسن الوظيفي والمهاري يمكن أن يستمر لسنوات مع التدريب المتواصل.
هل يؤثر الشلل على العمر الافتراضي للإنسان؟
بفضل التطور في إدارة المضاعفات (مثل التهابات الرئة والمسالك)، أصبح العمر الافتراضي لمصابي الشلل السفلي يقترب جداً من الشخص الطبيعي في حال الالتزام بالرعاية الوقائية.
الخاتمة
في الختام، يظل الشلل السفلي تحدياً طبياً وإنسانياً كبيراً، لكنه لم يعد نهاية للحياة النشطة والمنتجة كما كان في السابق. إن تضافر الجهود بين التطور التكنولوجي، والرعاية الطبية المتخصصة، والإرادة القوية للمصاب، هو المفتاح الحقيقي لتجاوز الحواجز الجسدية والوصول إلى آفاق جديدة من الإنجاز. نحن في مدونة حياة الطبية ملتزمون بتقديم أحدث المعلومات والدعم لكل من يواجه هذا التحدي، مؤمنين بأن العلم والإنسانية يدا بيد يمكنهما صنع المعجزات.