يُعد الجذام (Hansen’s Disease) أحد أقدم الأمراض المعدية التي عرفتها البشرية، وهو مرض مزمن تسببه بكتيريا بطيئة النمو تُعرف بالمتفطرة الجذامية. لطالما أحاطت بهذا المرض هالة من الغموض والوصمة الاجتماعية، إلا أن التقدم الطبي المعاصر في مدونة حياة الطبية يؤكد أن هذا المرض قابل للشفاء تماماً عند تشخيصه مبكراً، حيث لم يعد يشكل التهديد الذي كان عليه في العصور الوسطى بفضل بروتوكولات العلاج المتعدد الأدوية (MDT).
ما هو الجذام؟
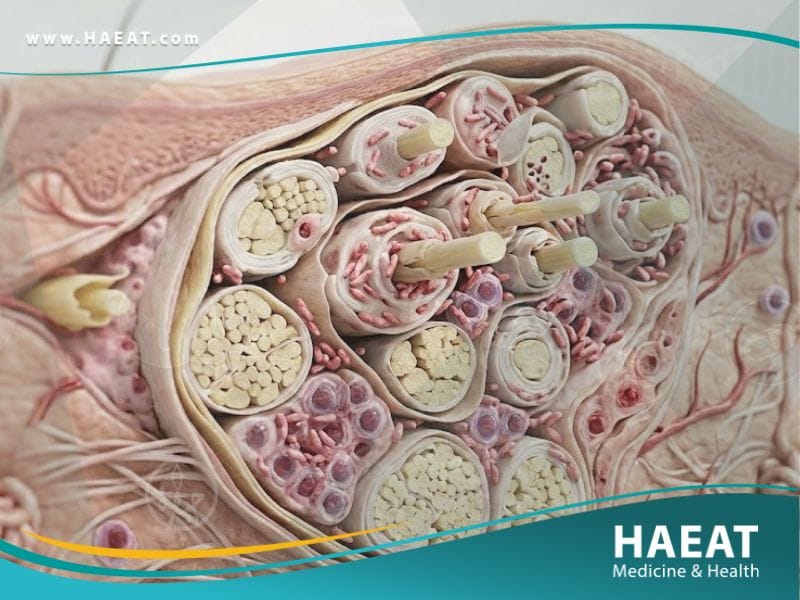
يُعرف الجذام طبياً بأنه عدوى بكتيرية مزمنة تستهدف بشكل أساسي الأعصاب المحيطية، والجلد، والأغشية المخاطية للجهاز التنفسي العلوي، والعينين. إذا تُرك المرض دون علاج، فقد يؤدي إلى تلف دائم في الأعصاب، وفقدان الإحساس في الأطراف، وتشوهات جسدية حادة.
تتميز هذه العدوى بفترة حضانة طويلة جداً، حيث قد لا تظهر العلامات السريرية إلا بعد مرور سنوات من التعرض للبكتيريا. ووفقاً لبيانات منظمة الصحة العالمية (WHO)، فإن المرض ينتقل عبر قطيرات الرذاذ من الأنف والفم أثناء المخالطة اللصيقة والمتكررة مع الحالات غير المعالجة، لكنه لا يُعد شديد العدوى كما يُشاع، إذ يمتلك أكثر من 95% من البشر مناعة طبيعية ضده.
أعراض الجذام
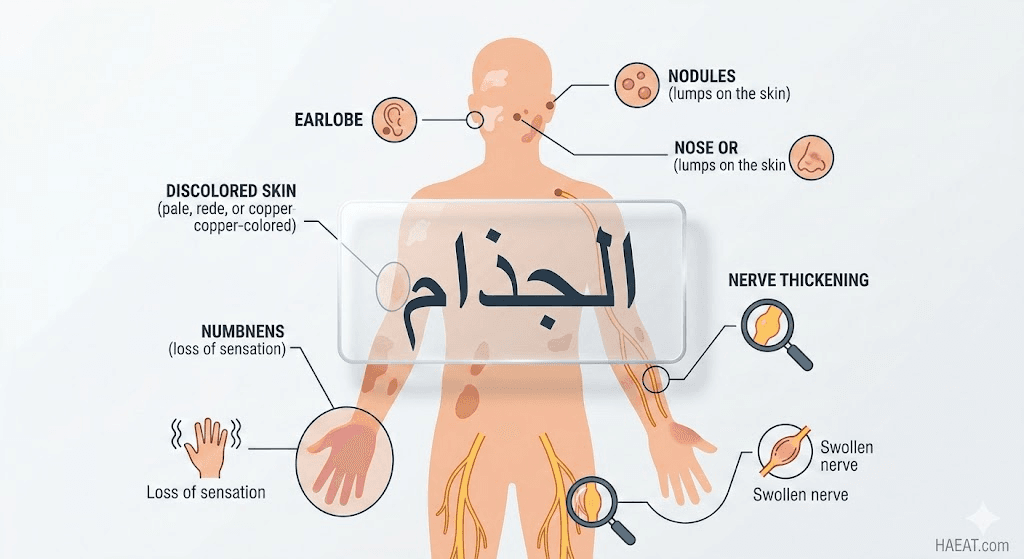
تتنوع أعراض الجذام وتختلف حدتها بناءً على الاستجابة المناعية للمصاب ونوع العدوى، وتظهر عادةً بشكل تدريجي يؤثر على أنظمة الجسم المختلفة وفق التسلسل التالي:
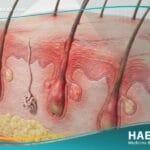
الآفات والظواهر الجلدية
- ظهور بقع جلدية شاحبة أو باهتة (Hypopigmented) قد تكون مائلة للاحمرار أو اللون النحاسي.
- فقدان تام أو جزئي للإحساس باللمس أو الحرارة أو الألم داخل هذه البقع الجلدية.
- جفاف الجلد الشديد في المناطق المصابة مع فقدان القدرة على التعرق (Anhidrosis).
- ظهور عقد أو درنات صلبة غير مؤلمة على سطح الجلد، خاصة في منطقة الوجه والأذنين.
- سماكة ملحوظة في شحمة الأذن أو ملامح الوجه فيما يُعرف طبياً بـ “الوجه الأسدي”.
اعتلالات الجهاز العصبي المحيطي
- تضخم وسماكة في الأعصاب السطحية، خاصة عند الكوع (العصب الزندي) والركبة (العصب الشظوي).
- تنميل أو خدر مستمر في اليدين والقدمين، مما يؤدي إلى عدم الشعور بالجروح أو الحروق.
- ضعف تدريجي في عضلات الأطراف، قد يتطور إلى شلل أو ارتخاء في اليدين (اليد المخلبية) أو القدمين.
- فقدان القدرة على غلق جفون العين بسبب تأثر العصب الوجهي، مما يهدد بحدوث قرح في القرنية.
إصابات الأجهزة الأخرى
- انسداد مزمن في الأنف ونزيف متكرر (رعاف) في الحالات المتقدمة.
- تورم الخصيتين وتأثر الخصوبة لدى الرجال في أنواع معينة من المرض.
- فقدان الحواجب والرموش، خاصة من الأطراف الخارجية (Madarosis).
أسباب الجذام
تحدث الإصابة نتيجة التعرض المباشر لبكتيريا Mycobacterium leprae، وهي بكتيريا عصوية مقاومة للحمض، وتمتاز بخصائص فريدة تجعل التعامل معها يتطلب دقة طبية عالية:
- العامل المسبب: بكتيريا المتفطرة الجذامية التي تعيش داخل الخلايا وتستهدف خلايا شوان (Schwann cells) المسؤولة عن تغليف الأعصاب، مما يؤدي إلى تدمير الغمد الميالياني وفقدان الإرسال العصبي.
- طريقة الانتقال: ينتقل الجذام عبر الرذاذ التنفسي الناتج عن السعال أو العطس من شخص مصاب بمرض غير معالج. وتجدر الإشارة إلى أن العدوى تتطلب مخالطة لصيقة ولفترات طويلة (شهور أو سنوات)، وليست نتيجة مصافحة عابرة.
- فترة الحضانة: تعتبر الأطول بين الأمراض البكتيرية، حيث تتراوح عادةً بين 3 إلى 5 سنوات، وقد تمتد في بعض الحالات الموثقة إلى 20 عاماً، مما يجعل تتبع مصدر العدوى تحدياً وبائياً كبيراً.
- القابلية الجينية: تشير الأبحاث المنشورة في دوريات مثل The Lancet إلى أن بعض الأشخاص لديهم استعداد وراثي يجعل أجهزتهم المناعية غير قادرة على كبح نمو هذه البكتيريا تحديداً.
متى تزور الطبيب؟
إن الكشف المبكر هو المفتاح الذهبي لتجنب الإعاقة الدائمة، لذا يوصي الخبراء في موقع حياة الطبي بضرورة استشارة اختصاصي الأمراض الجلدية أو الأمراض المعدية فور ملاحظة أي تغيرات مريبة.
العلامات التحذيرية لدى البالغين
يجب التوجه فوراً للمركز الصحي إذا لاحظت بقعة جلدية لا تستجيب للعلاجات الفطرية التقليدية، خاصة إذا كانت هذه البقعة تفتقر إلى الإحساس بالوخز أو الحرارة. كما أن الشعور المستمر بالخدر في أطراف الأصابع أو ملاحظة ضعف في قبضة اليد أثناء ممارسة الأنشطة اليومية يُعد مؤشراً يستوجب الفحص العصبي الدقيق.
مراقبة الأعراض المبكرة عند الأطفال
الأطفال أكثر عرضة للإصابة في المناطق الموبوءة بسبب حساسية جهازهم المناعي. يجب على الآباء مراقبة أي تغير في لون الجلد أو ظهور بقع فاتحة لا تسبب حكة، فالعدوى في الأطفال قد تظهر بشكل صامت وتتطور بسرعة أكبر لتؤثر على نمو الأعصاب الحركية لديهم.
التشخيص الرقمي: كيف تساهم خوارزميات الذكاء الاصطناعي في كشف الآفات الجلدية المبكرة؟
وفقاً لأحدث الأوراق البحثية المنشورة في JAMA Dermatology، بدأ الاعتماد على تقنيات الذكاء الاصطناعي (AI) في الفحص المسحي. يمكن لتطبيقات معالجة الصور المتطورة تحليل صور الآفات الجلدية بدقة تفوق أحياناً العين البشرية المجردة، حيث تقارن أنماط التصبغ وسماكة الجلد بقواعد بيانات ضخمة لمصابي الجذام، مما يسمح بالتدخل الطبي في “المرحلة الصفرية” قبل حدوث أي تلف عصبي غير قابل للإصلاح.
عوامل الخطر للإصابة بـ الجذام
تتداخل عدة عوامل بيئية وجينية لتحديد مدى قابلية الشخص للإصابة بالعدوى بعد التعرض للبكتيريا المسببة لمرض الجذام. وعلى الرغم من أن المرض ليس شديد العدوى، إلا أن هناك فئات معينة تظل أكثر عرضة للخطر من غيرها بناءً على معطيات سريرية واضحة.
تتضمن أبرز عوامل الخطر ما يلي:
- الاتصال الوثيق والمطول: العيش في منزل واحد مع شخص مصاب بمرض الجذام الورمي (Multibacillary) ولم يبدأ علاجه بعد.
- المناطق الموبوءة: السفر أو الإقامة الطويلة في بلدان لا تزال تسجل معدلات إصابة مرتفعة، مثل بعض مناطق الهند والبرازيل وإفريقيا.
- ضعف الجهاز المناعي: الأشخاص الذين يعانون من نقص المناعة المكتسب أو يتناولون أدوية مثبطة للمناعة يكونون أقل قدرة على حصر البكتيريا.
- العوامل الوراثية: تشير بعض الأبحاث العلمية إلى وجود جينات معينة تجعل بعض الأفراد أكثر استعداداً لتطوير النوع الورمي من المرض بدلاً من النوع الدرني.
- التعامل مع الحيوانات الناقلة: ملامسة حيوان المدرع في مناطق انتشاره، حيث ثبت أنه يحمل سلالات من بكتيريا الجذام مشابهة لتلك التي تصيب البشر.
- الظروف المعيشية المزدحمة: سوء التهوية والاكتظاظ السكاني يسهلان انتقال الرذاذ التنفسي الحامل للعدوى بين الأفراد بشكل أسرع.
- سوء التغذية: نقص العناصر الغذائية الأساسية يضعف خطوط الدفاع الأولى في الجسم، مما يسهل استيطان المتفطرة الجذامية في الأنسجة.
مضاعفات الجذام
تحدث مضاعفات الجذام غالباً نتيجة تأخر التشخيص أو عدم الالتزام بالخطة العلاجية، وهي ناتجة بشكل أساسي عن التدمير التدريجي للأعصاب. تؤكد تقارير مراكز السيطرة على الأمراض والوقاية منها (CDC) أن الضرر العصبي إذا وصل لمراحل متقدمة قد يصبح غير قابل للإصلاح حتى بعد القضاء على البكتيريا.
تشمل قائمة المضاعفات الأكثر خطورة ما يلي:
- تشوهات الأطراف: حدوث حالة “اليد المخلبية” (Claw Hand) نتيجة شلل العضلات الصغيرة في اليد وتيبس المفاصل.
- فقدان الأطراف غير المباشر: تكرار الإصابات والجروح في اليدين والقدمين الفاقدة للإحساس يؤدي إلى التهابات عظمية تنتهي بالبتر.
- العمى التام: فقدان القدرة على إغلاق الجفون (اللقوة) يؤدي لجفاف القرنية، وتقرحها، وتكون الندوب التي تحجب الرؤية نهائياً.
- الفشل الكلوي: في حالات الجذام المزمنة، قد يترسب بروتين “الأميلويد” في الكلى، مما يؤدي إلى تدهور وظائفها بمرور الوقت.
- العقم عند الرجال: قد تهاجم البكتيريا الخصيتين، مما يؤدي إلى نقص هرمون التستوستيرون والعقم وضعف القدرة الجنسية.
- تآكل الغضاريف الأنفية: انهيار جسر الأنف وتشوه ملامح الوجه الوسطى نتيجة تدمير الأنسجة الداعمة والغضاريف.
- الاعتلال العصبي المزمن: آلام عصبية مستمرة وحادة تزداد سوءاً خلال نوبات التفاعل المناعي التي تصاحب المرض.
الوقاية من الجذام
تعتمد الاستراتيجية الوقائية التي تتبناها المنظمات الصحية العالمية على كسر حلقة انتقال العدوى من خلال الخطوات التالية:
- العلاج المبكر للمصابين: بمجرد بدء المريض في تناول الجرعات الأولى من MDT، يصبح غير معدٍ للآخرين في غضون أيام قليلة.
- لقاح السل (BCG): أظهرت الأبحاث أن لقاح BCG يوفر حماية جزئية متصالبة ضد بكتيريا الجذام، مما يقلل من شدة الإصابة في حال حدوثها.
- الفحص الدوري للمخالطين: يجب فحص جميع أفراد أسرة المصاب بشكل دوري لعدة سنوات للكشف عن أي آفات جلدية مبكرة.
- الوقاية الكيميائية (Chemoprophylaxis): إعطاء جرعة واحدة من “الريفامبيسين” للأشخاص المخالطين للمرضى لتقليل احتمالية تطور المرض لديهم.
- التوعية المجتمعية: محاربة الوصمة الاجتماعية لتشجيع المصابين على التقدم للعلاج دون خوف.
تشخيص الجذام
يعتمد التشخيص الدقيق في العيادات التخصصية التي ترشحها مجلة حياة الطبية على الفحص السريري المدعوم بالاختبارات المعملية:
- اختبار الإحساس: فحص البقع الجلدية للتأكد من فقدان الإحساس بالوخز، والحرارة، والبرودة.
- لطاخة الجلد (Slit-skin smears): أخذ عينة بسيطة من كشط الجلد وفحصها تحت المجهر بصبغة “زيل-نيلسن” للبحث عن البكتيريا العصوية.
- خزعة الجلد (Skin Biopsy): إزالة قطعة صغيرة من الأنسجة المصابة لفحصها نسيجياً وتحديد نوع المرض (درني أم جذامي).
- اختبار اللبرومين (Lepromin test): يستخدم لتحديد نوع الاستجابة المناعية للمريض، وليس لتشخيص وجود المرض بحد ذاته.
- تخطيط الأعصاب (Nerve Conduction Studies): لتقييم مدى التلف في الأعصاب المحيطية وسرعة التوصيل العصبي.
علاج الجذام
يتمثل الهدف الرئيسي للعلاج في القضاء على البكتيريا، ومنع حدوث إعاقات جديدة، وترميم ما يمكن إصلاحه من وظائف الأعصاب.
تعديلات نمط الحياة والعناية المنزلية بالآفات
يجب على المريض تعلم مهارة “فحص الجسم اليومي”. نظراً لفقدان الإحساس، يجب فحص القدمين واليدين بحثاً عن أي خدوش أو جروح صغيرة. استخدام الأحذية الطبية المبطنة ضروري جداً لمنع قرح الضغط، كما يجب ترطيب الجلد المصاب باستمرار لمنع التشقق والعدوى الثانوية.
البروتوكول الدوائي (MDT)
تعتبر توليفة “العلاج المتعدد الأدوية” هي المعيار الذهبي الموصى به من قبل منظمة الصحة العالمية، وهي متوفرة مجاناً في جميع أنحاء العالم.
الجرعات المخصصة للبالغين
تتكون الخطة من ثلاثة أدوية رئيسية: الريفامبيسين (جرعة شهرية تحت الإشراف)، الدابسون (جرعة يومية)، والكلوفازيمين (جرعات شهرية ويومية). تستمر فترة العلاج من 6 أشهر للحالات الخفيفة (Paucibacillary) إلى 12 شهراً أو أكثر للحالات الشديدة (Multibacillary).
الاعتبارات الخاصة لعلاج الأطفال
يتم تعديل الجرعات بدقة بناءً على وزن الطفل وعمره. يركز الأطباء هنا على مراقبة الآثار الجانبية للأدوية، مثل تلون الجلد الناتج عن “الكلوفازيمين”، مع تقديم الدعم النفسي للطفل لضمان التزامه بالعلاج الطويل.
العلاجات البيولوجية المتقدمة ودورها في ترميم الأعصاب المتضررة
تستكشف الأبحاث الحالية استخدام الأجسام المضادة وحيدة النسيلة (Monoclonal Antibodies) للسيطرة على “تفاعلات الجذام” (Leprosy Reactions)، وهي نوبات التهابية حادة تسبب تلفاً سريعاً للأعصاب. تساعد هذه العلاجات البيولوجية في تهدئة الجهاز المناعي المفرط وحماية الأنسجة العصبية من الدمار الدائم.
دور الجراحة التقويمية في استعادة وظائف الأطراف
في الحالات التي تسببت في “يد مخلبية” أو “سقوط القدم”، يمكن للجراحين إجراء عمليات “نقل الأوتار”. تهدف هذه الجراحات إلى إعادة توزيع القوة العضلية من العضلات السليمة إلى العضلات المشلولة، مما يسمح للمريض باستعادة القدرة على الإمساك بالأشياء أو المشي بشكل طبيعي.

الطب البديل والجذام
يجب التأكيد أولاً على أن الطب البديل لا يمكن أن يكون بديلاً عن البروتوكول الدوائي (MDT)، ولكنه يلعب دوراً داعماً في تحسين جودة الحياة وتخفيف الآثار الجانبية وفقاً لما تقره الأبحاث التكميلية:
- الدعم التغذوي: تناول الأطعمة الغنية بمضادات الأكسدة (فيتامين C، E، والسيلينيوم) يساعد في دعم الجهاز المناعي لمواجهة الإجهاد التأكسدي الناتج عن العدوى.
- الزيوت العطرية: استخدام زيت “شجرة الشاي” أو زيت “النيم” موضعياً قد يساعد في تقليل الالتهابات الجلدية الثانوية بفضل خصائصها المضادة للميكروبات، ولكن بحذر شديد على المناطق المخدرة.
- الوخز بالإبر: تشير بعض التقارير إلى دور الوخز بالإبر في تخفيف آلام الأعصاب المزمنة (Neuropathic Pain) المرتبطة بالتفاعلات الجذامية.
- تقنيات التأمل والاسترخاء: للسيطرة على التوتر النفسي الذي قد يحفز نوبات الالتهاب المناعي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع هذا المرض المزمن تخطيطاً دقيقاً لضمان الحصول على أفضل رعاية ممكنة خلال الزيارة الطبية.
ما يجب عليك فعله
قم بتدوين كافة الأعراض التي تلاحظها، حتى تلك التي قد تبدو غير مرتبطة بالجلد، مثل جفاف العين أو ضعف قبضة اليد. من الضروري أيضاً إعداد قائمة بجميع الأدوية والمكملات التي تتناولها لتجنب التفاعلات الدوائية مع “الريفامبيسين”.
ما الذي تتوقعه من الطبيب؟
سيقوم الطبيب بإجراء فحص عصبي مفصل يشمل اختبار قوة العضلات، وفحص الأعصاب السطحية في الكوع والركبة، واختبار حساسية الجلد في المناطق المصابة. قد يطلب الطبيب أيضاً فحصاً دورياً لوظائف الكبد والكلى لمتابعة تأثير الأدوية.
استخدام تطبيقات التذكير الذكية لضمان الامتثال للعلاج
نظراً لأن علاج الجذام يمتد لشهور طويلة، فإن نسيان الجرعات قد يؤدي إلى مقاومة بكتيرية. نوصي باستخدام تطبيقات مثل “MyMedSchedule” أو “Medisafe” لضبط تنبيهات دقيقة، حيث تساهم هذه الأدوات التقنية في رفع نسب الشفاء التام إلى ما يقارب 100%.
مراحل الشفاء من الجذام
الشفاء من هذا المرض هو رحلة تبدأ من اللحظة الأولى لتناول الدواء، وتمر بالمراحل التالية:
- مرحلة وقف العدوى: في غضون 48 إلى 72 ساعة من الجرعة الأولى، تفقد البكتيريا قدرتها على الانتقال للآخرين، مما يعني انتهاء خطر العدوى تماماً.
- مرحلة التطهير البكتيري: تستمر لعدة أشهر حيث يقوم الجسم بالتخلص تدريجياً من بقايا البكتيريا الميتة.
- مرحلة انحسار الآفات: تبدأ البقع الجلدية في التلاشي، وقد يعود اللون الطبيعي للجلد تدريجياً، إلا أن فقدان الإحساس قد يستمر في المناطق التي تضررت فيها الأعصاب بشدة.
- مرحلة إعادة التأهيل: تشمل العلاج الطبيعي لاستعادة قوة العضلات أو الجراحات التقويمية لتحسين المظهر والوظيفة.
الأنواع الشائعة للجذام
يُصنف المرض وفقاً لنظام “ريدلي-جوبلينج” بناءً على الاستجابة المناعية للمضيف:
- الجذام الدرني (Tuberculoid): يتميز بوجود بقع قليلة واضحة المعالم مع فقدان شديد للإحساس، وتكون المناعة قوية نسبياً تجاه البكتيريا.
- الجذام الجذامي (Lepromatous): إصابة واسعة النطاق تشمل عقيدات جلدية متعددة وتأثراً كبيراً بالأعضاء الداخلية، وتكون المناعة ضعيفة جداً.
- الجذام الحدي (Borderline): وهو النوع الأكثر شيوعاً، حيث يجمع بين خصائص النوعين السابقين ويكون غير مستقر مناعياً.
التاريخ الاجتماعي والوصمة المرتبطة بمرض الجذام عبر العصور
ارتبط اسم الجذام عبر التاريخ بمفاهيم “العزل” و”المنبوذين”. في العصور القديمة، كان المرضى يُجبرون على ارتداء أجراس لتنبيه الناس من اقترابهم، وتم إنشاء “مستعمرات الجذام” في جزر معزولة. هذا الإرث التاريخي الثقيل هو ما يغذي الوصمة الاجتماعية الحالية، رغم أن العلم أثبت أن المرض بسيط العدوى وقابل للشفاء. إن تغيير المسمى إلى “مرض هانسن” كان خطوة حاسمة لإعادة دمج المرضى في المجتمع.
التأثير النفسي والعصبي طويل الأمد لعدوى الجذام
لا يقتصر تأثير المرض على الجسد فقط؛ فالآلام العصبية المزمنة قد تؤدي إلى اضطرابات نوم حادة واكتئاب سريري. كما أن التشوهات الجسدية -إذا حدثت- قد تسبب اضطراب صورة الجسم (Body Dysmorphia). يتطلب البروتوكول الحديث دمج الدعم النفسي كجزء لا يتجزأ من العلاج، لمساعدة المرضى على تجاوز الصدمة النفسية المرتبطة بالتشخيص.
الجذام والسفر الدولي: خارطة المناطق الموبوءة والاحتياطات اللازمة
بالنسبة للمسافرين إلى المناطق التي لا يزال الجذام متوطناً فيها، مثل حوض الأمازون أو بعض ولايات الهند، فإن الخطر يظل ضئيلاً جداً للسياح العاديين. ومع ذلك، يُنصح العاملون في المجال الصحي أو المتطوعون لفترات طويلة في تلك المناطق باتباع قواعد النظافة الصارمة وتجنب المخالطة التنفسية اللصيقة، وإجراء فحص جلدي شامل عند العودة.
مستقبل القضاء على الجذام: هل تنجح اللقاحات التجريبية الجديدة؟
تتجه الأبحاث الحالية نحو لقاح “LepVax”، وهو أول لقاح مرشح مصمم خصيصاً ضد الجذام. أظهرت التجارب الأولية قدرة اللقاح ليس فقط على الوقاية، بل وعلى تقليل تلف الأعصاب لدى المصابين بالفعل. كما يتم تطوير اختبارات تشخيصية سريعة تعتمد على الحمض النووي (PCR) يمكنها كشف العدوى قبل ظهور الأعراض بسنوات.
خرافات شائعة حول الجذام
- الخرافة: الأطراف تسقط تلقائياً بسبب المرض. الحقيقة: الأطراف لا تسقط، بل تتآكل أو تُبتر نتيجة القرح والالتهابات الثانوية بسبب فقدان الإحساس.
- الخرافة: المرض لعنة أو عقاب. الحقيقة: هو عدوى بكتيرية مثلها مثل السل، تُعالج بالمضادات الحيوية.
- الخرافة: مجرد لمس مريض الجذام ينقل العدوى. الحقيقة: يتطلب الأمر مخالطة طويلة ووثيقة جداً، واللمس العابر آمن تماماً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا مرشدك الطبي، نقدم لك هذه “الأسرار” لتعايش آمن وشفاء أسرع:
- مرآة التفتيش: استخدم مرآة طويلة يومياً لفحص المناطق التي لا تراها (خلف الساقين، الظهر) بحثاً عن أي احمرار، لأنك لن تشعر به.
- اختبار درجة الحرارة: عند الاستحمام أو غسل الصحون، استخدم كوعك (الذي غالباً ما يحتفظ بالإحساس) بدلاً من أصابعك لاختبار حرارة الماء لتجنب الحروق الصامتة.
- الأحذية المتسعة: اشترِ دائماً أحذية أكبر بنصف مقاس لتجنب الاحتكاك الذي قد يتحول إلى قرحة مزمنة دون علمك.
أسئلة شائعة
هل يمكن أن ينتقل الجذام من الأم إلى الجنين؟
لا، لا ينتقل المرض عبر المشيمة. يمكن للأم المصابة التي تتلقى العلاج أن تنجب أطفالاً أصحاء، والرضاعة الطبيعية آمنة طالما بدأ العلاج.
كم تبلغ تكلفة علاج الجذام؟
علاج الجذام (MDT) مقدم مجاناً من منظمة الصحة العالمية في جميع دول العالم، ويمكن الحصول عليه من المراكز الصحية الحكومية المتخصصة.
هل تعود الحواس المفقودة بعد العلاج؟
يعتمد ذلك على مدى التلف. إذا كان العصب قد تدمر تماماً، فقد لا يعود الإحساس، لكن العلاج يمنع تدهور الأعصاب الأخرى السليمة.
الخاتمة
يظل الجذام درساً في مرونة البشرية وقوة العلم. بفضل التشخيص المبكر والالتزام بالعلاج، تحول هذا المرض من “نهاية للحياة الاجتماعية” إلى مجرد حالة طبية قابلة للسيطرة. تذكر أن الوعي هو أول خطوة في طريق الشفاء، والتعاطف مع المرضى هو جزء من الدواء.