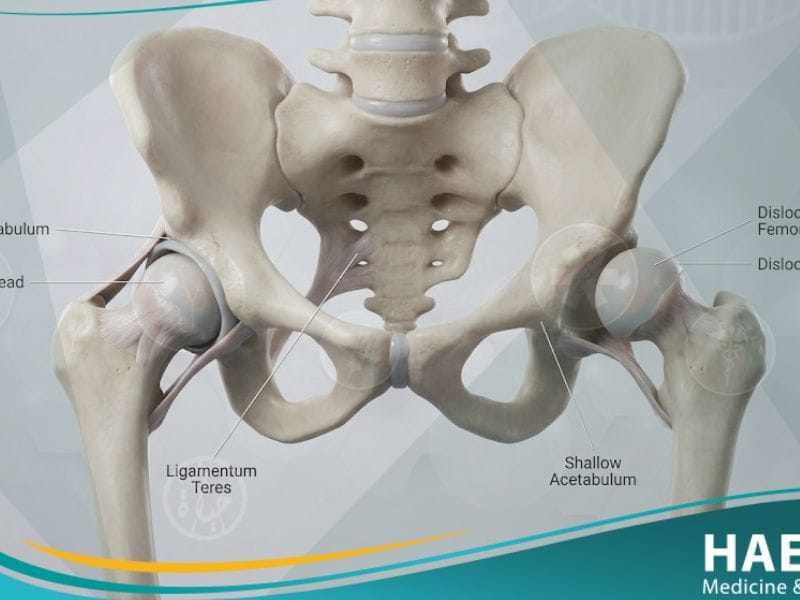
يُعد مفصل الورك (Developmental Dysplasia of the Hip) الركيزة الأساسية للحركة والاستقرار في جسم الإنسان، وهو مفصل كروي يربط عظمة الفخذ بالحوض بشكل دقيق.
تشير التقارير الصادرة عن مدونة حياة الطبية إلى أن أي خلل في هذا الترابط منذ الولادة قد يؤدي إلى مشاكل مزمنة تؤثر على جودة الحياة مستقبلاً.
تتراوح حدة الإصابة في هذا المفصل بين عدم استقرار طفيف أو خلع كامل يتطلب تدخلاً جراحياً دقيقاً لإعادة الرأس الفخذي إلى مكانه الطبيعي داخل تجويف الحقة.
ما هو خلع مفصل الورك التطوري؟
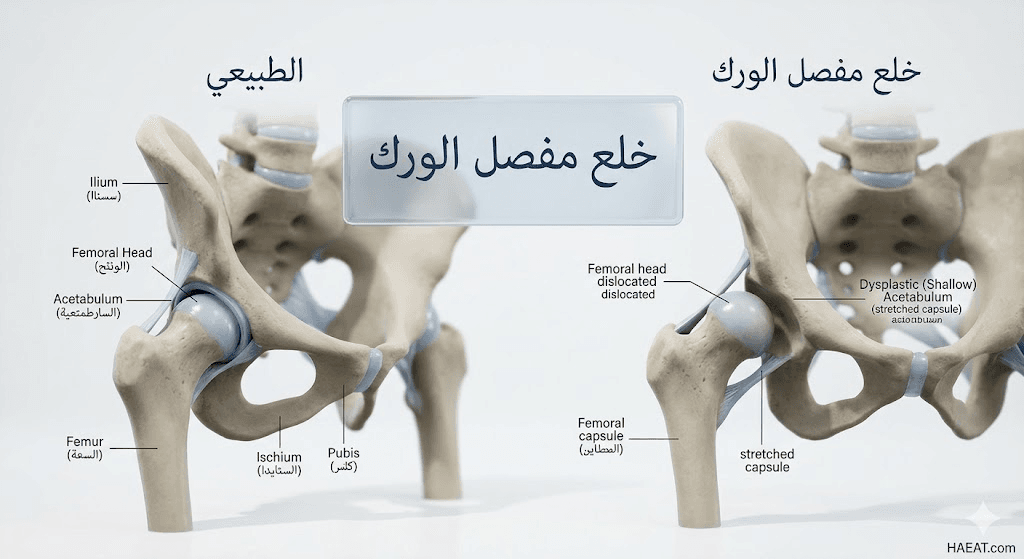
يُعرف خلع مفصل الورك التطوري بأنه حالة طبية لا يتناسب فيها رأس عظمة الفخذ بشكل صحيح مع التجويف الحقي المخصص له في عظام الحوض.
وفقاً لما نشره موقع حياة الطبي، فإن هذه الحالة قد تكون موجودة عند الولادة أو تتطور خلال الأشهر الأولى من عمر الرضيع نتيجة نمو غير مكتمل للأربطة.
تؤدي هذه الفجوة في التموضع التشريحي إلى تآكل الغضاريف مبكراً، مما يسبب آلاماً حادة وصعوبة في المشي إذا لم يتم تدارك الأمر في المراحل المبكرة من الطفولة.
يعتبر الفحص السريري الدوري للمواليد هو الخط الدفاعي الأول لاكتشاف أي خلل في استقرار مفصل الورك، حيث تزداد فرص العلاج غير الجراحي كلما كان التشخيص مبكراً.
أعراض خلع مفصل الورك
تختلف العلامات السريرية التي تظهر على مفصل الورك بناءً على الفئة العمرية للمريض ومدى تطور الحالة، ويوضح موقع HAEAT الطبي أهم هذه الأعراض في النقاط التالية:
- اختلاف طول الساقين: تلاحظ الأم أن إحدى الساقين تبدو أقصر من الأخرى عند مد الطفل على ظهره بشكل مستقيم.
- عدم تماثل ثنيات الجلد: تظهر ثنيات إضافية أو غير متماثلة في منطقة الفخذ أو الأليتين، وهي علامة تقليدية يشتبه بها الأطباء فوراً.
- محدودية حركة المفصل: يجد الآباء صعوبة في تباعد ساقي الطفل أثناء تغيير الحفاضات، مما يشير إلى تيبس في الأربطة المحيطة بالمنطقة.
- سماع صوت “طقطقة” أو فرقعة: عند تحريك الساقين بحركات دائرية، قد يشعر الطبيب بانزلاق رأس الفخذ خارج أو داخل التجويف.
- المشي على أطراف الأصابع: في الحالات التي لا تُكتشف مبكراً، يبدأ الطفل بالمشي بطريقة غير متوازنة أو يعرج بشكل واضح لحماية الجانب المصاب.
- انحراف العمود الفقري: قد يؤدي الخلل المستمر في مفصل الورك إلى ميلان الحوض، مما يسبب انحناءً تعويضياً في أسفل الظهر لدى الأطفال الأكبر سناً.
- العرج المتأخر: تظهر مشية “البطة” إذا كان الخلع مزدوجاً (في كلا الجانبين)، حيث يتأرجح الطفل يميناً ويساراً أثناء التنقل.
أسباب تشوه مفصل الورك عند المواليد
لا يوجد سبب وحيد ومباشر لهذه الحالة، لكن تشير الدراسات في مدونة HAEAT الطبية إلى تداخل مجموعة من العوامل الميكانيكية والهرمونية والوراثية التي تؤثر على نمو المفصل:
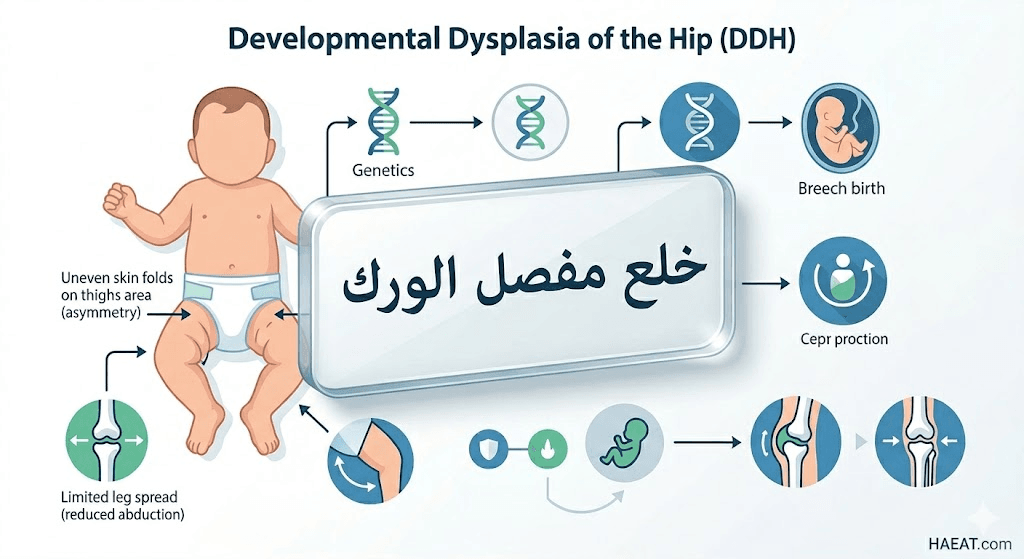
- التاريخ العائلي: تزداد احتمالية الإصابة بمقدار 12 ضعفاً إذا كان أحد الوالدين أو الأشقاء قد عانى سابقاً من مشاكل في مفصل الورك.
- الوضعية داخل الرحم: يؤدي ضيق المساحة، خاصة في حالات الحمل الأول أو نقص السائل السلوي، إلى الضغط على فخذي الجنين ومنع تطورهما بشكل طبيعي.
- الولادة المقعدية: يعتبر خروج الجنين بالمقعدة بدلاً من الرأس عاملاً رئيسياً يزيد من الضغط الميكانيكي على الأربطة الرخوة للمفصل.
- الهرمونات الأنثوية: المواليد الإناث أكثر عرضة للإصابة بنسبة 80%، وذلك بسبب تأثرهن بهرمون “الريلاكسين” الذي تفرزه الأم لتليين الأربطة قبل الولادة.
- التقميط الخاطئ (اللف المحكم): يؤدي لف ساقي الرضيع بشكل مستقيم ومشدود إلى دفع رأس الفخذ خارج تجويفه، وهي ممارسة بيئية خاطئة يجب تجنبها.
- الترتيب في الأسرة: الأطفال البكر هم الأكثر عرضة للإصابة نتيجة ضيق الرحم في أول تجربة حمل للأم، مما يحد من حركة الجنين.
متى تزور الطبيب؟
التدخل الطبي المبكر في حالات خلع مفصل الورك هو الفاصل بين العلاج التحفظي البسيط والعمليات الجراحية الكبرى المعقدة.
العلامات المبكرة لدى الرضع
يجب حجز موعد فوري مع أخصائي عظام الأطفال إذا لاحظت الأم وجود مقاومة عند فتح ساقي الرضيع أو سماع صوت “تكة” عند حمله. إن مراقبة التماثل في ثنيات الجلد حول منطقة الشرج والفخذين تعتبر مؤشراً حيوياً يستدعي التقييم السريري الدقيق قبل بلوغ الطفل سن المشي.
المؤشرات لدى البالغين واليافعين
بالنسبة للبالغين، فإن ظهور ألم مفاجئ في منطقة الورك يترافق مع شعور “بعدم الثبات” يتطلب استشارة طبية عاجلة لاستبعاد تمزق الغضروف الحلقي. إن إهمال هذه العلامات قد يؤدي إلى تدهور سريع في المفصل، مما يجعل استبدال المفصل الصناعي هو الخيار الوحيد المتاح مستقبلاً.
دور الفحص السريري الروتيني (اختبار بارلو وأورتولاني)
يعتمد التشخيص المبكر لـ خلع مفصل الورك على اختبارات يدوية متخصصة يجريها الطبيب في الأيام الأولى من عمر المولود. يقوم اختبار “بارلو” بمحاولة دفع الورك للخارج للتأكد من ثباته، بينما يهدف اختبار “أورتولاني” لإعادة المفصل المخلوع لمكانه، وهي إجراءات تتطلب مهارة عالية لضمان دقة النتائج.
(وفقاً لـ الأكاديمية الأمريكية لجراحي العظام، فإن الفحص الروتيني الشامل للمواليد قلل من نسبة الجراحات التصحيحية الكبرى بنسبة تزيد عن 50% عالمياً).
تؤكد الأبحاث أن تأخير التشخيص إلى ما بعد عمر 6 أشهر يزيد من تعقيد البروتوكول العلاجي ويطيل من فترة التعافي المطلوبة للطفل. لذا، فإن المتابعة الدورية مع طبيب الأطفال ليست مجرد إجراء وقائي، بل هي ضرورة طبية لضمان سلامة الجهاز الحركي وتطوره الطبيعي.
عوامل خطر الإصابة بـ مفصل الورك
تتداخل عدة عوامل تجعل بعض المواليد أكثر عرضة من غيرهم للإصابة بخلع مفصل الورك، ووفقاً للأبحاث الميدانية، يمكن تلخيص هذه العوامل فيما يلي:
- الجنس (الإناث): تُصاب الإناث بمعدل 4 إلى 5 مرات أكثر من الذكور، ويعزى ذلك إلى حساسية أربطة الأنثى العالية للهرمونات التي تفرزها الأم قبل الولادة.
- وضعية الجنين المقعدية: الجنين الذي يستقر في الرحم مع توجيه مؤخرته لأسفل يضع ضغطاً غير طبيعي على مفصل الورك، مما يدفع رأس الفخذ بعيداً عن مركزه.
- التاريخ الوراثي: وجود قريب من الدرجة الأولى (أب، أم، أو شقيق) مصاب بالخلع يرفع نسبة الخطر بشكل ملحوظ، مما يستدعي إجراء فحص استباقي بالموجات فوق الصوتية.
- الحمل الأول: الرحم في الحمل الأول يكون مشدوداً وأقل مرونة، مما يقلل من مساحة حركة الجنين ويضغط على مفاصله النامية.
- تشوهات مرافقة عند الولادة: مثل “القدم المائلة” (Clubfoot) أو “تصلب الرقبة” (Torticollos)، حيث ترتبط هذه الحالات غالباً بوجود تيبس أو خلع في مفصل الورك.
- نقص السائل السلوي: قلة السوائل حول الجنين تزيد من الضغط الميكانيكي المباشر على منطقة الحوض والأطراف السفلية.
- زيادة وزن المولود: المواليد الذين يتجاوز وزنهم 4 كيلوغرامات يواجهون قيوداً حركية أكبر داخل الرحم، مما قد يؤثر على استقرار المفصل.
مضاعفات مفصل الورك
إهمال معالجة خلل مفصل الورك في مراحل الطفولة المبكرة يؤدي إلى سلسلة من المشكلات الوظيفية والتشريحية المعقدة عند البلوغ، منها:
- التهاب المفاصل المبكر (Osteoarthritis): التوزيع غير المتساوي للضغط على رأس الفخذ يؤدي إلى تآكل الغضاريف بسرعة، مما يسبب التهاباً مزمناً في سن الثلاثين أو الأربعين.
- النخر اللاوعائي (Avascular Necrosis): في بعض حالات العلاج الخاطئ أو الإهمال، قد ينقطع الإمداد الدموي عن رأس عظمة الفخذ، مما يؤدي إلى موت الأنسجة العظمية وانهيار المفصل.
- تمزق الشفا الحقي (Labral Tear): يتضرر الغضروف الليفي الذي يحيط بتجويف الحقة، مما يسبب آلاماً حادة وشعوراً بـ “الانحباس” عند حركة الساق.
- العرج الدائم واختلاف الطول: يؤدي عدم استقرار مفصل الورك إلى قصر وظيفي في الساق المصابة، مما يؤثر على نمط المشي ويسبب إجهاداً للعضلات المحيطة.
- مشاكل الظهر والركبة: نتيجة للمشية غير المتوازنة، يضطر الجسم للتعويض بميلان الحوض، مما يسبب انزلاقات غضروفية في العمود الفقري وآلاماً مزمنة في الركبة المقابلة.
- فقدان الاستقلالية الحركية: في الحالات المتقدمة، قد يجد المريض صعوبة في أداء الأنشطة اليومية البسيطة مثل صعود الدرج أو ارتداء الجوارب.
الوقاية من مفصل الورك
على الرغم من أن العوامل الوراثية لا يمكن تغييرها، إلا أن هناك إجراءات وقائية وبيئية حاسمة تحمي مفصل الورك من التدهور:
- التقميط الآمن (Hip-Healthy Swaddling): يجب تجنب لف الساقين بشكل مستقيم ومشدود. الطريقة الصحيحة هي السماح للساقين بالانثناء للخارج وللأعلى (وضعية الضفدع) بحرية.
- الفحص السريري المبكر: يجب خضوع كل مولود لفحص “أورتولاني” و”بارلو” من قبل طبيب الأطفال خلال أول 24 ساعة من الولادة، ثم تكرار الفحص في كل زيارة تطعيم.
- استخدام حمالات الأطفال المناسبة: عند استخدام حمالة الأطفال (Baby Carrier)، يجب التأكد من أن قاعدة الحمالة عريضة وتدعم الفخذين بالكامل حتى الركبتين، وليس فقط منطقة الحوض.
- تجنب “المشاية” التقليدية: قد تدفع بعض أنواع المشايات الأطفال للوقوف على أطراف أصابعهم قبل اكتمال قوة مفصل الورك، مما يزيد من فرص عدم الاستقرار.
- التوعية الأسرية: تثقيف الآباء حول العلامات البسيطة مثل عدم تماثل الثنيات الجلدية يساهم في الكشف المبكر والوقاية من التدخلات الجراحية المعقدة.
تشخيص خلع مفصل الورك
يعتمد تشخيص اضطرابات مفصل الورك على مزيج من المهارة السريرية والتقنيات التصويرية المتقدمة لضمان دقة التقييم:
- اختبارات المناورة السريرية:
- مناورة بارلو (Barlow): يحاول الطبيب دفع رأس الفخذ خارج التجويف بلطف لمعرفة مدى استقرار المفصل.
- مناورة أورتولاني (Ortolani): محاولة إعادة رأس الفخذ المخلوع إلى مكانه، فإذا سُمع صوت “تكة”، فهذا يؤكد وجود خلع.
- الموجات فوق الصوتية (Ultrasound): هي المعيار الذهبي للأطفال دون سن 4-6 أشهر، حيث تظهر الأجزاء الغضروفية التي لا تظهر في الأشعة العادية، وتسمح بقياس “زاوية ألفا” بدقة.
- الأشعة السينية (X-ray): تُستخدم للأطفال الأكبر من 6 أشهر بعد بدء ظهور مراكز التعظم في مفصل الورك، حيث تظهر زوايا الحوض وتغطية رأس الفخذ بوضوح.
- الأشعة المقطعية (CT Scan): تُطلب غالباً بعد العمليات الجراحية أو وضع الجبس للتأكد من أن رأس الفخذ في موقعه الصحيح داخل التجويف.
- الرنين المغناطيسي (MRI): يُستخدم في الحالات المعقدة لتقييم حالة الغضاريف، الأربطة، والأنسجة الرخوة التي قد تعيق عملية الرد الطبيعي للمفصل.
علاج خلع مفصل الورك
يهدف العلاج إلى إعادة رأس الفخذ إلى تجويف الحقة وتثبيته هناك للسماح للمفصل بالنمو بشكل طبيعي، وتوضح بوابة HAEAT الطبية الخيارات المتاحة بناءً على عمر المريض:
تغييرات نمط الحياة والعلاجات المنزلية
- التمارين الرياضية منخفضة التأثير: للبالغين، يُنصح بالسباحة وركوب الدراجات لتقوية العضلات المحيطة بـ مفصل الورك دون الضغط على الغضاريف المتآكلة.
- تقليل الوزن: خفض الكيلوغرامات الزائدة يقلل بشكل مباشر من الحمل الميكانيكي على المفصل ويؤخر الحاجة للجراحة.
- استخدام الوسائل المساعدة: مثل العكازات أو الأحذية المبطنة لامتصاص الصدمات وتقليل الألم أثناء المشي.
الأدوية والمسكنات
البالغين
- مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين لتخفيف الألم والتورم الناتج عن تآكل المفصل.
- حقن الكورتيزون الموضعية في حالات الالتهاب الحاد لتقديم راحة مؤقتة.
- حقن حمض الهيالورونيك لتحسين تزييت المفصل وتقليل الاحتكاك.
الأطفال
- يقتصر استخدام الأدوية على المسكنات البسيطة مثل الباراسيتامول في فترة ما بعد الجراحة أو أثناء تغيير الجبس لتقليل الانزعاج.
استخدام جهاز “بافليك” (Pavlik Harness) وتقنيات التثبيت الحديثة
يُعد جهاز “بافليك” ثورة في علاج الرضع دون سن 6 أشهر؛ فهو جهاز تثبيت ديناميكي يحافظ على مفصل الورك في وضعية الانثناء والتباعد، مما يسمح بالنمو الطبيعي مع استمرار حركة الطفل البسيطة. الميزة التكنولوجية هنا هي قدرة الجهاز على توجيه رأس الفخذ إلى المركز وتعميق التجويف الحقي بشكل تلقائي بفضل نمو الطفل المتسارع في هذه المرحلة.
التدخل الجراحي وإعادة بناء تجويف الحقة
في الحالات التي يفشل فيها العلاج التحفظي، يتم اللجوء لعمليات “الرد المفتوح” حيث يتم تنظيف المفصل من الأنسجة التي تعيق دخول رأس الفخذ. كما تبرز عمليات “قص عظام الحوض” (Osteotomy) كخيار متقدم لإعادة تشكيل سقف تجويف الحقة لضمان تغطية كاملة لرأس الفخذ، مما يمنع الخلع المتكرر ويحمي مفصل الورك من التآكل المستقبلي.

الطب البديل ومفصل الورك
على الرغم من أن التدخل الطبي والجراحي هو الأساس، إلا أن الطب التكميلي يلعب دوراً حيوياً في تخفيف الأعراض وتحسين مرونة مفصل الورك، وذلك من خلال:
- العلاج المائي (Hydrotherapy): تساعد السباحة في بيئة دافئة على تقوية العضلات المحيطة بالمفصل دون إجهاد الغضاريف، مما يقلل من تيبس الحوض بشكل ملحوظ.
- التدليك العلاجي: يركز على العضلات الموترة والمقربة للفخذ، مما يساعد في تقليل التشنجات العضلية الناتجة عن وضعيات التثبيت الطويلة في الجبس أو الأجهزة.
- المكملات الغذائية الداعمة: استخدام الجلوكوزامين والكندرويتين (تحت إشراف طبي) قد يساهم في دعم صحة الأنسجة الغضروفية لدى البالغين المصابين بتآكل مبكر.
- تقنيات الاسترخاء الذهني: مثل اليوغا المعدلة التي تتجنب الوضعيات الضاغطة، مما يساعد المرضى البالغين على إدارة الألم المزمن المرتبط بـ مفصل الورك.
- الإبر الصينية: تستخدم أحياناً كعلاج تكميلي لتقليل حدة الألم العصبي الناتج عن ضغط الأنسجة المحيطة بالمفصل المخلوع.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع حالات مفصل الورك تنظيماً دقيقاً للمعلومات لضمان الحصول على أفضل خطة علاجية:
ماذا تفعل قبل الموعد؟
- تسجيل كافة الملاحظات الحركية، مثل سماع صوت “تكة” أو ملاحظة اختلاف في طول الساقين أثناء تغيير الملابس.
- جمع كافة الفحوصات السابقة، بما في ذلك تقارير الموجات فوق الصوتية (Ultrasound) أو الأشعة السينية التي أجريت في المستشفى عند الولادة.
- تصوير مقاطع فيديو قصيرة للطفل أثناء الزحف أو المشي لإظهار أي نمط غير طبيعي للحركة أمام الطبيب.
ماذا تتوقع من الطبيب؟
- إجراء فحص سريري دقيق يتضمن مناورات تحريك الفخذين لتقييم مدى استقرار مفصل الورك.
- طرح أسئلة حول التاريخ العائلي للإصابة بخلع الورك أو أي تشوهات خلقية أخرى في العائلة.
- تحديد جدول زمني للمتابعة الدورية، خاصة إذا كان الطفل لا يزال في مرحلة استخدام أجهزة التثبيت.
ملف التاريخ العائلي وأهميته في التشخيص
توصي البروتوكولات الحديثة بإعداد “خريطة وراثية” مصغرة، حيث أن وجود إصابات سابقة في العائلة يغير مسار التشخيص من الفحص الروتيني إلى الفحص المكثف والمبكر. هذا الملف يساعد الطبيب في تقدير “عامل الخطر الجيني” وتحديد مدى الحاجة لإجراء فحوصات تصويرية دورية حتى في حال كانت النتائج السريرية الأولية تبدو طبيعية، لضمان عدم حدوث خلع متأخر في مفصل الورك.
مراحل الشفاء من خلع مفصل الورك
تعد رحلة التعافي عملية تدريجية تهدف إلى إعادة الوظيفة الحركية الكاملة للمفصل، وتمر بالمراحل التالية:
- مرحلة التثبيت الأولي: سواء باستخدام جهاز “بافليك” أو الجبس البنطلوني (Spica Cast)، وتستمر عادة من 6 إلى 12 أسبوعاً لضمان استقرار رأس الفخذ.
- مرحلة التثبيت الجزئي: يتم فيها استخدام أجهزة تثبيت ليلية فقط أو أجهزة تسمح بمدى حركي محدود للسماح للعضلات بالبدء في استعادة قوتها.
- مرحلة التأهيل الحركي: تبدأ بعد إزالة أجهزة التثبيت، وتركز على تمارين المدى الحركي السلبي والنشط لضمان عدم تيبس مفصل الورك.
- مرحلة المتابعة الطويلة: تتضمن إجراء أشعة سينية دورية كل 6 أشهر إلى سنة لمراقبة نمو تجويف الحقة وتأكيد عدم وجود تراجع في التغطية العظمية.
- مرحلة التقوية الوظيفية: خاصة للأطفال في سن المشي، حيث يتم تشجيع الأنشطة التي تعزز توازن الحوض وتقوية العضلات الأليوية.
الأنواع الشائعة لخلع مفصل الورك
يصنف الأطباء اضطرابات مفصل الورك إلى عدة درجات بناءً على شدة الإزاحة التشريحية:
- الخلع الكامل (Dislocated): حيث يكون رأس عظمة الفخذ خارج تجويف الحقة تماماً، ولا يوجد أي تلامس بين الأسطح المفصلية.
- الخلع القابل للرد (Dislocatable): يكون المفصل في مكانه، ولكن يمكن إخراجه بسهولة أثناء الفحص السريري، مما يشير إلى ليونة شديدة في الأربطة.
- التحت خلع (Subluxated): حيث يزاح رأس الفخذ جزئياً ولكن يبقى ملامساً لحافة التجويف، مما يؤدي إلى نمو غير طبيعي للحقة.
- عسر التصنع الحقّي (Acetabular Dysplasia): يكون المفصل مستقراً، ولكن تجويف الحقة ضحل جداً ولا يغطي رأس الفخذ بشكل كافٍ، مما يمهد لخلع مستقبلي.
إحصائيات عالمية ومعدلات انتشار اضطرابات مفصل الورك الولادية
تعتبر مشاكل مفصل الورك من أكثر العيوب الخلقية شيوعاً في الجهاز العضلي الهيكلي، حيث تشير الإحصائيات إلى إصابة طفل واحد من كل 1000 مولود بخلع كامل، بينما تظهر درجات متفاوتة من عدم الاستقرار لدى طفل من كل 100 مولود. تختلف هذه النسب جغرافياً؛ حيث تزداد في المجتمعات التي تعتمد التقميط المشدود للساقين، بينما تنخفض في المناطق التي يُحمل فيها الأطفال بوضعية تباعد الساقين.
التأثير النفسي والاجتماعي لخلع مفصل الورك على الأسرة
غالباً ما تواجه الأسر ضغوطاً نفسية كبيرة عند تشخيص طفلهم بمشاكل في مفصل الورك، ويمكن تلخيص هذه التأثيرات في:
- شعور الوالدين بالذنب: خاصة إذا كان هناك تأخر في التشخيص، رغم أن الحالة غالباً ما تكون خارجة عن الإرادة.
- القلق من “الجبس” وصعوبة العناية: يسبب الجبس البنطلوني تحديات في النظافة والتنقل، مما يتطلب دعماً اجتماعياً للأم.
- الخوف من المستقبل: التساؤلات المستمرة حول قدرة الطفل على المشي بشكل طبيعي أو ممارسة الرياضة مستقبلاً.
- العزلة الاجتماعية المؤقتة: بسبب صعوبة اصطحاب الطفل في أجهزة التثبيت إلى الأماكن العامة، مما يستلزم توفير أدوات تنقل مخصصة.
التغذية ودور الفيتامينات في دعم نمو مفصل الورك لدى الرضع
تلعب التغذية دوراً محورياً في تعزيز جودة النسيج العظمي والغضروفي المحيط بـ مفصل الورك:
يُعد فيتامين “د” والكالسيوم حجر الزاوية في بناء تجويف حقي عميق وقوي، حيث يساعدان في تحويل الغضاريف اللينة إلى عظام صلبة قادرة على تحمل وزن الجسم. كما أن البروتينات تساهم في تقوية الأربطة التي تمططت أثناء فترة الخلع، مما يساعد في الحفاظ على استقرار المفصل بعد العلاج.
التوقعات المستقبلية وجودة الحياة بعد جراحة مفصل الورك
مع التطور التقني في جراحات مفصل الورك، أصبحت النتائج طويلة الأمد ممتازة، وتتمثل في:
- قدرة الغالبية العظمى من الأطفال على عيش حياة طبيعية تماماً وممارسة الأنشطة الرياضية بمختلف أنواعها.
- تقليل نسبة الحاجة لتبديل المفصل الصناعي في سن مبكرة بفضل عمليات إعادة بناء الحوض الناجحة.
- تحسن ملحوظ في جودة الحياة النفسية والبدنية بمجرد استقرار المشية وتلاشي الألم.
خرافات شائعة حول خلع مفصل الورك
يسعى الكثيرون لتصحيح مفاهيم مغلوطة قد تضر بسلامة مفصل الورك:
- الخرافة: “الحفاضات المزدوجة تعالج الخلع”.
- الحقيقة: الحفاضات المزدوجة لا توفر القوة الكافية لتثبيت المفصل، وقد تؤخر العلاج الفعال.
- الخرافة: “الطفل سيشفى تلقائياً بمجرد أن يبدأ المشي”.
- الحقيقة: المشي يزيد الحالة سوءاً ويسبب تآكلاً دائماً في العظام إذا لم يتم العلاج مسبقاً.
- الخرافة: “الخلع ناتج دائماً عن خطأ طبيب التوليد أثناء السحب”.
- الحقيقة: معظم الحالات ناتجة عن وضعية الجنين في الرحم أو عوامل هرمونية ووراثية.
نصائح ذهبية من “بوابة HAEAT الطبية” 💡
بصفتنا مرجعاً طبياً، نقدم لكم هذه التوجيهات الحصرية لرعاية مفصل الورك:
- وضعية الضفدع: اجعليها الوضعية الافتراضية لطفلك عند الحمل أو النوم لضمان أقصى تلامس بين رأس الفخذ والتجويف.
- ملابس الجبس: استخدمي ملابس أوسع بدرجتين من عمر الطفل لتغطية الجبس البنطلوني بسهولة وتوفير الراحة للرضيع.
- الفحص الحسي: أثناء الاستحمام، تحسسي بانتظام أي فروق في مرونة الفخذين، فحدسك كأم هو أسرع أداة تشخيص.
- الكرسي الهزاز: اختاري أنواعاً تدعم فتح الساقين بزاوية واسعة بدلاً من تلك التي تضغط الساقين معاً.
أسئلة شائعة
هل يؤثر خلع مفصل الورك على الخصوبة أو الولادة مستقبلاً؟
لا يؤثر الخلع على الخصوبة، ولكن في حالات نادرة جداً، قد يتطلب ضيق الحوض الناتج عن جراحات قديمة إجراء عملية قيصرية بدلاً من الولادة الطبيعية.
كم تستغرق مدة ارتداء جهاز بافليك؟
تتراوح المدة عادة بين 6 إلى 12 أسبوعاً، اعتماداً على استجابة مفصل الورك التي يتم تقييمها بالموجات فوق الصوتية كل أسبوعين.
هل يمكن أن يعود الخلع بعد الشفاء التام؟
نادر جداً ما يحدث ذلك إذا اكتمل نمو تجويف الحقة بشكل صحيح، ولكن المتابعة السنوية حتى سن البلوغ ضرورية للتأكد من استقرار الحالة.
الخاتمة
إن الحفاظ على سلامة مفصل الورك يبدأ بالوعي البسيط وينتهي بالالتزام الطبي الدقيق. بفضل التشخيص المبكر والتقنيات الحديثة، لم يعد خلع الورك عائقاً أمام مستقبل مشرق وحركة انسيابية لأطفالنا. تذكري دائماً أن التدخل في الأشهر الأولى قد يغني عن سنوات من الجراحة والألم في المستقبل.