يُعد إحصار القلب (Heart block) أحد أكثر اضطرابات النظم القلبي إثارة للقلق، حيث يتمثل في حدوث خلل أو تأخير في النبضات الكهربائية التي تتحكم في معدل ضربات القلب وتناغمها. في هذا الدليل التفصيلي المقدم من مدونة حياة الطبية، سنغوص في أعماق هذا الاضطراب الكهربائي، موضحين الفوارق الدقيقة بين درجاته المختلفة وكيفية التعامل معها طبياً.
ما هو إحصار القلب؟
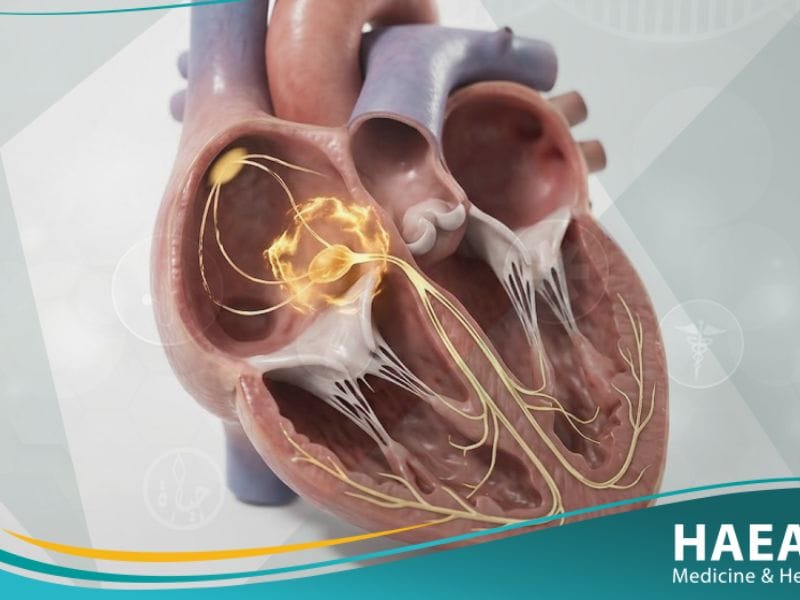
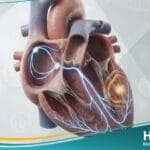
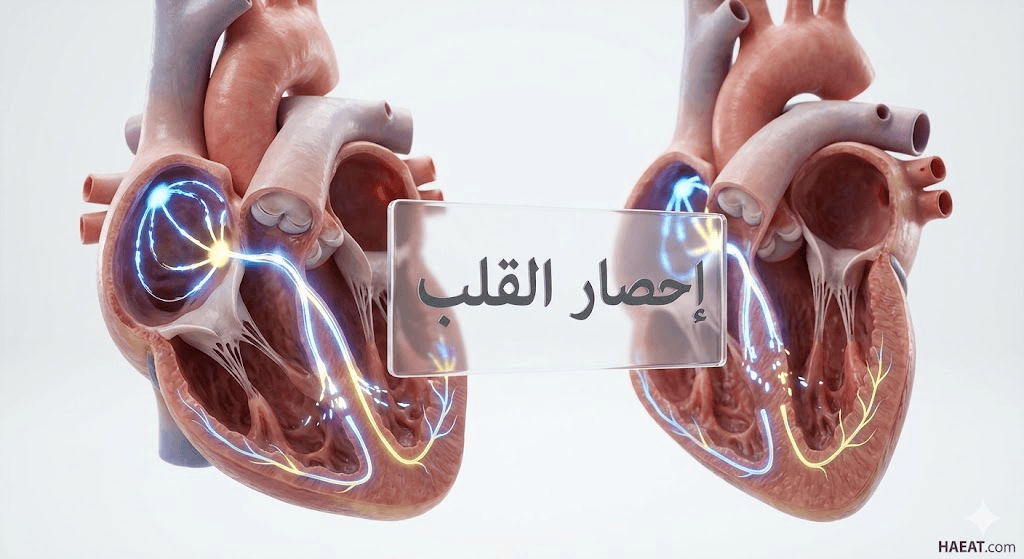
يُعرف إحصار القلب طبياً بأنه اضطراب في النظام الكهربائي للقلب يحدث عندما تتعطل الإشارات الكهربائية التي تحفز عضلة القلب على الانقباض أثناء انتقالها من الأذينين إلى البطينين.
وعلى عكس ما يوحي به الاسم، فإن هذا المصطلح لا يشير إلى انسداد في الشرايين التاجية، بل هو “انسداد” أو تباطؤ في مسار السيالات العصبية داخل الضفيرة الكهربائية القلبية.
تتسبب هذه الحالة في جعل القلب ينبض ببطء شديد أو بشكل غير منتظم، مما قد يؤدي إلى توقف النبض لثوانٍ معدودة في الحالات المتقدمة.
وبناءً على ذلك، يتم تصنيف هذه الحالة إلى ثلاث درجات رئيسية، تتراوح من التأخير البسيط في الإشارة إلى الانقطاع التام للتواصل الكهربائي بين حجرات القلب.
أعراض إحصار القلب
تتنوع المظاهر السريرية المرتبطة بهذا الخلل الكهربائي بناءً على درجة الإصابة وكفاءة التروية الدموية للأعضاء الحيوية، وتشمل القائمة التالية أبرز العلامات التي يجب مراقبتها بدقة:
- الدوخة والدوار المستمر: يشعر المريض وكأن العالم يدور من حوله، خاصة عند تغيير الوضعية بشكل مفاجئ.
- نوبات الإغماء (Syncope): فقدان الوعي المفاجئ نتيجة نقص تدفق الدم المؤقت إلى الدماغ، وهي علامة حرجة جداً.
- الإرهاق المزمن: شعور غير مبرر بالتعب حتى عند القيام بمجهود بدني بسيط جداً أو أثناء الراحة.
- ضيق التنفس (Dyspnea): صعوبة في التقاط الأنفاس، وتزداد هذه الحالة سوءاً عند محاولة ممارسة نشاط رياضي.
- آلام الصدر: الشعور بضغط أو ثقل في منطقة الصدر نتيجة عدم انتظام تدفق الدم في الشرايين.
- خفقان القلب: الإحساس بضربات قلب قوية، أو الشعور بأن القلب “تخطى” نبضة معينة بشكل مزعج.
- التشوش الذهني: صعوبة في التركيز أو نسيان مفاجئ ناتج عن عدم كفاية الأكسجين الواصل للأنسجة الدماغية.
- الغثيان المفاجئ: قد يترافق اضطراب النظم مع شعور باللوعة أو الرغبة في التقيؤ دون وجود سبب هضمي واضح.
- برودة الأطراف: نتيجة ضعف الضخ القلبي، قد يشعر المريض ببرودة دائمة في اليدين والقدمين.
وتجدر الإشارة إلى أن بعض الحالات الطفيفة قد لا تظهر أي أعراض واضحة، ويتم اكتشافها صدفة أثناء إجراء تخطيط كهربية القلب الروتينى.

أسباب إحصار القلب
تنشأ الإصابة نتيجة تضرر الأنسجة الناقلة للكهرباء داخل القلب، وتتعدد العوامل المسببة لهذا التلف لتشمل الجوانب التالية:
- التغيرات المرتبطة بالعمر: حدوث تليف طبيعي في ألياف القلب الكهربائية مع التقدم في السن، وهو السبب الأكثر شيوعاً.
- النوبات القلبية السابقة: تترك النوبة القلبية ندبات في عضلة القلب قد تقطع مسارات الإشارات الكهربائية الحيوية.
- اعتلال عضلة القلب: تضخم أو ضعف العضلة يؤدي إلى تشوه الهيكلية الناقلة للنبضات داخل البطينين.
- العيوب الخلقية: يولد بعض الأطفال بخلل في تكوين الجهاز الكهربائي للقلب، وهو ما يُعرف بالإحصار الولادي.
- المضاعفات الجراحية: قد تتضرر المسارات الكهربائية عن طريق الخطأ أثناء جراحات صمامات القلب أو إصلاح العيوب.
- الآثار الجانبية للأدوية: بعض الأدوية مثل حاصرات بيتا، وحاصرات قنوات الكالسيوم، والديجوكسين قد تبطئ التوصيل الكهربائي.
- الاضطرابات الإلكتروليتية: خلل توازن البوتاسيوم، الكالسيوم، أو المغنيسيوم في الدم يؤثر مباشرة على استقرار كهرباء القلب.
- الأمراض الالتهابية: مثل التهاب عضلة القلب (Myocarditis) أو بعض الأمراض المناعية كمرض الذئبة.
- العدوى: بعض أنواع العدوى البكتيرية مثل داء لايم (Lyme disease) قد تهاجم العقدة الأذينية البطينية.
تؤكد الدراسات السريرية أن فهم السبب الكامن وراء اضطراب التوصيل هو المفتاح الأول لتحديد الخطة العلاجية المناسبة لكل مريض.
متى تزور الطبيب؟
يتطلب إحصار القلب مراقبة دقيقة، حيث إن الانتقال من مرحلة الاستقرار إلى مرحلة الخطر قد يحدث دون سابق إنذار في بعض الحالات السريرية المعقدة. تؤكد بوابة HAEAT الطبي على ضرورة التمييز بين الأعراض العابرة والعلامات التي تشكل خطراً على الحياة.
العلامات التحذيرية عند البالغين
يجب على البالغين طلب المشورة الطبية الفورية إذا تكررت نوبات الدوار أو إذا لوحظ تباطؤ النبض لأقل من 40 نبضة في الدقيقة أثناء الراحة. (وفقاً لـ جمعية القلب الأمريكية، فإن أي توقف للنبض يتجاوز 3 ثوانٍ يتطلب تقييماً طبياً عاجلاً في قسم الطوارئ). كما أن الشعور بالارتباك المفاجئ أو عدم القدرة على أداء المهام اليومية المعتادة بسبب التعب يعتبر مؤشراً قوياً على وجود خلل في التروية ناتج عن اضطراب النظم.
الأعراض الصامتة عند الأطفال وحديثي الولادة
عند الأطفال، قد يكون إحصار القلب صامتاً في بداياته، لكن يجب مراقبة علامات مثل سرعة التعب أثناء اللعب، أو شحوب البشرة الملحوظ، أو ضعف النمو البدني مقارنة بالأقران. في الرضع، قد تظهر المشكلة على شكل صعوبة في الرضاعة، أو تعرق مفرط أثناء التغذية، أو خمول غير طبيعي، مما يستوجب استشارة أخصائي قلب أطفال فوراً لإجراء الفحوصات اللازمة.
خوارزميات التنبؤ الذاتي: متى تخبرك تطبيقات الصحة بوجود خلل؟
في عصر التكنولوجيا الطبية الحديثة، أصبحت الساعات الذكية والتطبيقات الصحية أداة أولية فعالة لرصد اضطرابات النبض. إذا أرسل لك جهازك القابل للارتداء تنبيهاً متكرراً حول “انخفاض معدل ضربات القلب أثناء اليقظة” أو “عدم انتظام النظم”، فلا تتجاهل هذه البيانات. هذه الخوارزميات مصممة لاكتشاف الأنماط غير الطبيعية التي قد تغفل عنها في زحام يومك، وتُعد هذه التنبيهات سبباً كافياً لزيارة الطبيب لإجراء تخطيط قلب احترافي (ECG) للتأكد من سلامة التوصيل الكهربائي.
عوامل خطر الإصابة بـ إحصار القلب
تتضافر مجموعة من العوامل البيولوجية والبيئية لتزيد من احتمالية تضرر المسارات الكهربائية، ويوضح موقع حياة الطبي أن فهم هذه العوامل يساعد في الاكتشاف المبكر:
- التقدم في العمر: تزداد احتمالية الإصابة بشكل طردي مع السن نتيجة التحلل الطبيعي لألياف التوصيل.
- التاريخ العائلي: وجود إصابات وراثية بخلل التوصيل أو السكتات القلبية المفاجئة في العائلة يزيد من مؤشر الخطر.
- الأمراض المزمنة: المصابون بداء السكري من النوع الثاني وارتفاع ضغط الدم الشرياني هم الأكثر عرضة لتصلب أنسجة القلب.
- توقف التنفس أثناء النوم: يؤدي نقص الأكسجين المتكرر ليلاً إلى إجهاد العقدة الأذينية البطينية بشكل حاد.
- الاضطرابات الهرمونية: كسل الغدة الدرقية أو نشاطها المفرط يؤثران بشكل مباشر على سرعة النبضات الكهربائية.
- أمراض المناعة الذاتية: حالات مثل الروماتويد والذئبة الحمراء قد تسبب التهابات مزمنة في صمامات القلب المجاورة للمسارات الكهربائية.
- السمنة المفرطة: تزيد من كتلة القلب مما قد يؤدي إلى استطالة المسارات الكهربائية وضعف كفاءتها.
- التدخين والسموم البيئية: تؤدي المواد الكيميائية إلى تليف الأنسجة العضلية والكهربائية على المدى الطويل.
مضاعفات إحصار القلب
يؤدي إهمال التعامل مع إحصار القلب إلى سلسلة من التبعات الصحية الخطيرة التي قد تهدد الحياة، وتتلخص أهم هذه المضاعفات في النقاط التالية:
- توقف القلب المفاجئ: وهو الانقطاع التام والمفاجئ للنشاط الكهربائي، مما يؤدي إلى الوفاة إذا لم يتم التدخل فوراً.
- الفشل القلبي الاحتقاني: نتيجة عدم قدرة القلب على ضخ كميات كافية من الدم بسبب التباطؤ الشديد في النبض.
- السكتات الدماغية: قد يؤدي بطء تدفق الدم إلى تكون جلطات داخل حجرات القلب تنتقل لاحقاً إلى الدماغ.
- الإصابات الجسدية الناتجة عن الإغماء: مثل كسور الحوض أو إصابات الرأس الناتجة عن السقوط المفاجئ أثناء نوبات فقدان الوعي.
- الفشل الكلوي: نقص التروية الدموية المزمن الناتج عن ضعف الضخ القلبي قد يؤدي إلى تدهور وظائف الكلى.
- الانخفاض الحاد في ضغط الدم: مما يؤدي إلى صدمة قلبية تتطلب رعاية مركزة فورية.
الوقاية من إحصار القلب
تعتمد استراتيجية الوقاية من إحصار القلب على تقليل العبء الإجهادي على عضلة القلب وحماية الخلايا الناقلة من التلف المبكر:
- السيطرة الصارمة على الضغط: الحفاظ على مستويات ضغط الدم ضمن النطاق الطبيعي يمنع تضخم القلب وتليف مساراته.
- المتابعة الدورية للأدوية: مراجعة الطبيب بانتظام للتأكد من أن أدوية الضغط أو الاكتئاب لا تؤثر سلباً على نظم القلب.
- النمط الغذائي الصحي: اتباع حمية “داش” أو “حمية المتوسط” لتعزيز صحة الشرايين التي تغذي العقد الكهربائية.
- تجنب المنبهات المفرطة: التقليل من الكافيين والتبغ والمواد التي قد تسبب اضطراباً في استقرار الشحنات الكهربائية.
- النشاط البدني المعتدل: ممارسة المشي السريع يساعد في تقوية العضلة القلبية دون إجهاد الدائرة الكهربائية.
- إدارة التوتر: تقنيات الاسترخاء تساعد في الحفاظ على توازن الجهاز العصبي اللاإرادي المتحكم في ضربات القلب.
تشخيص إحصار القلب
يتطلب تشخيص إحصار القلب بدقة استخدام تقنيات متطورة لرصد النشاط الكهربائي في لحظات حدوث الخلل، وتشمل الإجراءات المتبعة:
- تخطيط كهربية القلب (ECG): الاختبار المعياري الذي يسجل النشاط الكهربائي للقلب من عدة زوايا للكشف عن تأخير النبضات.
- جهاز هولتر المحمول (Holter Monitor): جهاز يرتديه المريض لمدة 24-48 ساعة لرصد الانقطاعات الكهربائية العابرة.
- مسجل الأحداث (Event Recorder): يستخدم لفترات أطول (تصل لشهر) ويقوم المريض بتفعيله فقط عند شعوره بالأعراض.
- اختبار الجهد الكهربائي: مراقبة كيفية استجابة النظام الكهربائي للقلب تحت تأثير المجهود البدني الشديد.
- الدراسة الكهروفيزيولوجية (EPS): إجراء دقيق يتم فيه إدخال قسطرة إلى القلب لتحديد مكان “الإحصار” بدقة متناهية.
- تخطيط صدى القلب (Echocardiogram): لاستبعاد وجود أسباب هيكلية مثل تضخم القلب أو اعتلال الصمامات.
علاج إحصار القلب
يعتمد بروتوكول علاج إحصار القلب على درجة الإصابة وشدة الأعراض، حيث يهدف التدخل إلى استعادة النظم الطبيعي وضمان تروية الأنسجة.
تعديلات نمط الحياة والتدابير المنزلية
لا يعتبر تغيير النمط الحياتي علاجاً وحيداً للإحصار المتقدم، ولكنه أساسي في الدرجات البسيطة. يشمل ذلك الحفاظ على توازن السوائل والإلكتروليتات (خاصة البوتاسيوم والمغنيسيوم) تحت إشراف طبي، وتجنب الحركات المفاجئة التي قد تحفز العصب الحائر وتؤدي إلى تباطؤ النبض.
البروتوكول الدوائي
يُستخدم العلاج الدوائي بحذر شديد في حالات إحصار القلب، وغالباً ما يكون لضبط الأسباب الكامنة أو كإجراء مؤقت.
الخيارات الدوائية للبالغين
في حالات الطوارئ، قد يتم إعطاء “الأتروبين” لزيادة معدل ضربات القلب بشكل مؤقت. (وفقاً لـ جونز هوبكنز ميديسن، فإن الأدوية لا تعالج الإحصار الدائم الناتج عن تليف الأنسجة، بل تُستخدم لإدارة الحالات الحادة فقط). قد يتم وصف أدوية مدرة للبول إذا كان الإحصار قد تسبب في بداية فشل قلبي.
الاعتبارات الدوائية للأطفال
بالنسبة للأطفال المصابين، يتم التركيز على تجنب الأدوية التي تبطئ التوصيل الأذيني البطيني. وفي حالات الإحصار الولادي، قد يتم البدء بجرعات دقيقة من الأدوية المحفزة لضربات القلب حتى يحين الوقت المناسب لتركيب جهاز تنظيم النبض.
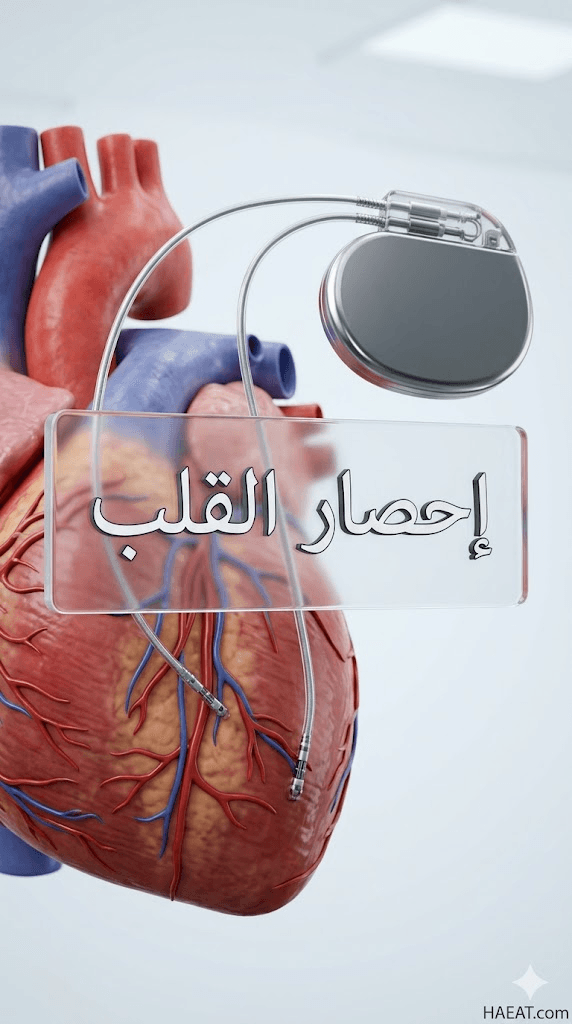
ثورة الأجهزة اللاسلكية: الجيل القادم من أجهزة تنظيم ضربات القلب
تمثل أجهزة تنظيم ضربات القلب اللاسلكية طفرة في علاج إحصار القلب، حيث يتم زرع الجهاز الصغير مباشرة داخل البطين الأيمن دون الحاجة إلى أسلاك (Leads) تمر عبر الأوردة. يقلل هذا الابتكار من مخاطر العدوى والنزيف المرتبطة بالجراحة التقليدية، ويُعد خياراً مثالياً للمرضى الذين يعانون من مشاكل في الوصول الوريدي أو المعرضين لخطر متزايد من مضاعفات الأسلاك التقليدية.
التدخلات الجراحية والكهروفيزيولوجية المتقدمة
في الحالات المستعصية، يتم اللجوء إلى “تحفيز حزمة هيس” (His Bundle Pacing)، وهو نوع متطور من التنظيم الكهربائي يحاكي المسار الطبيعي للنبضة، مما يحافظ على كفاءة انقباض القلب بشكل أفضل من الأجهزة التقليدية. كما قد تتضمن الجراحة إصلاح الصمامات التالفة إذا كانت هي المسببة للضغط الميكانيكي على المسارات الكهربائية، مما يساهم في تحسين جودة حياة مريض إحصار القلب بشكل جذري.
الطب البديل وإحصار القلب
يجب التأكيد بدايةً على أن الطب البديل لا يمثل علاجاً جذرياً لحالات إحصار القلب المتقدمة، ولكنه يعمل كدعامة لتحسين جودة الحياة وتقليل التوتر العضلي:
- المكملات المغذية للأعصاب: قد يوصي البعض بـ “الإنزيم المساعد Q10” لدعم طاقة الخلايا القلبية، لكن تحت إشراف طبي حصراً.
- تقنيات التأمل (Meditation): تساعد في موازنة الجهاز العصبي السمبثاوي، مما يقلل من نوبات تسارع أو تباطؤ النبض الانفعالية.
- الوخز بالإبر الصينية: تشير بعض الدراسات المحدودة إلى دورها في تحسين تدفق الدم، لكنها لا تعالج الخلل الكهربائي الهيكلي.
- الأعشاب المهدئة: مثل مغلي “الميexpanded” أو “زهرة الآلام” لتقليل القلق المرتبط بالشعور بضربات القلب غير المنتظمة.
- اليوجا العلاجية: تركز على التنفس العميق الذي ينظم إيقاع العصب الحائر، وهو المسؤول الأول عن النبضات اللاإرادية.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع إحصار القلب تعاوناً وثيقاً بين المريض والفريق الطبي، والتحضير الجيد يوفر وقت التشخيص ويحسن النتائج.
قائمة المهام التحضيرية (Checklist)
قبل التوجه للموعد في موقع HAEAT الطبي، قم بتدوين كافة الأعراض التي شعرت بها بدقة، مع ذكر وقت حدوثها (مثلاً: هل تحدث الدوخة عند الاستيقاظ أم بعد الأكل؟). اجمع كافة الأدوية والمكملات التي تتناولها في حقيبة واحدة، ولا تنسَ إحضار أي نتائج فحوصات دم أو تخطيط قلب سابقة للمقارنة.
الأسئلة المتوقعة من طبيب القلب
سيسألك الطبيب غالباً: “متى كانت أول مرة شعرت فيها بضيق التنفس؟”، “هل تعرضت للإغماء التام؟”، و”هل هناك تاريخ عائلي لتركيب أجهزة تنظيم النبض؟”. كُن مستعداً لوصف شعورك بدقة، وهل هو خفقان سريع أم شعور بـ “سقوط” في النبض.
الاستعداد الرقمي: تنظيم بيانات جهاز مراقبة القلب المحمول (Holter) قبل الزيارة
إذا كنت تستخدم أجهزة مراقبة منزلية، قم باستخراج تقرير PDF أو لقطات شاشة واضحة للفترات التي شعرت فيها بالأعراض. يسهل هذا “الاستعداد الرقمي” على الطبيب الربط بين شعورك الجسدي وبين التغير الكهربائي في الرسم البياني للنبض.
مراحل الشفاء من إحصار القلب
تعتمد رحلة التعافي على نوع التدخل الطبي الذي تم إجراؤه لمريض إحصار القلب:
- الأسبوع الأول (بعد زرع الجهاز): التركيز على التئام الجرح الجراحي وتجنب رفع الذراع فوق مستوى الكتف.
- الأسبوع الثاني إلى الرابع: مراقبة كفاءة الجهاز وتعديل البرمجة الكهربائية لتناسب احتياجات المريض البدنية.
- مرحلة إعادة التأهيل القلبي: البدء بتمارين خفيفة تحت المراقبة لزيادة قدرة الجسم على تحمل المجهود.
- المتابعة طويلة الأمد: زيارات دورية كل 6-12 شهراً لفحص عمر البطارية والتأكد من سلامة الأسلاك داخل القلب.
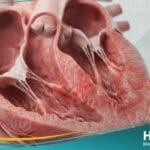
الأنواع الشائعة لإحصار القلب
من الضروري فهم الدرجات المختلفة لهذا الاضطراب، حيث توضح مجلة حياة الطبية الفوارق السريرية بينها:
- إحصار الدرجة الأولى: تأخير بسيط في وصول الإشارة، وغالباً لا يتطلب علاجاً ولكنه يحتاج للمراقبة.
- إحصار الدرجة الثانية (موبيتز 1): تباطؤ تدريجي في النبضات حتى “تسقط” نبضة واحدة، وغالباً ما يرتبط بالنوم أو الرياضيين.
- إحصار الدرجة الثانية (موبيتز 2): سقوط مفاجئ للنبضة دون إنذار، وهو نوع خطير يتطلب غالباً جهاز تنظيم ضربات القلب.
- إحصار الدرجة الثالثة (الإحصار التام): انقطاع كامل للتواصل بين الأذينين والبطينين، وهي حالة طارئة تهدد الحياة.
إحصائيات عالمية حول إحصار القلب
تشير البيانات الصادرة عن بوابة HAEAT الطبية إلى أن إحصار الدرجة الثالثة يصيب حوالي 0.04% من السكان عالمياً، مع ارتفاع هذه النسبة إلى 5% لدى كبار السن الذين يعانون من أمراض قلبية هيكلية. كما لوحظ تزايد في معدلات الاكتشاف المبكر بنسبة 30% بفضل الوعي الصحي المتزايد.
التكنولوجيا القابلة للارتداء ودورها في رصد النقل الكهربائي
لم تعد الساعات الذكية مجرد رفاهية، بل أصبحت أدوات طبية قادرة على رصد إحصار القلب في مراحله المبكرة. توفر هذه الأجهزة تخطيط قلب (ECG) من نقطة واحدة يمكنه اكتشاف حالات “سقوط النبضات” التي قد لا تظهر أثناء زيارة العيادة القصيرة.
التأثير النفسي والسلوكي: كيف تتعايش مع التشخيص؟
إن تشخيصك بمرض إحصار القلب قد يثير مشاعر القلق والاكتئاب. من المهم الانضمام لمجموعات دعم نفسي وفهم أن الأجهزة الحديثة تتيح لك ممارسة حياة طبيعية تماماً، بما في ذلك الرياضة والسفر، بمجرد استقرار الحالة.
الدليل الغذائي التخصصي: المغذيات الداعمة لكهرباء القلب
يجب على مريض إحصار القلب التركيز على الأطعمة الغنية بالمغنيسيوم (مثل السبانخ والمكسرات) والبوتاسيوم (مثل الموز والبطاطا) لدعم استقرار الغشاء الخلوي للقلب. كما يُنصح بتقليل الصوديوم لمنع احتباس السوائل الذي يجهد العضلة القلبية.
خرافات شائعة حول إحصار القلب
- خرافة: إحصار القلب هو نفسه النوبة القلبية. (الحقيقة: الإحصار مشكلة كهربائية، بينما النوبة مشكلة في السباكة/التروية).
- خرافة: الأجهزة المنظمة للنبض تمنعك من استخدام الموبايل. (الحقيقة: الأجهزة الحديثة محمية تماماً ضد التداخلات الكهرومغناطيسية البسيطة).
- خرافة: المصاب بالإحصار لا يمكنه ممارسة الرياضة. (الحقيقة: بعد استقرار العلاج، يمكن لمعظم المرضى ممارسة الرياضة تحت إشراف طبي).
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء سريريين، ننصحك دائماً بحمل “بطاقة تعريف جهاز تنظيم النبض” في محفظتك أينما ذهبت. كما يجب عليك إبلاغ أي طبيب أسنان أو فني أشعة بحالتك قبل إجراء أي فحص (مثل الرنين المغناطيسي). والسر الحقيقي للراحة النفسية هو فهم أن قلبك الآن يمتلك “نظاماً احتياطياً” ذكياً يضمن لك الأمان الدائم.
أسئلة شائعة (PAA)
هل عملية تركيب جهاز تنظيم ضربات القلب مؤلمة؟
العملية تتم تحت تخدير موضعي بسيط، ويشعر المريض بضغط طفيف فقط. الألم بعد الجراحة يكون بسيطاً ويختفي في غضون أيام قليلة.
كم يعيش مريض إحصار القلب بعد العلاج؟
بفضل التقنيات الحديثة، يعيش المرضى حياة طبيعية تماماً وبنفس متوسط العمر المتوقع للأشخاص الأصحاء، طالما يلتزمون بالمتابعة الدورية.
هل يمكن السفر بالطائرة مع وجود إحصار في القلب؟
نعم، السفر آمن تماماً، ولكن يجب إبلاغ أمن المطار بوجود الجهاز لتجنب المرور عبر البوابات المغناطيسية القوية التي قد تسبب إنذاراً كاذباً.
الخاتمة
يظل إحصار القلب تحدياً طبياً يتطلب وعياً وتدخلاً دقيقاً، ولكن مع التطورات المذهلة في الطب الرقمي والأجهزة اللاسلكية، أصبح التعايش معه ممكناً وبجودة حياة عالية. نأمل أن يكون هذا الدليل من موقع حياة الطبي مرجعاً شاملاً يساعدكم على حماية قلوبكم النابضة.