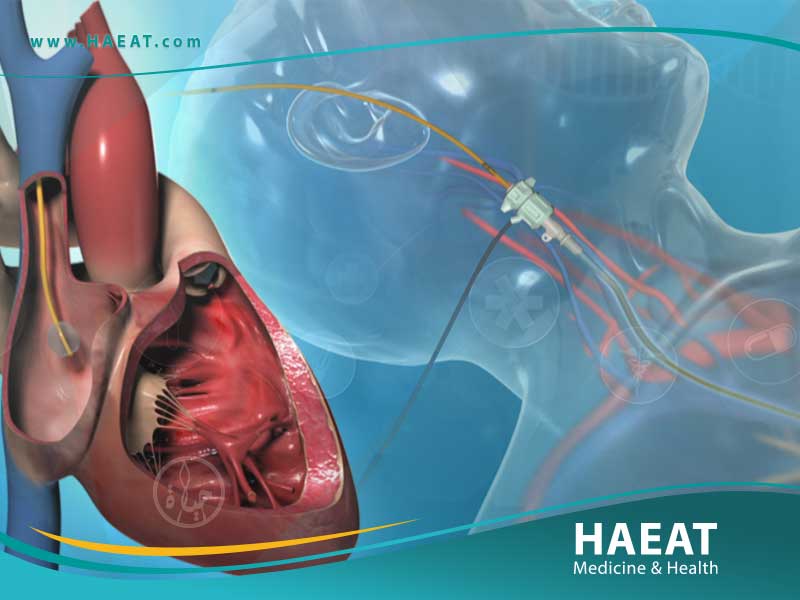
يُعد بزل التامور (Pericardiocentesis) إجراءً طبياً دقيقاً ومنقذاً للحياة، حيث يتم سحب السوائل الزائدة المتراكمة في الكيس المحيط بالقلب لتخفيف الضغط وضمان كفاءة الضخ الحيوي.
تؤكد مدونة حياة الطبية أن هذا التدخل الجراحي البسيط يهدف أساساً إلى منع الاندحاس القلبي، وهو حالة حرجة تهدد الحياة نتيجة منع القلب من الامتلاء بالدم بشكل سليم.
ما هو بزل التامور؟
بزل التامور هو إجراء طبي يتم فيه إدخال إبرة رفيعة وطويلة عبر جدار الصدر وصولاً إلى غشاء التامور (Pericardium) لسحب السوائل الزائدة أو الدم أو القيح.
يهدف هذا الإجراء في موقع حياة الطبي إلى تحقيق غرضين أساسيين؛ الأول تشخيصي لمعرفة طبيعة السائل المسبب للالتهاب، والثاني علاجي لتخفيف الضغط الميكانيكي الواقع على حجرات القلب.
يتكون غشاء التامور طبيعياً من طبقتين بينهما كمية ضئيلة من السوائل تعمل كمزلق، ولكن في حالات مرضية معينة تزداد هذه الكمية مما يستدعي تدخل الطبيب فوراً.

تتم هذه العملية عادةً تحت إشراف طبي دقيق باستخدام توجيه الأشعة الصوتية (الإيكو) أو القسطرة لضمان أعلى درجات الدقة وتجنب إصابة عضلة القلب أو الرئتين.
أعراض بزل التامور
يتم اللجوء إلى إجراء بزل التامور عند ظهور مجموعة من العلامات السريرية التي تشير إلى وجود “انصباب تاموري” (Pericardial Effusion) يعيق الوظيفة القلبية الطبيعية.

وأهم الأعراض:
- ضيق التنفس الحاد (Dyspnea): الشعور بالاختناق أو صعوبة شديدة في التقاط الأنفاس، خاصة عند الاستلقاء بشكل مسطح على الظهر.
- ألم الصدر الضاغط: ألم يزداد سوءاً عند التنفس العميق أو السعال، وغالباً ما يتحسن قليلاً عند الجلوس والميل إلى الأمام.
- تسرع ضربات القلب (Tachycardia): محاولة الجسم التعويض عن نقص كمية الدم المضخوخة عن طريق زيادة وتيرة النبض بشكل ملحوظ.
- انخفاض ضغط الدم (Hypotension): نتيجة عجز القلب عن التمدد الكافي لاستقبال الدم الوارد إليه، مما يؤدي إلى هبوط حاد في الضغط.
- انتفاخ أوردة الرقبة: ظهور أوردة العنق بشكل بارز جداً نتيجة احتباس الدم العائد إلى القلب، وهي علامة كلاسيكية تُعرف بضغط الوريد الوداجي.
- الإغماء أو الدوار الشديد: نقص تروية الدماغ نتيجة انخفاض النتاج القلبي، مما قد يؤدي إلى فقدان الوعي المفاجئ.
- السعال الجاف المستمر: ناتج عن ضغط السوائل المتراكمة على الشعب الهوائية أو الرئتين المحيطتين بالقلب.
- التعب والإرهاق العام: عدم قدرة العضلات والأعضاء على الحصول على الأكسجين الكافي للقيام بالمهام اليومية البسيطة.
- القلق والارتباك: نقص الأكسجين الواصل للأنسجة الحيوية يؤدي إلى حالة من الهياج أو التخليط الذهني لدى المريض.
- بحة في الصوت: في حالات نادرة، يمكن أن يضغط الانصباب الضخم على العصب الحنجري الراجع مسبباً تغيراً في نبرة الصوت.

أسباب بزل التامور
تتعدد العوامل التي تؤدي إلى تراكم السوائل واستدعاء ضرورة إجراء بزل التامور، حيث تصنف هذه الأسباب إلى التهابية، ميكانيكية، أو ناتجة عن أمراض جهازية:
- الالتهابات الفيروسية: تُعد العدوى الفيروسية (مثل فيروسات كوكساكي) من أكثر الأسباب شيوعاً لالتهاب التامور الذي ينتهي بتجمع السوائل.
- الأمراض السرطانية: انتشار الأورام من الرئة أو الثدي إلى غشاء التامور، أو الإصابة بسرطان الغدد الليمفاوية، يؤدي لإنتاج سوائل غزيرة.
- النوبات القلبية (احتفاء العضلة القلبية): يمكن أن يحدث التهاب التامور كاستجابة مناعية متأخرة بعد الجلطة القلبية، فيما يعرف بمتلازمة “دريسلر”.
- الفشل الكلوي المزمن: يؤدي ارتفاع مستويات اليوريا في الدم (Uremia) إلى تهيج غشاء التامور وإفراز كميات كبيرة من السوائل الالتهابية.
- إصابات الصدر المباشرة: الحوادث المرورية أو الجروح النافذة التي تسبب نزيفاً داخل كيس التامور تتطلب تدخلاً فورياً لسحب الدم.
- أمراض المناعة الذاتية: حالات مثل الذئبة الحمامية الجهازية (SLE) والتهاب المفاصل الروماتويدي قد تهاجم أنسجة القلب مسببة انصباباً مزمناً.
- قصور الغدة الدرقية: يؤدي الخمول الشديد في الغدة إلى تجمع سوائل غنية بالبروتين في تجاويف الجسم المختلفة، بما في ذلك حول القلب.
- الآثار الجانبية لبعض الأدوية: بعض العقاقير (مثل الهيدرالازين أو الفينيتوين) قد تحفز استجابة مناعية تؤدي لتجمع السوائل التامورية.
- بعد جراحات القلب المفتوح: قد يتجمع الدم أو السوائل المصلية في الفترة التي تلي العمليات الجراحية الكبرى، مما يستوجب المراقبة الدقيقة.
- العدوى البكتيرية أو الفطرية: وهي حالات أقل شيوعاً ولكنها أخطر، حيث يتكون قيح (Pus) داخل التامور يتطلب سحباً فورياً وغسيلاً للمكان.
متى تزور الطبيب؟
يجب عدم التهاون مع أي عرض يشير إلى مشاكل قلبية، وتوضح بوابة HAEAT الطبية أن التوقيت هو العامل الحاسم في نجاح عملية بزل التامور وتجنب الوفاة المفاجئة.
تعتبر حالات الاندحاس القلبي حالات طارئة تتطلب الاتصال بالإسعاف فوراً، بينما تتطلب الحالات المزمنة متابعة دقيقة مع استشاري جراحة القلب والصدر.
عند البالغين
يجب على البالغين طلب الرعاية الطبية الفورية إذا واجهوا ضيقاً مفاجئاً في التنفس لا يتحسن بالراحة، أو شعوراً بضغط هائل على القفص الصدري يمتد للفك أو الذراعين. كما أن الشعور بالدوار عند الوقوف أو ملاحظة تورم غير مفسر في الساقين مع اضطراب في ضربات القلب يستدعي إجراء فحوصات عاجلة لتقييم الحاجة لـ بزل التامور.
عند الأطفال
الأطفال قد لا يستطيعون التعبير عن آلام الصدر بدقة، لذا يجب مراقبة علامات مثل: الخمول الشديد، صعوبة الرضاعة أو الأكل، شحوب الجلد أو ازرقاق الشفاه، وسرعة التنفس الملحوظة. في حالات عيوب القلب الخلقية، تزداد احتمالية الحاجة إلى بزل التامور، لذا فإن أي تغير في نشاط الطفل المعتاد يجب أن يؤخذ على محمل الجد.
دور الذكاء الاصطناعي في التنبؤ المبكر بالاندحاس القلبي
تُشير الأبحاث الحديثة المنشورة في دوريات مثل The Lancet إلى أن خوارزميات الذكاء الاصطناعي أصبحت قادرة على تحليل بيانات تخطيط القلب (ECG) بدقة متناهية للتنبؤ بتراكم السوائل قبل وصولها لمرحلة الخطر. تساعد هذه التقنيات الأطباء في تحديد الوقت الأمثل لإجراء بزل التامور بدقة تفوق التقييم السريري التقليدي، مما يقلل من احتمالية حدوث صدمة قلبية مفاجئة للمريض.

عوامل الخطر للإصابة بـ بزل التامور
توجد فئات معينة من المرضى تكون أكثر عرضة لتطوير حالات تستدعي إجراء بزل التامور بشكل طارئ أو مجدول، وتشمل هذه الفئات:
- مرضى الأورام المتقدمة: خاصة المصابين بسرطان الرئة أو الثدي، حيث ينتشر الورم غالباً لغشاء القلب مسبباً ارتشاحات سوائل مستمرة.
- الخاضعون لجراحات القلب: المرضى الذين خضعوا لعمليات تبديل الصمامات أو مجازات الشرايين التاجية معرضون لخطر النزيف داخل التامور.
- مرضى الفشل الكلوي: الذين يعتمدون على الديلزة (الغسيل الكلوي) يواجهون مخاطر عالية للإصابة بالتهاب التامور اليوريمي وتراكم السوائل.
- المصابون بأمراض المناعة: مثل مرضى الذئبة الحمراء الذين يعانون من نوبات نشاط مناعي تهاجم الأغشية المصلية في الجسم.
- ضحايا الصدمات الجسدية: الأشخاص الذين تعرضوا لإصابات قوية في منطقة الصدر نتيجة حوادث السير أو السقوط من مرتفعات.
- المرضى الذين يتناولون مضادات التخثر: بجرعات غير منضبطة، مما قد يؤدي لنزيف تلقائي بطيء داخل الكيس المحيط بالقلب.
- المصابون بالعدوى الجهازية: مثل السل (Tuberculosis) أو الإيدز، حيث تضعف المناعة وتصبح الأغشية القلبية صيداً سهلاً للميكروبات.
- الخاضعون للعلاج الإشعاعي: توضح مدونة HAEAT الطبية أن التعريض المستمر لمنطقة الصدر للإشعاع قد يسبب تليفاً والتهاباً مزمناً في التامور.
مضاعفات بزل التامور
على الرغم من كونه إجراءً منقذاً، إلا أن بزل التامور يحمل بعض المخاطر التي يسعى الأطباء لتقليلها باستخدام التوجيه التصويري الدقيق:
- ثقب عضلة القلب: خطر نادر ولكنه خطير، حيث قد تلمس الإبرة جدار القلب وتسبب نزيفاً إضافياً أو تمزقاً في الأنسجة.
- اضطراب نظم القلب (Arrhythmias): قد يؤدي لمس الإبرة لسطح القلب إلى تحفيز نبضات غير منتظمة أو تسرع قلبي بطيني.
- استرواح الصدر (Pneumothorax): دخول الهواء إلى الفراغ المحيط بالرئتين في حال ثقب غشاء الجنب أثناء إدخال الإبرة عبر الصدر.
- إصابة الأعضاء المجاورة: قد تتعرض الكبد أو الشرايين التاجية أو الشريان الثديي الداخلي لإصابة مباشرة أثناء محاولة الوصول للتامور.
- العدوى (Infection): خطر دخول بكتيريا إلى تجويف القلب إذا لم يتم اتباع إجراءات التعقيم الصارمة أثناء عملية السحب.
- النزيف الوعائي: إصابة الأوعية الدموية في جدار الصدر، مما قد يسبب تجمعاً دموياً مؤلماً تحت الجلد أو في العضلات.
- رد الفعل التحسسي: تجاه المواد المخدرة الموضعية المستخدمة لتخدير منطقة الاختراق قبل البدء في بزل التامور الفعلي.
- تكرار تجمع السوائل: في بعض الحالات، قد يعود السائل للتراكم بسرعة إذا لم يتم علاج السبب الجذري للالتهاب الأصلي.

الوقاية من الحاجة إلى بزل التامور
تعتمد الوقاية من الحاجة لـ بزل التامور على الإدارة الفعالة للأمراض المزمنة ومنع حدوث مضاعفات التهاب أغشية القلب:
- السيطرة على الأمراض المناعية: الالتزام بالأدوية المثبطة للمناعة يمنع الهجمات الالتهابية التي تؤدي لتراكم السوائل التامورية بشكل مفاجئ.
- المتابعة الدورية لمرضى الكلى: الحرص على جلسات الغسيل الكلوي بانتظام يمنع ارتفاع اليوريا المسببة لتهيج غشاء التامور الحاد.
- العلاج المبكر للالتهابات: معالجة العدوى الفيروسية أو البكتيرية فور ظهور أعراضها يقلل من احتمالية انتشارها لتصيب أنسجة القلب المصلية.
- مراقبة الأدوية المميعة للدم: إجراء فحوصات (INR) بانتظام لضمان عدم وصول سيولة الدم لمستويات تشكل خطراً بحدوث نزيف تاموري.
- الرعاية بعد الجراحة: الالتزام ببروتوكولات التعافي بعد جراحات الصدر لضمان التصريف السليم لأي سوائل قد تتجمع حول العضلة القلبية.
- تجنب التدخين والكحول: لتقليل فرص الإصابة بأمراض الأوعية الدموية التي قد تضعف كفاءة القلب وتزيد من فرص الالتهاب.
- الفحص الدوري لمرضى السرطان: يشير موقع HAEAT الطبي إلى أهمية تصوير القلب بالأشعة الصوتية لمرضى الأورام لاكتشاف الانصباب في بدايته.
تشخيص بزل التامور
قبل اتخاذ القرار بإجراء بزل التامور، يخضع المريض لسلسلة من الفحوصات الدقيقة لتأكيد وجود السائل وتقدير حجمه وموقعه بدقة:
- تخطيط صدى القلب (Echocardiogram): هو المعيار الذهبي للتشخيص، حيث يظهر السائل بوضوح كمنطقة سوداء تحيط بالقلب وتضغط على حجراته.
- تخطيط كهرباء القلب (ECG): يظهر علامات مميزة مثل “التناوب الكهربائي” (Electrical Alternans)، حيث تتغير قوة الإشارات الكهربائية مع تأرجح القلب داخل السائل.
- الأشعة السينية للصدر (X-ray): قد تظهر تضخماً في ظل القلب، ليأخذ شكلاً يشبه “زجاجة الماء” نتيجة تمدد غشاء التامور بالسوائل.
- الأشعة المقطعية (CT Scan): توفر صوراً مقطعية مفصلة تساعد في تحديد طبيعة السائل (دم، قيح، أو مصل) وتكشف عن وجود أورام.
- الرنين المغناطيسي للقلب (Cardiac MRI): يستخدم في الحالات المعقدة لتقييم التهاب التامور المزمن واكتشاف التسمك في الأغشية المحيطة بالقلب بدقة متناهية.
- الفحص السريري (ثلاثية بيك): يبحث الطبيب عن انخفاض ضغط الدم، خفات أصوات القلب، وانتفاخ أوردة الرقبة كعلامات سريرية مؤكدة للاندحاس.
- تحاليل الدم المخبرية: تشمل سرعة الترسيب (ESR) والبروتين التفاعلي C (CRP) لتقييم شدة الالتهاب، بالإضافة لإنزيمات القلب لاستبعاد الجلطات.
علاج بزل التامور
يُعد بزل التامور بحد ذاته علاجاً طارئاً، ولكن الخطة العلاجية الشاملة في مجلة حياة الطبية تتضمن معالجة المسبب الرئيسي وضمان عدم تكرار الحالة.

وفقاً لـ Cleveland Clinic، فإن الدمج بين الإجراء الجراحي والبروتوكول الدوائي يرفع نسب الشفاء إلى أكثر من 95% في حالات الالتهاب غير السرطاني.
تغييرات نمط الحياة والرعاية المنزلية
بعد الخروج من المستشفى، يجب على المريض الالتزام براحة تامة لفترة يحددها الطبيب، مع تجنب الأنشطة البدنية الشاقة التي تزيد من الجهد القلبي. يُنصح باتباع نظام غذائي قليل الصوديوم لتقليل احتباس السوائل في الجسم، مع المراقبة اليومية للوزن وضغط الدم لاكتشاف أي بوادر لتراكم السوائل مجدداً.
الأدوية المصاحبة
تستخدم الأدوية لتقليل الالتهاب ومنع عودة الانصباب، وتختلف الجرعات والأنواع بناءً على الفئة العمرية للمريض:
- للبالغين: يتم وصف مضادات الالتهاب غير الستيروئيدية (مثل الإيبوبروفين) بجرعات عالية، مع إضافة دواء “كولشيسين” (Colchicine) لعدة أشهر لتقليل فرص الانتكاس.
- للأطفال: يتم الاعتماد بشكل أساسي على الأسبرين بجرعات محسوبة بدقة بناءً على الوزن، مع استخدام الستيرويدات (الكورتيزون) في حالات الأمراض المناعية الشديدة.
بزل التامور المتكرر: متى نلجأ إلى النافذة التامورية؟
في حال تكرار تجمع السوائل رغم إجراء بزل التامور لأكثر من مرتين، قد يلجأ الجراحون إلى عمل “نافذة تامورية” (Pericardial Window). هذا الإجراء يتضمن استئصال جزء صغير من غشاء التامور جراحياً للسماح للسوائل بالتصريف المستمر إلى تجويف الصدر أو البطن حيث يتم امتصاصها طبيعياً، مما يمنع حدوث الضغط القلبي مجدداً.
البروتوكولات الحديثة للعناية المركزة بعد سحب سوائل القلب
تتضمن الرعاية الحديثة بعد عملية بزل التامور استخدام أنظمة مراقبة هيموديناميكية متطورة داخل وحدة العناية المركزة لضمان استقرار ضغط الدم الوارد للقلب. يتم ترك قسطرة تصريف صغيرة مكان البزل لمدة 24 إلى 48 ساعة لضمان خروج السوائل المتبقية، مع إجراء أشعة صوتية دورية كل بضع ساعات للتأكد من عدم تجمع الدم المفاجئ.

الطب البديل وبزل التامور
لا يُعتبر الطب البديل بديلاً عن إجراء بزل التامور في الحالات الطارئة، ولكن يمكن لبعض الممارسات الطبيعية والأنظمة الغذائية أن تلعب دوراً مكملاً في تقليل الالتهاب ودعم استقرار الحالة بعد الإجراء:
- النظام الغذائي المضاد للالتهاب: التركيز على الأطعمة الغنية بالأوميغا-3 مثل بذور الكتان والجوز، والتي أثبتت دراسات في Cochrane قدرتها على دعم الأغشية المصلية.
- الكركمين (Turmeric): يحتوي الكركم على خصائص مضادة للالتهاب قوية قد تساعد في تقليل فرصة عودة التهاب التامور، بشرط استشارة الطبيب لتجنب تعارضه مع المميعات.
- تقنيات تقليل التوتر: مثل التأمل الموجه والتنفس العميق، والتي تساعد في خفض ضغط الدم وتقليل الجهد الواقع على عضلة القلب أثناء فترة التعافي.
- مستخلص الثوم: يُعرف بفوائده في تحسين الدورة الدموية ودعم صحة جدران الشرايين، مما يقلل من الضغط الوريدي المؤثر على التامور.
- الزنجبيل: يعمل كمضاد حيوي طبيعي ومسكن للآلام المصلية، ويمكن استهلاكه بانتظام لدعم الجهاز المناعي في مواجهة الفيروسات المسببة للانصباب.
- شاي الهندباء: يُستخدم في الطب الشعبي كمدر طبيعي للبول، مما قد يساعد بشكل طفيف في منع احتباس السوائل العام في الجسم.
- تجنب الملح الزائد: القاعدة الذهبية في موقع HAEAT الطبي هي تقليل الصوديوم للحد الأدنى لمنع تراكم السوائل حول القلب والرئتين.
الاستعداد لموعدك مع الطبيب
يتطلب التحضير لعملية بزل التامور دقة عالية لضمان سلامة الإجراء، حيث يقوم الفريق الطبي بمراجعة التاريخ المرضي الشامل للمريض قبل البدء.
توضح مدونة حياة الطبية أن الاستعداد الجيد يقلل من القلق ويساعد المريض على فهم الخطوات المتوقعة، مما يرفع من معدلات نجاح العملية.
ماذا تفعل؟
يجب عليك إبلاغ الطبيب بكل الأدوية التي تتناولها، خاصة مسيلات الدم مثل الوارفارين أو الأسبرين، حيث قد يطلب منك التوقف عنها مؤقتاً. كما يجب الصيام عن الطعام والشراب لمدة 6 ساعات على الأقل قبل الإجراء المجدول، والحرص على إحضار كافة الفحوصات والأشعة السابقة الخاصة بالقلب.
ماذا تتوقع من طبيبك؟
سيقوم الطبيب بشرح تفاصيل عملية بزل التامور والمخاطر المحتملة، وسيقوم بفحص منطقة الصدر سريرياً. سيتم تركيب خط وريدي (IV) لإعطاء السوائل والأدوية المهدئة، كما سيتم مراقبة علاماتك الحيوية (الضغط، النبض، الأكسجين) بشكل مستمر طوال فترة الإجراء.
المحاكاة الافتراضية وتثقيف المريض الرقمي قبل الإجراء
تستخدم بعض المراكز المتقدمة الآن تقنيات الواقع الافتراضي (VR) لعرض محاكاة لعملية بزل التامور للمريض قبل إجرائها. يساعد هذا التثقيف الرقمي في إزالة الرهبة من الإبرة الطويلة وتوضيح كيف يتحرك السائل بعيداً عن القلب، مما يؤدي إلى تعاون أفضل من المريض وتقليل الحاجة للتخدير العام.
مراحل الشفاء من بزل التامور
تمر عملية التعافي من بزل التامور بعدة مراحل دقيقة لضمان استعادة القلب لوظيفته الكاملة دون حدوث انتكاسات:
- المرحلة الأولى (أول 24 ساعة): البقاء تحت المراقبة اللصيقة في العناية المركزة أو وحدة القلب، مع مراقبة كمية السوائل الخارجة من القسطرة التامرية.
- المرحلة الثانية (2-3 أيام): يتم إجراء تخطيط صدى القلب للتأكد من عدم تجمع السوائل مجدداً، وإذا كانت الأمور مستقرة، يتم إزالة القسطرة.
- المرحلة الثالثة (الأسبوع الأول): العودة للمنزل مع تقييد الحركة، والالتزام بالأدوية المضادة للالتهاب لمنع تهيج غشاء التامور مرة أخرى.
- المرحلة الرابعة (الأسبوع الثاني إلى الرابع): زيادة النشاط البدني تدريجياً، وإجراء فحوصات مخبرية لمراقبة دلالات الالتهاب (CRP) في الدم.
- المرحلة الخامسة (المتابعة طويلة الأمد): إجراء فحص دوري كل 3-6 أشهر للتأكد من بقاء التامور خالياً من السوائل المفرطة، خاصة في الحالات المزمنة.
الأنواع الشائعة لبزل التامور
يُصنف إجراء بزل التامور إلى نوعين رئيسيين بناءً على الحالة السريرية للمريض ودرجة الاستعجال:
- البزل الطارئ (Emergency): يُجرى فوراً عند حدوث الاندحاس القلبي الحاد لإنقاذ حياة المريض، وغالباً ما يتم في غرفة الطوارئ أو العناية المركزة.
- البزل الاختياري (Elective): يتم ترتيبه مسبقاً لأغراض تشخيصية عندما يكون كمية السائل معتدلة ولا تسبب ضغطاً حرجاً على القلب حالاً.
- البزل الموجه بالسونار: وهو النوع الأكثر أماناً واستخداماً، حيث يتم استخدام الأشعة فوق الصوتية لتحديد المسار الأدق للإبرة.
- البزل الموجه بالقسطرة: يتم إجراؤه في مختبر قسطرة القلب (Cath Lab) تحت توجيه الأشعة السينية للتأكد من وضعية القسطرة التصريفية.
- البزل الجراحي (النافذة): يُعتبر إجراءً أكثر شمولاً حيث يتم فتح فتحة دائمة في الغشاء، ويُستخدم في حالات الانصباب المتكرر أو الخبيث.
تحليل السائل التاموري: ماذا تخبرنا النتائج المخبرية عن صحتك؟
بمجرد سحب السائل أثناء عملية بزل التامور، يتم إرساله فوراً للمختبر لتحليله، حيث توفر النتائج دليلاً قاطعاً على المسبب:
- تحليل البروتين والـ LDH: يساعد في التمييز بين السائل “الرشحي” (الناتج عن فشل القلب) والسائل “النضحي” (الناتج عن الالتهاب أو السرطان).
- الفحص الخلوي (Cytology): البحث عن خلايا سرطانية لتأكيد ما إذا كان الانصباب ناتجاً عن نقائل ورمية في غشاء القلب.
- الزراعة الجرثومية (Culture): للكشف عن وجود بكتيريا أو فطريات، مما يحدد نوع المضاد الحيوي المناسب للعلاج.
- فحص الـ PCR للسل: في المناطق التي ينتشر فيها مرض السل، يُعد هذا الفحص ضرورياً لأن التهاب التامور السلي يتطلب علاجاً طويلاً وخاصاً.
- تعداد كرات الدم البيضاء: الارتفاع الكبير يشير إلى عدوى بكتيرية حادة، بينما الارتفاع الطفيف قد يشير إلى التهاب فيروسي أو مناعي.
الابتكارات التكنولوجية في تقنيات بزل التامور الموجه بالسونار
شهدت تقنيات بزل التامور قفزة نوعية بفضل دمج التكنولوجيا الرقمية مع الأدوات الجراحية التقليدية:
تسمح أجهزة السونار الحديثة ذات الدقة المتناهية (High-Definition Ultrasound) للأطباء برؤية طبقات غشاء التامور بوضوح لا يتعدى المليمترات. كما ظهرت “الإبر الذكية” المزودة بمستشعرات ضغط تنبه الطبيب فور دخولها إلى تجويف التامور وقبل لمسها لعضلة القلب، مما قلل من نسبة المضاعفات بنسبة تصل إلى 40% وفقاً لإحصائيات JAMA.
التأثير النفسي وإدارة القلق قبل وبعد إجراء بزل التامور
يُعد القلب مركزاً للعواطف في وعي المريض، لذا فإن أي إجراء يمسه مثل بزل التامور يسبب قلقاً وجودياً حاداً.
يشير الأخصائيون في مدونة حياة الطبية إلى أهمية الدعم النفسي؛ حيث يعاني الكثير من المرضى من “رهاب الإجراءات القلبية”. لذا يُنصح بممارسة تمارين الاسترخاء قبل العملية، والتحدث مع ناجين خضعوا لنفس الإجراء لتبديد المخاوف المتعلقة بالألم أو احتمالية الوفاة، والتي تكون ضئيلة جداً في المراكز المتخصصة.
التوقعات طويلة المدى ونوعية الحياة بعد بزل التامور
تعتمد جودة الحياة بعد بزل التامور بشكل أساسي على المرض الكامن الذي تسبب في تجمع السوائل:
في حالات الالتهاب الفيروسي البسيط، يعود المرضى لممارسة حياتهم الطبيعية والرياضة في غضون أسابيع قليلة. أما في الحالات المرتبطة بالأورام أو الفشل الكلوي، فإن بزل التامور يوفر راحة فورية من الأعراض ويحسن القدرة على التنفس والحركة، لكنه يتطلب متابعة مستمرة لمنع الانتكاس. تشير التقارير إلى أن معظم المرضى يشعرون بتحسن فوري وملموس في طاقتهم الجسدية بمجرد سحب السوائل.
خرافات شائعة حول بزل التامور
- خرافة:بزل التامور هو عملية قلب مفتوح.
- الحقيقة: هو إجراء بسيط (Minimally Invasive) يتم عبر إبرة وقسطرة ولا يتطلب فتح عظمة القص.
- خرافة: العملية مؤلمة جداً ولا يمكن تحملها.
- الحقيقة: يتم استخدام تخدير موضعي فعال جداً، ومعظم المرضى يشعرون فقط بضغط بسيط أو وخزة خفيفة.
- خرافة: بمجرد سحب السائل، لن يعود مرة أخرى أبداً.
- الحقيقة: السائل قد يعود إذا لم يتم علاج السبب الرئيسي (مثل السرطان أو الذئبة) بشكل فعال.
- خرافة: الإبرة قد تثقب القلب وتؤدي لوفاة فورية.
- الحقيقة: مع استخدام توجيه السونار، أصبح خطر إصابة القلب نادراً جداً ويتم التعامل معه طبياً بسرعة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- لا تتجاهل “ثقل الصدر”: إذا شعرت بصعوبة في التنفس تزداد عند الاستلقاء، فهذا إنذار مبكر يستدعي فحص القلب فوراً.
- وضعية الجلوس المنقذة: إذا شعرت بضيق تنفس تاموري، اجلس ومل بجذعك للأمام؛ هذه الوضعية تقلل الضغط ميكانيكياً حتى وصول الإسعاف.
- سجل كمية السوائل: إذا خرجت من المستشفى بقسطرة، سجل بدقة كمية ولون السوائل يومياً، وأبلغ الطبيب فوراً إذا تحول اللون للأحمر القاني.
- التزم بالكولشيسين: حتى لو شعرت بتحسن، استمر في تناول أدوية التهاب التامور للمدة الكاملة لمنع “الالتهاب المرتد”.
- الهدوء النفسي: القلق يرفع ضربات القلب، مما يزيد الجهد على العضلة؛ ثق بالفريق الطبي واتبع تعليمات التنفس الهادئ.

أسئلة شائعة
هل يمكنني القيادة بعد إجراء بزل التامور؟
لا، يُمنع القيادة لمدة 48 ساعة على الأقل بعد الإجراء بسبب استخدام المهدئات والحاجة للتأكد من استقرار الدورة الدموية.
كم تستغرق عملية بزل التامور؟
تستغرق العملية الفعلية ما بين 20 إلى 60 دقيقة، اعتماداً على سهولة الوصول للسائل وحجمه.
هل يغطي التأمين الصحي تكلفة هذا الإجراء؟
نعم، يُعتبر بزل التامور إجراءً طبياً ضرورياً ومنقذاً للحياة وتغطيه معظم شركات التأمين الصحي تحت بند الجراحات الصغرى أو الإجراءات القلبية.
الخاتمة
يمثل بزل التامور جسراً للنجاة لمرضى القلب الذين يعانون من تراكم السوائل الخطير. من خلال الجمع بين المهارة الطبية والتقنيات الحديثة، أصبح هذا الإجراء آمناً وفعالاً بشكل كبير. تذكر دائماً أن الوعي بالأعراض والتشخيص المبكر هما مفتاح الحفاظ على نبض قلبك سليماً وقوياً. نحن في موقع حياة الطبي نتمنى لكم دائماً دوام الصحة والعافية.
أقرأ أيضاً:
- تقنية ميكروبليدنج
- عمليات شفط الدهون والتجميل في تركيا
- بضع القص
- علاج الرجفان الأذيني
- عملية مجازة الشريان التاجي