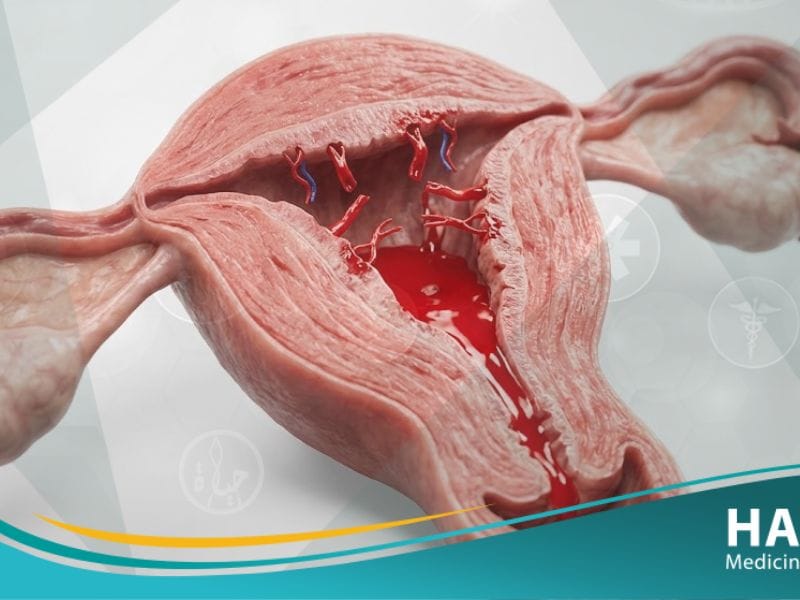
يعد نزيف ما بعد الولادة (Postpartum hemorrhage) أحد أخطر المضاعفات الطبية الطارئة التي تواجه الأمهات فوراً بعد وضع المولود مباشرة في غرف العمليات أو غرف التوليد.
ويعرف نزيف ما بعد الولادة بفقدان كمية كبيرة من الدم بشكل مفرط، مما يهدد سلامة الوظائف الحيوية للأم ويستدعي تدخلاً إسعافياً مكثفاً وسريعاً من الطاقم الطبي المشرف.
وتحديداً، تسعى هذه المقالة التفصيلية المقدمة من موقع حياة الطبي إلى تقديم دليل علمي رصين وعميق يتناول آليات التدبير العاجل للسيطرة على هذا العارض الطبي الحرِج وإنقاذ حياة الوالدات.
وبناءً على ذلك، فإن فهم المؤشرات الجسدية الأولية يسهم بشكل جذري في تقليل معدلات المراضة الناتجة عن النزف النفاسي الحاد والمفاجئ وتفادي عواقبه الوخيمة على المدى الطويل.
ما هو نزيف ما بعد الولادة؟
يُعرّف نزيف ما بعد الولادة طبياً بأنه فقدان كمية من الدم تزيد عن 500 مل بعد الولادة المهبلية الطبيعية، أو تجاوز الفقد لـ 1000 مل بعد الجراحة القيصرية.
ويحدث نزيف ما بعد الولادة غالباً خلال الأربع والعشرين ساعة الأولى التي تلي خروج الجنين وانفصال المشيمة من بطانة الرحم، ويصنف حينها بالنزف الأولي الغزير.
(وفقاً لـ منظمة الصحة العالمية، فإن هذا التدفق الدموي المفرط يمثل السبب الرئيسي الأول لوفيات الأمهات في جميع أنحاء العالم، لا سيما في البيئات المفتقرة للتجهيزات الجراحية).
ومن ناحية أخرى، يتطلب تشخيص هذه الحالة تقييماً فيزيائياً فورياً لعلامات الصدمة الجسدية، مع البدء المباشر في بروتوكول الإنعاش الحجمي لتعويض السوائل المفقودة من الدورة الدموية للأم.
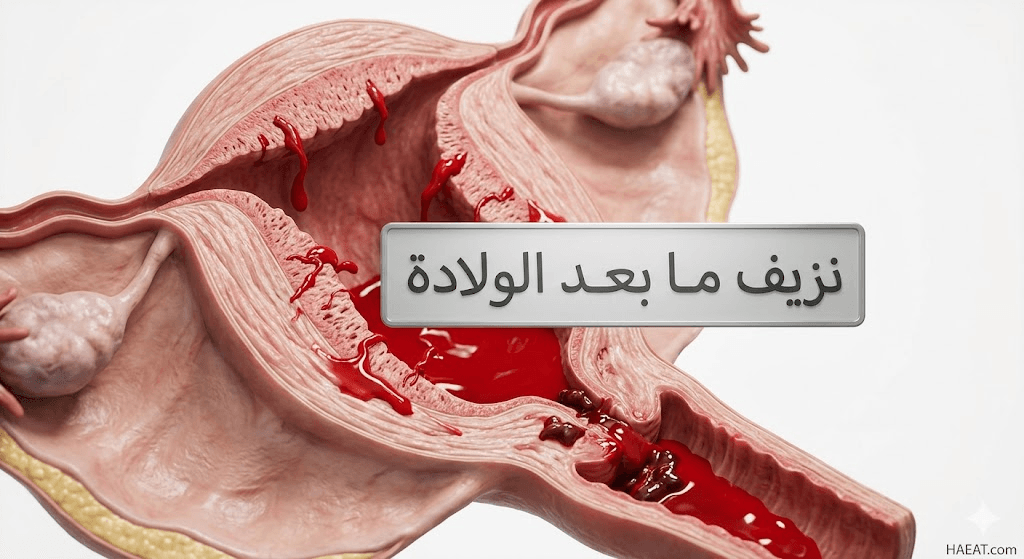
أعراض نزيف ما بعد الولادة
تتمثل أعراض نزيف ما بعد الولادة في الفقدان المرئي الغزير وغير المسيطر عليه للدم عبر القناة المهبلية، مترافقاً مع علامات سريرية صريحة تشير لبدء حدوث الصدمة الوعائية ونقص الحجم الحاد في الأنسجة الحيوية:
- النزيف المهبلي المتدفق المستمر: خروج كميات كبيرة متواصلة من الدم الأحمر القاني الذي لا يتوقف أو يتراجع بالرغم من استخدام الرفائد الطبية المعتمدة في الفترة التي تلي الولادة.
- الهبوط الحاد في مستويات ضغط الدم: تراجع مفاجئ وقاسٍ في قراءات الضغط الانقباضي والانبساطي، وهو مؤشر متقدم على عجز الجسم عن تعويض النقص الحاصل في السائل الوعائي.
- التسارع الشديد في نبضات القلب: استجابة تعويضية سريعة من عضلة القلب عبر زيادة معدل الضربات (تجاوز 100 نبضة في الدقيقة) لضمان استمرار تروية الأعضاء الحيوية كالدماغ والكلى.
- شحوب البشرة وبرودة الأطراف الصاعقة: فقدان الجلد للونه الطبيعي المائل للوردي، وتحوله إلى اللون الشاحب أو الرمادي مع برودة ورطوبة ملحوظة في اليدين والقدمين نتيجة لضعف التروية المحيطية.
- الدوخة الشديدة وغباش الرؤية المتزايد: شعور الأم بالدوار الحاد وعدم القدرة على الاتزان عند محاولة رفع الرأس، مترافقاً مع زغللة في العينين ناتجة عن انخفاض التدفق الدموي الدماغي.
- ارتخاء وتوسع عضلة الرحم (الرحم الرخو): غياب الانقباض الطبيعي للرحم عند الجس الخارجي لمنطقة البطن فوق العانة، حيث يظهر الرحم طرياً، كبيراً، وممتداً مثل الإسفنجة بدلاً من كونه صلباً كالعقدة.
- القلق الشديد والاضطراب النفسي المفاجئ: شعور الأم بضيق تنفس حاد وهلع غير مبرر، وهي علامة عصبية حيوية تعكس نقص الأكسجة النسيجية في خلايا القشور المخية العليا.
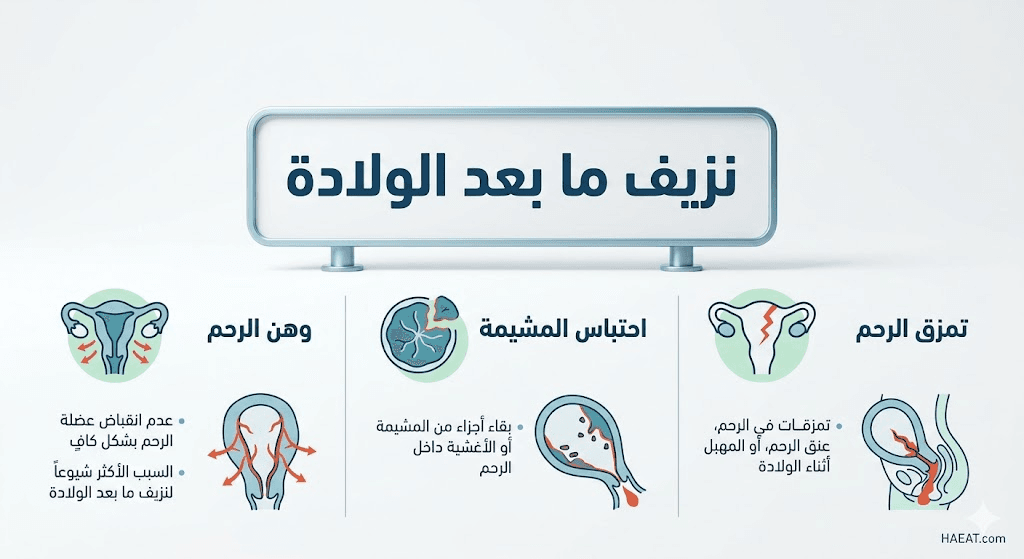
أسباب نزيف ما بعد الولادة
تعود أسباب نزيف ما بعد الولادة إلى أربعة اعتلالات وظيفية وتشريحية رئيسية تُعرف في المراجع الطبية العالمية بالقاعدة الذهبية (4Ts)، وتضم وهن عضلة الرحم، وبقايا المشيمة، والتمزقات، واضطرابات التخثر:
- وهن عضلة الرحم (Uterine Atony): غياب القدرة العضلية للرحم على الانقباض التام لغلق الأوعية الدموية المفتوحة بعد انفصال المشيمة، وهو المسؤول الأول عن النزف بنسبة تتجاوز 80% من الحالات السريرية.
- احتباس الأنسجة والأغشية المشيمية (Retained Placenta): بقاء أجزاء صغيرة أو فصوص كاملة من المشيمة ملتصقة بجدار الرحم الداخلي، مما يعيق الألياف العضلية عن الإغلاق الميكانيكي للأوعية الدموية النزفية.
- تمزقات القناة التناسلية (Trauma): حدوث شقوق أو تمزقات عميقة وغير مشخصة في عنق الرحم، أو جدران المهبل، أو منطقة العجان نتيجة للولادة السريعة جداً أو الاستخدام العنيف للملاقط الجراحية.
- اعتلالات منظومة تخثر الدم (Thrombin): وجود خلل مسبق أو مكتسب في شلال التجلط الطبيعي للأم، مثل نقص الصفيحات الدموية، أو مرض فون فيلبراند، أو التخثر المنتثر داخل الأوعية (DIC).
- انقلاب الرحم إلى الخارج (Uterine Inversion): عارض جراحي نادر وخطير يحدث عند تحرك قاع الرحم من مكانه وانقلابه داخلياً ليبرز عبر عنق الرحم نتيجة للسحب الخاطئ أو القوي للحبل السري قبل انفصال المشيمة تلقائياً.
- انفجار أو تمزق جدار الرحم (Uterine Rupture): انفتاح خطير في الألياف العضلية للرحم، وغالباً ما يحدث عند الأمهات ذوات السوابق في العمليات القيصرية، أو نتيجة الاستخدام المكثف وغير المنضبط لهرمونات الطلق الاصطناعي.
- التمدد المفرط والزائد للرحم (Overdistension): إجهاد الألياف العضلية بشكل يفوق طاقتها الانقباضية الطبيعية، ويحدث هذا تحديداً في حالات الحمل بالتوائم المتعددة، أو استسقاء السائل الأمنيوسي، أو ولادة جنين ذي وزن ضخم.
متى تزور الطبيب؟
يتطلب ظهور علامات الفقدان الدموي المفرط في الفترة التي تلي الولادة مباشرة أو خلال أسابيع النفاس مراجعة طارئة ودون إبطاء للفريق الطبي، حيث تفصل مدونة HAEAT الطبية مؤشرات التدخل العاجل كالتالي:
البالغون
يجب على الأم البالغة طلب الرعاية الطبية الفورية والتوجه لأقرب مستشفى إذا لاحظت بلل رفادة صحية واحدة بالكامل أو أكثر خلال ساعة واحدة، أو عند خروج جلطات دموية متخثرة تزيد في حجمها عن حجم كرة الغولف. وتحديداً، يستدعي النزف النفاسي المصحوب بدوار حاد، أو تسارع مفاجئ في معدل الأنفاس، أو تشوش كامل في الرؤية، أو آلام وبيلية ومستمرة في الحوض والبطن تدخل الفريق الجراحي بشكل إسعافي لمنع الدخول في مرحلة الصدمة غير الراجعة نتاج نقص الحجم.
الأطفال
بالرغم من أن النزف يصيب الأم بالدرجة الأولى، إلا أن التأثير غير المباشر على الأطفال حديثي الولادة يستوجب تقييماً عاجلاً إذا عانى الجنين من نقص الأكسجين الطارئ أثناء المخاض الطويل المرتبط بالنزف الميكانيكي. وبناءً على ذلك، يجب عرض الوليد على أخصائي طب الأطفال فوراً في حال ظهور علامات الخمول الشديد، أو زرقان الأطراف والشفاه، أو ضعف القدرة على الرضاعة والبلع، وهي مؤشرات تعكس تراجع التروية الدوران المشيمية قبل الولادة.
مؤشرات الإنذار المبكر في المنزل للتنبؤ بنزيف ما بعد الولادة المتأخر
تتعدد المؤشرات السريرية الصامتة التي تنبئ بحدوث النزف النفاسي الثانوي المتأخر (الذي يظهر بعد 24 ساعة وحتى 12 أسبوعاً من الولادة)، ومن أبرز هذه العلامات التحذيرية التي تستوجب الفحص الفوري:
- الارتفاع المفاجئ في حرارة الجسم: تجاوز درجة حرارة الأم لـ 38 درجة مئوية، مما يرجح إصابة بطانة الرحم بعدوى ميكروبية شديدة تحفز الأوعية على النزف مجدداً.
- عودة لون الإفرازات للأحمر القاني: تحول دفق الإفرازات النفاسية (اللوشيا) إلى اللون الأحمر الساطع فجأة بعد أن تحسن ولانَ لونها إلى الوردي أو البني.
- الرائحة الكريهة والنفاذة للدم: انبعاث روائح غير طبيعية من الدم المهبلي، وهو دليل قطعي على وجود بقايا مشيمية منسية تعرضت للتعفن والتحلل الجرثومي داخل الرحم.
- الألم المغصي الحوضي المستمر: شعور الوالدة بتقلصات شبيهة بآلام المخاض أو مغص حاد أسفل البطن لا يستجيب للمسكنات، مما يدل على محاولة الرحم لطرد خثرات محتبسة.
- التورم والتحجر النابض في العجان: زيادة الانتفاخ والوجع في منطقة شق العجان الجراحي، مما يشير لتشكل تجمع دموي خفي (Hematoma) يتسع ببطء تحت الأنسجة.
عوامل خطر الإصابة بـ نزيف ما بعد الولادة
تشتمل عوامل الخطر الإصابة بـ نزيف ما بعد الولادة على مجموعة من المحددات السريرية والتاريخية للأم، والتي ترفع من احتمالية حدوث اعتلالات التخثر أو فشل الرحم في الانقباض بعد وضع الجنين:
- وجود تاريخ مرضي سابق للنزف النفاسي: ترتفع احتمالية تكرار الإصابة بشكل حاد لدى الأمهات اللواتي عانين من التدفق الدموي المفرط في ولاداتهن السابقة نتيجة لطبيعة تكوين الأنسجة لديهن.
- المخاض المطول والطلق المستمر: استمرار آلام الولادة والمخاض لفترات زمنية طويلة تتجاوز العشرين ساعة يؤدي إلى إنهاك كامل للخلايا العضلية الرحمية وعجزها الكلي عن الانقباض اللاحق وتحديداً.
- المشيمة المزاحة أو الملتصقة (Placenta Previa/Accreta): انغراس ألياف الكوريون والمشيمة في الجزء السفلي من جدار الرحم أو تغلغلها العميق داخل البطانة العضلية يمنع الأوعية من الانغلاق الطبيعي بعد الانفصال.
- الحمل المتعدد وتمدد الألياف العضلية: حمل الأم لتوأمين أو أكثر، أو زيادة حجم السائل الأمنيوسي بشكل يفوق المعدلات الطبيعية، مما يسبب تمدداً فيزيائياً مرخياً لعضلة الرحم.
- الإصابة بمقدمات الارتعاج (Preeclampsia): متلازمة ارتفاع ضغط الدم الشرياني المترافق مع زلال البول خلال فترة الحمل تؤثر سلباً على مرونة الجدران الوعائية وآليات التخثر الطبيعية للأم.
- الاستخدام المفرط للأدوية المرخية أثناء المخاض: حقن جرعات عالية من كبريتات المغنيسيوم لعلاج التشنج الحملي، أو الإفراط في هرمون الأوكسيتوسين الصناعي يتسبب في شلل مؤقت لتقلصات الرحم بعد الولادة.
- السمنة المفرطة وارتفاع مؤشر كتلة الجسم: ترتبط السمنة لدى الحوامل إحصائياً (وفقاً لتقارير مراكز السيطرة على الأمراض والوقاية منها – CDC) بزيادة معدلات وهن الرحم وصعوبة التدبير الجراحي السريع للنزف الحاد.
- تقدم عمر الأم عند الحمل: تجاوز الحامل لعمر 35 عاماً يزيد من فرص حدوث المشاكل الوعائية والمشيمية أثناء المخاض، ويعيق عملية التئام الأوعية المفتوحة فوراً وبناءً على ذلك.
مضاعفات نزيف ما بعد الولادة
تتضمن مضاعفات نزيف ما بعد الولادة تدهوراً سريعاً وخطيراً في الحالة الهيموديناميكية والفيزيولوجية العامة للأم، مما قد يسفر عن قصور متعدد في وظائف الأعضاء الحيوية للجسم عند غياب الإنعاش الفوري:
- صدمة نقص حجم الدم (Hypovolemic Shock): انهيار التروية الدموية العامة نتيجة الفقد المتسارع للسوائل والدم، مما يعطل تزويد الأنسجة بالأكسجين ويتسبب في هبوط وظائف الدماغ والقلب.
- متلازمة شيهان النخامية (Sheehan’s Syndrome): حدوث قصور أو تموت تخثري في خلايا الغدة النخامية بالدماغ نتيجة لنقص الأكسجة الحاد أثناء النزف، مما يعطل إفراز الهرمونات الحيوية مستقبلاً ومن ناحية أخرى.
- الفشل الكلوي الحاد (Acute Kidney Injury): تراجع مفاجئ وقاسٍ في وظائف تصفية الكلى نتيجة لانخفاض تدفق الدم الشرياني المغذي لها، مما قد يستدعي اللجوء لجلسات غسيل كلوية مؤقتة.
- التخثر المنتثر داخل الأوعية (DIC): استهلاك مستنزف لكافة عوامل التجلط والصفيحات الدموية في الدورة الدموية، مما يؤدي لنزيف صاعق ومتزامن من كافة الأوعية والشقوق الجراحية في الجسم.
- الاستئصال الطارئ للرحم (Hysterectomy): لجوء الفريق الجراحي لإزالة الرحم كاملاً كخيار أخير ووحيد لإنقاذ حياة الأم عند فشل كافة الوسائل الدوائية والميكانيكية في كبح التدفق الدموي.
- فقر الدم الحاد والأنيميا الشديدة المستدامة: تراجع شديد في مخزون الحديد وقيم الهيموغلوبين يتطلب عمليات نقل دم وبلازما متكررة، مما يعيق تعافي الأم بعد الولادة ويسبب الإجهاد العضلي المزمن.
- فشل أو تأخر إدرار حليب الثدي: تأثر إنتاج وتدفق هرمون البرولاكتين بسبب قصور التروية النخامية، مما يحرم الوليد من فرص الرضاعة الطبيعية المبكرة والاستفادة من لبأ الأم وتحديداً.
الوقاية من نزيف ما بعد الولادة
تعتمد الوقاية من نزيف ما بعد الولادة على التطبيق الصارم لبروتوكولات التدبير النشط للمرحلة الثالثة من المخاض في غرف التوليد، والتي تهدف ميكانيكياً وكيميائياً إلى تسريع انقباض الأوعية الرحمية:
- الإدارة النشطة للمرحلة الثالثة من المخاض (AMTSL): تطبيق الخطوات التوجيهية العالمية فور خروج كتف الجنين لتقليص زمن انفصال المشيمة ومنع تجمع الدم خلفها.
- إعطاء مقبضات الرحم الوقائية الفورية: حقن هرمون الأوكسيتوسين وريدياً أو عضلياً مباشرة بعد خروج المولود لتحفيز الألياف العضلية على التقلص الإغلاقي السريع للأوعية النازفة.
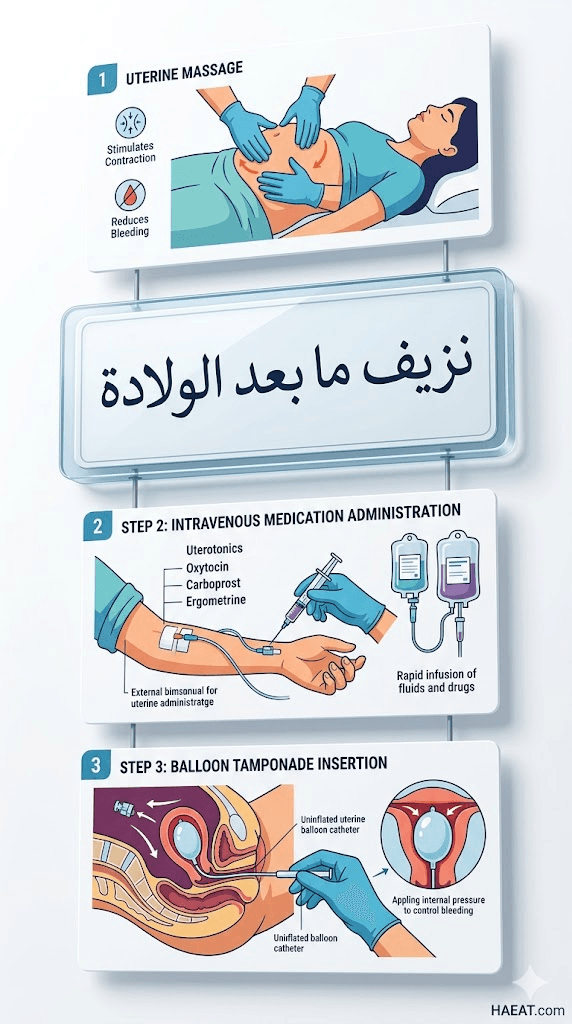
- التدليك المستمر لقاع الرحم (Uterine Massage): إجراء مساج خارجي دوري لمنطقة البطن فوق العانة من قبل الطاقم التمريضي للتأكد من بقاء الرحم متقبضاً وصلباً كالحجر.
- السحب المنضبط والمدروس للحبل السري (CCT): تجنب الشد العنيف أو العشوائي للحبل السري لمنع تمزق الغشاء المشيمي أو حدوث انقلاب الرحم، والانتظار حتى تبرز علامات الانفصال التلقائي وبناءً على ذلك.
- علاج فقر الدم وتدني مخزون الحديد أثناء الحمل: رفع مستويات الهيموغلوبين خلال الثلثين الثاني والثالث من الحمل لزيادة قدرة الجسم الفيزيولوجية على تحمل أي فقدان دموي محتمل أثناء الوضع.
- التخطيط الاستباقي في حالات الخطورة العالية: توفير وحدات دم متطابقة وبلازما طازجة مجمدة، وتجهيز فريق جراحي متكامل قبل إدخال الأمهات ذوات التاريخ المرضي بالنزف إلى غرف العمليات.
تشخيص نزيف ما بعد الولادة
يرتكز التشخيص المبكر لـ نزيف ما بعد الولادة على التقييم الكمي الدقيق والمستمر لحجم السوائل المفقودة، مترافقاً مع الفحص الفيزيائي المباشر لسلامة الأعضاء التناسلية والمؤشرات المخبرية:
- التقدير الكمي لفقدان الدم (QBL): استخدام أكياس تجميع مدرجة ووزن الرفائد الطبية الملوثة بالدم بشكل دقيق بدلاً من الاعتماد على التقدير البصري التقريبي الذي يخطئ غالباً في تقدير الحجم الحقيقي للنزف.
- الفحص السريري اليدوي لقوام الرحم: جس بطن الأم لتقييم مدى صلابة وانقباض العضلة الرحمية، وتحديد ما إذا كان هناك وهن أو تمدد مفرط يمنع انغلاق الأوعية المتضررة ومن ناحية أخرى.
- فحص وتأمل القناة التناسلية بالمواسع الطبي: فحص المهبل وعنق الرحم بدقة تحت إضاءة جيدة للتأكد من خلو الأنسجة من التمزقات الشريانية أو الأوردة المفتوحة التي تتطلب خياطة جراحية فورية.
- التحاليل المخبرية الشاملة لدم الأم: إجراء فحص العد الدموي الشامل (CBC)، وزمن البروثرومبين (PT)، وزمن الثرومبوبلاستين الجزئي (PTT)، ومستويات الفيبرينوجين لتحديد كفاءة عوامل التجلط.
- التصوير العاجل بالموجات فوق الصوتية (Ultrasound): استخدام السونار بجانب السرير للكشف الفوري عن وجود أي بقايا مشيمية محتبسة في التجويف الرحمي أو تجمعات دموية خفية في الحوض وتحديداً.
علاج نزيف ما بعد الولادة
يشمل علاج نزيف ما بعد الولادة تفعيل بروتوكول طوارئ متكامل متعدد الخطوات، يهدف إلى إنعاش الدورة الدموية للأم بالتوازي مع السيطرة الميكانيكية والدوائية على مصدر النزف الوعائي.
تغييرات نمط الحياة والعلاجات المنزلية
نظراً لكون هذه الحالة تمثل حالة طوارئ طبية حادة تحدث حصرياً داخل المنشآت الصحية، فلا توجد علاجات منزلية مباشرة لها. ومع ذلك، تركز توصيات مجلة حياة الطبية على الرعاية الفيزيائية اللاحقة ونمط الحياة بعد الاستقرار، مثل الراحة السريرية المطلقة لتجنب الإجهاد الوعائي، وتجنب رفع الأشياء الثقيلة لمنع الضغط على منطقة الحوض، وتناول الأغذية الغنية بالبروتينات وفيتامين سي لتسريع التئام الجروح والتمزقات التناسلية الناتجة عن المخاض الشديد.
العلاجات الدوائية
تعتبر الأدوية حجر الزاوية في تدبير النزف النفاسي الحاد، ويهدف استخدامها بشكل أساسي إلى تحفيز الخلايا العضلية المتعبة على التقلص السريع لإغلاق المنافذ الوعائية المفتوحة.
البالغون
تتضمن الخيارات الدوائية المعتمدة للأمهات البالغات خطوطاً علاجية متسلسلة ومتكاملة لضمان الاستجابة السريعة:
- الأوكسيتوسين (Oxytocin): الخط الأول والأساسي ويُعطى عبر التسريب الوريدي المستمر لتحفيز الانقباضات الرحمية المتوازنة.
- الكارببروست (Carboprost): من مشتقات البروستاجلاندين، يُحقن عضلياً بشكل مباشر وله فاعلية كبرى، مع الحذر عند مريضات الربو وتحديداً.
- الميزوبروستول (Misoprostol): أقراص تُعطى بجرعات عالية عن طريق المستقيم أو تحت اللسان، وتتميز بسرعة امتصاصها وسهولة تخزينها في حالات الطوارئ.
- الميثيليرغومترين (Methylergometrine): قلويد قوي يعمل على إحداث انقباض مستمر ومستدام في عضلة الرحم، ويُمنع تماماً عند الأمهات اللواتي يعانين من ارتفاع ضغط الدم أو تسمم الحمل.
- حمض الترانيكساميك (Tranexamic Acid): دواء مضاد لانحلال الفيبرين، يُعطى وريدياً خلال الساعات الثلاث الأولى من بدء النزف للمساعدة في استقرار الخثرات الدموية المتشكلة ومنع تفككها.
الأطفال
عندما يتأثر المواليد بنقص الأكسجة الناتج عن نزف الأم، يتضمن العلاج الدوائي والداعم للأطفال في وحدات العناية المركزة لحديثي الولادة (NICU) إعطاء محاليل الجلوكوز الوريدية للحفاظ على استقرار مستويات السكر في الدم، واستخدام فيتامين ك لتعزيز عوامل التجلط لديهم، بالإضافة إلى المضادات الحيوية الوقائية في حال كان النزف مرتبطاً بالتهاب السائل السلوي، مع تقديم دعم تنفسي بالأكسجين عند الحاجة بناءً على ذلك.
دور التقنيات الحديثة والبالونات الرحمية في إيقاف نزيف ما بعد الولادة
شهدت الممارسات الطبية الحديثة قفزة نوعية عبر إدخال “بالون باكري” (Bakri Balloon) كتقنية ميكانيكية فعالة للغاية عند فشل العلاج الدوائي الأولي. وتعتمد هذه التقنية على إدخال بالون مصنوع من السيليكون الطبي عبر المهبل إلى داخل تجويف الرحم المسترخي، ثم يتم ملؤه بمحلول ملحي دافئ بحجم يصل إلى 500 مل. يعمل البالون على إحداث ضغط هيدروستاتيكي مباشر وداخلي على جدران الأوعية الدموية المفتوحة، مما يؤدي إلى إيقاف النزف بشكل ميكانيكي فوري وتجنيب الأم الخضوع لعمليات فتح البطن المعقدة، ويترك البالون عادة لمدة تتراوح بين 12 إلى 24 ساعة تحت المراقبة اللوجستية الدقيقة لمعدل التدفق عبر أنبوب التصريف الملحق به.
بروتوكول التدخل الجراحي الطارئ والربط الشرياني عند فشل العلاج الدوائي
توضح بوابة HAEAT الطبية أنه في حال عدم استجابة الرحم للبالونات والأدوية المقبضة، يتم تفعيل بروتوكول التدخل الجراحي العاجل لإنقاذ حياة المريضة من الموت الصاعق. يبدأ هذا البروتوكول بتطبيق غرز جراحية ضاغطة ومتقدمة مثل “غرزة بي-لينش” (B-Lynch suture) التي تعمل على ربط وشد الرحم ميكانيكياً من الخارج لتقليص حجمه. وإذا استمر الفقدان الدموي، يتوجه الجراح إلى ربط الشرايين الرحمية أو الشرايين الحرقفية الغائرة (Internal Iliac Artery Ligation) لقطع التروية الدموية المغذية للنزف مع الحفاظ على حيوية الأنسجة، أو اللجوء إلى تقنية الأشعة التداخلية لعمل صمة شريانية (Uterine Artery Embolization) لسد الوعاء النازف، وصولاً إلى قرار استئصال الرحم كخيار نهائي أخير.
الطب البديل ونزيف ما بعد الولادة
يقتصر دور الطب البديل والتكميلي في التعامل مع نزيف ما بعد الولادة على مرحلة الاستشفاء اللاحقة لرفع مستويات الطاقة وتعزيز تخلق الدم، ويُحظر تماماً الاعتماد عليه كبديل للتدخل الطبي الطارئ:
- الأعشاب الطبية المقوية للدم: استخدام نبات القراص (Nettle) وأوراق التوت الأحمر بعد استقرار الحالة الطبية تماماً، لغناهما بالحديد والمعادن الأساسية التي تسرع بناء كرات الدم الحمراء.
- الطب الصيني والوخز بالإبر: تطبيق بعض جلسات الوخز بالإبر الصينية بعد أسابيع من الولادة لتحفيز تدفق الطاقة الحيوية (Qi) وتحسين تروية الأعضاء التناسلية المتضررة من النزف.
- المكملات النباتية المضادة للالتهاب: تناول مستخلصات الكركمين والزنجبيل بحذر وتحت الإشراف الطبي لتقليل الالتهابات النسيجية الحوضية ودعم الجهاز المناعي للأم ومن ناحية أخرى.
- تقنيات الاسترخاء والتنفس الموجه: ممارسة التأمل واليوغا التصحيحية اللطيفة لتقليل مستويات هرمون الكورتيزول، مما ينعكس إيجابياً على توازن الضغط الشرياني الدوران وتحديداً.
الاستعداد لموعدك مع الطبيب
يتطلب التحضير للمتابعة الطبية بعد الخروج من المستشفى تخطيطاً دقيقاً لضمان تغطية كافة جوانب التعافي الجسدي والنفسي، حيث يقدم موقع HAEAT الطبي دليلاً استرشادياً شاملاً للأم وعائلتها:
ما يمكنك فعله
يجب على الأم تدوين كمية وفترات النزف بدقة، وتسجيل جميع الأعراض غير المعتادة كالهبات الساخنة أو الخفقان، وكتابة قائمة بكافة الأدوية والمكملات التي تتناولها، بالإضافة إلى اصطحاب مرافق من العائلة لتقديم الدعم النفسي وتسجيل إرشادات الطبيب وبناءً على ذلك.
ما تتوقعه من الطبيب
سيقوم الأخصائي بإجراء فحص سريري دقيق لمنطقة الحوض والبطن لتقييم تراجع حجم الرحم، وطلب فحوصات مخبرية متكررة لمراقبة مستويات الهيموغلوبين ومخزون الحديد، ومناقشة الخيارات الآمنة لتنظيم الأسرة، وتقييم الحالة النفسية للأم للوقاية من اكتئاب ما بعد الولادة.
قائمة المراجعة الطبية الذاتية للأم لتتبع النزف النفاسي وضغط الدم
- مراقبة عدد الرفائد الصحية المستهلكة: تسجيل كمية امتلاء الفوط بالدم على مدار اليوم لرصد أي زيادة مفاجئة في التدفق.
- قياس ضغط الدم الشرياني منزلياً: تدوين قراءات الضغط مرتين يومياً للتأكد من عدم حدوث هبوط وعائي أو ارتفاع مفاجئ يرتبط بمضاعفات الحوض.
- رصد طبيعة ولون الإفرازات المهبلية: تدوين التغيرات اللونية والرائحة بشكل مستمر لتجنب العدوى وبناءً على ذلك.
- قياس درجة حرارة الجسم اليومية: التحقق من غياب الحمى التي قد تنذر بالتهابات بطانة الرحم الخفية المتأخرة وتحديداً.
مراحل الشفاء من نزيف ما بعد الولادة
تمر مراحل الشفاء من نزيف ما بعد الولادة بجدول زمني فيزيولوجي ممتد يتطلب رعاية طبية مستمرة لإعادة بناء المخزون الحديدي الخلوي واستعادة كفاءة الجهاز الدوري:
- المرحلة الحادة (الأسبوع الأول): التركيز على استقرار العلامات الحيوية، وتراجع النزف المهبلي تدريجياً ليتطور إلى إفرازات نفاسية عادية، وبدء تحرك الأم الخفيف لمنع التخثر الوعائي الوريدي.
- المرحلة المتوسطة (الأسبوع الثاني إلى الرابع): استعادة التوازن الحجمي للسوائل في الجسم، وبدء تعويض نقص الهيموغلوبين الشديد عبر المكملات الفموية أو الوريدية المكثفة تحت المراقبة ومن ناحية أخرى.
- المرحلة المتقدمة (الشهر الثاني وما بعده): الالتئام الكامل للأنسجة الرحمية والتمزقات المهبلية، واستعادة الرحم لحجمه الطبيعي قبل الحمل، وزوال أعراض الإرهاق والوهن الشديد تدريجياً.
الأنواع الشائعة لنزيف ما بعد الولادة
ينقسم النزف النفاسي إلى نوعين رئيسيين بناءً على التوقيت الفيزيولوجي لظهوره بعد انفصال المشيمة وخروج الجنين من عنق الرحم:
- النزيف الأولي الحاد (Primary PPH): وهو النوع الأكثر شيوعاً وخطورة، ويحدث خلال الأربع والعشرين ساعة الأولى التي تلي عملية الولادة مباشرة وتحديداً.
- النزيف الثانوي المتأخر (Secondary PPH): ويحدث بعد مرور 24 ساعة من الولادة وحتى الأسبوع الثاني عشر من فترة النفاس، ويرتبط غالباً بالعدوى الميكروبية أو احتباس الأنسجة.
الإحصائيات العالمية ونسب انتشار نزيف ما بعد الولادة
تشير البيانات السريرية الصادرة عن معاهد الصحة الوطنية الأمريكية (NIH) إلى أن نزيف ما بعد الولادة يصيب ما يقرب من 1% إلى 5% من إجمالي النساء الحوامل في مختلف دول العالم. وتختلف هذه النسب بشكل ملحوظ بين الدول المتقدمة والبلدان النامية تبعاً لسرعة تفعيل بروتوكولات التدبير الإسعافي النشط وتوفر مقبضات الرحم الوريدية في غرف الوضع. وبناءً على ذلك، فإن الجهود الدولية تركز حالياً على تدريب القابلات في المناطق النائية على آليات التقدير الكمي الدقيق لحجم الفقد الدموي النفاسي لتقليل معدلات المراضة والوفيات الوعائية للأمهات.
التغذية العلاجية ودور المخزون الحديدي في مواجهة نزيف ما بعد الولادة
تلعب التغذية العلاجية دوراً حاسماً في تسريع وتيرة الاستشفاء الخلوي للأم، حيث تركز الأنظمة الغذائية المصممة على تعويض الفقد الهائل في خلايا الدم الحمراء:
- الأغذية الغنية بحديد الهيم (Heme Iron): تناول اللحوم الحمراء، الكبدة، والدواجن لامتلاكها نسب امتصاص عالية جداً تسهم في الرفع السريع لنسب الهيموغلوبين.
- تعزيز الامتصاص بفيتامين سي (Vitamin C): دمج عصائر الحمضيات والفلفل الملون مع الوجبات الغذائية لتسهيل وتحسين امتصاص الحديد غير الحيواني من البقوليات والسبانخ.
- تجنب مثبطات امتصاص المعادن: الابتعاد التام عن شرب الشاي، القهوة، والأطعمة الغنية بالفايتات مباشرة بعد الوجبات أو تناول المكملات الدوائية ومن ناحية أخرى.
- التركيز على الأحماض الأمينية وفيتامين ب12: تناول الأسماك، البيض، ومنتجات الألبان لدعم انقسام الخلايا وبناء الألياف العضلية المتضررة للرحم وتحديداً.
الأثر النفسي واضطراب ما بعد الصدمة (PTSD) الناتج عن نزيف ما بعد الولادة
يتجاوز الضرر النزفي الحاد الجوانب العضوية والفيزيولوجية ليمتد عميقاً في بنية الاستقرار النفسي للأم، مسبباً صدمات نفسية حادة ناتجة عن معايشة تجربة الخطر الوشيك على الحياة وسط أجواء الطوارئ الطبية. وتؤكد الأبحاث الصادرة عن مستشفى جونز هوبكنز أن النساء اللواتي تعرضن لـ نزيف ما بعد الولادة الصاعق ترتفع لديهن معدلات الإصابة باكتئاب ما بعد الولادة واضطرابات القلق الحاد. ومن ناحية أخرى، يتطلب هذا الأثر النفسي تدخلاً مبكراً من المعالجين لتقديم الدعم المعرفي السلوكي ومساعدة الأم على تجاوز مخاوف الحمل المستقبلي وتدبير علاقتها العاطفية بالمولود الجديد.
النظرة المستقبلية وتخطيط الحمل القادم بعد التعافي من نزيف ما بعد الولادة
لا يمنع التعافي من النزف التفكير في خوض تجربة أمومة جديدة، لكنه يتطلب تخطيطاً طبياً استباقياً صارماً لتفادي تكرار هذا السيناريو الوعائي الطارئ:
- المباعدة الآمنة بين الأحمال: الانتظار لفترة لا تقل عن 18 إلى 24 شهراً لمنح الجسم والرحم فرصة كاملة لاستعادة المخزون المعدني والكتلة العضلية.
- المراجعة الدقيقة لملف الولادة السابقة: مناقشة التقرير الجراحي المفصل مع الطبيب الجديد لتحديد السبب الرئيسي الذي أدى للنزف (وهن، تمزق، أو مشيمة).
- وضع خطة ولادة استباقية مشروطة: تحديد مستشفى مجهز بوحدة عناية مركزة متكاملة وبنك دم نشط لإجراء الولادة القادمة تحت إشراف استشاريين وتحديداً.
- السيطرة المبكرة على الأمراض المصاحبة: ضبط مستويات ضغط الدم ومقاومة الإنسولين وعلاج أي فقر دم منذ الأسابيع الأولى للتلقيح وبناءً على ذلك.
خرافات شائعة حول نزيف ما بعد الولادة
- الخرافة: النزف الغزير بعد الولادة أمر طبيعي لتنظيف الرحم من الدم الفاسد المحتبس طوال أشهر الحمل التسعة.
- الحقيقة: الفقدان المفرط للدم (أكثر من 500-1000 مل) هو حالة طوارئ طبية مهددة للحياة ولا علاقة له بالتنظيف الطبيعي الفطري للجسم.
- الخرافة: إذا حدث النزف في الولادة الأولى، فإنه سيحدث حتماً وبنفس الشدة في كل ولادة قادمة للأم.
- الحقيقة: بالرغم من زيادة عوامل الخطر، إلا أن التخطيط الطبي المسبق والإدارة النشطة للمخاض يمنعان تكرار العارض بنسب عالية جداً.
- الخرافة: الرضاعة الطبيعية المبكرة تزيد من حدة النزف المهبلي بسبب التقلصات التي تسببها للرحم.
- الحقيقة: الرضاعة الطبيعية تحفز إفراز هرمون الأوكسيتوسين الطبيعي، مما يساعد على انقباض الرحم وتقليص حجم النزف الوعائي وليس زيادته.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- الإعداد النفسي والمعرفي المسبق خلال أشهر الحمل حول علامات الخطر ينقذ الحياة؛ لا تترددي في سؤال طبيبك المتابع عن بروتوكول التعامل مع الطوارئ الوعائية في المستشفى المختار للوضع.
- مخزون الحديد في جسمك هو درع حمايتك الأول ضد وهن العضلات؛ التزمي بتناول مكملات الحديد وفيتامين سي حتى نهاية فترة النفاس بالكامل ولا تعتمدي على التحسن الظاهري السريع.
- الراحة السريرية بعد التعافي من النزف ليست ترفاً بل هي علاج فيزيولوجي؛ اطلبي الدعم الكامل من المحيطين بك لتجنب الحركات المفاجئة والجهد البدني الشاق الذي قد يعيد فتح الأوعية الرحمية الملتئمة حديثاً.
- تتبع المؤشرات الحيوية البسيطة مثل لون البول، رائحة الإفرازات النفاسية، ودرجة الحرارة يومياً منزلياً يضمن لكِ الكشف المبكر عن النزف النفاسي الثانوي المتأخر والتهابات البطانة قبل تفاقمها.
أسئلة شائعة
هل يسبب نزيف ما بعد الولادة آلاماً شديدة في منطقة البطن والحوض؟
نعم، قد يترافق النزف الناتج عن التجمعات الدموية المحتبسة (Hematoma) أو احتباس الأنسجة المشيمية مع آلام حوضية عاصرة وضاغطة تشبه آلام المخاض، بينما النزف الناتج عن الوهن العضلي قد يكون صامتاً وبدون ألم مباشر سوى الارتخاء الملموس.
كم يستغرق الوقت للتعافي الكامل من فقر الدم الحاد الناجم عن نزيف ما بعد الولادة؟
يتطلب بناء خلايا الدم وتعويض مخزون الحديد (الفيريتين) بالكامل فترة تتراوح بين 3 إلى 6 أشهر من الالتزام التام بالخطة الغذائية العلاجية والمكملات الطبية المكثفة سواء الفموية أو عبر التسريب الوريدي.
هل يؤثر النزف النفاسي الغزير على القدرة على الإنجاب وتكرار الحمل مستقبلاً؟
في أغلب الحالات السريرية لا يؤثر إطلاقاً، وتستعيد الأم خصوبتها الدورية الطبيعية، ما لم يتطلب الأمر تدخلاً جراحياً جذرياً كاستئصال الرحم لإنقاذ حياتها من الصدمة، أو حدوث متلازمة شيهان النخامية غير المشخصة.
الخاتمة
يمثل نزيف ما بعد الولادة تحدياً طبياً وعائياً كبيراً يتطلب تضافر الجهود السريرية والوعي الأسري التام بمؤشراته وعلاماته التحذيرية المبكرة في غرف الوضع والمنزل.
ومن ناحية أخرى، فإن التطور العلمي والتقني المذهل في وسائل الإنعاش الحجمي والميكانيكا الرحمية جعل السيطرة على هذا العارض أمراً ممكناً وبأقل المضاعفات الجسدية الممكنة للأم.
ختاماً، تذكر مدونة حياة الطبية كل أم بأن الوقاية المسبقة والمتابعة اللصيقة خلال الحمل والنفاس هما المفتاح الحقيقي للمرور ببر الأمان والاستمتاع ببهجة وسلامة الأمومة الجديدة.