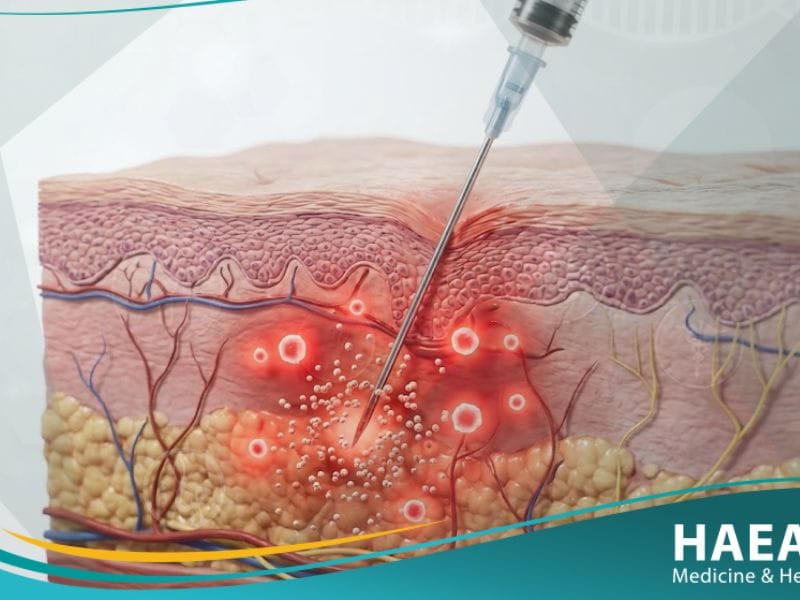
تعد حساسية الإنسولين (Insulin allergy) واحدة من التحديات الطبية المعقدة التي تواجه مرضى السكري، حيث تظهر كرد فعل مناعي غير مرغوب فيه تجاه هرمون الإنسولين المحقون أو المكونات المضافة إليه. وتؤكد “مدونة حياة الطبية” أن فهم هذه الحالة يعد خطوة محورية لضمان إدارة آمنة لمستويات السكر في الدم دون التعرض لمضاعفات أرجية قد تهدد الحياة في بعض الأحيان.
ما هي حساسية الإنسولين؟
حساسية الإنسولين هي استجابة مناعية غير مرغوب فيها ينتجها الجهاز المناعي للجسم تجاه جزيئات الإنسولين المحقون أو أحد العناصر الكيميائية المضافة إلى المستحضر الدوائي. تُصنف هذه الحالة طبياً ضمن اضطرابات فرط الحساسية، حيث يتعامل الجسم مع البروتين المحقون كجسم غريب، مما يؤدي إلى إفراز الأجسام المضادة من نوع (IgE) أو تحفيز الخلايا التائية (T-cells).
تاريخياً، كانت معدلات الإصابة بـ حساسية الإنسولين مرتفعة عندما كان الإنسولين يُستخلص من مصادر حيوانية (الأبقار والخنازير) نظراً للاختلافات البروتينية الطفيفة. ومع ذلك، يؤكد موقع حياة الطبي أنه بالرغم من الاعتماد الحالي على الإنسولين البشري المؤتلف (Recombinant Human Insulin) والأنسجة المعدلة جينياً، إلا أن الحالات لا تزال تُسجل نتيجة التفاعل مع المواد الحافظة مثل “الميتاكريسول” أو نتيجة تكوّن تجمعات بروتينية غير مستقرة أثناء التخزين.
تتراوح شدة الإصابة بـ حساسية الإنسولين من تفاعلات موضعية بسيطة في موقع الوخز تظهر على شكل احمرار وتورم، إلى تفاعلات جهازية حادة قد تهدد الحياة مثل الصدمة التأقية (Anaphylaxis). يعتمد التشخيص السريري الدقيق على التمييز بين الحساسية الحقيقية وبين الآثار الجانبية الأخرى مثل ضمور الدهون الموضعي أو العدوى الجلدية الناجمة عن تلوث أدوات الحقن
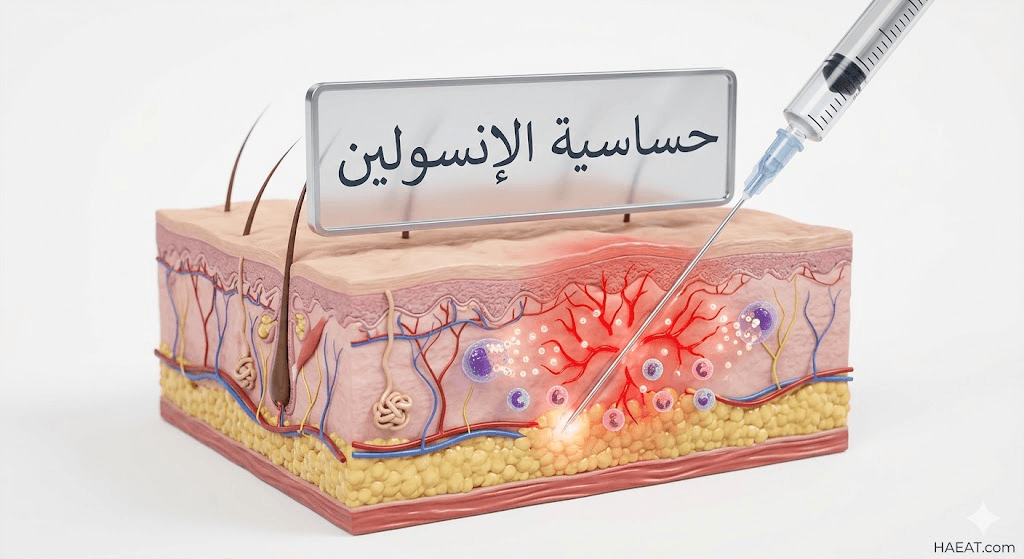
أعراض حساسية الإنسولين
تتنوع المظاهر السريرية التي تصاحب هذه الحالة بناءً على نوع التفاعل المناعي، وتصنفها “موقع حياة الطبي” إلى فئتين رئيسيتين:
- التفاعلات الموضعية (Local Reactions):
- ظهور احمرار وتورم في موقع الحقن (Wheal and Flare).
- شعور بالحكة الشديدة أو الوخز في مكان الإبرة.
- تكون كتل صلبة تحت الجلد (Induration) تستمر لعدة ساعات أو أيام.
- الإحساس بحرارة موضعية في المنطقة المصابة.
- التفاعلات الجهازية (Systemic Reactions):
- ظهور شرى (Urticaria) في مناطق متفرقة من الجسم بعيدة عن موقع الحقن.
- صعوبة في التنفس أو ضيق في الصدر نتيجة تضيق القصبات الهوائية.
- تورم في الوجه، الشفتين، أو اللسان (Angioedema).
- انخفاض مفاجئ في ضغط الدم قد يؤدي إلى الدوار أو الإغماء.
- تسارع في ضربات القلب والشعور بالقلق العام.
- في الحالات الشديدة، قد يحدث صدمة تأقية (Anaphylaxis) تتطلب تدخلًا طبيًا فوريًا.

أسباب حساسية الإنسولين
تنتج حساسية الإنسولين عن مجموعة من العوامل المتداخلة التي تحفز الجهاز المناعي، ويمكن حصر الأسباب العلمية فيما يلي:
- التحسس من جزيء الإنسولين نفسه: رغم تشابه الإنسولين البشري المصنع مع الطبيعي، إلا أن عمليات التغيير في تسلسل الأحماض الأمينية لإنتاج نظائر الإنسولين (Insulin Analogs) قد تجعل الجسم يتعرف عليها كأجسام غريبة.
- المواد المضافة والحافظة: تحتوي زجاجات الإنسولين على مواد مثل (Zinc) و(Protamine) لإطالة مفعول الدواء، أو مواد حافظة مثل (Meta-cresol) و(Phenol)، وهي مسببات شائعة للتحسس.
- تكون التجمعات البروتينية: قد يؤدي سوء تخزين الدواء أو تعرضه لدرجات حرارة عالية إلى تكوين تجمعات من بروتين الإنسولين تحفز استجابة مناعية قوية.
- تاريخ الإصابة بالحساسية: المرضى الذين يعانون من أنواع أخرى من الحساسية (مثل الربو أو حساسية الأطعمة) يكونون أكثر عرضة لتطوير ردود فعل تجاه الإنسولين.
- الانقطاع ثم العودة للعلاج: التوقف عن استخدام الإنسولين لفترة ثم استئنافه قد يحفز الجهاز المناعي لإنتاج أجسام مضادة بشكل مفاجئ.
متى تزور الطبيب؟
يعد الكشف المبكر عن حساسية الإنسولين أمراً حيوياً لتجنب توقف العلاج الضروري لمرض السكري. تشير الأبحاث في (موقع حياة الطبي) إلى ضرورة التفريق بين ردود الفعل العابرة والحالات التي تستوجب استشارة أخصائي المناعة.
العلامات التحذيرية لدى البالغين
يجب على البالغين طلب المشورة الطبية فوراً إذا استمرت التفاعلات الموضعية لأكثر من 24 ساعة، أو إذا بدأت الأعراض في الانتشار خارج منطقة الحقن. كما أن الشعور بضيق التنفس أو ظهور طفح جلدي شامل يستدعي التوجه للطوارئ، حيث قد تكون هذه بوادر لصدمة تحسسية كاملة.
المؤشرات الحرجة لدى الأطفال
تعتبر الاستجابة المناعية لدى الأطفال أكثر حساسية، ويجب مراقبة الطفل بدقة بعد الحقن. إذا لاحظت بكاءً غير مبرر، أو تورماً واضحاً في موقع الحقن يتجاوز حجم العملة المعدنية، أو أي تغير في صوت الطفل (بحة)، فهذا يتطلب تقييماً فورياً من طبيب الغدد الصماء وأخصائي الحساسية.
خوارزميات الذكاء الاصطناعي في التنبؤ بالصدمة التأقية
تشير الدراسات الحديثة إلى إمكانية دمج تقنيات الذكاء الاصطناعي مع مضخات الإنسولين وأجهزة المراقبة المستمرة للجلوكوز (CGM) لتحليل التغيرات الطفيفة في معدل ضربات القلب ودرجة حرارة الجلد. هذه الخوارزميات قادرة على التنبؤ ببداية رد الفعل التحسسي الجهازية قبل ظهور الأعراض السريرية الواضحة بـ 15-20 دقيقة، مما يمنح المريض وقتاً كافياً لاستخدام حقنة الإبينفرين (EpiPen) ومنع تدهور الحالة.
عوامل خطر الإصابة بـ حساسية الإنسولين
لا تحدث حساسية الإنسولين بشكل عشوائي، بل هناك عوامل بيولوجية وتقنية تزيد من احتمالية استثارة الجهاز المناعي. توضح “مدونة HAEAT الطبية” أن تحديد هذه العوامل يساعد في الوقاية الاستباقية:
- نوع الإنسولين المستخدم: المرضى الذين يستخدمون الإنسولين الحيواني (الذي ندر استخدامه حالياً) لديهم خطر أعلى بكثير مقارنة بمستخدمي الإنسولين البشري المصنع. ومع ذلك، فإن بعض نظائر الإنسولين (Insulin Analogs) قد تسبب تفاعلات بسبب تعديلاتها الكيميائية.
- فترات العلاج المتقطعة: وفقاً للدراسات المنشورة في (The Lancet) يعتبر الانقطاع عن أخذ الجرعات ثم العودة إليها من أقوى المحفزات لظهور حساسية الإنسولين، حيث يميل الجسم لتكوين أجسام مضادة خلال فترة الانقطاع.
- الاستعداد الوراثي: تلعب جينات المعقد التوافقي النسيجي الكبير (HLA) دوراً في كيفية تعرف الخلايا التائية على بروتين الإنسولين، مما يجعل بعض الأفراد أكثر عرضة وراثياً للتحسس.
- وجود أمراض مناعية أخرى: تزداد النسب لدى المصابين بمرض “أديسون” أو اضطرابات الغدة الدرقية المناعية.
- طريقة الحقن والعمق: الحقن السطحي جداً (داخل الجلد بدلاً من تحت الجلد) قد يحفز الخلايا العارضة للمستضد (Antigen-presenting cells) بشكل أكبر، مما يؤدي لنشوء رد فعل أرجي.
- استخدام مضخات الإنسولين: في بعض الحالات، قد يؤدي بقاء القسطرة في مكانها لفترة طويلة إلى تهيج موضعي يتطور إلى تحسس تجاه المادة البلاستيكية أو الإنسولين المتراكم.
مضاعفات حساسية الإنسولين
تتجاوز مخاطر هذه الحالة مجرد الاحمرار الجلدي، إذ تؤدي حساسية الإنسولين إلى تعقيدات تؤثر على الخطة العلاجية الشاملة لمرض السكري:
- فقدان السيطرة على سكر الدم: بسبب الخوف من الحقن أو التوقف عن العلاج، قد يعاني المريض من ارتفاعات حادة وخطيرة في سكر الدم (Hyperglycemia).
- تكون الكتل الشحمية (Lipohypertrophy): الالتهاب المزمن في مواقع الحقن يؤدي لتليف الأنسجة، مما يقلل من كفاءة امتصاص الإنسولين لاحقاً.
- الاضطرابات النفسية والقلق: يعاني المرضى من ضغوط نفسية شديدة نتيجة الارتباط بين “العلاج المنقذ للحياة” و”الألم أو التحسس”، مما قد يؤدي للاكتئاب.
- الصدمة التأقية المزمنة: في حالات نادرة، قد تتكرر التفاعلات الجهازية الشديدة مما يهدد استقرار الوظائف الحيوية (القلب والتنفس).
- مقاومة الإنسولين المناعية: قد تفرز الأجسام المضادة من نوع IgG بكميات كبيرة لدرجة تعادل مفعول الإنسولين المحقون، مما يتطلب جرعات ضخمة جداً للسيطرة على السكر.
الوقاية من حساسية الإنسولين
تعتمد الوقاية من حساسية الإنسولين على بروتوكولات دقيقة في التعامل مع الدواء:
- الالتزام بجدول الحقن: تجنب التوقف المفاجئ عن الإنسولين دون استشارة طبية لتقليل فرص استثارة الأجسام المضادة.
- تدوير مواقع الحقن بشكل صارم: يجب عدم الحقن في نفس النقطة مرتين متتاليتين، مع ترك مسافة 2 سم على الأقل بين كل حقنة وأخرى.
- التأكد من درجة حرارة الدواء: الحقن بإنسولين بارد جداً قد يزيد من التهيج الموضعي؛ لذا يفضل تركه في درجة حرارة الغرفة لمدة 15 دقيقة قبل الاستخدام.
- استخدام إنسولين عالي النقاء: الانتقال إلى أنواع الإنسولين التي تخضع لعمليات تنقية متقدمة لتقليل الشوائب البروتينية.
- تجنب الحقن في مناطق الندبات: الأنسجة المتضررة مسبقاً أكثر عرضة لإطلاق وسائط التهابية عند تعرضها للإنسولين.
تشخيص حساسية الإنسولين
يتطلب تشخيص حساسية الإنسولين منهجية متعددة الخطوات للتأكد من المسبب الحقيقي (وفقاً لـ مجلة حياة الطبية):
- اختبار الوخز الجلدي (Skin Prick Test): يتم وضع قطرات من أنواع مختلفة من الإنسولين على الجلد ووخزها بإبرة دقيقة لمراقبة التفاعل الفوري.
- الاختبار داخل الجلد (Intradermal Test): حقن كمية ضئيلة جداً من الإنسولين تحت الجلد ومراقبة ظهور “بثرة” تحسسية بعد 15-30 دقيقة (للحساسية الفورية) أو بعد 48 ساعة (للحساسية المتأخرة).
- تحليل الأجسام المضادة النوعية (Specific IgE & IgG): قياس مستوى الأجسام المضادة الموجهة ضد الإنسولين في الدم لتأكيد المنشأ المناعي.
- اختبار الاستبعاد (Additive Testing): اختبار المكونات المضافة (مثل الزنك أو البروتامين) بشكل منفصل لتحديد ما إذا كان التحسس ناتجاً عن المادة الحافظة وليس الإنسولين نفسه.
- خزعة الجلد: في حالات نادرة من التفاعلات المزمنة، قد يتم أخذ عينة بسيطة من الجلد لفحص نوع الخلايا المناعية المتراكمة (مثل الخلايا الحمضية Eosinophils).
علاج حساسية الإنسولين
تتطلب استراتيجية العلاج توازناً دقيقاً بين كبح المناعة والحفاظ على مستويات سكر مستقرة.
تعديلات نمط الحياة والمنزل
- استخدام كمادات باردة على موقع الحقن فور الانتهاء لتقليل التورم.
- تجنب الملابس الضيقة التي قد تضغط على منطقة الحقن وتزيد من تهيج الجلد.
العلاجات الدوائية
للبالغين (Adults Protocol)
- مضادات الهيستامين: استخدام الجيل الثاني (مثل سيتريزين) بجرعات منتظمة لتقليل الحكة والاحمرار الموضعي.
- الكورتيكوستيرويدات الموضعية: تطبيق كريمات الهيدروكورتيزون على مكان الحقن لتقليل الالتهاب.
- مثبطات المناعة: في الحالات المستعصية، قد يصف الأطباء أدوية مثل “سيكلوبورين” تحت إشراف دقيق.
للأطفال (Children Protocol)
- التركيز على مضادات الهيستامين بجرعات محسوبة بدقة بناءً على الوزن.
- استخدام مخدر موضعي (كريم EMLA) قبل الحقن لتقليل الصدمة الجلدية التي قد تزيد من حدة التفاعل.
دور مضخات الإنسولين الذكية في تقليل رد الفعل التحسسي الموضعي
تقترح التقنيات الحديثة استخدام مضخات الإنسولين المبرمجة لتقديم “جرعات ميكروية” (Micro-dosing) مستمرة بدلاً من الحقن المتقطع بجرعات كبيرة. هذه الطريقة تمنع تجمع كميات كبيرة من الإنسولين في مكان واحد، مما يقلل من فرصة تعرف الجهاز المناعي عليها وبدء الهجوم الأرجي، وهو ما يعرف بـ “التحمل المناعي المستحث تقنياً”.
بروتوكولات “إزالة التحسس” (Desensitization) الحديثة
في الحالات التي لا يوجد فيها بديل للإنسولين، يتم اللجوء لبروتوكول “إزالة التحسس السريع”. يتم ذلك من خلال حقن كميات متناهية الصغر (نانو غرامات) من الإنسولين وزيادتها تدريجياً كل 15-30 دقيقة تحت مراقبة طبية مشددة. الهدف هو “تعويد” الخلايا البدينة (Mast cells) على الإنسولين بحيث تتوقف عن إفراز الهيستامين، مما يسمح للمريض بأخذ جرعته الكاملة بأمان خلال ساعات قليلة.

الطب البديل وحساسية الإنسولين
رغم أن العلاج الدوائي هو الأساس، إلا أن بعض الممارسات التكميلية المدعومة بالأدلة قد تساعد في تقليل حدة التفاعلات الالتهابية المرافقة لـ حساسية الإنسولين:
- النظام الغذائي المضاد للالتهاب: استهلاك الأطعمة الغنية بـ (Omega-3) وفيتامين (D) قد يساهم في موازنة الاستجابة المناعية وتقليل تحسس الخلايا البدينة.
- المكملات العشبية: تشير بعض الدراسات إلى أن الكركمين (الموجود في الكركم) يمتلك خصائص مضادة للهيستامين طبيعية قد تخفف من التهيج الموضعي.
- الوخز بالإبر الصينية: تستخدم في بعض المراكز لتقليل مستويات القلق والتوتر العصبي، مما يقلل بشكل غير مباشر من إفراز الكورتيزول الذي قد يؤدي لتفاقم ردود الفعل التحسسية.
- العلاج بالأوزون الموضعي: هناك تجارب محدودة تشير إلى أن تعريض منطقة الحقن لتركيزات معينة من الأوزون قد يحسن من تروية الأنسجة ويقلل الالتهاب المناعي الموضعي.
الاستعداد لموعدك مع الطبيب
يتطلب التشخيص الدقيق لـ حساسية الإنسولين تعاوناً وثيقاً بين المريض وفريق الرعاية الصحية.
ما الذي يجب عليك فعله؟
يجب عليك تدوين سجل دقيق يتضمن وقت الحقن، نوع الإنسولين، وموقع الحقن بدقة، مع تصوير أي رد فعل جلدي فور ظهوره. كما يفضل إحضار قائمة بكافة المكملات الغذائية والأدوية الأخرى التي تتناولها، حيث قد تتداخل بعض الأدوية (مثل حاصرات بيتا) مع علاج التحسس.
ما الذي تتوقعه من الطبيب؟
سيقوم الطبيب بإجراء فحص فيزيائي لمواقع الحقن، وقد يطلب منك إجراء اختبارات دم فورية. توقع أن يسألك عن تاريخك العائلي مع أمراض الحساسية وعن أي تغييرات حديثة في العلامة التجارية للإنسولين أو الإبر المستخدمة.
استخدام تطبيقات التدوين الصحي الرقمي لتحليل أنماط التحسس
تساهم التطبيقات المدعومة بالذكاء الاصطناعي في ربط بيانات سكر الدم بصور ردود الفعل الجلدية. يمكن لهذه الأنظمة تحليل “البصمة التحسسية” للمريض وتحديد ما إذا كان التفاعل مرتبطاً بجرعة معينة أو وقت محدد من اليوم، مما يسهل على الطبيب اتخاذ قرار بتغيير نوع الإنسولين أو تعديل الخطة العلاجية بدقة متناهية.
مراحل الشفاء من حساسية الإنسولين
التعافي من نوبات حساسية الإنسولين يمر بمراحل زمنية محددة تعتمد على شدة التفاعل:
- المرحلة الحادة (0-4 ساعات): هي فترة ذروة التفاعل الأرجي؛ حيث يبدأ الاحمرار والتورم، ويتم التركيز فيها على السيطرة على الأعراض باستخدام مضادات الهيستامين.
- مرحلة التراجع (4-24 ساعة): يبدأ التورم في الانخفاض، لكن قد تظل المنطقة حساسة للمس.
- مرحلة التوازن المناعي (أيام إلى أسابيع): تبدأ بعد تغيير نوع الإنسولين أو البدء ببروتوكول إزالة التحسس، حيث يتكيف الجسم تدريجياً مع المادة الجديدة.
- مرحلة الاستقرار طويل الأمد: الوصول إلى حالة من “التحمل المناعي” حيث يتمكن المريض من أخذ جرعاته دون أي تفاعلات جلدية أو جهازية.
الأنواع الشائعة لحساسية الإنسولين
تصنف التفاعلات وفقاً لسرعة ظهورها وآليتها المناعية:
- النوع الأول (الفوري): يظهر خلال دقائق من الحقن، ويتوسطه الأجسام المضادة IgE، وهو النوع المسؤول عن الشرى والصدمة التأقية.
- النوع الثالث (معقد المناعة): يظهر بعد 6-12 ساعة، ويتميز بآلام في المفاصل وحمى طفيفة وتورم موضعي شديد (ظاهرة آرثوس).
- النوع الرابع (المتأخر): يظهر بعد 24-48 ساعة، وهو عبارة عن التهاب جلدي تماثلي ناتج عن استجابة الخلايا التائية، وغالباً ما يكون سببه المواد المضافة مثل النيكل أو المكونات المطاطية في السدادة.
تأثيرات حساسية الإنسولين على الحالة النفسية وجودة الحياة
لا تقتصر حساسية الإنسولين على الجانب الجسدي؛ إذ يواجه المرضى “فوبيا الحقن القسري”، حيث يضطر المريض لإيذاء نفسه (بسبب الحساسية) من أجل البقاء على قيد الحياة. هذا الصراع الدائم يؤدي إلى زيادة مستويات هرمونات التوتر، مما يصعب عملية التحكم في سكر الدم ويخلق حلقة مفرغة من التدهور الصحي والنفسي.
أحدث الابتكارات في تركيبات الإنسولين خالية المواد الحافظة
تسعى شركات الأدوية حالياً لتطوير خيارات آمنة لمن يعانون من حساسية الإنسولين الناتجة عن المكونات غير الفعالة:
- تركيبات إنسولين خالية تماماً من الزنك (Zinc-free insulin).
- استخدام مواد حافظة بديلة أقل استثارة للمناعة من الفينول والميتاكريسول.
- تطوير “الإنسولين الفموي” الذي يتجاوز حاجز الجلد تماماً، مما يقضي على التفاعلات الموضعية.
- تقنية الكبسولات النانوية التي تحمي جزيء الإنسولين من التعرف المناعي المباشر حتى وصوله لمجرى الدم.
إحصائيات الانتشار العالمي ومعدلات الإصابة بحساسية الإنسولين
تشير التقارير العالمية إلى أن نسبة الإصابة بـ حساسية الإنسولين قد انخفضت من 10% في عصر الإنسولين الحيواني إلى أقل من 1% حالياً. ومع ذلك، لوحظت زيادة طفيفة في حالات “الحساسية المتقاطعة” لدى المرضى الذين يستخدمون نظائر الإنسولين طويلة المفعول، وتقدر الدراسات أن النساء أكثر عرضة للإصابة بهذه الحالة بنسبة 2:1 مقارنة بالرجال لأسباب هرمونية ومناعية غير واضحة تماماً.
كيفية التعامل مع حساسية الإنسولين أثناء الحمل والولادة
تعتبر حساسية الإنسولين أثناء الحمل تحدياً مضاعفاً، ويتطلب بروتوكولاً خاصاً:
- مراقبة الجنين بدقة عند البدء بأي نوع جديد من الإنسولين لتجنب تأثر المشيمة بأي رد فعل تحسسي.
- تفضيل استخدام الإنسولين البشري العادي (Regular Insulin) بدلاً من النظائر لتقليل مخاطر التحسس.
- إجراء بروتوكول إزالة التحسس في بيئة مستشفوية مجهزة تحسباً لأي طوارئ قد تؤثر على الأم أو الجنين.
- التنسيق التام بين أخصائي الغدد الصماء، أخصائي الحساسية، وطبيب التوليد.
خرافات شائعة حول حساسية الإنسولين
- خرافة: الاحمرار في موقع الحقن يعني دائماً وجود حساسية الإنسولين.
- الحقيقة: قد يكون الاحمرار ناتجة عن تقنية حقن خاطئة، إبرة غير معقمة، أو تهيج بسيط من الكحول المطهر.
- خرافة: إذا كنت تعاني من الحساسية، يجب عليك التوقف فوراً عن الإنسولين.
- الحقيقة: التوقف دون بديل يسبب “الحماض الكيتوني السكري” القاتل؛ العلاج يكون بتغيير النوع أو إزالة التحسس وليس التوقف.
- خرافة: الإنسولين البشري لا يسبب الحساسية أبداً.
- الحقيقة: رغم ندرته، يمكن للجسم أن يطور حساسية تجاه البروتين البشري نفسه أو المواد المضافة إليه.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- قاعدة الـ 30 دقيقة: إذا لاحظت حكة، ضع ثلجاً ملفوفاً بقطعة قماش لمدة 10 دقائق قبل وبعد الحقن لتقليل نشاط الخلايا البدينة.
- اختبار النوع الجديد: عند التبديل لنوع إنسولين جديد، ابدأ بحقن جرعة صغيرة جداً في منطقة مرئية (مثل الساعد) تحت إشراف طبي لاختبار الاستجابة.
- تجنب “فرك” مكان الحقن: تدليك المنطقة بعد الحقن يسرع انتشار الإنسولين وقد يزيد من سرعة وقوة رد الفعل التحسسي الموضعي.
- حافظ على رطوبة الجلد: الجلد الجاف أكثر عرضة للالتهاب والتحسس؛ استخدم مرطبات طبية خالية من العطور بعيداً عن أوقات الحقن.
أسئلة شائعة
هل يمكن أن تختفي حساسية الإنسولين من تلقاء نفسها؟
في بعض الحالات البسيطة، قد يعتاد الجسم على النوع الجديد وتتلاشى الأعراض تدريجياً، لكن في الحالات المتوسطة والشديدة، لابد من تدخل طبي وتغيير البروتوكول العلاجي.
ما هو أسرع تصرف عند ظهور ضيق في التنفس بعد الحقن؟
يجب استخدام حقنة الإبينفرين (إذا كانت موصوفة) والاتصال بالطوارئ فوراً، مع عدم أخذ أي جرعات إضافية من الإنسولين حتى يتم التقييم الطبي.
هل يؤثر نوع الإبرة على الحساسية؟
نعم، بعض المرضى يعانون من حساسية تجاه طلاء “السيليكون” الموجود على الإبر، أو مادة “النيكل” في المعدن نفسه، وليس تجاه الإنسولين.
الخاتمة
في الختام، تظل حساسية الإنسولين تحدياً سريرياً يتطلب صبراً وتعاوناً بين المريض وفريقه الطبي. وبفضل التطور التقني وابتكارات الذكاء الاصطناعي، أصبح من الممكن الآن إدارة هذه الحالة بأمان، مما يضمن لمرضى السكري حياة صحية ومستقرة بعيداً عن مخاطر التفاعلات الأرجية.