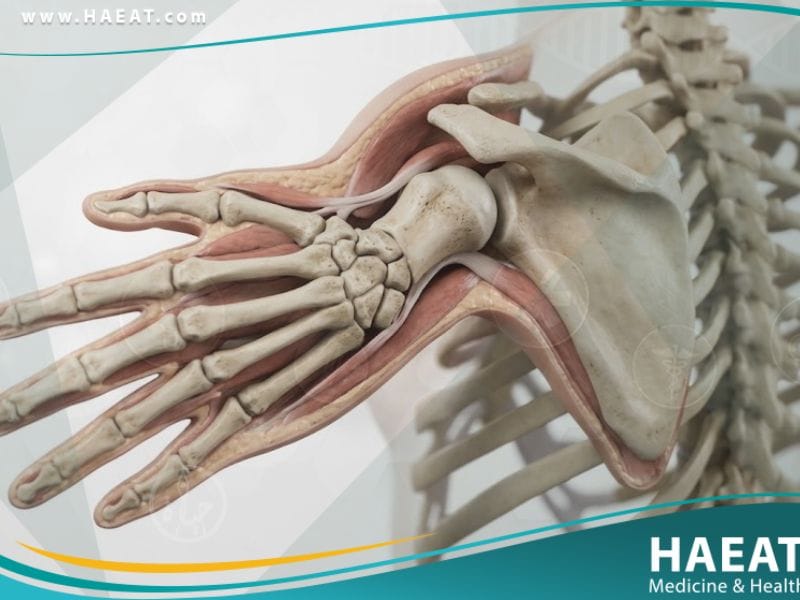
تفقم الأطراف (Phocomelia) هو اضطراب خلقي نادر يتسم بغياب الأجزاء القريبة من الأطراف، مما يجعل اليدين أو القدمين تبدو وكأنها متصلة مباشرة بالجذع. تلتزم مدونة حياة الطبية في هذا الدليل بتقديم رؤية علمية معمقة حول هذا التشوه الهيكلي الذي حظي باهتمام تاريخي واسع، خاصة بعد أزمة “الثاليدومايد” في منتصف القرن الماضي.
ما هو تفقم الأطراف؟
تفقم الأطراف هو حالة طبية يولد بها الطفل وتتمثل في عدم تطور العظام الطويلة في الذراعين أو الساقين بشكل كامل أو غيابها تماماً. يشير المصطلح طبياً إلى المظهر “الشبيه بالزعنفة” (Flipper-like) للأطراف المتبقية، حيث تبرز اليد أو القدم مباشرة من الكتف أو الحوض.
وفقاً لما يوضحه موقع حياة الطبي، فإن هذه الحالة تصنف ضمن “عيوب تقليل الأطراف”، وهي ناتجة عن خلل في التخلق المضغي خلال الأسابيع الأربعة إلى الثمانية الأولى من الحمل. لا يقتصر تأثير هذا الاضطراب على الشكل الخارجي فحسب، بل قد يمتد ليشمل تطور الأجهزة الحيوية الأخرى في الجسم بشكل معقد.

أعراض تفقم الأطراف
تتنوع المظاهر السريرية المرتبطة بحالة تفقم الأطراف بناءً على شدة التشوه وما إذا كان مرتبطاً بمتلازمات وراثية أخرى، وتشمل أبرز الأعراض ما يلي:
- قصر الأطراف الشديد: غياب عظام العضد أو الكعبرة والزند في الذراعين، أو عظام الفخذ والقصبة والشظية في الساقين.
- اتصال الأطراف بالجذع: ظهور اليدين ملتصقتين بالكتفين، أو القدمين ملتصقتين مباشرة بمفصل الورك.
- تشوهات الأصابع: قد يعاني المصاب من اندماج الأصابع (Syndactyly) أو نقص في عددها، وفي بعض الحالات وجود أصابع زائدة.
- خلل التنسج الهيكلي: عدم تماثل في طول الأطراف المصابة بين الجانبين الأيمن والأيسر من الجسم.
- تشوهات الوجه والجمجمة: في حالات معينة مثل “متلازمة روبرتس”، قد يصاحب نقص الأطراف شق في الشفة أو الحنك وبروز في جبهة الرأس.
- قصور النمو البدني: غالباً ما يكون الأطفال المصابون بهذا الاضطراب أصغر حجماً من أقرانهم بسبب قصور تطور العظام الطويلة.
- مشاكل في الأعضاء الداخلية: قد تظهر عيوب خلقية في القلب، الكلى، أو الأمعاء تتزامن مع التشوهات الخارجية.
- اضطرابات الرؤية والسمع: رصدت بعض الدراسات وجود علاقة بين حالات التفقم الشديدة وضعف في تطور القنوات السمعية أو عدسات العين.
- محدودية الحركة: نقص المفاصل الكبرى (المرفق والركبة) يؤدي إلى تقييد كبير في النطاق الحركي والقدرة على أداء المهام اليومية.
أسباب تفقم الأطراف
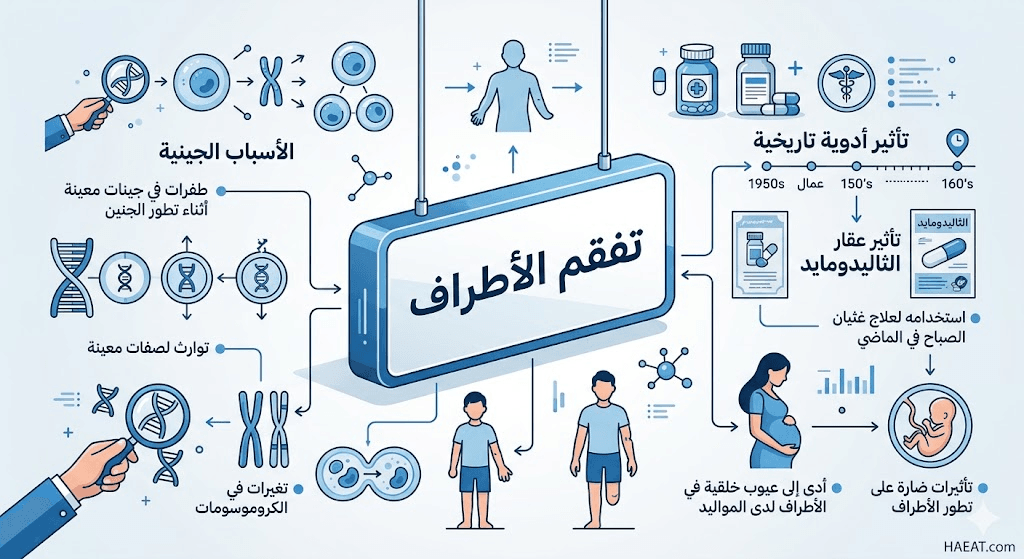
تتعدد العوامل التي قد تؤدي إلى حدوث تفقم الأطراف، حيث تتداخل العوامل الجينية مع التأثيرات البيئية الخارجية خلال المرحلة الحرجة من تكوين الجنين:
- عامل الثاليدومايد التاريخي: يعد تناول عقار الثاليدومايد من قبل الحوامل في الخمسينيات لعلاج غثيان الصباح السبب الأشهر والأكثر مأساوية في التاريخ الطبي.
- الطفرات الجينية: ترتبط الحالة بطفرات في جين ESCO2، المسؤول عن تماسك الكروموسومات أثناء انقسام الخلايا، مما يؤدي لموت الخلايا المبكر في براعم الأطراف.
- متلازمة روبرتس (Roberts Syndrome): اضطراب وراثي متنحي نادر جداً يعتبر الشكل الوراثي الأساسي الذي يظهر فيه هذا النوع من التشوهات.
- نقص التروية الدموية للجنين: تشير بعض النظريات الطبية (وفقاً لأبحاث معهد الصحة الوطني NIH) إلى أن انقطاع الدم عن براعم الأطراف في الأسبوع الخامس قد يسبب تراجع نموها.
- التعرض للإشعاع: التعرض المباشر لجرعات عالية من الإشعاع المتأين خلال الثلث الأول من الحمل قد يحفز حدوث تشوهات هيكلية حادة.
- سكري الحمل غير المنتظم: رصدت بعض التقارير السريرية ارتباطاً ضعيفاً بين حالات السكري الشديدة غير المتحكم بها وحدوث عيوب خلقية في أطراف الأجنة.
- العوامل البيئية والكيميائية: التعرض لبعض الملوثات الصناعية أو المبيدات الحشرية المحظورة التي تعمل كـ “مسخات” (Teratogens) تؤثر على التطور الجنيني.
- الوراثة المندلية: في العائلات التي تحمل جينات متنحية، تزداد احتمالية الإصابة إذا كان كلا الوالدين حاملين للسمة الوراثية المضطربة.
متى تزور الطبيب؟
يعد الكشف المبكر عن حالة تفقم الأطراف حجر الزاوية في إدارة الحالة وتوفير حياة مستقرة للمصاب، وتتطلب المتابعة الطبية تدخلاً من فريق متعدد التخصصات في حالات معينة.
يشير موقع HAEAT الطبي إلى ضرورة التمييز بين المتابعة الروتينية والزيارات الطارئة لضمان سلامة الطفل والبالغ على حد سواء.
لدى الرضع والأطفال
- التشخيص الأولي: فور الولادة عند ملاحظة أي نقص في طول الأطراف أو غياب المفاصل الكبرى لتقييم الوظائف الحيوية فوراً.
- تأخر المهارات الحركية: إذا لاحظ الأبوان عدم قدرة الطفل على الجلوس أو التوازن بسبب قصر الأطراف، مما يتطلب تدخل أخصائي العلاج الوظيفي.
- صعوبات التنفس أو التغذية: في حال وجود تشوهات وجهية مرافقة تعيق الرضاعة أو تؤثر على مجرى الهواء العلوي.
لدى البالغين
- الآلام المفصلية الثانوية: عند شعور المصاب بآلام مزمنة في الظهر أو الكتف نتيجة الاعتماد المفرط على أجزاء معينة من الجسم لتعويض نقص الأطراف.
- تحديث الأجهزة التعويضية: الحاجة لتقييم دوري من أخصائي الأطراف الصناعية لضمان ملاءمة الأجهزة مع التغيرات العمرية والوزن.
- التخطيط الإنجابي: يجب على البالغين المصابين بنوع وراثي من تفقم الأطراف زيارة استشاري الوراثة قبل اتخاذ قرار الحمل.
التحليل الجيني والاستشارة الوراثية للعائلات
تعتبر هذه الخطوة ضرورية جداً للعائلات التي لديها تاريخ إصابة سابق، حيث يهدف التحليل الجيني إلى:
- تحديد نوع الطفرة الجينية (مثل ESCO2) لتقدير احتمالية تكرار الحالة في الأحمال القادمة.
- إجراء فحص الأجنة (PGD) في حالات التلقيح الاصطناعي لاستبعاد الأجنة المصابة قبل الانغراس.
- تقديم دعم نفسي للعائلة لفهم طبيعة المرض والتعايش مع التحديات المستقبلية بناءً على أسس علمية رصينة.
(وفقاً لمنظمة المعاقين الدولية، فإن التدخل المبكر في أول سنتين من العمر يحسن فرص الاستقلالية الوظيفية بنسبة تصل إلى 40% لدى هؤلاء المرضى).
عوامل خطر الإصابة بـ تفقم الأطراف
تتداخل مجموعة من العوامل البيئية والوراثية لزيادة احتمالية حدوث خلل في التخلق الجنيني للأطراف. وتتضمن أبرز عوامل خطر الإصابة بـ تفقم الأطراف ما يلي:
- التاريخ العائلي للأمراض الوراثية: وجود حالات سابقة لمتلازمة “روبرتس” أو أي اضطرابات في تماسك الكروموسومات يزيد من احتمالية انتقال الجين المتنحي.
- عمر الأم المتقدم: رغم أن العلاقة ليست مباشرة دائماً، إلا أن زيادة عمر الأم ترفع من فرص حدوث طفرات جينية عشوائية أثناء انقسام الخلايا الجنينية المبكرة.
- التعرض للعقاقير “المسخّطة” (Teratogenic Drugs): تناول أدوية معينة دون استشارة طبية دقيقة في الثلث الأول من الحمل، خاصة تلك التي تؤثر على نمو الأوعية الدموية.
- نقص حمض الفوليك الشديد: تلعب الفيتامينات دوراً حيوياً في انقسام الخلايا، ونقصها الحاد قد يساهم في حدوث عيوب هيكلية متنوعة.
- التعرض للمواد الكيميائية الصناعية: العمل في بيئات تحتوي على معادن ثقيلة أو مذيبات عضوية قوية قد يؤثر على التطور الجنيني السليم.
- زواج الأقارب: في المجتمعات التي يكثر فيها زواج الأقارب، تزداد فرص ظهور الصفات الوراثية المتنحية المسؤولة عن هذا التشوه.
- الإصابات الفيروسية أثناء الحمل: بعض الفيروسات التي تخترق المشيمة قد تعطل العمليات الحيوية المسؤولة عن نمو براعم الأطراف.
مضاعفات تفقم الأطراف
لا يتوقف تأثير تفقم الأطراف عند الجانب الجمالي أو الهيكلي، بل يمتد ليشمل سلسلة من التحديات الوظيفية والصحية التي تستعرضها مجلة حياة الطبية بالتفصيل:
- تشوهات العمود الفقري: نتيجة عدم تماثل طول الأطراف أو غيابها، يضطر الجسم لتعويض التوازن، مما يؤدي إلى الجنف (Scoliosis) أو انحناءات غير طبيعية.
- الضمور العضلي: غياب العظام الطويلة يؤدي لعدم وجود مرتكزات قوية للعضلات، مما يسبب ضعفاً عاماً في الكتلة العضلية للجذع والأطراف الموجودة.
- مشاكل التنفس: في الحالات التي يصاحب فيها التفقم ضيق في القفص الصدري، قد يعاني المريض من نقص سعة الرئة وصعوبات تنفسية مزمنة.
- اضطرابات التغذية والنمو: التشوهات الفكية أو المرتبطة بالمريء قد تعيق الحصول على التغذية الكافية، مما يؤدي إلى قصر القامة العام ونقص الوزن.
- العدوى المتكررة: المصابون الذين يعانون من تشوهات في القنوات السمعية أو التنفسية يكونون أكثر عرضة للالتهابات البكتيرية المزمنة.
- العزلة الاجتماعية والاكتئاب: التنمر أو صعوبة الاندماج في البيئات غير المهيأة قد يؤدي إلى اضطرابات نفسية حادة تتطلب دعماً سلوكياً مستمراً.
- تقرحات الجلد والضغط: نتيجة الجلوس الطويل أو استخدام أجهزة تعويضية غير ملائمة، قد تظهر تقرحات مزمنة في مناطق التماس الهيكلي.
الوقاية من تفقم الأطراف
رغم أن الحالات الوراثية يصعب منعها تماماً، إلا أن هناك إجراءات وقائية صارمة يمكن أن تقلل من احتمالية حدوث تفقم الأطراف الناتج عن عوامل بيئية:
- تجنب الأدوية العشوائية: الامتناع التام عن تناول أي عقار طبي خلال الحمل (خاصة في الأسابيع الـ 12 الأولى) إلا تحت إشراف طبيب متخصص.
- الاستشارة الوراثية ما قبل الزواج: فحص الكروموسومات للزوجين إذا كان هناك تاريخ عائلي للتشوهات الهيكلية.
- السيطرة على الأمراض المزمنة: تنظيم مستويات السكر في الدم وضغط الدم قبل وأثناء الحمل لضمان بيئة جنينية مستقرة.
- التغذية المتوازنة: الالتزام بتناول المكملات الغذائية الموصى بها، مثل حمض الفوليك، قبل الحمل بـ 3 أشهر على الأقل.
- الابتعاد عن الإشعاع والسموم: تجنب الفحوصات الإشعاعية غير الضرورية (مثل الأشعة السينية) والابتعاد عن مناطق التلوث الكيميائي.
- الفحص المبكر بالأشعة: المتابعة الدورية بالسونار عالي الدقة للكشف عن أي خلل في نمو الأطراف في مراحل مبكرة تسمح بالتدخل الطبي أو النفسي للعائلة.
تشخيص تفقم الأطراف
يعتمد تشخيص تفقم الأطراف على تقنيات التصوير المتقدمة والتحليل الجيني الدقيق لضمان فهم كامل لطبيعة الحالة:
- الموجات فوق الصوتية (Ultrasound): يمكن الكشف عن نقص الأطراف بوضوح خلال الثلث الثاني من الحمل (الأسبوع 18-22).
- السونار ثلاثي ورباعي الأبعاد: يوفر صوراً مجسمة تساعد الأطباء على تقييم تفاصيل الأصابع والارتباطات المفصلية بدقة عالية.
- تحليل السائل الأمنيوسي (Amniocentesis): يستخدم لفحص الكروموسومات والتأكد من وجود طفرات مرتبطة بمتلازمة روبرتس.
- الأشعة السينية بعد الولادة: لتحديد مدى غياب العظام بدقة ورسم خريطة هيكلية للجسم تساعد في التخطيط للجراحة.
- التصوير بالرنين المغناطيسي (MRI): يستخدم لتقييم الأعضاء الداخلية (القلب والكلى) والتأكد من عدم وجود تشوهات مرافقة غير مرئية.
- الفحص السريري الشامل: تقييم ردود الأفعال العصبية والتروية الدموية في الأطراف المتاحة لتحديد إمكانية تركيب أطراف صناعية مستقبلاً.
علاج تفقم الأطراف
لا يوجد علاج دوائي يشفي من تفقم الأطراف، ولكن تهدف البروتوكولات الحديثة إلى تحسين الوظائف الحركية وجودة الحياة من خلال خطة شاملة.
نمط الحياة والرعاية المنزلية
- تعديل البيئة المحيطة: تصميم المنزل بحيث يسهل الوصول للمرافق باستخدام الأطراف المتاحة أو الفم أو القدمين لأداء المهام.
- الدعم الغذائي المخصص: التأكد من الحصول على سعرات حرارية متوازنة تمنع السمنة، حيث أن الوزن الزائد يشكل عبئاً هائلاً على العمود الفقري لمريض التفقم.
التدخلات الدوائية
- مسكنات الألم: تستخدم للسيطرة على آلام المفاصل الناتجة عن الضغط غير المتكافئ.
- مكملات تقوية العظام: لضمان أقصى كثافة ممكنة للعظام المتبقية لمنع الكسور.
الجراحة التقويمية ونقل الأوتار
- إعادة بناء المفاصل: في بعض حالات تفقم الأطراف الجزئي، يمكن للجراحة تحسين زاوية اليد أو القدم لزيادة قدرتها على الإمساك.
- تطويل العظام: استخدام تقنية “إليزاروف” في حالات معينة لتطويل العظام المتاحة بضعة سنتيمترات حاسمة وظيفياً.
- تحرير الأوتار: لزيادة مرونة الأطراف الملتصقة بالجذع والسماح بنطاق حركي أوسع.
العلاج الوظيفي المكثف وتعديل البيئة المحيطة
- التدريب على الاستقلالية: تعليم الطفل كيفية استخدام الأطراف المتاحة في تناول الطعام، الكتابة، واستخدام التكنولوجيا.
- تصميم الأدوات المساعدة: ابتكار أدوات مخصصة (مثل ملاعق بمقابض طويلة أو لوحات مفاتيح خاصة) تتناسب مع شكل الطرف المصاب.
- الدمج الحركي: تمارين لتقوية عضلات الجذع والرقبة لتعويض نقص حركة الأطراف.

الطب البديل وتفقم الأطراف
لا يعتبر الطب البديل وسيلة لعلاج التشوه الهيكلي في حالة تفقم الأطراف، ولكنه يعمل كعامل مساعد لتحسين جودة الحياة وتخفيف الضغوط الجسدية والنفسية:
- العلاج المائي (Hydrotherapy): يساعد الماء في تقليل وزن الجسم، مما يسمح للمصابين بممارسة تمارين حركية لتقوية الجذع دون الضغط على العمود الفقري.
- التدليك العلاجي: يساهم في تحسين الدورة الدموية في الأطراف القصيرة وتقليل التشنجات العضلية الناتجة عن الوضعيات الجسدية غير المتوازنة.
- تقنيات الاسترخاء والتأمل: تساعد في إدارة القلق والتوتر المرتبط بالتحديات الاجتماعية والوظيفية التي يواجهها مريض التفقم.
- الوخز بالإبر الصينية: يستخدم في بعض الحالات للسيطرة على الآلام العصبية المزمنة في مناطق اتصال الأطراف بالجسم.
- المكملات العشبية الداعمة: استخدام مضادات الالتهاب الطبيعية (مثل الكركم) تحت إشراف طبي لتقليل التهابات المفاصل الثانوية.
الاستعداد لموعدك مع الطبيب
تتطلب زيارة الفريق الطبي تخطيطاً دقيقاً لضمان الحصول على أقصى فائدة من الاستشارة، خاصة في حالات تفقم الأطراف المعقدة:
ماذا تفعل قبل الموعد؟
- تسجيل التاريخ الدوائي للأم: إعداد قائمة كاملة بأي عقاقير أو مكملات تم تناولها خلال فترة الحمل.
- توثيق التطور الحركي: تصوير مقاطع فيديو قصيرة توضح كيفية استخدام الطفل لأطرافه في المهام اليومية.
- جمع السجلات الجينية: إحضار أي نتائج فحوصات وراثية سابقة للعائلة.
ماذا تتوقع من الطبيب؟
- إجراء فحص فيزيائي دقيق لمدى قوة العضلات ونطاق حركة المفاصل المتاحة.
- مناقشة الخيارات التكنولوجية المتاحة بناءً على عمر المريض ونمط حياته.
أسئلة ذكية لطرحها على الفريق الطبي
- هل التشوه الموجود لدى طفلي هو جزء من متلازمة أوسع تؤثر على الأعضاء الداخلية؟
- ما هو التوقيت الأمثل للبدء في تركيب أول طرف صناعي وظيفي؟
- كيف يمكننا تعديل المقعد الدراسي أو بيئة العمل لتناسب قدرات ابني الحركية؟
- ما هي التدريبات الرياضية الآمنة التي تمنع حدوث انحراف في العمود الفقري مستقبلاً؟
مراحل الشفاء من تفقم الأطراف
الشفاء في سياق تفقم الأطراف لا يعني استعادة الأطراف المفقودة، بل يعني الوصول إلى أقصى درجات الاستقلالية والتعايش:
- مرحلة التقبل النفسي: تبدأ بمساعدة الوالدين على فهم الحالة وتجاوز مشاعر الذنب أو الصدمة لبدء رحلة التأهيل.
- مرحلة التدخل الوظيفي المبكر: تبدأ من عمر 6 أشهر لتعليم الطفل استخدام ما لديه من قدرات حركية بشكل إبداعي.
- مرحلة التكيف التكنولوجي: اختيار والتدرب على الأطراف الصناعية أو الكراسي المتحركة الذكية التي تعزز الحركة.
- مرحلة الاندماج الاجتماعي: الانخراط في التعليم والعمل وتطوير الهوايات، وهي المرحلة النهائية للشفاء النفسي والاجتماعي.
الأنواع الشائعة لتفقم الأطراف
يصنف الأطباء حالة تفقم الأطراف إلى عدة أنواع بناءً على مدى غياب العظام:
- التفقم الكامل (Complete Phocomelia): غياب تام للعظام الطويلة (العضد والفخذ) مع اتصال اليد أو القدم مباشرة بالجذع.
- التفقم الجزئي (Partial Phocomelia): وجود أجزاء قصيرة جداً من العظام الطويلة، مما يعطي شكلاً غير مكتمل للطرف.
- التفقم الأحادي: إصابة طرف واحد فقط (ذراع أو ساق) مع سلامة بقية الأطراف.
- التفقم المرتبط بالمتلازمات: مثل “متلازمة روبرتس”، حيث يصاحب نقص الأطراف عيوب وراثية في الوجه والنمو العقلي أحياناً.
الإحصائيات العالمية والانتشار التاريخي
تعتبر حالة تفقم الأطراف من أندر الحالات عالمياً، حيث تقدر نسبة الإصابة بنحو 0.62 لكل 100,000 ولادة حية. تاريخياً، شهد العالم “انفجاراً” في عدد الحالات بين عامي 1957 و1962، حيث ولد أكثر من 10,000 طفل مصاب حول العالم بسبب عقار الثاليدومايد. أدت هذه الكارثة إلى ثورة في قوانين الرقابة على الأدوية (مثل تعديلات كيفوفر-هاريس في الولايات المتحدة)، مما جعل اختبار سلامة الأدوية على الأجنة شرطاً إلزامياً قبل طرح أي عقار في الأسواق.
التأثير النفسي والاجتماعي لمتلازمة تفقم الأطراف
يواجه المصابون بـ تفقم الأطراف تحديات نفسية تتجاوز الإعاقة الجسدية. يلعب الدعم النفسي المبكر دوراً في بناء “صورة ذاتية إيجابية”. تشير الدراسات إلى أن الاندماج في مجموعات دعم تضم أفراداً يعانون من نفس الحالة يقلل من مشاعر العزلة. يجب على المجتمع والمؤسسات التعليمية توفير بيئة “خالية من العوائق” تضمن حق المصاب في الوصول المتساوي للفرص، مما يعزز ثقته بنفسه وقدرته على الإنجاز.
الأطراف الصناعية والتكنولوجيا المساعدة
شهد علاج تفقم الأطراف قفزة هائلة بفضل “الأطراف الصناعية الإلكترونية” (Bionic Limbs). هذه الأجهزة المتقدمة تعمل من خلال استشعار الإشارات العصبية من العضلات المتبقية في الكتف أو الجذع لتحريك الأصابع الصناعية. كما تساهم الطباعة ثلاثية الأبعاد في إنتاج أطراف مخصصة ومنخفضة التكلفة، مما يسمح للأطفال بتغيير أطرافهم باستمرار مع نمو أجسامهم، وهو ما كان يمثل عبئاً مادياً كبيراً في السابق.
التغذية والنمو البدني لمرضى تفقم الأطراف
التغذية السليمة هي صمام الأمان لمريض تفقم الأطراف. نظراً لمحدودية الحركة، يكون هؤلاء المرضى أكثر عرضة للسمنة المفرطة التي قد تسبب ضغطاً مميتاً على العمود الفقري الهش أصلاً. يجب التركيز على نظام غذائي غني بالألياف والبروتينات مع مراقبة دقيقة للسعرات الحرارية. كما يجب ضمان مستويات عالية من فيتامين د والكالسيوم لدعم كثافة العظام المتبقية وحمايتها من الكسور الناتجة عن الاستخدام المكثف والتعويضي.
خرافات شائعة حول تفقم الأطراف
تنتشر العديد من الأفكار الخاطئة التي تزيد من معاناة المرضى، ومن واجبنا تصحيحها:
- الخرافة: تفقم الأطراف يعني دائماً تأخراً عقلياً.
- الحقيقة: في معظم الحالات، تكون القدرات الذهنية للمصابين طبيعية جداً، بل وقد تكون متفوقة في مجالات الابتكار والتعامل مع التكنولوجيا.
- الخرافة: الحالة معدية أو ناتجة عن “لعنة”.
- الحقيقة: هو اضطراب هيكلي ناتج عن أسباب جينية أو كيميائية واضحة علمياً ولا علاقة له بالعدوى.
- الخرافة: المصاب لا يمكنه الزواج أو الإنجاب.
- الحقيقة: يمكن للمصابين ممارسة حياة طبيعية تماماً، مع ضرورة الفحص الجيني قبل الإنجاب إذا كان السبب وراثياً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- ركز على القدرات لا الإعاقات: شجع الطفل على اكتشاف مواهبه في مجالات لا تتطلب حركة أطراف واسعة، مثل البرمجة أو الفنون الرقمية.
- الاستقلالية هي الهدف: لا تسارع لأداء كل المهام عن المصاب؛ دعه يبتكر طرقاً خاصة لاستخدام أطرافه المتاحة.
- التكنولوجيا صديقك الوفي: تابع باستمرار أحدث تطبيقات الذكاء الاصطناعي والأجهزة التعويضية التي قد تسهل الحياة اليومية.
- الدعم القانوني: تعرف على حقوق ذوي الاحتياجات الخاصة في بلدك لضمان الحصول على التسهيلات اللازمة في التعليم والعمل.
- الصحة النفسية أولاً: لا تتردد في استشارة أخصائي نفسي عند شعورك أو شعور طفلك بالإحباط؛ فالمرونة النفسية هي مفتاح النجاح.
أسئلة شائعة (PAA)
هل يمكن تشخيص تفقم الأطراف أثناء الحمل؟
نعم، يمكن للأطباء رؤية نقص الأطراف بوضوح عبر السونار المتطور بدءاً من الأسبوع الثامن عشر من الحمل.
ما هو الفرق بين تفقم الأطراف وبتر الأطراف؟
التفقم هو عيب خلقي (يولد به الطفل) حيث تغيب العظام الطويلة، بينما البتر هو إجراء جراحي أو نتيجة حادث يؤدي لفقدان طرف كان موجوداً ومكتملاً.
هل يمكن لشخص مصاب بـ تفقم الأطراف قيادة السيارة؟
نعم، بفضل التكنولوجيا الحديثة، يمكن تجهيز السيارات بأنظمة تحكم يدوية أو صوتية خاصة تسمح للمصابين بالقيادة بأمان تام.
الخاتمة
يظل تفقم الأطراف نموذجاً للتحدي البشري أمام الصعاب الهيكلية. إن الفهم العميق للأسباب، والتدخل الطبي المبتكر، والدعم المجتمعي الواعي هي الركائز التي تحول الإعاقة إلى طاقة إبداعية. نحن في مدونة حياة الطبية نؤمن أن كرامة الإنسان وقدرته على العطاء لا تحددها أطرافه، بل قوة إرادته وقدرته على التكيف مع متطلبات الحياة العصرية.