يُعد تعظم الدروز الباكر (Craniosynostosis) من الحالات الطبية المعقدة التي تثير قلقاً كبيراً لدى الآباء والأمهات عند تشخيصها في وقت مبكر من حياة الرضيع. تؤكد مدونة حياة الطبية أن هذا العيب الخلقي يحدث عندما تلتحم واحدة أو أكثر من المفاصل الليفية بين عظام جمجمة الطفل قبل الأوان. يؤدي هذا الالتحام المبكر إلى منع الجمجمة من التوسع بشكل طبيعي، مما يفرض ضغطاً على الدماغ ويغير الشكل الهيكلي للرأس بوضوح.
ما هو تعظم الدروز الباكر؟
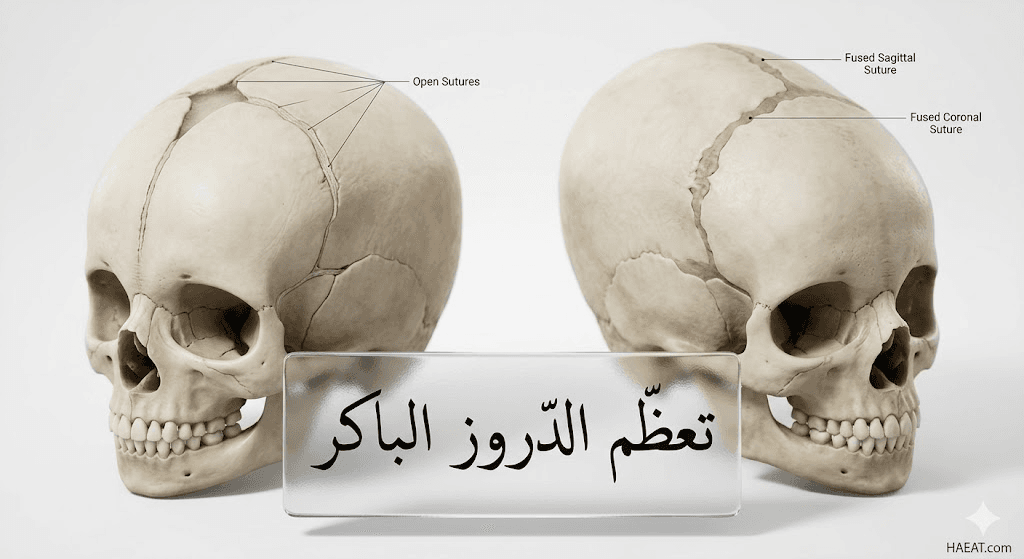
تعظم الدروز الباكر هو اضطراب هيكلي يصيب الرضع، حيث تنغلق الدروز القحفية (المفاصل بين عظام الجمجمة) قبل اكتمال نمو دماغ الطفل بشكل كامل. يشير موقع حياة الطبي إلى أن الوظيفة الأساسية لهذه الدروز هي السماح للجمجمة بالتمدد تماشياً مع النمو السريع للدماغ خلال السنوات الأولى. عندما يحدث هذا الانغلاق المبكر، يضطر الدماغ للنمو في اتجاهات بديلة، مما ينتج عنه شكل غير طبيعي للرأس، وفي حالات نادرة، ضغط قحفي مرتفع.
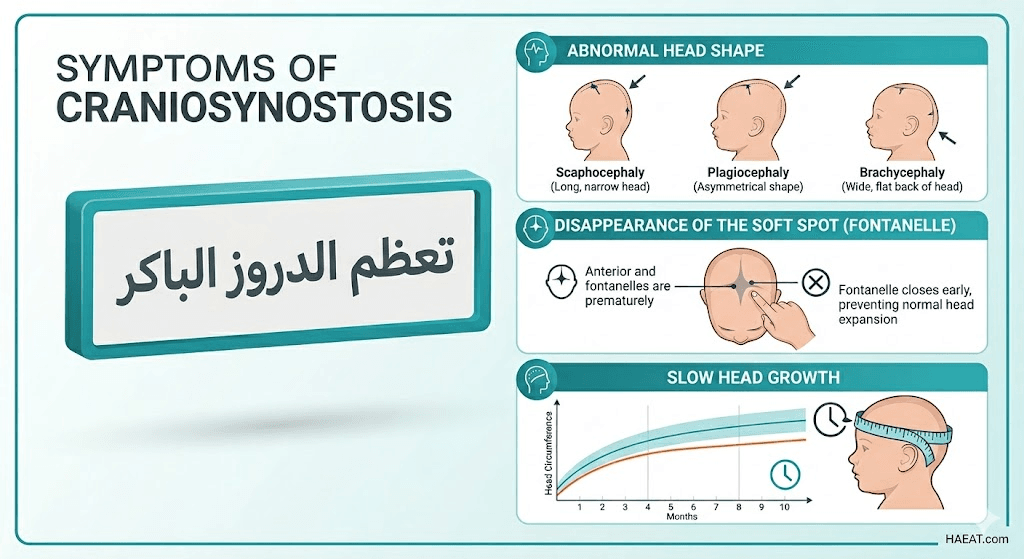
أعراض تعظم الدروز الباكر
تختلف العلامات السريرية لهذا الاضطراب بناءً على نوع الدرز الذي تعرض للالتحام المبكر، وتظهر عادةً بوضوح خلال الأشهر الأولى من الولادة. وفقاً لتقارير طبية من موقع HAEAT الطبي، فإن المراقبة البصرية الدقيقة هي المفتاح الأول للتشخيص، وتشمل الأعراض الدقيقة ما يلي:
- تغير شكل الجمجمة: وهو العرض الأكثر شيوعاً، حيث يتخذ الرأس شكلاً طويلاً وضيقاً، أو قصيراً وعريضاً جداً، أو مثلثاً في منطقة الجبهة.
- غياب “النافوخ”: ملاحظة اختفاء أو صغر حجم البقعة الرخوة (النافوخ) في الجزء العلوي من رأس الرضيع بشكل غير طبيعي بالنسبة لعمره.
- النتوءات العظمية الملموسة: ظهور حواف صلبة ومرتفعة على طول الدروز الملتحمة، يمكن للطبيب أو الوالدين الشعور بها عند لمس فروة الرأس.
- بطء نمو محيط الرأس: ملاحظة أن قياسات محيط رأس الطفل لا تزداد بالمعدلات الطبيعية المسجلة في منحنيات النمو المعتمدة.
- عدم تماثل ملامح الوجه: في حالات معينة، قد يظهر تفاوت في مستوى العينين أو شكل الأذنين، أو انحراف في جبهة الطفل نحو جهة واحدة.
- بروز الأوعية الدموية: في حالات الضغط المرتفع، قد تظهر أوردة فروة الرأس بشكل بارز وواضح جداً نتيجة صعوبة التصريف الوريدي.
- تغيرات في السلوك: مثل البكاء المستمر غير المبرر، أو الخمول الزائد، وهي علامات قد تشير إلى ارتفاع الضغط داخل الجمجمة في مراحل متقدمة.
أسباب تعظم الدروز الباكر
تتداخل العوامل الوراثية والبيئية في نشوء حالة تعظم الدروز الباكر، ورغم أن العديد من الحالات تكون مجهولة السبب (Spontaneous)، إلا أن العلم حدد مسارات واضحة. توضح مدونة HAEAT الطبية أن الأبحاث الحديثة قسمت المسببات إلى فئات دقيقة تهدف لفهم آلية الخلل الجزيئي في نمو العظام:
- الطفرات الجينية المتلازمية: ترتبط الحالات الأكثر تعقيداً بمتلازمات جينية مثل متلازمة “أبيرت” (Apert) أو “كروزون” (Crouzon)، حيث تتأثر جينات معينة مسؤولة عن نمو الهيكل العظمي.
- الوراثة غير المتلازمية: قد ينتقل المرض عبر العائلات نتيجة خلل في مستقبلات عامل نمو الأرومة الليفية (FGFR)، وهو المسؤول عن توقيت انغلاق الدروز.
- العوامل الميكانيكية داخل الرحم: مثل نقص السائل السلوي أو الحمل بتوائم، مما يؤدي إلى ضغط فيزيائي على جمجمة الجنين يحفز الالتحام المبكر.
- الاضطرابات الأيضية لدى الأم: ترتبط حالات معينة بوجود مشاكل في الغدة الدرقية لدى الأم أو الإصابة بمرض السكري غير المنضبط خلال فترة الحمل.
- نقص الفيتامينات والمعادن: تشير بعض الدراسات إلى دور محتمل لنقص فيتامين د أو اضطرابات استقلاب الفوسفات في تسريع عمليات تعظم العظام الجنينية.
- التأثيرات الدوائية: استخدام بعض أنواع الأدوية المضادة للصرع أو أدوية معينة خلال الأشهر الأولى من الحمل قد يزيد من احتمالية الإصابة.
متى تزور الطبيب؟
يعد التدخل المبكر حجر الزاوية في علاج تعظم الدروز الباكر، لذا فإن ملاحظة أي انحراف في شكل الرأس تتطلب استشارة فورية من أخصائي جراحة الأعصاب للأطفال. تنصح مجلة حياة الطبية بضرورة عدم الانتظار إذا كانت هناك شكوك حول نمو الجمجمة، حيث أن المرونة العظمية في الأشهر الستة الأولى تتيح خيارات علاجية أقل توغلاً.
العلامات التحذيرية عند الرضع
يجب حجز موعد طبي عاجل إذا لاحظت الأم أن رأس طفلها يبدو مسطحاً بشكل دائم من جهة واحدة ولا يتحسن بتغيير وضعية النوم. كذلك، فإن بروز الجبهة بشكل حاد أو شعور الوالدين بوجود “سلك” عظمي صلب تحت الجلد في مناطق الدروز يعد مؤشراً قوياً يستوجب الفحص السريري. التقيؤ المتكرر الذي لا يرتبط بالرضاعة أو ملاحظة تباعد كبير في حدقتي العين قد يشير إلى تطور ضغط قحفي يتطلب تدخلاً طارئاً.
حالات البالغين (سيناريوهات نادرة)
في حالات نادرة جداً، قد يمر تعظم الدروز الباكر دون تشخيص حتى مرحلة البلوغ، خاصة في الأنواع البسيطة التي لا تسبب تشوهاً حاداً. يشكو البالغون في هذه الحالة من صداع مزمن لا يستجيب للمسكنات التقليدية، أو مشاكل في الرؤية ناتجة عن ضغط طويل الأمد على العصب البصري. غالباً ما يتم اكتشاف الحالة لدى الكبار كـ “صدفة طبية” أثناء إجراء صور أشعة للرأس لأسباب أخرى، وتتطلب تقييماً دقيقاً لاستبعاد أي مخاطر عصبية.
دور الفحص الرقمي المبكر والتحليل الخوارزمي لتشوهات الجمجمة
أحدثت التقنيات الرقمية ثورة في توقيت زيارة الطبيب، حيث تتوفر الآن تطبيقات تعتمد على الذكاء الاصطناعي لتحليل صور رأس الرضيع من زوايا متعددة. وفقاً لـ (Johns Hopkins Medicine)، فإن هذه الخوارزميات تقارن أبعاد الجمجمة بقواعد بيانات ضخمة، مما يساعد الأطباء في تحديد مدى الحاجة لإجراء فحص مقطعي (CT). يسمح هذا الفحص الرقمي بتحديد الحالات التي تحتاج إلى جراحة المنظار (Endoscopic Surgery) والتي يجب إجراؤها قبل بلوغ الطفل سن 4 أشهر لضمان أفضل النتائج.
عوامل خطر الإصابة بـ تعظم الدروز الباكر
تتعدد العوامل التي قد تزيد من احتمالية ولادة طفل مصاب بـ تعظم الدروز الباكر، ورغم أن السبب المباشر قد يظل مجهولاً، إلا أن الدراسات الإحصائية حددت مؤشرات دقيقة. تشير التقارير الصادرة عن بوابة HAEAT الطبية إلى أن التركيبة الجينية والبيئية للأبوين تلعب دوراً محورياً في تحديد هذه المخاطر قبل وأثناء الحمل.
- تقدم عمر الأب: تظهر الأبحاث المنشورة في (The Lancet) أن الآباء الأكبر سناً قد يكونون أكثر عرضة لنقل طفرات جينية عشوائية مرتبطة بالتحام العظام.
- التدخين أثناء الحمل: يزيد تدخين الأم من خطر إصابة الجنين بـ تعظم الدروز الباكر نتيجة تأثير النيكوتين والسموم على تدفق الدم وتطور الخلايا العظمية الجنينية.
- أدوية الخصوبة: هناك بعض الأدلة الإحصائية التي تربط بين استخدام عقار “كلوميفين” (Clomiphene citrate) وزيادة طفيفة في احتمالية الإصابة بهذا الخلل الهيكلي.
- اضطرابات الغدة الدرقية: الأمهات اللاتي يعانين من أمراض الغدة الدرقية المفرطة أو غير المنضبطة يواجهن خطراً أعلى لولادة أطفال مصابين بالتحام الدروز المبكر.
- العوامل الجغرافية والبيئية: التعرض لبعض الملوثات الصناعية أو المواد الكيميائية في مناطق معينة قد يكون عاملاً مساهماً في زيادة معدلات الإصابة المحلية.
- التاريخ العائلي: وجود فرد في العائلة مصاب بالحالة يزيد من الاحتمالية الجينية، مما يستدعي استشارة وراثية متخصصة قبل التخطيط للحمل.
مضاعفات تعظم الدروز الباكر
إذا لم يتم علاج تعظم الدروز الباكر في الوقت المناسب، فقد تظهر مضاعفات خطيرة تتجاوز الشكل الخارجي للرأس لتؤثر على الوظائف الحيوية والعصبية. تكمن الخطورة الأساسية في محدودية المساحة المتاحة لنمو الدماغ، مما يؤدي إلى ضغط ميكانيكي وكيميائي حيوي معقد على الأنسجة العصبية الحساسة.
- ارتفاع الضغط داخل الجمجمة (ICP): وهو أخطر المضاعفات، حيث يؤدي ضيق الحيز إلى ضغط الدماغ، مما يسبب ضرراً دائماً في الأنسجة العصبية.
- التأخر الذهني والنمائي: قد يعاني الأطفال غير المعالجين من صعوبات في التعلم، وتأخر في الكلام، واضطرابات في المهارات الحركية الدقيقة والكلية.
- فقدان البصر الدائم: الضغط المستمر على العصب البصري يمكن أن يؤدي إلى ضموره، مما يسبب ضعفاً تدريجياً في الرؤية قد يصل إلى العمى.
- نوبات الصرع: قد يؤدي التهيج العصبي الناتج عن الضغط غير الطبيعي إلى نشاط كهربائي غير منتظم في الدماغ وظهور نوبات صرعية.
- انقطاع النفس الانسدادي أثناء النوم: تشوه عظام الوجه والجمجمة قد يؤثر على الممرات الهوائية، مما يسبب اضطرابات تنفسية خطيرة خلال النوم.
- التشوهات الجمالية الحادة: تبرز المضاعفات النفسية والاجتماعية نتيجة شكل الرأس غير المتناسق، مما قد يؤثر على ثقة الطفل بنفسه وانخراطه الاجتماعي.
- اضطرابات في السائل النخاعي: قد يواجه الطفل صعوبة في تصريف السائل الدماغي الشوكي، مما يؤدي إلى حالات مثل “الاستسقاء الدماغي” في بعض الأنواع المتلازمية.
الوقاية من تعظم الدروز الباكر
بما أن تعظم الدروز الباكر ينشأ غالباً نتيجة طفرات جينية أو عوامل تطورية معقدة، فلا توجد وسيلة وقائية تضمن المنع التام، لكن يمكن تقليل المخاطر. تؤكد التوصيات المستمدة من (Cleveland Clinic) أن العناية الفائقة بصحة الأم قبل وأثناء الحمل تمثل الخط الدفاعي الأول لصحة جمجمة الجنين.
- حمض الفوليك: تناول جرعات مناسبة من حمض الفوليك قبل الحمل بـ 3 أشهر يساعد في دعم التطور السليم للجهاز العصبي والهيكلي للجنين.
- الإقلاع التام عن التدخين: يجب على الأمهات تجنب التدخين الإيجابي والسلبي لضمان بيئة رحمية خالية من السموم المحفزة للالتحام العظمي المبكر.
- السيطرة على الأمراض المزمنة: تنظيم مستويات السكر في الدم وعلاج اضطرابات الغدة الدرقية بدقة قبل الحمل يقلل من احتمالية حدوث تشوهات خلقية.
- تجنب الأدوية غير الضرورية: استشارة الطبيب قبل تناول أي عقاقير خلال الحمل، خاصة تلك التي قد تؤثر على استقلاب العظام أو مستويات الهرمونات.
- التغذية المتوازنة: ضمان الحصول على مستويات كافية من الكالسيوم وفيتامين د يدعم النمو الطبيعي للدروز القحفية ويمنع التكلس المبكر غير الطبيعي.
- الفحوصات الدورية بالأشعة: المتابعة الدقيقة بالموجات فوق الصوتية (Ultrasound) خلال الحمل قد تساهم في رصد مبكر لأي علامات غير طبيعية في شكل الرأس.
تشخيص تعظم الدروز الباكر
يتطلب تشخيص تعظم الدروز الباكر دقة متناهية، حيث يتم الجمع بين الفحص السريري التقليدي وأحدث تقنيات التصوير الطبي لضمان تقييم شامل للحالة. يبدأ المسار التشخيصي عادة بزيارة لطبيب الأطفال، الذي يقوم بقياس محيط الرأس ومقارنته بمنحنيات النمو القياسية المعتمدة عالمياً.
- الفحص السريري الدقيق: يقوم المختص بجس فروة رأس الرضيع بحثاً عن حواف عظمية مرتفعة أو غياب البقع الرخوة الطبيعية (النوافيخ).
- الأشعة المقطعية ثلاثية الأبعاد (3D CT): تعتبر المعيار الذهبي للتشخيص، حيث توفر صوراً تفصيلية تظهر بوضوح الدروز الملتحمة وتحدد نوع الالتحام بدقة.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم أنسجة الدماغ وفحص أي ضغط داخلي أو تشوهات مرافقة في البنية العصبية أو مسارات السوائل.
- الاختبارات الجينية: في حال الاشتباه بوجود متلازمة، يتم سحب عينات لتحليل الحمض النووي (DNA) للبحث عن طفرات في جينات مثل (FGFR1, 2, 3).
- فحص قاع العين: يُجرى للكشف عن وجود “وذمة حليمة العصب البصري”، وهي علامة سريرية حاسمة تشير إلى ارتفاع الضغط داخل الجمجمة.
- التصوير الشعاعي البسيط: رغم أنه أقل دقة من الأشعة المقطعية، إلا أنه قد يُستخدم كخطوة أولية لرصد غياب الفجوات الطبيعية بين عظام الجمجمة.
علاج تعظم الدروز الباكر
يهدف علاج تعظم الدروز الباكر بشكل أساسي إلى تقليل الضغط على الدماغ وتصحيح شكل الجمجمة لضمان نمو عصبي وجمالي طبيعي ومستدام. تتنوع الخيارات العلاجية بين الرعاية المنزلية المكملة والجراحات الدقيقة، اعتماداً على شدة الحالة وعمر الطفل وقت التشخيص والبدء في الخطة العلاجية.
نمط الحياة والرعاية المنزلية
في الحالات الطفيفة جداً من “تسطح الرأس الموضعي” التي قد تتشابه مع المرض، قد يكتفي الأطباء بتغيير وضعية نوم الرضيع باستمرار. تتضمن الرعاية المنزلية أيضاً “وقت البطن” (Tummy Time) تحت الإشراف، لتقليل الضغط على الجهة الخلفية من الجمجمة وتعزيز قوة عضلات الرقبة والظهر.
الأدوية وإدارة الضغط القحفي
لا توجد أدوية يمكنها فتح الدروز الملتحمة، ولكن يتم استخدام العلاجات الدوائية للسيطرة على الأعراض الناتجة عن ارتفاع الضغط أو النوبات الصرعية.
أطفال
تُصرف مسكنات الألم الخفيفة ومضادات الالتهاب لفترات قصيرة بعد الجراحة لضمان راحة الرضيع وتحفيز عملية التعافي السريع للأنسجة الرخوة.
بالغين
بالنسبة للبالغين الذين يعانون من آثار قديمة، قد توصف أدوية منظمة للضغط داخل الجمجمة أو علاجات متخصصة للصداع النصفي الناتج عن تشوه الهيكل القحفي.
التخطيط الجراحي الافتراضي (VSP)
تستخدم المراكز المتقدمة تقنية (Virtual Surgical Planning)، حيث يتم إنشاء نموذج رقمي ثلاثي الأبعاد لجمجمة الطفل قبل الدخول إلى غرفة العمليات. تسمح هذه التقنية للجراحين بمحاكاة العملية واختيار الزوايا الدقيقة لقطع العظام وإعادة تشكيلها، مما يقلل من وقت الجراحة ويزيد من دقة النتائج الجمالية.
تقنيات الجراحة طفيفة التوغل
تعتبر الجراحة بالمنظار خياراً مثالياً للأطفال دون سن 4 أشهر، حيث يتم إجراء شقوق صغيرة جداً لإزالة الدروز الملتحمة بمساعدة كاميرا دقيقة. تتميز هذه التقنية بنزيف أقل، وفترة إقامة أقصر في المستشفى، وتتطلب عادةً ارتداء خوذة تقويمية بعد الجراحة لتوجيه نمو الجمجمة بشكل صحيح.

الطب البديل وتعظم الدروز الباكر
يجب التأكيد بوضوح على أن تعظم الدروز الباكر هو خلل هيكلي فيزيائي لا يمكن علاجه بالأعشاب أو الزيوت أو العلاجات التقليدية. ومع ذلك، تبرز بعض الممارسات التكميلية التي تهدف إلى دعم الصحة العامة للطفل وتقليل التوتر الجسدي المرافق لمراحل العلاج الجراحي.
- العلاج الطبيعي القحفي: يساعد في تحسين مرونة عضلات الرقبة ومنع حالة “الرقبة المائلة” التي قد تصاحب تشوهات الجمجمة.
- تقويم العظام بالخوذة (Helmet Therapy): رغم أنها وسيلة طبية معتمدة، إلا أنها تُعتبر أحياناً جزءاً من الرعاية التكميلية لتوجيه نمو العظام بعد الجراحة المنظارية.
- التدليك العلاجي اللطيف: يُستخدم لتقليل مستويات القلق والتوتر لدى الرضيع، مما يساعده على النوم بشكل أفضل وتسهيل عمليات الاستشفاء الطبيعي.
- الدعم الغذائي العظمي: التركيز على الأطعمة الغنية بالمعادن الأساسية التي تدعم إعادة بناء الأنسجة العظمية بعد الإجراءات الجراحية التصحيحية.
- العلاج المائي: يساهم في تحسين التوازن الحركي للطفل وتقوية العضلات المساندة للرأس في بيئة منخفضة الجاذبية والضغط.
- تقنيات الاسترخاء للوالدين: تعتبر حاسمة لتقليل الضغط النفسي في المنزل، مما ينعكس إيجاباً على الحالة المزاجية والجسدية للطفل المصاب.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع حالة تعظم الدروز الباكر استعداداً لوجستياً ونفسياً دقيقاً لضمان الحصول على أقصى استفادة من الاستشارة الطبية التخصصية. تعتبر هذه المرحلة فاصلة في تحديد المسار العلاجي، حيث يتم وضع الخطط الجراحية أو المتابعة بناءً على المعطيات التي يتم جمعها في الموعد الأول.
ماذا تفعل قبل الموعد؟
يُنصح الوالدان بتصوير رأس الطفل من عدة زوايا (أعلى، جانب، خلف) لمقارنة التغيرات في شكل الجمجمة عبر الزمن وعرضها على الجراح. يجب إعداد سجل مفصل يتضمن تاريخ ظهور الأعراض، ومخططات نمو محيط الرأس السابقة، وأي ملاحظات حول تأخر المهارات الحركية أو اضطرابات النوم.
أسئلة متوقعة من الطبيب
سيستفسر الجراح عن وجود أي تاريخ عائلي لـ تعظم الدروز الباكر أو تشوهات عظمية أخرى، وعن سير عملية الحمل والولادة بالتفصيل. توقع أسئلة حول سلوك الطفل، مثل نوبات البكاء غير المبررة، أو التقيؤ القذفي، أو أي حركات غير اعتيادية في العينين قد تشير لضغط داخلي.
الدعم النفسي واللوجستي للوالدين
يتضمن الاستعداد للموعد تهيئة النفس لسماع أخبار حول جراحات محتملة، وهو أمر يتطلب ثباتاً انفعالياً عالياً لضمان اتخاذ قرارات عقلانية ومدروسة. يُنصح بالتواصل مع مجموعات دعم الوالدين الذين مروا بتجارب مشابهة للحصول على نصائح عملية حول كيفية إدارة الرعاية اليومية قبل وبعد العمليات.
مراحل الشفاء من تعظم الدروز الباكر
تعد رحلة التعافي من جراحة تصحيح تعظم الدروز الباكر عملية تدريجية تتطلب صبراً ومتابعة دقيقة من الوالدين والفريق الطبي المعالج. تختلف المدة الزمنية للاستشفاء بناءً على نوع الجراحة (مفتوحة أم منظارية)، ولكن الجدول الزمني العام يتبع مساراً متوقعاً في معظم الحالات.
- المرحلة الأولى (أول 48 ساعة): يقضيها الطفل في وحدة العناية المركزة لمراقبة الضغط القحفي والنزيف، مع وجود تورم طبيعي في الوجه والعينين.
- المرحلة الثانية (أسبوع واحد): يبدأ التورم في الانحسار، ويتمكن الطفل من الرضاعة بشكل طبيعي، وعادةً ما يتم غسل فروة الرأس بلطف وفق تعليمات الطبيب.
- المرحلة الثالثة (شهر واحد): تلتئم الشقوق الجراحية الخارجية، ويبدأ العظم في الاستقرار في وضعيته الجديدة، مع بدء جلسات المتابعة لتقييم شكل الجمجمة.
- المرحلة الرابعة (6-12 شهراً): وهي مرحلة النمو الحرج، حيث يراقب الأطباء توسع الدماغ الطبيعي داخل الحيز الجديد للتأكد من عدم حدوث انغلاق مبكر مجدداً.
- المرحلة الخامسة (طويلة الأمد): تشمل متابعة سنوية لضمان عدم وجود أي تأثيرات على النظر أو التعلم أو النطق مع تقدم الطفل في العمر.
الأنواع الشائعة لتعظم الدروز الباكر
يُصنف تعظم الدروز الباكر إلى عدة أنواع بناءً على مكان وحجم الدرز الملتحم، وكل نوع يفرض شكلاً مميزاً لجمجمة الطفل وتحديات علاجية مختلفة.
- التحام الدرز السهمي (Scaphocephaly): النوع الأكثر شيوعاً، حيث يصبح الرأس طويلاً وضيقاً (يشبه القارب) نتيجة انغلاق الدرز الطولي العلوي.
- التحام الدرز الإكليلي (Plagiocephaly): يؤدي إلى تسطح الجبهة من جهة واحدة وارتفاع تجويف العين، مما يسبب عدم تماثل واضح في ملامح الوجه.
- التحام الدرز الجبهي (Trigonocephaly): ينتج عنه شكل مثلث للجبهة مع اقتراب العينين من بعضهما بشكل غير طبيعي، وبروز عظمي في منتصف الجبهة.
- التحام الدرز اللامي (Lambdoid Synostosis): أندر الأنواع، ويسبب تسطحاً في الجزء الخلفي من الرأس مع ميلان الأذن نحو الخلف في الجهة المصابة.
- التحام الدروز المتعدد: يحدث في المتلازمات الجينية المعقدة، حيث تلتحم عدة دروز معاً، مما يشكل خطراً كبيراً على نمو الدماغ ويتطلب جراحات متعددة.
التأثيرات النفسية والاجتماعية على الأسرة والطفل
لا تقتصر آثار تعظم الدروز الباكر على الجانب العضوي، بل تمتد لتشمل الصحة النفسية للأسرة التي تواجه ضغوطاً هائلة منذ لحظة التشخيص. قد يشعر الوالدان بالذنب أو القلق الدائم من المستقبل، مما يؤثر على جودة العلاقة بين الزوجين وعلى الرعاية المقدمة للطفل وبقية الأبناء. بالنسبة للطفل، فإن عدم تصحيح التشوهات الجمالية في وقت مبكر قد يعرضه للتنمر أو ضعف الثقة بالنفس عند دخول المدرسة، مما يستدعي تدخلاً تربوياً ونفسياً موازياً للعلاج الجراحي.
أحدث الابتكارات في الجراحة الموجهة والنمذجة ثلاثية الأبعاد
يشهد مجال علاج تعظم الدروز الباكر ثورة تكنولوجية تهدف إلى زيادة الأمان وتقليل المخاطر الجراحية والنزيف خلال العمليات المعقدة.
- استخدام الواقع المعزز (AR): يرتدي الجراحون نظارات خاصة تظهر خريطة رقمية للدماغ والأوعية الدموية فوق رأس الطفل أثناء الجراحة لضمان الدقة.
- النماذج المطبوعة ثلاثية الأبعاد: يتم طباعة مجسم ملموس لجمجمة الطفل قبل الجراحة للتدريب على الزوايا الدقيقة للقص العظمي وإعادة التشكيل.
- نظام الملاحة العصبية: يشبه نظام (GPS) للدماغ، حيث يساعد الجراح في التحرك داخل الجمجمة دون المساس بالأنسجة الحساسة أو الجيوب الوريدية.
- المثبتات القابلة للامتصاص: استخدام براغي وصفائح تذوب تلقائياً في الجسم بعد أشهر، مما يغني الطفل عن إجراء جراحة ثانية لإزالتها.
التغذية والنمو العصبي للأطفال المصابين
تلعب التغذية دوراً جوهرياً في دعم نمو الدماغ الذي تحرر من ضغط تعظم الدروز الباكر بعد الإجراءات الجراحية التصحيحية الناجحة. يجب التركيز على الأحماض الدهنية (Omega-3) التي تعزز تكوين الأغشية العصبية، بالإضافة إلى البروتينات الضرورية لترميم الأنسجة العظمية والجلدية في فروة الرأس. كما أن الحفاظ على مستويات مثالية من الكالسيوم والفسفور تحت إشراف طبي يضمن أن العظام الجديدة تنمو بقوة وكثافة طبيعية دون تشوهات ثانوية.
التكاليف اللوجستية والرعاية طويلة الأمد
تتجاوز تكلفة علاج تعظم الدروز الباكر الفاتورة الجراحية لتشمل سلسلة من النفقات اللوجستية التي يجب على الأسر التخطيط لها بعناية.
- تكاليف الخوذات التقويمية: والتي قد يحتاجها الطفل لعدة أشهر بعد الجراحة المنظارية لتشكيل الجمجمة بشكل مثالي.
- جلسات المتابعة الدورية: تشمل فحوصات الأشعة المقطعية المتكررة واختبارات النظر والسمع والتقييم النفسي والنمائي السنوي.
- التأهيل الحركي والنطقي: قد يحتاج بعض الأطفال لدروس تربية خاصة أو علاج طبيعي إذا تسببت الحالة في تأخر مهارات معينة قبل العلاج.
خرافات شائعة حول تعظم الدروز الباكر
- خرافة: “المساج والضغط اليدوي يمكن أن يفتح الدروز الملتحمة.”
- الحقيقة: التحام العظام هو عملية بيولوجية صلبة لا تتأثر بالضغط الخارجي اليدوي، والانتظار قد يضيع فرصة الجراحة المنظارية.
- خرافة: “هذه المشكلة مجرد عيب جمالي وسيزول عندما يطول شعر الطفل.”
- الحقيقة: تعظم الدروز الباكر قد يسبب ضغطاً دماغياً خطيراً وتأخراً ذهفياً إذا لم يتم تقييمه طبياً من قبل متخصصين.
- خرافة: “الجراحة دائماً خطيرة وتسبب نزيفاً مميتاً.”
- الحقيقة: مع التقنيات الحديثة والتخطيط الافتراضي، أصبحت الجراحات آمنة جداً بنسب نجاح تتجاوز 95% في المراكز المتخصصة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- السرعة هي المفتاح: كلما تم تشخيص تعظم الدروز الباكر مبكراً (قبل عمر 3 أشهر)، كانت الخيارات الجراحية أسهل وأقل توغلاً.
- ابحث عن الفريق المتكامل: تأكد من أن المستشفى يضم جراح أعصاب أطفال وجراح تجميل قحفي يعملان معاً كفريق واحد.
- لا تتردد في طلب رأي ثانٍ: إذا لم تكن مقتنعاً بالتشخيص، استشر مركزاً جامعياً متخصصاً يمتلك أحدث تقنيات التصوير ثلاثي الأبعاد.
- وثق رحلة طفلك: احتفظ بكل صور الأشعة والتقارير في ملف واحد، فهذا يساعد الأطباء في المقارنة المستقبلية للنمو العظمي.
أسئلة شائعة (PAA)
هل يمكن أن يعود تعظم الدروز الباكر بعد الجراحة؟
فرصة عودة الالتحام في نفس الدرز نادرة جداً، لكن الأطباء يتابعون الطفل للتأكد من أن بقية الدروز تنمو بشكل طبيعي مع توسع الدماغ.
ما هو السن المثالي لإجراء العملية؟
بالنسبة للجراحة المنظارية، يفضل أن تكون بين عمر شهرين و4 أشهر. أما الجراحة المفتوحة، فتُجرى عادةً بين 6 أشهر وسنة واحدة.
هل ستؤثر الجراحة على ذكاء طفلي مستقبلاً؟
على العكس تماماً، الجراحة تهدف لحماية ذكاء الطفل من خلال توفير المساحة اللازمة لنمو الدماغ وتطوره الوظيفي دون ضغوط ميكانيكية.
الخاتمة
في الختام، يظل تعظم الدروز الباكر تحدياً طبياً يتطلب وعياً مجتمعياً وتدخلاً تخصصياً دقيقاً لضمان مستقبل صحي للأطفال المصابين. إن التقدم الهائل في تقنيات الجراحة طفيفة التوغل والنمذجة الرقمية جعل من الشفاء التام حقيقة ملموسة تمنح الأمل لآلاف العائلات حول العالم. تذكروا دائماً أن المراقبة الدقيقة لشكل رأس طفلكم في الأشهر الأولى قد تكون الخطوة الأهم في رحلة وقايته من مضاعفات عصبية دائمة.








