تعد اضطرابات النمائية الشاملة (Pervasive Developmental Disorders – PDD) مجموعة من الحالات التي تشكل تحدياً في التطور المبكر للطفل. تشير مدونة حياة الطبية إلى أن هذه الاضطرابات تؤثر بشكل مباشر على مهارات التواصل والاجتماع الأساسية.
تظهر هذه الحالات عادةً قبل سن الثالثة، حيث يلاحظ الوالدان تأخراً في تطور اللغة أو التفاعل مع الأقران. إن الفهم الدقيق لهذه الاضطرابات يساعد في وضع خطة علاجية مخصصة تضمن تحسين جودة حياة المصاب بشكل جذري.
ما هي اضطرابات النمائية الشاملة؟
تُعرف اضطرابات النمائية الشاملة بأنها فئة من الاضطرابات العصبية التي تتسم بضعف شديد ومستمر في عدة مجالات تطورية رئيسية. يشمل ذلك التفاعل الاجتماعي المتبادل، مهارات التواصل اللفظي وغير اللفظي، ووجود اهتمامات وسلوكيات نمطية مقيدة.
وفقاً لـ (المعاهد الوطنية للصحة NIH)، فإن هذا المصطلح كان يُستخدم تاريخياً لتصنيف حالات مثل التوحد ومتلازمة أسبرجر. يوضح موقع حياة الطبي أن التشخيص الحديث غالباً ما يدمج هذه الحالات تحت مسمى “طيف التوحد” لتوحيد المعايير العلاجية.
تعتمد حدة هذه الحالات على درجة التأخر في اكتساب المهارات الحركية والمعرفية لدى الطفل في مراحله الأولى. بناءً على ذلك، يتم تقييم كل حالة بشكل فردي لتحديد مدى احتياجها للتدخلات السلوكية أو الدوائية المكثفة.
أعراض اضطرابات النمائية الشاملة
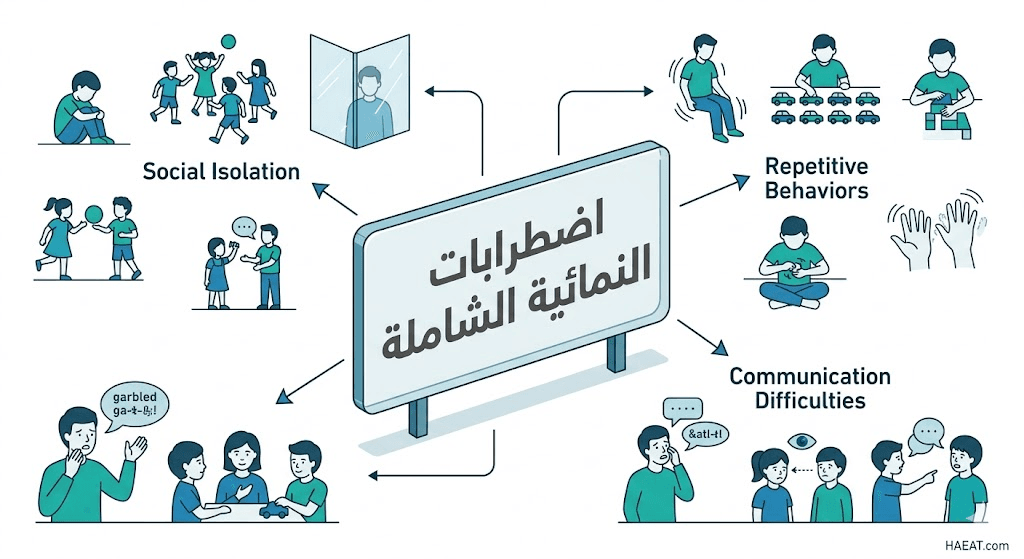
تتنوع المظاهر السريرية التي ترافق اضطرابات النمائية الشاملة، وتختلف حدتها من طفل لآخر بشكل ملحوظ. تلخص القائمة التالية أبرز العلامات السلوكية والجسدية المرصودة:
- ضعف التواصل الاجتماعي:
- صعوبة واضحة في فهم المشاعر أو التعبير عنها للآخرين بشكل طبيعي.
- تجنب التواصل البصري المباشر أو استخدامه بشكل غير متناسق أثناء الحديث.
- عدم الاستجابة للمناداة بالاسم عند بلوغ الطفل سن 12 شهراً تقريباً.
- تفضيل اللعب المنفرد والابتعاد عن الأنشطة الجماعية مع الأطفال الآخرين.
- فشل في تطوير علاقات صداقة تتناسب مع المرحلة العمرية للطفل.
- تحديات التواصل اللفظي وغير اللفظي:
- تأخر ملحوظ في اكتساب اللغة أو فقدان مهارات لغوية كانت موجودة سابقاً.
- تكرار الكلمات أو الجمل بشكل آلي (المصاداة) دون فهم المعنى السياقي لها.
- صعوبة في بدء المحادثة أو الاستمرار فيها لفترة زمنية منطقية.
- استخدام نبرة صوت غير طبيعية، مثل الصوت الرتيب أو الغناء أثناء الكلام.
- ضعف استخدام الإيماءات، مثل الإشارة بالأصبع للأشياء التي تثير الاهتمام.
- الأنماط السلوكية والاهتمامات المقيدة:
- القيام بحركات جسدية متكررة مثل رفرفة اليدين، الدوران حول النفس، أو هز الجسم.
- الارتباط الشديد بروتين يومي معين والانزعاج البالغ عند حدوث أدنى تغيير فيه.
- التركيز المكثف على أجزاء من الأجسام، مثل تدوير عجلات اللعبة لساعات طويلة.
- حساسية غير عادية للمدخلات الحسية، مثل النفور من أصوات معينة أو ملمس أقمشة محددة.
- وجود اهتمامات ضيقة جداً ومكثفة بمواضيع فنية أو تقنية لا تناسب عمر الطفل.
أسباب اضطرابات النمائية الشاملة
لا يزال البحث العلمي جارياً لتحديد مسبب واحد ومباشر، ولكن موقع HAEAT الطبي يؤكد وجود تداخل معقد. تشير الدراسات في (Cleveland Clinic) إلى أن العوامل الجينية تلعب الدور الأكبر في نشوء هذه الحالات.
تتضمن قائمة الأسباب المحتملة والعوامل المساهمة ما يلي:
- العوامل الوراثية والجينية:
- وجود طفرات جينية معينة تؤثر على تطور الوصلات العصبية داخل الدماغ.
- التاريخ العائلي، حيث تزداد الاحتمالية إذا كان أحد الأشقاء يعاني من اضطراب نمائي.
- الارتباط ببعض المتلازمات الوراثية الأخرى مثل متلازمة “إكس الهش” (Fragile X syndrome).
- التطور الدماغي الوظيفي:
- اختلال في توازن الناقلات العصبية المسؤول عن نقل الإشارات بين الخلايا.
- زيادة أو نقص في نمو مناطق معينة في الدماغ المسؤولة عن المهارات الاجتماعية.
- مشكلات في الاتصال بين فصي الدماغ تؤثر على معالجة المعلومات المعقدة.
- العوامل البيئية المحيطة:
- التعرض لبعض السموم البيئية أو الملوثات أثناء فترة الحمل الحرجة.
- عمر الأبويين المتقدم عند الإنجاب، والذي قد يرتبط بزيادة الطفرات الجينية.
- المضاعفات الصحية الشديدة أثناء الولادة التي قد تؤدي لنقص مؤقت في الأكسجين.
متى تزور الطبيب؟
يعتبر الكشف المبكر حجر الزاوية في إدارة اضطرابات النمائية الشاملة وتحقيق أفضل النتائج العلاجية الممكنة. يجب استشارة فريق متخصص عند ملاحظة أي تراجع في المهارات المكتسبة أو تأخر في بلوغ المعالم النمائية.
العلامات التحذيرية لدى الرضع والأطفال
يجب مراقبة الطفل بدقة في السنوات الأولى، حيث تشمل “الأعلام الحمراء” ما يلي: عدم الابتسام الاجتماعي بحلول 6 أشهر، وعدم تقليد الأصوات بحلول 9 أشهر. (وفقاً لـ JAMA Pediatrics، فإن التدخل قبل سن الثانية يضاعف فرص الدمج التعليمي الناجح).
التحديات التشخيصية لدى البالغين
قد لا يتم تشخيص بعض الحالات حتى سن البلوغ، حيث تظهر الأعراض على شكل صعوبات حادة في الحفاظ على الوظيفة أو تكوين علاقات عاطفية مستقرة. يعاني هؤلاء الأفراد غالباً من قلق اجتماعي مفرط واحتياج صارم للروتين لتجنب الانهيار العصبي.
دور الفحص الرقمي والذكاء الاصطناعي في الكشف المبكر
تساهم التقنيات الحديثة الآن في رصد حركات العين وأنماط التفاعل عبر تطبيقات ذكية متخصصة تساعد الأطباء. توفر هذه الأدوات بيانات دقيقة حول سرعة الاستجابة للمؤثرات، مما يقلل من وقت الانتظار الطويل للتشخيص السريري التقليدي.
عوامل خطر الإصابة بـ اضطرابات النمائية الشاملة
تشير الأبحاث المنشورة في (The Lancet Psychiatry) إلى أن اضطرابات النمائية الشاملة لا تنجم عن عامل واحد، بل هي محصلة لتفاعل بيولوجي وجيني معقد. تزيد العوامل التالية من احتمالية ظهور هذه الاضطرابات:
- التاريخ العائلي الوراثي: وجود تشخيص سابق لأحد الوالدين أو الأشقاء يرفع نسبة الخطورة بشكل ملحوظ نتيجة تشابه المحتوى الجيني.
- عمر الوالدين عند الإنجاب: ارتبط الحمل في سن متأخرة (فوق 40 عاماً) بزيادة احتمالية حدوث طفرات جينية تلقائية تؤدي لظهور اضطرابات النمائية الشاملة.
- الجنس البيولوجي: تشير الإحصائيات الصادرة عن (CDC) إلى أن الذكور أكثر عرضة للإصابة بمعدل 4 أضعاف مقارنة بالإناث، لأسباب لا تزال قيد الدراسة الجينية.
- الولادة المبكرة (الخداج): الأطفال الذين يولدون قبل الأسبوع 26 من الحمل أو بأوزان منخفضة جداً (أقل من 1500 جرام) يواجهون مخاطر أعلى لتأخر النمو العصبي.
- الاضطرابات الجينية المصاحبة: مثل متلازمة “ريت” أو “التصلب الحدبي”، والتي تظهر غالباً كجزء من الطيف العام لـ اضطرابات النمائية الشاملة.
- التعرض للأدوية أثناء الحمل: تناول بعض الأدوية (مثل حمض الفالبرويك المستخدم للصرع) أثناء فترة تكوين الجنين قد يزيد من احتمالية الإصابة.
مضاعفات اضطرابات النمائية الشاملة
في غياب التدخل المبكر، يمكن أن تؤدي اضطرابات النمائية الشاملة إلى سلسلة من التحديات التي تؤثر على جودة الحياة واستقلالية الفرد، وتتضمن ما يلي:
- العزلة الاجتماعية الحادة: صعوبة بناء شبكات دعم أو صداقات، مما يؤدي إلى الشعور بالوحدة الدائمة وتدهور الصحة النفسية.
- مشكلات الصحة العقلية الثانوية: زيادة احتمالية الإصابة بالاكتئاب السريري، ونوبات الهلع، والوسواس القهري نتيجة صعوبة التكيف مع المتطلبات الاجتماعية.
- تعثر المسار الأكاديمي والمهني: يواجه المصابون بـ اضطرابات النمائية الشاملة صعوبات في الالتزام بالبيئات الدراسية التقليدية أو الحفاظ على وظائف ثابتة.
- مشكلات التغذية والنوم: الحساسية الحسية المفرطة قد تؤدي إلى انتقائية غذائية شديدة، بالإضافة إلى اضطرابات في الساعة البيولوجية وصعوبة الدخول في نوم عميق.
- سلوكيات إيذاء الذات: في الحالات الشديدة، قد يلجأ المصاب لضرب الرأس أو عض اليدين كطريقة للتعبير عن الإحباط أو لتنظيم المدخلات الحسية.
- التنمر والوصمة الاجتماعية: التعرض المستمر للمضايقات بسبب الاختلافات السلوكية، مما يقلل من الثقة بالنفس والقدرة على الاندماج.
الوقاية من اضطرابات النمائية الشاملة
رغم أن اضطرابات النمائية الشاملة هي حالات ذات منشأ عصبي تطوري ولا توجد “وقاية قطعية” منها، إلا أن مجلة حياة الطبية تنصح باتباع تدابير لتقليل المخاطر البيئية:
- الرعاية الصحية قبل الحمل: إجراء الفحوصات الجينية للأزواج الذين لديهم تاريخ عائلي مع الاضطرابات النمائية لتقييم الاحتمالات بدقة.
- التغذية السليمة أثناء الحمل: تناول حمض الفوليك والمكملات الغذائية الموصى بها طبياً لدعم التطور العصبي السليم للجنين في الأشهر الأولى.
- تجنب الملوثات البيئية: الابتعاد عن التعرض للمعادن الثقيلة (مثل الرصاص والزئبق) والمبيدات الحشرية القوية التي قد تؤثر على كيمياء الدماغ النامية.
- الامتناع عن المواد الضارة: الالتزام الصارم بالابتعاد عن الكحول والتدخين وأي أدوية غير موصوفة طبياً خلال فترة الحمل لضمان بيئة رحمية مستقرة.
- إدارة الحالات الطبية للأم: السيطرة الدقيقة على سكري الحمل والعدوى الفيروسية التي قد تؤدي لردود فعل مناعية تؤثر على دماغ الجنين.
تشخيص اضطرابات النمائية الشاملة
تعتمد عملية تشخيص اضطرابات النمائية الشاملة على ملاحظة السلوكيات بدلاً من الفحوصات المخبرية، وتتطلب فريقاً متعدد التخصصات لضمان الدقة:
- الفحص التطوري الدوري: يبدأ بمقاييس مثل (M-CHAT-R) للأطفال الصغار لرصد أي فجوات مبكرة في المهارات الاجتماعية واللغوية.
- التقييم السريري الشامل: استخدام أداة (ADOS-2) التي تعتبر “المعيار الذهبي” لتقييم التفاعل واللعب والتواصل الاجتماعي بشكل مباشر.
- مقابلة التاريخ التطوري (ADI-R): إجراء مقابلة مطولة مع الوالدين للحصول على تاريخ مفصل لنمو الطفل منذ الولادة وحتى لحظة التقييم.
- اختبارات السمع والنظر: لاستبعاد وجود أي مشكلات حسية عضوية قد تفسر تأخر التواصل أو عدم الاستجابة للمؤثرات.
- الفحوصات الجينية والمخبرية: قد يُطلب تحليل الكروموسومات للكشف عن متلازمات وراثية مخفية ترتبط بـ اضطرابات النمائية الشاملة.
- التقييم النفسي والمعرفي: قياس مستوى الذكاء (IQ) والقدرات التكيفية لتحديد نقاط القوة والضعف في الأداء اليومي.
علاج اضطرابات النمائية الشاملة
يتم تصميم خطة علاج اضطرابات النمائية الشاملة بشكل فردي تماماً، حيث لا يوجد “مقاس واحد يناسب الجميع”. تهدف الاستراتيجيات الحديثة إلى تعزيز الاستقلالية وتقليل السلوكيات المعيقة.
تعديلات نمط الحياة والبيئة المنزلية
يعتبر تنظيم البيئة المحيطة جزءاً حيوياً من العلاج، حيث يساهم توفير روتين يومي صارم واستخدام الجداول البصرية (Visual Schedules) في تقليل نوبات القلق والارتباك لدى المصاب. كما يجب تقليل المثيرات الحسية الصاخبة في المنزل لخلق مساحة آمنة للنمو.
العلاجات الدوائية للأعراض المصاحبة
لا تعالج الأدوية اضطراب النمائية الشاملة نفسه، ولكنها تستخدم لإدارة الحالات المرافقة التي تعيق التعلم والتواصل.
بروتوكولات الأطفال
- مضادات الذهان: مثل (Risperidone) المعتمد من FDA لعلاج التهيج الشديد والعدوانية ونوبات الغضب.
- المنشطات العصبية: في حال وجود تداخل مع اضطراب نقص الانتباه وفرط الحركة (ADHD) لتحسين التركيز.
- مثبطات استرداد السيروتونين (SSRIs): تستخدم بحذر لعلاج السلوكيات النمطية المتكررة والقلق الحاد.
إدارة الحالة للبالغين
- مضادات القلق والاكتئاب: لمساعدة البالغين على مواجهة التحديات الاجتماعية وضغوطات العمل والاندماج.
- مثبتات المزاج: للسيطرة على التقلبات الانفعالية الحادة التي قد تظهر في سن الرشد.
استراتيجيات التدخل المبكر المكثف (EIBI)
يعتمد هذا النوع من العلاج على مبادئ تحليل السلوك التطبيقي (ABA)، حيث يتم تقديم تدريب مكثف (20-40 ساعة أسبوعياً) لتعليم المهارات الأساسية عبر تقسيمها لخطوات بسيطة قابلة للقياس، مما يحقق نتائج مذهلة في تعديل مسار اضطرابات النمائية الشاملة.
العلاج الوظيفي وتكامل الحواس
يركز هذا التوجه على مساعدة المصاب في معالجة المدخلات الحسية (اللمس، الصوت، الضوء) بشكل سليم. تساعد جلسات التكامل الحسي في تقليل النفور من بعض البيئات وزيادة قدرة الطفل على التركيز في المهام التعليمية.

الطب البديل لاضطرابات النمائية الشاملة
يسعى العديد من الأهالي لخيارات تكميلية لدعم علاج اضطرابات النمائية الشاملة، ولكن يجب التمييز بين العلاجات المدعومة علمياً والممارسات التجارية غير المثبتة. تشير مراجعات (Cochrane) إلى النتائج التالية:
- مكملات الأوميجا 3 (زيت السمك): قد تساهم في تحسين التركيز وتقليل فرط الحركة الطفيف، لكنها لا تعالج لب اضطراب النمائية الشاملة.
- الميلاتونين الطبيعي: يعتبر من أكثر المكملات فعالية وأماناً (تحت إشراف طبي) لتحسين جودة النوم وتنظيم الساعة البيولوجية للمصابين.
- العلاج بالموسيقى والفن: أدوات قوية لتعزيز التعبير العاطفي غير اللفظي وتخفيف حدة القلق الاجتماعي والتوتر العصبي.
- الخيول والعلاج بالحيوانات (Hippotherapy): تساعد في تحسين التوازن الحركي والقدرة على بناء روابط عاطفية أولية مع كائنات غير بشرية.
- مكملات الفيتامينات (B6 و المغنيسيوم): رغم شعبيتها، لا تزال الأدلة العلمية حول قدرتها على تغيير السلوكيات النمطية ضعيفة وغير حاسمة.
الاستعداد لموعدك مع الطبيب
يتطلب تشخيص اضطرابات النمائية الشاملة تحضيراً دقيقاً لضمان عدم ضياع أي تفاصيل سلوكية جوهرية أثناء الزيارة القصيرة للعيادة.
ماذا تفعل قبل الموعد؟
قم بتسجيل مقاطع فيديو قصيرة للطفل في بيئات مختلفة (المنزل، الحديقة) توضح السلوكيات التي تثير قلقك، مثل رفرفة اليدين أو عدم الاستجابة للمناداة. (وفقاً لـ Johns Hopkins، فإن الملاحظات المنزلية المصورة تختصر وقت التشخيص بنسبة 30%).
ماذا تتوقع من الفريق الطبي؟
سيقوم الطبيب بإجراء فحص سريري شامل، تتبعه سلسلة من الأسئلة حول مراحل نمو الطفل، وتفاعله مع الأقران، وقدرته على تحمل التغييرات في الروتين اليومي.
استخدام “القصص الاجتماعية المصورة” لتهيئة الطفل
لحماية الطفل من القلق الحسي أثناء الفحص، ينصح الأخصائيون في موقع حياة الطبي باستخدام “قصص مصورة” تشرح للطفل خطوات الزيارة الطبية (من هو الطبيب؟ لماذا سيلمسني؟) لتقليل احتمالية الانهيار العصبي داخل العيادة.
مراحل الشفاء من اضطرابات النمائية الشاملة
من الضروري إدراك أن اضطرابات النمائية الشاملة هي حالات تستمر مدى الحياة، لذا فإن مفهوم “الشفاء” هنا يعني الوصول إلى أقصى درجات الاستقلالية الوظيفية.
- مرحلة الاكتساب الأولي: التركيز على مهارات الرعاية الذاتية (الأكل، التواليت) ومهارات التواصل الأساسية لتقليل الإحباط.
- مرحلة الدمج التعليمي: تطوير مهارات الجلوس في الفصل، واتباع التعليمات، والتفاعل المحدود مع الزملاء تحت إشراف تربوي خاص.
- مرحلة المهارات الاجتماعية المعقدة: التدريب على فهم لغة الجسد، والنكات، والقواعد الاجتماعية غير المكتوبة في سن المراهقة.
- مرحلة الاستقلال الذاتي: تهيئة الشاب المصاب بـ اضطرابات النمائية الشاملة للعيش بمفرده أو في بيئة محمية مع ممارسة مهنة تناسب مهاراته.
الأنواع الشائعة لاضطرابات النمائية الشاملة
قبل التغييرات التصنيفية الأخيرة، كانت اضطرابات النمائية الشاملة تُقسم إلى خمس فئات رئيسية تختلف في حدتها وأعراضها:
- اضطراب التوحد الكلاسيكي: يتسم بصعوبات لغوية واجتماعية شديدة مع سلوكيات تكرارية واضحة.
- متلازمة أسبرجر: تتميز بذكاء طبيعي أو فوق المتوسط مع لغة سليمة، لكن مع صعوبات حادة في التفاعل الاجتماعي.
- اضطراب ريت (Rett Syndrome): حالة وراثية نادرة تصيب الإناث وتتسبب في تراجع حاد في المهارات الحركية واللغوية.
- اضطراب الطفولة التفككي: حيث ينمو الطفل بشكل طبيعي حتى سن 3-4 سنوات، ثم يفقد فجأة وبشكل حاد مهاراته المكتسبة.
- اضطراب النمائية الشاملة غير المحدد (PDD-NOS): يُستخدم كتشخيص “مظلي” للحالات التي لا تنطبق عليها معايير الأنواع الأخرى بشكل كامل.
الفجوة التشخيصية: اضطرابات النمائية الشاملة بين DSM-IV و DSM-5
انتقل الطب النفسي الحديث من تقسيم اضطرابات النمائية الشاملة إلى فئات منفصلة (كما في DSM-IV) إلى دمجها في مصطلح واحد هو “اضطراب طيف التوحد” (ASD) في الإصدار الخامس (DSM-5). هذا التحول جاء ليعكس حقيقة أن الأعراض تقع على “طيف” واسع من الشدة بدلاً من كونها أمراضاً مختلفة تماماً، مما يسهل الحصول على الخدمات التأهيلية بناءً على مستوى الدعم المطلوب وليس فقط المسمى التشخيصي.
التأهيل المهني والدمج: الطريق نحو استقلالية البالغين
يواجه البالغون المصابون بـ اضطرابات النمائية الشاملة تحديات فريدة عند الانتقال لسوق العمل. تتضمن استراتيجيات الدمج الناجحة ما يلي:
- التدريب المهني المحمي: وظائف تعتمد على الدقة والروتين (مثل البرمجة أو الأرشفة) حيث تكون مهاراتهم في التركيز على التفاصيل ميزة تنافسية.
- مدربو الوظائف (Job Coaches): مرافقون متخصصون يساعدون المصاب في فهم ديناميكيات المكتب والتواصل مع زملائه في العمل.
محور التغذية: حقيقة الحميات الغذائية في تحسين السلوك
تنتشر ادعاءات حول فعالية الحمية الخالية من “الغلوتين والكازين” في علاج اضطرابات النمائية الشاملة. بناءً على مراجعة شاملة لـ (Mayo Clinic – استرشاداً بالبيانات)، لا توجد أدلة قوية تدعم أن هذه الحميات تعالج الاضطراب جوهرياً لجميع الأطفال. ومع ذلك، قد يستفيد الأطفال الذين يعانون من “حساسية غذائية حقيقية” من تحسن سلوكي نتيجة اختفاء الآلام المعوية وعدم الراحة، وهو ما يفسر التحسن الظاهري في التركيز.
الأثر النفسي على الأسرة: استراتيجيات الصمود النفسي
رعاية طفل مصاب بـ اضطرابات النمائية الشاملة تتطلب جهداً عاطفياً وجسدياً هائلاً قد يؤدي للاحتراق النفسي (Burnout).
- خدمات الراحة (Respite Care): توفير رعاية مؤقتة للطفل للسماح للوالدين باستعادة نشاطهم.
- مجموعات الدعم: التواصل مع أسر تمر بنفس التحديات يقلل من الشعور بالوحدة ويوفر تبادلاً للخبرات العملية حول “أسرار التعامل اليومي”.
خرافات شائعة حول اضطرابات النمائية الشاملة
يجب تصحيح بعض المفاهيم المغلوطة التي تزيد من معاناة الأسر والوصمة الاجتماعية:
- الخرافة: اللقاحات تسبب اضطرابات النمائية الشاملة.
- الحقيقة: أثبتت آلاف الدراسات المستقلة عالمياً عدم وجود أي صلة بين اللقاحات وظهور اضطراب النمائية الشاملة.
- الخرافة: المصابون بالتوحد ليس لديهم مشاعر أو لا يرغبون في تكوين صداقات.
- الحقيقة: لديهم رغبة قوية في التواصل لكنهم لا يعرفون “كيفية” القيام بذلك بالطريقة التقليدية.
- الخرافة: سوء التربية (الأم الباردة) هو سبب الاضطراب.
- الحقيقة: هو اضطراب بيولوجي عصبي جيني ولا علاقة لأسلوب التربية بنشوئه.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- ثق بحدسك كوالد: إذا شعرت أن تطور طفلك “مختلف”، لا تنتظر نصيحة “سوف يتكلم عندما يكبر”؛ استشر متخصصاً فوراً.
- ركز على نقاط القوة: كل مصاب لديه “جزيرة تميز”، سواء في الذاكرة البصرية أو الموسيقى أو الأرقام؛ استثمر فيها لبناء ثقته بنفسه.
- الصبر هو المفتاح: تقدم المصابين بـ اضطرابات النمائية الشاملة لا يقاس بالأيام بل بالشهور والسنوات؛ احتفل بكل إنجاز صغير.
- كن محامياً لطفلك: تعلم القوانين التعليمية التي تضمن حقوق طفلك في الدمج وتوفير البيئة المناسبة له في المدرسة.
أسئلة شائعة
هل يمكن علاج اضطرابات النمائية الشاملة بالأعشاب؟
لا يوجد أي بحث علمي يثبت فعالية الأعشاب في علاج الاضطرابات النمائية؛ بل قد تسبب بعض الأعشاب تداخلات دوائية خطيرة مع الأدوية النفسية الموصوفة.
هل ينتقل اضطراب النمائية الشاملة وراثياً بنسبة 100%؟
ليس بالضرورة؛ الوراثة تزيد من “الاستعداد”، ولكن العوامل البيئية والطفرات الجينية العشوائية تلعب دوراً كبيراً أيضاً في حدوث الإصابة.
متى يبدأ الطفل المصاب بالتحدث؟
يختلف الأمر جذرياً؛ بعض الأطفال يبدأون التحدث مبكراً بمساعدة علاج النطق، بينما قد يظل البعض “غير لفظيين” ويعتمدون على وسائل التواصل البديلة (AAC) مدى الحياة.
الخاتمة
تظل اضطرابات النمائية الشاملة رحلة تحدٍ تتطلب تكاتفاً بين الأسرة والفريق الطبي والمجتمع. إن الفهم العميق لخصوصية هؤلاء الأفراد، وتوفير الدخل المبكر المناسب، هو السبيل الوحيد لتحويل التحديات النمائية إلى قصص نجاح واستقلال. تلتزم مدونة حياة الطبية بتقديم أحدث المستجدات العلمية لدعم جودة حياة المصابين وعائلاتهم في الوطن العربي