تُعد وذمة وعائية عصبية وراثية (Hereditary Angioedema) اضطراباً جينياً نادراً يتسبب في نوبات متكررة من التورم الشديد تحت الجلد وفي الأغشية المخاطية للجسم.
تشير مدونة حياة الطبية إلى أن هذا المرض يختلف جذرياً عن الحساسية التقليدية؛ فهو لا يستجيب لمضادات الهيستامين، مما يجعله تحدياً طبياً يتطلب وعياً دقيقاً ببروتوكولات الطوارئ.
ما هي وذمة وعائية عصبية وراثية؟
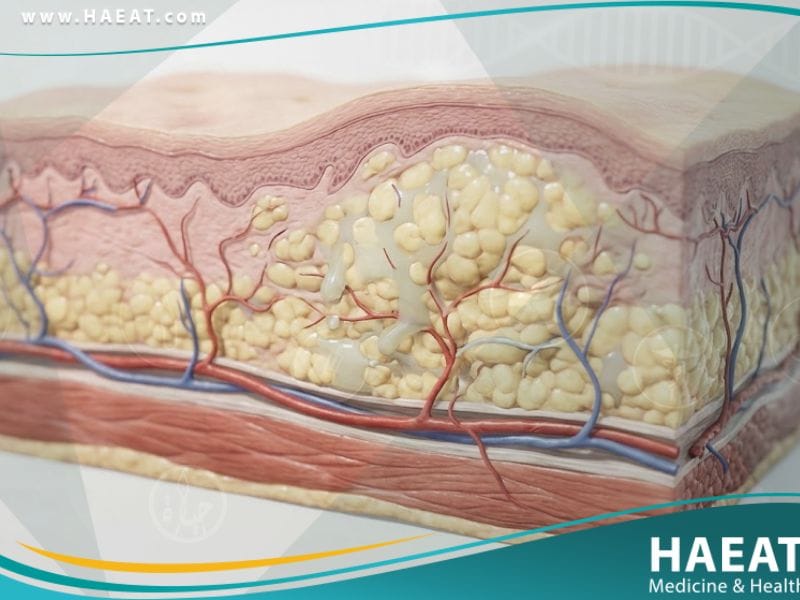
تُعرف وذمه وعائية عصبية وراثية طبياً بأنها خلل في الجهاز المناعي ناتج عن نقص أو عدم كفاءة بروتين “مثبط C1″، مما يؤدي لزيادة مادة البراديكينين.
وفقاً لـ موقع حياة الطبي، فإن هذه المادة هي المسؤول الأول عن توسع الأوعية الدموية وتسريب السوائل للأنسجة المحيطة، مما يسبب تورماً مؤلماً ومفاجئاً في مناطق مختلفة.
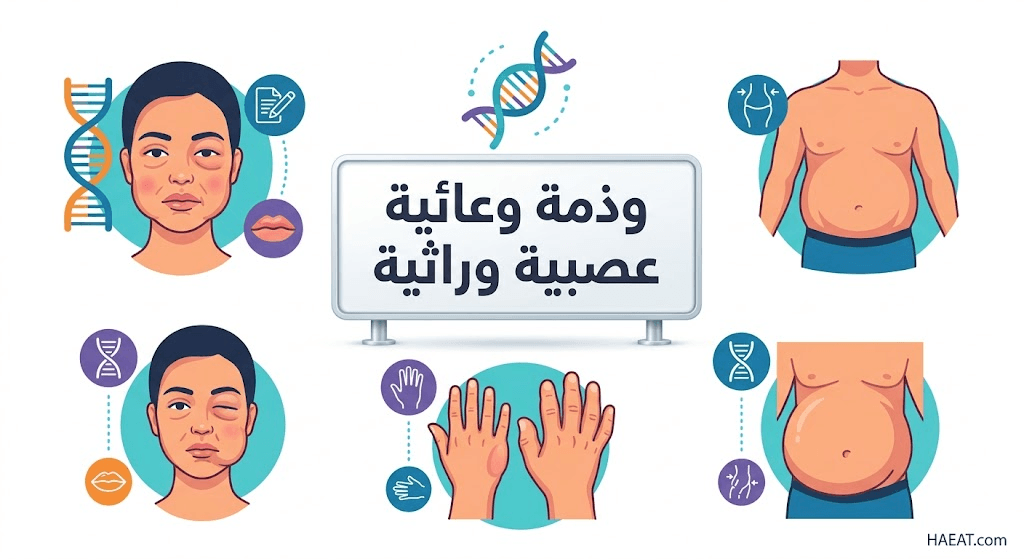
أعراض وذمة وعائية عصبية وراثية
تتميز نوبات وذمة وعائية عصبية وراثية بكونها تدريجية في البداية ولكنها قد تصل لذروتها خلال ساعات، وتتوزع أعراضها السريرية بناءً على المنطقة المصابة كما يلي:
- التورم الجلدي الخارجي:
- ظهور تورمات مشوهة في الوجه، وتحديداً في الشفتين والجفون واللسان، مما قد يغير ملامح المريض تماماً خلال وقت قصير.
- انتفاخ شديد في الأطراف (اليدين والقدمين) يعيق الحركة الطبيعية أو لبس الأحذية والملابس، وغالباً ما يكون التورم غير مصحوب بحكة.
- تأثر الأعضاء التناسلية الخارجية بتورمات مؤلمة تسبب حرجاً شديداً وصعوبة في ممارسة الأنشطة اليومية البسيطة.
- الأعراض الهضمية الحادة:
- آلام بطنية تشنجية شديدة تشبه في حدتها أعراض الزائدة الدودية أو انسداد الأمعاء، مما قد يؤدي لإجراء جراحات غير ضرورية.
- نوبات من الغثيان والقيء المستمر نتيجة تورم جدران الأمعاء الدقيقة، وهو ما يؤدي لفقدان السوائل واضطراب الأملاح.
- الإسهال المائي الشديد الذي يتبع مرحلة الألم، حيث يبدأ الجسم في التخلص من وذمة الأنسجة المعوية بعد انتهاء ذروة النوبة.
- أعراض الجهاز التنفسي (الأكثر خطورة):
- تغير في نبرة الصوت أو بحة مفاجئة تشير إلى بدء تورم الحنجرة، وهو ما يمثل حالة طوارئ طبية قصوى تهدد الحياة.
- صعوبة في البلع (عسر البلع) وشعور بوجود جسم غريب في الحلق يمنع مرور الهواء أو اللعاب بشكل طبيعي.
- ضيق التنفس المتسارع (الصرير الحنجري) الذي يتطلب تدخلاً فورياً لفتح مجرى الهواء قبل حدوث الاختناق الكامل.
- البوادر السابقة للنوبة (Prodromal):
- ظهور طفح جلدي غير بارز وغير مثير للحكة يسمى “الطفح الحمامي الهامشي”، والذي غالباً ما يسبق التورم بساعات قليلة.
- شعور عام بالإرهاق، الوخز في الجلد، أو تقلبات مزاجية غير مبررة، وهي علامات تحذيرية يعتمد عليها المرضى الخبراء للتنبؤ بالنوبة.
أسباب وذمة وعائية عصبية وراثية
يؤكد موقع HAEAT الطبي أن السبب الجذري للمرض يكمن في طفرات جينية محددة تؤثر على تنظيم السوائل، ويمكن تفصيل هذه المسببات والمحفزات كالتالي:
- الخلل الجيني في بروتين C1-INH:
- نقص كمي (النوع الأول): حيث ينتج الجسم كميات غير كافية من بروتين مثبط استريز C1، ويمثل هذا النوع حوالي 85% من الحالات.
- نقص وظيفي (النوع الثاني): ينتج الجسم كميات طبيعية من البروتين لكنه لا يعمل بشكل صحيح، مما يفقد الجسم السيطرة على المسارات الالتهابية.
- فرط إنتاج مادة البراديكينين:
- عند حدوث خلل في مثبط C1، ينشط نظام الكاليكرين-كينين بشكل مفرط، مما يؤدي لإطلاق كميات هائلة من البراديكينين التي تزيد نفاذية الأوعية.
- تؤدي هذه العملية الكيميائية المعقدة إلى اندفاع بلازما الدم من الأوعية الدموية الدقيقة إلى الأنسجة الرخوة تحت الجلد والمخاطيات.
- المحفزات الخارجية والبيئية:
- الإجراءات الطبية الخاصة بالأسنان: حيث يعد الضغط الميكانيكي على أنسجة الفم من أقوى المحفزات لنوبات وذمه وعائية عصبية وراثية الحنجرية.
- الإجهاد البدني أو العمليات الجراحية: الصدمات الجسدية البسيطة قد تطلق سلسلة تفاعلات كيميائية تنتهي بتورم مفاجئ في مكان الصدمة.
- التغيرات الهرمونية: خاصة عند النساء، حيث يرتبط ارتفاع مستويات الإستروجين (سواء الطبيعي أو عبر حبوب منع الحمل) بزيادة تواتر النوبات.
- الضغوط النفسية والعصبية: القلق الشديد أو الحزن قد يكون صاعق التفجير لنوبة شاملة، مما يتطلب استراتيجيات إدارة الضغوط كجزء من العلاج.
متى تزور الطبيب؟
يتطلب التعامل مع وذمة وعائية عصبية وراثية وعياً كبيراً بالعلامات الفارقة بين النوبة البسيطة والحالة المهددة للحياة، حيث إن التوقيت يمثل الفارق الجوهري في النتائج السريرية.
العلامات التحذيرية لدى البالغين
يجب على البالغين التوجه إلى الطوارئ فوراً إذا لاحظت وجود تورم سريع في اللسان أو الحلق، أو إذا واجهت صعوبة في التنفس أو البلع. كما ينبغي استشارة أخصائي المناعة إذا كانت النوبات تتكرر بشكل دوري دون سبب واضح، حتى لو كانت النوبات السابقة خفيفة، لأن النوبات التالية قد تكون أكثر شدة وخطورة.
خصوصية التشخيص عند الأطفال
عند الأطفال، قد تكون الأعراض مضللة؛ فقد يشكو الطفل من ألم في البطن فقط دون ظهور تورم خارجي واضح. تشير توصيات الجمعية الأمريكية للمناعة (وفقاً لبيانات NIH) إلى ضرورة فحص الأطفال الذين لديهم تاريخ عائلي لمرض داء كوينكه، حتى في غياب الأعراض، لضمان وضع خطة طوارئ استباقية قبل دخول المدرسة أو ممارسة الرياضات العنيفة.
كيف يمكن لتطبيقات المراقبة الحيوية التنبؤ بنوبات الوذمة؟
مع تقدم التكنولوجيا الطبية في عام 2026، برزت تطبيقات الذكاء الاصطناعي التي ترتبط بالساعات الذكية لمراقبة التغيرات الطفيفة في معدل ضربات القلب ودرجة حرارة الجلد. تشير الدراسات الحديثة إلى أن تقلبات معينة في الجهاز العصبي اللاإرادي تسبق ظهور تورم الوذمة الوعائية بعدة ساعات، مما يتيح للمريض تناول الجرعات الوقائية قبل وصول النوبة لمرحلة الذروة الخطيرة.
عوامل خطر الإصابة بـ وذمة وعائية عصبية وراثية
تتعدد العوامل التي تزيد من احتمالية ظهور نوبات وذمة وعائية عصبية وراثية، حيث تعمل هذه العوامل كصواعق تفجير كيميائية تحفز إنتاج البراديكينين بشكل خارج عن السيطرة:
- التاريخ العائلي والوراثة: يعتبر المرض اضطراباً صبغياً جسدياً سائداً (Autosomal Dominant)، مما يعني أن وجود أحد الوالدين المصابين يرفع احتمالية إصابة الأبناء بنسبة 50%.
- التغيرات الهرمونية الأنثوية: تزداد حدة النوبات خلال فترات البلوغ، الدورة الشهرية، أو أثناء استخدام وسائل منع الحمل الفموية التي تحتوي على الإستروجين، والذي يحفز إنتاج الكاليكرين.
- الإصابات الجسدية الميكانيكية: يمكن أن تؤدي الصدمات البسيطة، مثل السقوط أو الضغط المستمر على الأطراف أثناء العمل، إلى تحفيز استجابة وعائية تنتهي بتورم شديد في المنطقة المصابة.
- الإجراءات الطبية والجراحية: تشكل جراحات الفم والأسنان وعمليات التنظير خطراً كبيراً، حيث إن التلاعب في مجرى الهواء قد يثير وذمة حنجرية فورية وخطيرة لدى مرضى داء كوينكه.
- العدوى والأمراض الفيروسية: تساهم الالتهابات البكتيرية أو الفيروسية (مثل الإنفلونزا) في تنشيط النظام المتمم (Complement System)، مما يستهلك ما تبقى من بروتين C1-INH ويحفز النوبة.
- الأدوية الخافضة لضغط الدم: تعتبر مثبطات الإنزيم المحول للأنجيوتنسين (ACE inhibitors) من أخطر الأدوية لهؤلاء المرضى، لأنها تمنع تكسير البراديكينين، مما يفاقم الحالة بشكل كارثي.
مضاعفات وذمة وعائية عصبية وراثية
تتجاوز مضاعفات وذمة وعائية عصبية وراثية مجرد التورم الظاهري، لتشمل مخاطر حيوية ونفسية قد تغير مجرى حياة المريض إذا لم يتم التعامل معها ببروتوكولات صارمة:
- الاختناق الحاد والوفاة: يعد انسداد المجرى التنفسي العلوي بسبب وذمة الحنجرة أخطر المضاعفات، حيث قد تتطور الحالة من بحة بسيطة إلى انغلاق كامل خلال دقائق معدودة.
- التدخلات الجراحية الخاطئة: غالباً ما يتم تشخيص الوذمة المعوية بشكل خاطئ على أنها التهاب زائدة أو انسداد معوي، مما يؤدي لإجراء جراحات بطنية غير ضرورية تعرض المريض لمخاطر التخدير.
- الجفاف الحاد وهبوط الضغط: تؤدي نوبات البطن الشديدة وما يرافقها من قيء وإسهال وفقدان سوائل البلازما إلى هبوط حاد في الدورة الدموية يتطلب تعويضاً فورياً بالسوائل الوريدية.
- الاضطرابات النفسية المزمنة: يعاني المرضى من القلق الدائم من “النوبة القادمة”، مما يؤدي للعزلة الاجتماعية، الاكتئاب، وصعوبات في الحفاظ على وظائف مستقرة بسبب التغيب المتكرر.
- مقاومة الأدوية التقليدية: في حالات الطوارئ، قد يضيع الوقت الثمين في محاولة علاج المريض بالكورتيزون أو الأدرينالين، وهي أدوية لا تؤثر في مسار وذمه وعائية عصبية وراثية.
الوقاية من وذمة وعائية عصبية وراثية
تعتمد استراتيجية الوقاية من نوبات وذمة وعائية عصبية وراثية على محورين أساسيين لضمان استقرار حالة المريض وتقليل وتيرة التورم المفاجئ:
- الوقاية قصيرة الأمد (Short-term Prophylaxis):
- إعطاء جرعات مركزة من مثبط C1 قبل إجراء عمليات الأسنان أو الجراحات الكبرى بـ 1-6 ساعات لضمان حماية المجرى الهوائي.
- استخدام جرعات عالية من الأندروجينات المصنعة (مثل دانازول) لعدة أيام قبل الإجراءات الطبية البسيطة كبديل في حال عدم توفر المركزات الوريدية.
- الوقاية طويلة الأمد (Long-term Prophylaxis):
- استخدام الأجسام المضادة أحادية النسيلة (مثل لاناديلوماب) التي تحقن تحت الجلد مرة كل أسبوعين لمنع نشاط الكاليكرين بشكل مستدام.
- العلاجات الفموية الحديثة (مثل بيروترالستات) التي تؤخذ يومياً لمنع تكوين البراديكينين، مما يوفر للمريض حياة طبيعية بعيدة عن الحقن المتكرر.
- تجنب المحفزات المعروفة، مثل تغيير نوع حبوب منع الحمل إلى الأنواع الخالية من الإستروجين، واستبدال أدوية الضغط ببدائل آمنة مثل حاصرات مستقبلات الأنجيوتنسين.
- التثقيف الصحي وحمل بطاقات التعريف: يجب على كل مريض حمل بطاقة “طوارئ وذمة وعائية” توضح نوع المرض والعلاج المنقذ للحياة (مثل إيكاتيبانت) لاستخدامه في حالات فقدان الوعي.
تشخيص وذمة وعائية عصبية وراثية
يتطلب تشخيص وذمة وعائية عصبية وراثية دقة مخبرية عالية، حيث يتم استبعاد أنواع الحساسية الأخرى من خلال سلسلة من الفحوصات المتخصصة:
- قياس مستوى البروتين المتمم C4: يعتبر الفحص المسحي الأول؛ حيث تكون مستوياته منخفضة جداً لدى 95% من المرضى حتى في فترات الهدوء بين النوبات.
- فحص مستوى مثبط C1 الكمي: يستخدم لتشخيص النوع الأول من المرض، حيث تظهر النتائج انخفاضاً ملحوظاً في تركيز البروتين في الدم.
- اختبار وظيفة مثبط C1 (النوع النوعي): ضروري لتشخيص النوع الثاني، حيث يكون تركيز البروتين طبيعياً لكن فعاليته الوظيفية منخفضة جداً (أقل من 50%).
- التحليل الجيني (DNA Testing): يهدف لتحديد الطفرات في جين SERPING1، وهو فحص حاسم في الحالات التي تكون فيها النتائج المخبرية الروتينية غير حاسمة أو للتشخيص المبكر للأجنة.
- التصوير الإشعاعي (Sonomed): يمكن استخدام الموجات فوق الصوتية للبطن أثناء النوبة لملاحظة تسمك جدران الأمعاء ووجود سوائل حرة، مما يؤكد حدوث وذمة وعائية معوية.
علاج وذمة وعائية عصبية وراثية
يهدف بروتوكول علاج وذمة وعائية عصبية وراثية إلى السيطرة الفورية على النوبات الحادة ومنع تطورها إلى حالات مهددة للحياة من خلال مسارات علاجية متكاملة.
تغييرات نمط الحياة والتدابير المنزلية
يجب على المريض الالتزام بنظام غذائي متوازن يقلل من الالتهابات العامة، مع ضرورة تعلم تقنيات التنفس العميق للسيطرة على القلق الذي قد يحفز النوبة. كما يُنصح بتوفير بيئة عمل آمنة تقلل من فرص التعرض للصدمات الجسدية المباشرة.
العلاجات الدوائية لنوبات وذمه وعائية عصبية وراثية
1. بروتوكول البالغين
يعتمد علاج البالغين على الحقن الذاتي الفوري لمضادات مستقبلات البراديكينين (مثل إيكاتيبانت) عند الشعور بأولى علامات التورم. كما تتوفر مركزات مثبط C1 المشتقة من البلازما أو المصنعة بتقنية الهندسة الوراثية للحقن الوريدي السريع الذي يوقف النوبة خلال 30-60 دقيقة.
2. بروتوكول الأطفال
بالنسبة للأطفال، يتم التركيز على مركزات مثبط C1 الوريدية المعتمدة للفئات العمرية الصغيرة، مع تجنب استخدام الأندروجينات (مثل دانازول) قدر الإمكان لتفادي آثارها الجانبية على النمو والبلوغ. يتم تدريب الوالدين على كيفية التعرف على العلامات المبكرة للوذمة الحنجرية والتدخل الفوري.
استراتيجيات الذكاء الاصطناعي في التنبؤ بمحفزات النوبات
تساهم التقنيات الرقمية اليوم في تحليل البيانات الحيوية للمريض (مثل نبض القلب وساعات النوم) عبر الساعات الذكية للتنبؤ باحتمالية وقوع نوبة وذمة وعائية عصبية وراثية. تتيح هذه الأنظمة للمريض اتخاذ تدابير وقائية مبكرة أو تناول جرعات إضافية من العلاج قبل ظهور التورم الفعلي.
العلاجات البيولوجية الموجهة: ثورة في جودة الحياة
تمثل الأدوية البيولوجية الحديثة التي تستهدف إنزيم الكاليكرين نقلة نوعية، حيث قللت من معدل النوبات السنوية بنسبة تصل إلى 90% لدى الكثير من المرضى. هذه العلاجات لا تكتفي بوقف الأعراض، بل تمنع حدوث الخلل الكيميائي من الأساس، مما يمنح المريض حرية السفر والعمل دون خوف دائم.

الطب البديل لوذمة وعائية عصبية وراثية
على الرغم من أن وذمة وعائية عصبية وراثية لا تُعالج بالوسائل التقليدية للطب البديل كبديل للأدوية المنقذة للحياة، إلا أن بعض الممارسات التكميلية قد تساعد في تقليل عدد النوبات:
- تقنيات تقليل التوتر والضغط العصبي: تساعد ممارسة اليوجا والتأمل بانتظام في خفض مستويات الكورتيزول والأدرينالين، وهي مواد قد تساهم بشكل غير مباشر في تحفيز نوبات التورم الوعائي.
- المكملات الغذائية المضادة للالتهاب: تشير بعض الدراسات الداعمة إلى أن أحماض أوميغا-3 الدهنية قد تحسن من صحة جدران الأوعية الدموية، مما قد يقلل من حدة نفاذية البلازما أثناء النوبة.
- الأعشاب الداعمة للجهاز الهضمي: يمكن للزنجبيل والنعناع تخفيف بعض الغثيان الخفيف المرتبط ببدايات النوبات المعوية، لكنها لا تغني أبداً عن العلاج الوريدي لمثبط C1 في الحالات الحادة.
- الوخز بالإبر الصينية: تستخدم في بعض المراكز المتقدمة كأداة لتحسين التوازن العصبي العام، مما قد يقلل من حساسية الجسم للمحفزات البيئية التي تثير وذمه وعائية عصبية وراثية.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع اضطراب نادر مثل وذمة وعائية عصبية وراثية تنظيماً دقيقاً للمعلومات الطبية قبل التوجه لاستشارة الطبيب المختص لضمان التشخيص الصحيح.
ما الذي يجب عليك فعله؟
يجب عليك تدوين تاريخ زمني دقيق لكل نوبات التورم السابقة، مع تحديد الأماكن المصابة ومدة استمرار كل نوبة. من الضروري أيضاً إحضار قائمة كاملة بجميع الأدوية الحالية، خاصة أدوية الضغط والمكملات الهرمونية، وتصوير التورمات الخارجية بالفيديو أو الصور الفوتوغرافية لعرضها على الطبيب.
ما الذي تتوقعه من الطبيب؟
سوف يقوم الطبيب بإجراء فحص سريري دقيق والبحث عن تاريخ عائلي مشابه، وقد يطلب فحوصات دم متكررة للتأكد من مستويات C4 ومثبط C1. قد يطرح الطبيب أسئلة حول علاقة التورم بالضغط النفسي أو الأطعمة أو الإصابات الجسدية لتحديد المحفزات الخاصة بك.
استخدام التطبيقات الذكية لتتبع الأعراض قبل الموعد
يمكن استخدام التطبيقات الرقمية المخصصة لمرضى الوذمة الوعائية لتسجيل شدة الألم ومواقع التورم بشكل يومي. توفر هذه التطبيقات تقارير بيانية دقيقة تساعد الطبيب في تقييم مدى فعالية العلاج الوقائي وتعديل الجرعات بناءً على أنماط النوبات المسجلة.
مراحل الشفاء من وذمة وعائية عصبية وراثية
تمر نوبة وذمة وعائية عصبية وراثية بعدة مراحل فسيولوجية منذ لحظة التحفيز وحتى العودة الكاملة للأنسجة إلى حالتها الطبيعية:
- مرحلة البوادر (Prodromal Phase): تبدأ قبل 6 إلى 24 ساعة من التورم، ويشعر فيها المريض بوخز أو تعب أو يظهر طفح جلدي غير بارز.
- المرحلة الحادة (Acute Attack): يصل فيها التورم لذروته خلال 12-36 ساعة، وتكون هي المرحلة الأكثر إيلاماً وخطورة خاصة إذا كانت في الحنجرة أو البطن.
- مرحلة التراجع (Resolution Phase): يبدأ الجسم في إعادة امتصاص السوائل المسربة، وتستغرق عادة من 24 إلى 72 ساعة حسب شدة النوبة وموقعها.
- مرحلة التعافي والإنهاك (Post-attack Fatigue): بعد اختفاء التورم، يشعر مريض وذمه وعائية عصبية وراثية بإجهاد عام وجفاف، مما يتطلب راحة تامة وترطيباً جيداً للجسم.
الأنواع الشائعة لوذمة وعائية عصبية وراثية
يتم تصنيف حالات وذمة وعائية عصبية وراثية بناءً على السبب الجيني والخلل البروتيني المكتشف في المختبر إلى ثلاثة أنواع رئيسية:
- النوع الأول (Type I): وهو الأكثر انتشاراً (85%)، ويتميز بنقص كمي حقيقي في إنتاج بروتين مثبط C1 نتيجة طفرات جينية تعطل عمل الجين المسؤول.
- النوع الثاني (Type II): يمثل 15% من الحالات، حيث تكون مستويات البروتين طبيعية أو مرتفعة، ولكن البروتين المنتج معيب وظيفياً وغير قادر على تثبيط الإنزيمات.
- النوع ذو مثبط C1 الطبيعي (HAE with normal C1-INH): وهو نوع نادر جداً يرتبط بطفرات في عوامل أخرى مثل العامل الثاني عشر (Factor XII) أو جين البلازمينوجين.
التأثير النفسي والاجتماعي للتعايش مع وذمة وعائية عصبية وراثية
لا تقتصر معاناة مرضى وذمة وعائية عصبية وراثية على الألم الجسدي فحسب، بل تمتد لتشمل ضغوطاً نفسية هائلة ناتجة عن عدم القدرة على التنبؤ بموعد النوبة القادمة. يعيش العديد من المرضى في حالة “ترقب قلق”، مما قد يؤدي إلى تجنب الأنشطة الاجتماعية أو السفر خوفاً من حدوث نوبة في مكان يفتقر للرعاية المتخصصة.
يؤثر داء كوينكه أيضاً على المسار المهني، حيث قد يضطر المريض للتغيب المتكرر عن العمل، مما يتطلب دعماً من صاحب العمل وتفهماً لطبيعة المرض. يعد الانضمام لمجموعات دعم المرضى وسيلة فعالة لتقليل الشعور بالعزلة وتبادل الخبرات حول كيفية إدارة النوبات في المواقف المختلفة.
إدارة نوبات وذمة وعائية عصبية وراثية أثناء الحمل والرضاعة
تعتبر فترة الحمل والرضاعة تحدياً خاصاً لمريضات وذمة وعائية عصبية وراثية، حيث تتطلب عناية طبية فائقة وتنسيقاً بين طبيب النساء وطبيب المناعة:
- تذبذب وتيرة النوبات: قد تتحسن النوبات لدى بعض النساء خلال الحمل، بينما تزداد سوءاً لدى الأخريات، خاصة في الثلثين الثاني والثالث نتيجة التغيرات الهرمونية.
- أمان الأدوية: يجب التوقف عن استخدام الأندروجينات (مثل دانازول) قبل التخطيط للحمل لأنها تسبب تشوهات للأجنة، ويتم الاعتماد كلياً على مركزات مثبط C1 الوريدية الآمنة.
- التخطيط للولادة: يجب توفير جرعات وقائية من مثبط C1 في غرفة الولادة تحسباً لأي تورم ناتج عن الإجهاد البدني أو الصدمات الميكانيكية أثناء عملية الولادة.
- فترة الرضاعة: تعتبر مركزات مثبط C1 الخيار الأكثر أماناً أثناء الرضاعة الطبيعية، مع ضرورة مراقبة أي تورم في منطقة الثدي قد يعيق عملية الرضاعة.
التطورات الجينية الحديثة والعلاجات الواعدة تحت الدراسة
يشهد العلم طفرة هائلة في علاج وذمة وعائية عصبية وراثية، حيث ننتقل من مجرد علاج النوبات إلى محاولة إصلاح الخلل الجيني من جذوره. تجري حالياً دراسات سريرية متقدمة على تقنية تعديل الجينات (CRISPR) لتمكين كبد المريض من إنتاج بروتين C1-INH بشكل طبيعي ودائم.
بالإضافة إلى ذلك، يتم تطوير أدوية تؤخذ عن طريق الفم لمرة واحدة يومياً بفعالية تضاهي الحقن البيولوجية، مما سيغير حياة مرضى داء كوينكه تماماً. تهدف هذه الأبحاث إلى الوصول لمرحلة “صفر نوبات”، حيث يمكن للمريض العيش لعقود دون التعرض لأي تورم مفاجئ.
الدليل الغذائي والمكملات الداعمة لمرضى وذمة وعائية عصبية وراثية
على الرغم من عدم وجود نظام غذائي يعالج وذمة وعائية عصبية وراثية، إلا أن بعض التعديلات الغذائية قد تقلل من الالتهابات الجهازية التي تزيد من حساسية الأوعية الدموية:
- التركيز على الأطعمة المضادة للالتهاب: مثل الخضروات الورقية الداكنة، التوت، والأسماك الدهنية الغنية بأوميغا-3.
- تجنب المحفزات الهضمية المعروفة: الابتعاد عن الأطعمة التي تسبب انتفاخات شديدة أو تهيجاً للأمعاء، لتقليل احتمالية حدوث تورم وعائي معوي.
- المحافظة على رطوبة الجسم: شرب كميات كافية من الماء يساعد في الحفاظ على لزوجة الدم وتوازن السوائل بين الأوعية والأنسجة.
- مكملات المغنيسيوم: تشير بعض الآراء الطبية إلى أن المغنيسيوم قد يساعد في استرخاء العضلات الملساء للأوعية الدموية، مما قد يخفف من شدة التقلصات البطنية أثناء النوبات.
خرافات شائعة حول وذمة وعائية عصبية وراثية
تنتشر الكثير من المعلومات المغلوطة حول وذمة وعائية عصبية وراثية، مما يؤدي لتأخير العلاج الصحيح أو زيادة قلق المرضى:
- الخرافة: “الوذمة الوعائية الوراثية هي مجرد حساسية شديدة”.
- الحقيقة: هي خلل جيني وبروتيني لا علاقة له بالهيستامين، ولا تستجيب للأدرينالين أو مضادات الحساسية.
- الخرافة: “النوبات تحدث فقط للبالغين”.
- الحقيقة: يمكن أن تبدأ الأعراض في الطفولة المبكرة، وغالباً ما تزداد حدتها عند البلوغ.
- الخرافة: “إذا لم يكن هناك تاريخ عائلي، فأنا لست مصاباً”.
- الحقيقة: حوالي 25% من حالات وذمة وعائية عصبية وراثية تنتج عن طفرات جينية جديدة دون وجود إصابات سابقة في العائلة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في المتابعة السريرية، نقدم لمرضى وذمة وعائية عصبية وراثية هذه التوصيات الجوهرية:
- حقيبة الطوارئ الدائمة: لا تغادر منزلك أبداً دون حقيبة تحتوي على جرعة من علاجك المنقذ (مثل إيكاتيبانت) وخطاب طبي يشرح حالتك.
- إبلاغ الدوائر المقربة: تأكد من أن عائلتك وزملائك في العمل يعرفون كيفية التصرف إذا لاحظت تغيراً في صوتك أو تورماً في وجهك.
- تجنب الأدوية الخطرة: احذر تماماً من أدوية الضغط من نوع ACE inhibitors والمنتجات التي تحتوي على الإستروجين.
- التوثيق الرقمي: استخدم هاتفك لتصوير أي تورم غير مألوف، فهذه الصور هي مفتاح الطبيب لفهم طبيعة نوباتك وتطوير خطة علاجك.
أسئلة شائعة
هل يمكن ممارسة الرياضة مع وذمة وعائية عصبية وراثية؟
نعم، الرياضة المعتدلة مفيدة جداً، ولكن يجب تجنب الرياضات التي تتضمن احتكاكاً جسدياً عنيفاً قد يسبب صدمات محفزة للنوبات.
كيف أميز بين نوبة البطن والتهاب الزائدة؟
نوبة الوذمة الوعائية غالباً ما تكون مصحوبة بتورم سابق في مكان آخر أو طفح جلدي حمامي، وتتحسن فور أخذ مركز مثبط C1، على عكس الزائدة الدودية.
هل مرض وذمة وعائية عصبية وراثية معدي؟
إطلاقاً، هو مرض وراثي جيني ناتج عن طفرات في الحمض النووي ولا يمكن أن ينتقل عبر الاتصال المباشر.
الخاتمة
تظل وذمه وعائية عصبية وراثية اضطراباً يتطلب يقظة دائمة، ولكن بفضل العلاجات الحديثة والوعي الطبي، أصبح بإمكان المرضى التعايش مع داء كوينكه بأمان وثقة. إن الالتزام بالبروتوكولات الوقائية يفتح آفاقاً لحياة مليئة بالإنجاز بعيداً عن قيود التورم المفاجئ.