مرض الاوعية الدموية المحيطية (Peripheral Vascular Disease) هو حالة طبية اضطرابية تصيب الدورة الدموية خارج القلب والدماغ، وتؤدي إلى تضيق أو انسداد الأوعية. تؤكد مدونة حياة الطبية أن هذا الاضطراب لا يؤثر فقط على تدفق الدم، بل يعد مؤشراً خطيراً على صحة الجهاز الوعائي بأكمله في جسم الإنسان.
ما هو مرض الاوعية الدموية المحيطية؟
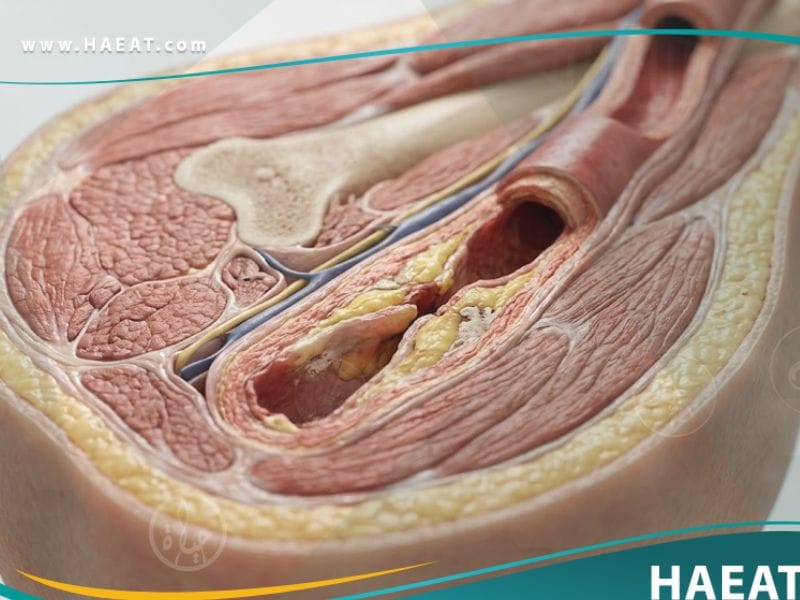
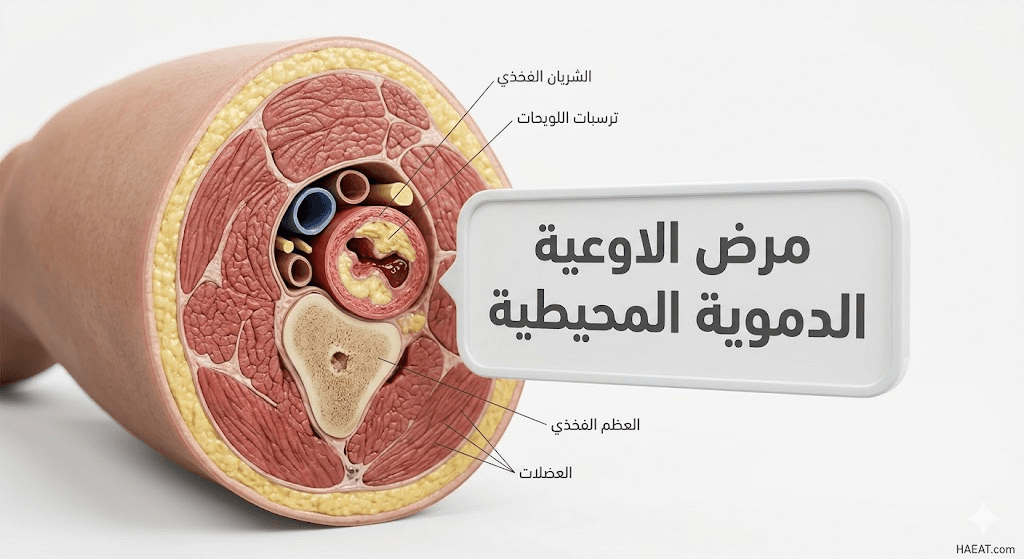
مرض الاوعية الدموية المحيطية هو اضطراب دوري بطيء يسبب ضيق الأوعية الدموية أو انسدادها أو تشنجها، مما يقلل من تروية الأطراف والأعضاء الحيوية بالدم. يشير موقع حياة الطبي إلى أن هذا المرض يندرج تحت مظلة أمراض تصلب الشرايين، حيث تتراكم اللويحات الدهنية (Plaques) على الجدران الداخلية للشرايين المحيطية.
تحدث الإصابة بـ مرض الاوعية الدموية المحيطية بشكل أساسي في الساقين، ولكنها قد تشمل الذراعين أو المعدة أو الكليتين، مما يعيق وصول الأكسجين للأنسجة. وفقاً لـ (Johns Hopkins Medicine)، فإن هذا القصور الوعائي يتطور تدريجياً، وقد يظل صامتاً لفترات طويلة قبل ظهور الأعراض السريرية الواضحة على المريض.
يتم تصنيف مرض الاوعية الدموية المحيطية إلى نوعين رئيسيين: النوع العضوي الذي ينتج عن تغيرات هيكلية في الأوعية، والنوع الوظيفي الناتج عن التشنجات الوعائية. يوضح خبراء موقع HAEAT الطبي أن النوع العضوي هو الأكثر شيوعاً وخطورة، حيث يرتبط مباشرة بنمط الحياة، والتدخين، وارتفاع مستويات الكوليسترول المزمنة.
أعراض مرض الاوعية الدموية المحيطية
تتنوع أعراض مرض الاوعية الدموية المحيطية بناءً على شدة الانسداد ومكانه، وغالباً ما تبدأ بآلام بسيطة أثناء الحركة وتتطور إلى آلام السكون. تتضمن القائمة التالية أبرز العلامات السريرية التي رصدتها الدراسات الحديثة في (Cleveland Clinic):
- العرج المتقطع (Intermittent Claudication): وهو شعور بالتشنج أو الثقل أو الألم في عضلات الساق (خاصة ربلة الساق) أثناء المشي أو ممارسة الرياضة.
- ألم السكون: الشعور بآلام حارقة في أصابع القدم أو القدمين حتى أثناء الراحة، وغالباً ما يزداد الألم سوءاً عند رفع الساقين ليلاً.
- تغيرات درجة حرارة الجلد: ملمس الجلد يصبح بارداً بشكل ملحوظ في إحدى الساقين أو القدمين عند مقارنتها بالجهة الأخرى السليمة تماماً.
- تبدلات لون الجلد: قد يتحول لون الجلد إلى الشحوب الشديد (Pallor) عند رفع الساق، أو إلى اللون الأحمر الداكن أو الأرجواني عند إنزالها.
- ضعف النبض المحيطي: صعوبة تحسس النبض في القدمين أو الساقين من قبل الطبيب المعالج، وهو مؤشر قاطع على تراجع التروية الدموية.
- نمو غير طبيعي للأظافر والشعر: تباطؤ ملحوظ في نمو أظافر القدمين، مع تساقط الشعر في منطقة الساقين والقدمين المصابة بالانسداد الوعائي.
- التقرحات الجلدية: ظهور قروح أو جروح في أصابع القدم أو الساقين لا تلتئم أو تلتئم ببطء شديد، مما يزيد من خطر العدوى.
- الضمور العضلي: فقدان الكتلة العضلية في الساق المصابة بـ مرض الاوعية الدموية المحيطية نتيجة نقص المغذيات والأكسجين الواصل للعضلات.
- تغير مظهر الجلد: يصبح الجلد رقيقاً، مشدوداً، ولامعاً في المناطق التي تعاني من نقص التروية المزمن والشديد.
- ضعف الانتصاب: لدى الرجال، قد يكون ضعف الانتصاب علامة مبكرة على وجود انسدادات في الشرايين الحرقفية المرتبطة بالجهاز الوعائي المحيطي.

أسباب مرض الاوعية الدموية المحيطية
يعود السبب الجذري لمعظم حالات مرض الاوعية الدموية المحيطية إلى عمليات بيولوجية معقدة تؤدي إلى تدهور مرونة الأوعية الدموية واتساعها الطبيعي. فيما يلي تفصيل للأسباب والمسببات الرئيسية وفقاً لأحدث الأبحاث المنشورة في (The Lancet):
- تصلب الشرايين (Atherosclerosis): وهو السبب الرئيسي بنسبة تتجاوز 90%، حيث تتراكم الدهون والكوليسترول والكالسيوم لتكوين لويحات تضيق مجرى الدم.
- الالتهابات الوعائية (Vasculitis): قد تسبب الالتهابات المناعية أو العدوى تلفاً في جدران الأوعية، مما يؤدي إلى تضيقها وحدوث انسدادات وظيفية.
- الإصابات الجسدية: التعرض لحوادث أو إصابات مباشرة للأطراف قد يؤدي إلى تمزق الشرايين أو تكوين ندبات تعيق تدفق الدم الطبيعي.
- العيوب التشريحية: ولادة الشخص بضيق في بعض الأوعية أو وجود أربطة عضلية تضغط على الشرايين المحيطية، مما يحفز ظهور المرض مبكراً.
- التشنج الوعائي: انقباض الأوعية الدموية استجابةً للبرد الشديد أو التوتر العاطفي (مثل ظاهرة رينود)، وهو ما يعرف بـ مرض الاوعية الدموية المحيطية الوظيفي.
- الاضطرابات الأيضية: يتسبب داء السكري وارتفاع مستويات السكر في الدم بتلف البطانة الداخلية للأوعية (Endothelium)، مما يسرع من عملية التصلب.
- ارتفاع ضغط الدم المزمن: الضغط المستمر على جدران الشرايين يجعلها أكثر سمكاً وأقل مرونة، مما يسهل تراكم اللويحات الدهنية بداخلها.
- اضطراب شحوم الدم: ارتفاع الكوليسترول الضار (LDL) وانخفاض الكوليسترول الحميد (HDL) يشكلان البيئة المثالية لتطور انسدادات الأوعية المحيطية.
متى تزور الطبيب؟
لا ينبغي تجاهل آلام الساقين باعتبارها مجرد “علامة على الشيخوخة”، بل يجب استشارة المتخصصين عند ظهور أي تغير غير مبرر في نمط المشي. توضح مدونة HAEAT الطبية أن التدخل المبكر يقلل من احتمالات الحاجة إلى التدخلات الجراحية الكبرى أو عمليات البتر المعقدة مستقبلاً.
العلامات التحذيرية لدى البالغين
يجب على البالغين، خاصة من تجاوزوا سن الخمسين أو المدخنين، التوجه للطبيب إذا شعروا بألم في الساق يعيقهم عن ممارسة أنشطتهم اليومية المعتادة. إذا كان الألم يزول عند الراحة ويعود عند المشي، فهذا مؤشر كلاسيكي يتطلب إجراء فحص مؤشر الكاحل والعضد (ABI) بشكل فوري.
الحالات النادرة لدى الأطفال والشباب
رغم ندرة إصابة الشباب بـ مرض الاوعية الدموية المحيطية، إلا أن ظهور برودة دائمة في الأطراف أو تغير لون الجلد يتطلب فحصاً جينياً وهيكلياً. قد تكون هذه الأعراض مرتبطة بأمراض مناعية أو عيوب خلقية في الشرايين الكبرى، وهو ما يستدعي تدخل فريق طبي متعدد التخصصات.
دور الذكاء الاصطناعي في الكشف المبكر
في عام 2026، بدأت العيادات المتقدمة باستخدام خوارزميات الذكاء الاصطناعي لتحليل أنماط المشي وسرعة تدفق الدم عبر المجسات الجلدية الدقيقة. تساعد هذه التقنيات في التنبؤ بحدوث مرض الاوعية الدموية المحيطية قبل سنوات من ظهور اللويحات في التصوير التقليدي، مما يتيح وقاية استباقية.
عوامل خطر الإصابة بـ مرض الاوعية الدموية المحيطية
تتضافر عدة عوامل بيولوجية وبيئية لزيادة احتمالية تضيق الشرايين الطرفية وفقدان مرونتها الطبيعية مع مرور الوقت. تؤكد الدراسات المنشورة في (The Lancet) أن نمط الحياة يلعب الدور الأبرز في تسريع وتيرة مرض الاوعية الدموية المحيطية لدى الفئات الأكثر عرضة للخطر.
- التدخين بجميع أنواعه: يعتبر العامل الأخطر، حيث تؤدي السموم الموجودة في التبغ إلى تدمير بطانة الأوعية الدموية بشكل مباشر ومزمن.
- داء السكري: يتسبب الارتفاع المستمر في مستويات الغلوكوز في إتلاف جدران الشرايين، مما يسهل عملية تصلب مرض الاوعية الدموية المحيطية.
- التقدم في العمر: تزداد احتمالات الإصابة بشكل كبير بعد سن الخمسين، نتيجة تراجع القدرة التجديدية للأنسجة الوعائية وزيادة تراكم التكلسات.
- ارتفاع ضغط الدم الشرياني: يضع ضغطاً ميكانيكياً مستمراً على الشرايين، مما يجعلها أكثر عرضة للتمزقات المجهرية وتراكم اللويحات الدهنية الضارة.
- السمنة المفرطة: تزيد الأنسجة الدهنية الزائدة من مستويات الالتهاب الجهازي في الجسم، مما يحفز تطور انسدادات مرض الاوعية الدموية المحيطية.
- التاريخ العائلي: وجود إصابات سابقة في العائلة بأمراض القلب أو السكتات الدماغية يزيد من الاستعداد الوراثي للإصابة بقصور الأوعية المحيطية.
- ارتفاع مستوى الهوموسيستين: وهو بروتين في الدم يرتبط ارتفاعه بزيادة مخاطر تلف الشرايين الطرفية وظهور التجلطات الوعائية المفاجئة.
- الخمول البدني: يؤدي نقص الحركة إلى ضعف الدورة الدموية وتراجع كفاءة العضلات في سحب الأكسجين، مما يفاقم أعراض المرض الوعائي.
مضاعفات مرض الاوعية الدموية المحيطية
إهمال علاج قصور التروية الدموية قد يؤدي إلى عواقب وخيمة تتجاوز مجرد الشعور بالألم أثناء المشي أو ممارسة الرياضة. تشير مجلة حياة الطبية إلى أن المضاعفات قد تصل إلى مرحلة التهديد المباشر لحياة المريض في حال حدوث انسداد كامل ومفاجئ.
- نقص التروية الحرج للأطراف (CLI): وهي حالة متقدمة تبدأ بقروح لا تلتئم وتتطور بسرعة إلى موت الأنسجة (الغرغرينا) في القدمين.
- السكتة الدماغية والنوبات القلبية: نظراً لأن تصلب الشرايين مرض جهازي، فإن المصاب بـ مرض الاوعية الدموية المحيطية غالباً ما يعاني من انسدادات مماثلة في شرايين القلب والدماغ.
- البتر (Amputation): في الحالات المستعصية التي لا تستجيب للعلاج الدوائي أو الجراحي، قد يضطر الأطباء لاستئصال الجزء المصاب لمنع انتشار العدوى القاتلة.
- العدوى الجلدية والعميقة: نقص الأكسجين يضعف المناعة الموضعية، مما يجعل الجروح البسيطة بيئة خصبة للبكتيريا التي قد تصل إلى العظام (Osteomyelitis).
- العجز الحركي الدائم: يؤدي الألم المزمن والضمور العضلي إلى فقدان القدرة على المشي بشكل مستقل، مما يقلل من جودة الحياة بشكل دراماتيكي.
الوقاية من مرض الاوعية الدموية المحيطية
تبدأ رحلة حماية الشرايين من التلف عبر اتخاذ قرارات واعية تهدف إلى الحفاظ على ليونة الأوعية الدموية وتدفق الدم الانسيابي. تعتمد استراتيجية الوقاية التي تدعمها (FDA) و(CDC) على تقليل الالتهابات الداخلية وضبط العوامل الاستقلابية للجسم بشكل صارم.
- الإقلاع النهائي عن التبغ: التوقف عن التدخين يقلل من سرعة تقدم مرض الاوعية الدموية المحيطية بنسبة تصل إلى 50% خلال العام الأول.
- السيطرة على سكر الدم: الحفاظ على مستويات الهيموغلوبين الغليكوزي (A1c) ضمن الحدود الطبيعية يحمي الشرايين الدقيقة من التلف السكري المزمن.
- ممارسة التمارين الهوائية: المشي المنتظم يحفز نمو أوعية دموية جانبية (Collaterals) تعمل كطرق بديلة لمرور الدم في حال وجود انسدادات.
- اتباع نظام غذائي متوازن: التركيز على الدهون غير المشبعة، الألياف، ومضادات الأكسدة التي تمنع أكسدة الكوليسترول الضار داخل جدران الأوعية.
- إدارة ضغط الدم والكوليسترول: الالتزام بالخطة العلاجية لضبط هذه المؤشرات يمنع تكوين لويحات جديدة ويحافظ على استقرار اللويحات الموجودة مسبقاً.

تشخيص مرض الاوعية الدموية المحيطية
يتطلب التشخيص الدقيق لـ مرض الاوعية الدموية المحيطية مزيجاً من الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتقييم مدى الانسداد الوعائي بدقة. توضح بوابة HAEAT الطبية أن التشخيص المبكر هو المفتاح الأساسي لتجنب الجراحات الكبرى والحفاظ على سلامة الأطراف السفلية.
- مؤشر الكاحل والعضد (ABI): اختبار بسيط يقارن ضغط الدم في الكاحل بضغط الدم في الذراع، وهو المعيار الذهبي للتشخيص الأولي.
- التصوير بالموجات فوق الصوتية (Duplex Ultrasound): يسمح للطبيب برؤية تدفق الدم في الشرايين وتحديد أماكن التضيق والانسداد بشكل مرئي ومباشر.
- تصوير الأوعية المقطعي (CTA): استخدام الأشعة السينية مع صبغة خاصة لإنشاء صور ثلاثية الأبعاد دقيقة للشرايين المحيطية في الجسم.
- تصوير الأوعية بالرنين المغناطيسي (MRA): وسيلة دقيقة جداً لتقييم بنية الأوعية الدموية دون التعرض للإشعاع، خاصة للمرضى الذين يعانون من مشاكل كلوية.
- قسطرة الأوعية الدموية (Angiography): إجراء غازي يتم فيه حقن الصبغة مباشرة في الشرايين، وغالباً ما يُستخدم تمهيداً لإجراءات العلاج التداخلي.
علاج مرض الاوعية الدموية المحيطية
يهدف بروتوكول علاج مرض الاوعية الدموية المحيطية في عام 2026 إلى تحقيق هدفين: إدارة الأعراض (الألم) ووقف تقدم المرض الوعائي الجهازي. تتنوع الخيارات بين التغييرات الجذرية في العادات اليومية وبين استخدام أحدث ما توصل إليه الطب في مجال التكنولوجيا الحيوية.
تغييرات نمط الحياة والبرامج المنزلية
يعد “المشي الخاضع للإشراف” الركيزة الأساسية للعلاج التحفظي، حيث يتم تدريب المريض على المشي حتى الشعور بالألم، ثم الراحة، ثم تكرار العملية. تساعد هذه الطريقة في بناء دورة دموية جانبية طبيعية، مما يقلل من الاعتماد على الأدوية المسكنة ويحسن المسافة التي يمكن للمريض قطعها.
العلاجات الدوائية لـ مرض الاوعية الدموية المحيطية
تستهدف الأدوية منع تجلط الدم وتقليل مستويات الكوليسترول وتحسين سيولة الدم في الأوعية الضيقة بشكل فعال وآمن.
علاجات البالغين
- مضادات الصفائح (مثل الأسبرين وكلوبيدوغريل): لمنع تكون الجلطات فوق اللويحات المتصلبة وتقليل خطر النوبات القلبية المتزامنة مع المرض الوعائي.
- الستاتينات (Statins): لا تعمل فقط على خفض الكوليسترول، بل تساهم في تثبيت اللويحات الدهنية ومنع انفجارها أو نموها المستمر.
- سيلوستازول (Cilostazol): دواء متخصص يعمل على توسيع الأوعية الدموية ومنع تجمع الصفائح، مما يحسن مسافة المشي لمرضى العرج المتقطع.
علاجات الأطفال والشباب
في الحالات النادرة لدى الشباب، يتم التركيز على الأدوية المضادة للالتهاب الوعائي وموسعات الأوعية التي تستهدف الأسباب المناعية أو الوراثية الكامنة.
مستقبل العلاج الجيني والخلوي لإعادة التروية
يشهد عام 2026 طفرة في استخدام الخلايا الجذعية التي تُحقن مباشرة في المناطق المصابة لتحفيز نمو شعيرات دموية جديدة (Angiogenesis). هذا العلاج الواعد يمنح أملاً كبيراً للمرضى الذين لا يمكن إجراء جراحات القسطرة لهم بسبب دقة أوعيتهم أو تعدد الانسدادات لديهم.
التقنيات الجراحية الروبوتية متناهية الصغر
تسمح الأنظمة الروبوتية الحالية للأطباء بإجراء عمليات القسطرة وتوسيع الشرايين بدقة ميكرونية، مما يقلل من احتمالية تلف جدران الأوعية الحساسة. تُستخدم هذه الروبوتات في تركيب الدعامات (Stents) الذكية التي تطلق أدوية تمنع إعادة تضيق الشريان المعالج بمرور الوقت.
الطب البديل لـ مرض الاوعية الدموية المحيطية
رغم أن العلاج الدوائي والجراحي يمثلان الركيزة الأساسية، إلا أن بعض العلاجات التكميلية قد تساهم في تحسين جودة الحياة وتخفيف آلام الساقين. يجب دائماً استشارة الطبيب قبل البدء في أي مكملات غذائية لضمان عدم تعارضها مع أدوية سيولة الدم المستخدمة في علاج مرض الاوعية الدموية المحيطية.
- مستخلص الجنكة بيلوبا (Ginkgo Biloba): تشير بعض الدراسات إلى قدرته على تحسين مسافة المشي لمرضى العرج المتقطع عبر توسيع الأوعية الدموية الدقيقة.
- أحماض أوميغا 3 الدهنية: تساهم في تقليل الالتهاب الوعائي ومنع تجمع الصفائح الدموية، مما يدعم صحة بطانة الشرايين المصابة بـ مرض الاوعية الدموية المحيطية.
- فيتامين E: يُعرف بخصائصه المضادة للأكسدة التي تحمي خلايا الأوعية من التلف الناتج عن الجذور الحرة، رغم أن الأدلة السريرية على فعاليته المباشرة لا تزال قيد البحث.
- العلاج بالوخز بالإبر: قد يساعد في تقليل الشعور بالألم المزمن في الأطراف وتحسين التدفق العصبي الوعائي لدى المصابين بـ مرض الاوعية الدموية المحيطية.
- مكملات إل-أرجينين (L-arginine): حمض أميني يساعد الجسم في إنتاج أكسيد النتريك، وهو مرزي حيوي يساعد في استرخاء وتوسيع الأوعية الدموية المتضيقة.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع مرض الاوعية الدموية المحيطية تنظيماً دقيقاً للمعلومات الطبية لضمان حصولك على التشخيص الأكثر دقة وخطة العلاج الأمثل. التحضير الجيد يقلل من القلق ويوفر الوقت للطبيب لتقييم حالتك الوعائية بشكل أعمق خلال الزيارة.
ماذا تفعل قبل الموعد؟
قم بتدوين قائمة بجميع الأدوية والمكملات التي تتناولها، مع التركيز على وصف دقيق لنوع الألم وتوقيت ظهوره في الساقين. سجل المسافة التقريبية التي يمكنك مشيها قبل أن تضطر للتوقف بسبب الألم الناتج عن مرض الاوعية الدموية المحيطية.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بإجراء فحص سريري يشمل تحسس النبض في القدمين، والبحث عن علامات تغير لون الجلد أو برودة الأطراف. توقع أسئلة حول تاريخك مع التدخين، مستويات ضغط الدم، وأي أعراض سابقة للسكتات الدماغية أو أمراض القلب المرتبطة بـ مرض الاوعية الدموية المحيطية.
استخدام الأجهزة القابلة للارتداء لجمع البيانات
في عام 2026، يُنصح بارتداء الساعات الذكية التي ترصد عدد الخطوات ومعدل ضربات القلب أثناء نوبات الألم الوعائي. تساعد هذه البيانات الطبيب في بناء تصور واقعي لمدى تأثير مرض الاوعية الدموية المحيطية على نشاطك الحركي اليومي وقدرتك التحملية.
مراحل الشفاء من مرض الاوعية الدموية المحيطية
التعافي من مضاعفات مرض الاوعية الدموية المحيطية هو عملية تدريجية تتطلب التزاماً طويلاً بتعديل السلوكيات الصحية والبدنية. تختلف المدة الزمنية للتحسن بناءً على ما إذا كان العلاج تحفظياً (تمارين) أو تداخلياً (قسطرة أو دعامات).
- المرحلة الأولى (الاستقرار): تبدأ بضبط مستويات السكر والضغط لوقف التدهور السريع في جدران الشرايين المصابة بـ مرض الاوعية الدموية المحيطية.
- المرحلة الثانية (بناء التروية الجانبية): من خلال برامج المشي المنتظمة، يبدأ الجسم في فتح مسارات دموية جديدة لتجاوز مناطق الانسداد الوعائي.
- المرحلة الثالثة (ما بعد التدخل الجراحي): تشمل فترة النقاهة بعد القسطرة، حيث يتم التركيز على منع إعادة تضيق الشريان عبر الأدوية المضادة للصفائح.
- المرحلة الرابعة (الوقاية المستدامة): وهي مرحلة طويلة الأمد تهدف للحفاظ على النتائج المحققة ومنع ظهور انسدادات جديدة في أوعية محيطية أخرى.
الأنواع الشائعة لـ مرض الاوعية الدموية المحيطية
ينقسم هذا الاضطراب الوعائي إلى فئتين رئيسيتين تختلفان في المنشأ وطريقة التعامل الطبي، ولكن كلاهما يؤثر على كفاءة التروية الدموية. فهم النوع المصاب به المريض يساعد في تحديد ما إذا كان العلاج سيعتمد على الأدوية أو التدخلات الهيكلية للشرايين.
- مرض الاوعية الدموية المحيطية العضوي: ينتج عن تغيرات في بنية الشرايين بسبب تراكم اللويحات (تصلب الشرايين) أو الالتهاب أو الإصابة المادية.
- مرض الاوعية الدموية المحيطية الوظيفي: لا يتضمن ضرراً هيكلياً للشرايين، بل ينتج عن تشنجات وعائية مؤقتة استجابة لعوامل خارجية مثل البرد أو التوتر.
- انسداد الشرايين الأورطية الحرقفية: نوع يؤثر على الشرايين الكبرى في الحوض، مما يسبب آلاماً في الفخذين والأرداف وصعوبة كبيرة في الحركة.
- المرض الوعائي تحت الركبة: يستهدف الشرايين الصغيرة في الساق والقدم، وهو النوع الأكثر شيوعاً لدى مرضى السكري المصابين بـ مرض الاوعية الدموية المحيطية.
الإحصائيات العالمية ومعدلات الانتشار لـ مرض الاوعية الدموية المحيطية
تشير تقارير عام 2026 إلى أن مرض الاوعية الدموية المحيطية يصيب أكثر من 220 مليون شخص حول العالم، مع تزايد مستمر في الدول ذات الدخل المتوسط. يعود هذا الارتفاع إلى زيادة معدلات السمنة ومرض السكري من النوع الثاني، مما يجعل صحة الأوعية الدموية قضية أمن صحي عالمي تتطلب وعياً مجتمعياً واسعاً.
التأثير النفسي والاجتماعي للعيش مع قصور الأوعية
لا يقتصر أثر مرض الاوعية الدموية المحيطية على الجانب العضوي فقط، بل يمتد ليشمل الصحة النفسية والقدرة على التفاعل الاجتماعي بشكل طبيعي. القيود الحركية المفاجئة قد تؤدي إلى شعور المريض بالعزلة والإحباط نتيجة فقدان الاستقلالية في التنقل.
- الاكتئاب المرتبط بالألم المزمن: الألم المستمر أثناء المشي يقلل من الرغبة في الخروج والمشاركة في الأنشطة الاجتماعية المعتادة.
- القلق من البتر: يمثل الخوف من فقدان الأطراف ضغطاً نفسياً هائلاً على مرضى الحالات المتقدمة من مرض الاوعية الدموية المحيطية.
- اضطرابات النوم: ألم السكون الليلي يسبب أرقاً مزمناً، مما يؤدي إلى تدهور الصحة النفسية والقدرة على التركيز خلال النهار.
- تغير الصورة الذاتية: قد يشعر المريض بالعجز نتيجة عدم قدرته على أداء مهام بسيطة كانت سهلة قبل الإصابة بـ مرض الاوعية الدموية المحيطية.
التغذية العلاجية المتقدمة لمرضى الاوعية الدموية المحيطية
تلعب التغذية دوراً حاسماً في الحفاظ على سلامة البطانة الوعائية ومنع تراكم المزيد من اللويحات الدهنية داخل الشرايين الطرفية. إن تبني نمط غذائي مضاد للالتهاب يساعد في تحسين مرونة الأوعية الدموية وتقليل لزوجة الدم لدى المصابين بـ مرض الاوعية الدموية المحيطية.
يعتبر “نظام داش الغذائي” (DASH Diet) ونظام “البحر المتوسط” هما الأفضل لمرضى القلب والأوعية، حيث يركزان على الخضروات الورقية، الحبوب الكاملة، والبروتينات الخالية من الدهون. يؤكد خبراء التغذية أن تقليل الصوديوم ضروري لضبط ضغط الدم، بينما تساهم الفواكه الغنية بالفلافونويد في دعم صحة جدران الشرايين المحمية من مرض الاوعية الدموية المحيطية.
الآفاق المستقبلية والابتكارات في طب الأوعية لعام 2026
يشهد مجال طب الأوعية ثورة حقيقية بفضل الدمج بين التكنولوجيا الحيوية والذكاء الاصطناعي لتطوير علاجات أكثر فعالية وأقل تداخلاً. تستهدف هذه الابتكارات تقليل الحاجة للجراحات الكبرى وتحسين معدلات نجاح عمليات إعادة التروية لمرضى مرض الاوعية الدموية المحيطية.
- الدعامات القابلة للامتصاص الحيوي: دعامات تفتح الشريان ثم تذوب تدريجياً بعد استعادة الوعاء لشكله الطبيعي، مما يمنع التضيق المتكرر.
- اللقاحات المضادة لتصلب الشرايين: أبحاث واعدة لتطوير لقاحات تحفز الجهاز المناعي على تقليل التهاب الشرايين ومنع تراكم الدهون.
- أدوات استئصال الخثرات بالليزر: استخدام أشعة الليزر الدقيقة لتبخير الانسدادات الصلبة داخل الشرايين المصابة بـ مرض الاوعية الدموية المحيطية.
- الطباعة ثلاثية الأبعاد للأوعية: إمكانية طباعة أوعية دموية مخبرية باستخدام خلايا المريض نفسه لاستبدال الشرايين التالفة في الساقين.
خرافات شائعة حول مرض الاوعية الدموية المحيطية
هناك العديد من المفاهيم الخاطئة التي قد تؤخر التشخيص أو تعيق عملية العلاج الصحيحة لهذا المرض الوعائي الخطير. من الضروري تصحيح هذه الخرافات لضمان حصول المرضى على الرعاية الطبية المبكرة والمبنية على أسس علمية رصينة.
- خرافة: ألم الساق عند المشي هو مجرد علامة طبيعية للتقدم في السن.
- الحقيقة: العرج المتقطع هو علامة تحذيرية لـ مرض الاوعية الدموية المحيطية ويتطلب فحصاً وعائياً فورياً.
- خرافة: المرض يصيب المدخنين فقط.
- الحقيقة: التدخين عامل خطر رئيسي، لكن مرضى السكري وارتفاع الضغط معرضون بشدة للإصابة حتى لو لم يدخنوا أبداً.
- خرافة: العلاج الوحيد لانسداد الأوعية هو الجراحة الكبيرة.
- الحقيقة: معظم حالات مرض الاوعية الدموية المحيطية تُعالج بالأدوية وتغيير نمط الحياة والقسطرة البسيطة.
- خرافة: إذا لم يكن هناك ألم، فلا يوجد مرض.
- الحقيقة: قد يكون المرض صامتاً في مراحله الأولى، ولا يكتشف إلا بالفحوصات الروتينية لضغط الدم في الكاحل.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه النصائح الجوهرية للتعامل مع مرض الاوعية الدموية المحيطية بحكمة واقتدار:
- قاعدة الدقائق الخمس: لا تتوقف عن المشي بمجرد شعورك بالألم البسيط؛ حاول المتابعة قليلاً لتحفيز نمو الأوعية الجانبية، ثم استرح وكرر العملية.
- تفتيش القدم اليومي: اجعل فحص قدميك بحثاً عن جروح أو تقرحات طقساً يومياً، فالاكتشاف المبكر للجرح يمنع خطر الغرغرينا.
- لا ترفع قدميك للأعلى: على عكس مرضى الدوالي، رفع الساقين في حالات مرض الاوعية الدموية المحيطية قد يقلل التروية؛ وضع الساقين في وضع متدلي يساعد الجاذبية في سحب الدم للأطراف.
- تجنب البرودة الشديدة: البرد يسبب انقباض الأوعية؛ حافظ دائماً على دفء قدميك باستخدام جوارب قطنية مريحة وغير ضاغطة.
- الترطيب المستمر: حافظ على رطوبة جلد الساقين لمنع التشققات التي قد تتحول إلى قروح يصعب علاجها بسبب القصور الوعائي.
أسئلة شائعة حول مرض الاوعية الدموية المحيطية
هل يمكن الشفاء التام من مرض الاوعية الدموية المحيطية؟
لا يمكن “عكس” تصلب الشرايين تماماً، ولكن يمكن السيطرة عليه بشكل ممتاز ومنع تقدمه وتحسين جودة الحياة بشكل كبير عبر العلاج والتمارين.
ما هي مدة التعافي بعد عملية تركيب الدعامة؟
عادة ما يستطيع المريض العودة للمشي الخفيف في غضون 24-48 ساعة، مع تحسن ملحوظ في آلام الساق فور استعادة تدفق الدم.
هل يؤدي مرض الاوعية الدموية المحيطية دائماً إلى البتر؟
بالطبع لا؛ البتر هو الملاذ الأخير ولا يحدث إلا في أقل من 5% من الحالات التي لا تلتزم بالعلاج أو تعاني من إهمال طبي شديد ومزمن.
هل هناك علاقة بين تورم الساقين وهذا المرض؟
التورم غالباً ما يرتبط بمشاكل الأوردة أو القلب، بينما يتميز مرض الاوعية الدموية المحيطية (الشرياني) بالألم والبرودة وتغير لون الجلد وشحوبه.
الخاتمة
في ختام رحلتنا المعرفية، يظل مرض الاوعية الدموية المحيطية تحدياً صحياً يتطلب يقظة مستمرة وتعاوناً وثيقاً بين المريض وفريقه الطبي. إن الالتزام بنمط حياة نشط والسيطرة على عوامل الخطر يمكن أن يحول هذا المرض من تهديد للحياة إلى حالة مزمنة مدارة بذكاء، مما يضمن لك مستقبلاً مفعماً بالحركة والنشاط.