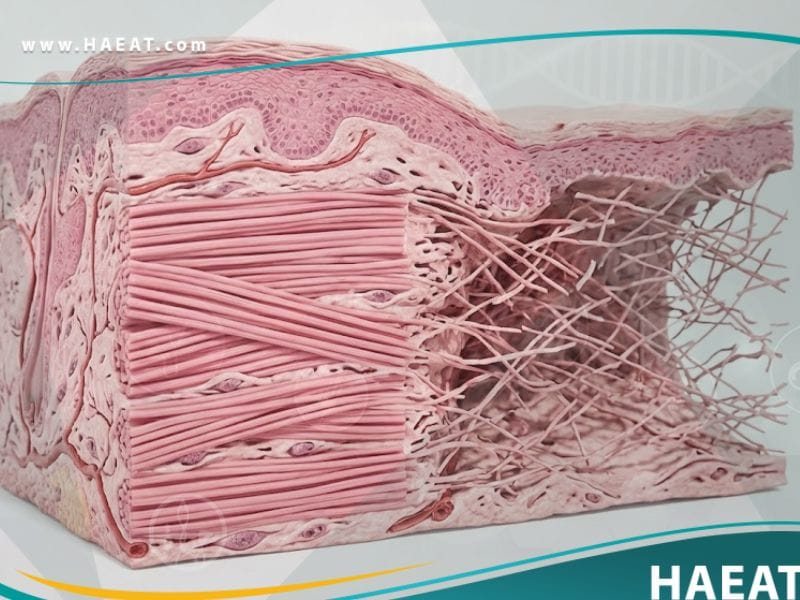
تُعد متلازمة إهلر دانلوس (Ehlers-Danlos syndrome) مجموعة من الاضطرابات الوراثية النادرة التي تؤثر بشكل أساسي على الأنسجة الضامة في الجسم، وهي الأنسجة التي توفر الدعم والبنية للجلد والمفاصل وجدران الأوعية الدموية. في هذه المقالة المقدمة من مدونة حياة الطبية، سنغوص في تفاصيل هذه الحالة المعقدة التي تنشأ نتيجة خلل في إنتاج بروتين الكولاجين، مما يؤدي إلى مرونة مفرطة في المفاصل وهشاشة ملحوظة في الأنسجة.
ما هي متلازمة إهلر دانلوس؟
تُعرف متلازمة إهلر دانلوس طبياً بأنها خلل وراثي بنيوي يصيب البروتينات المسؤولة عن تماسك الأنسجة، وتحديداً عائلة بروتينات الكولاجين التي تعمل كـ “غراء” طبيعي للجسم.
تؤدي هذه الحالة إلى ضعف الروابط الكيميائية الحيوية بين الخلايا، مما يجعل الأنسجة عرضة للتمدد المفرط والتمزق بسهولة تحت الضغط الفسيولوجي العادي.
وفقاً للمعهد الوطني للصحة (NIH)، فإن المتلازمة ليست مرضاً واحداً، بل هي طيف يضم 13 نوعاً مختلفاً، لكل منها طفرة جينية محددة وخصائص سريرية تميزها عن غيرها.

أعراض متلازمة إهلر دانلوس
تتنوع الأعراض السريرية التي تظهر على المصابين بـ متلازمة إهلر دانلوس بناءً على النوع الفرعي للمرض، إلا أن هناك سمات مشتركة تظهر لدى الأغلبية العظمى من الحالات وتؤثر على جودة الحياة اليومية. يوضح موقع حياة الطبي أن التعرف المبكر على هذه العلامات يساعد في تجنب المضاعفات طويلة الأمد التي قد تصيب الهيكل العظمي أو الجهاز الدوري.
- فرط مرونة المفاصل (Joint Hypermobility):
- قدرة المفاصل على التحرك وراء النطاق الطبيعي للحركة (مثل ثني الإبهام حتى يلمس الساعد).
- الشعور بعدم استقرار المفصل أو الإحساس بأنه “فضفاض” وغير مدعوم بشكل كافٍ.
- تكرار حدوث خلع جزئي (Subluxation) أو خلع كامل للمفاصل الكبيرة والصغيرة دون صدمات قوية.
- آلام المفاصل المزمنة التي تبدأ في سن مبكرة وتزداد سوءاً مع النشاط البدني أو التقدم في العمر.
- اضطرابات الجلد والأنسجة الرخوة (Skin Manifestations):
- تمدد الجلد المفرط: قدرة الجلد على التمدد بشكل غير طبيعي ثم العودة لوضعه الأصلي بمجرد تركه.
- هشاشة الجلد: سهولة تعرض الجلد للجروح والتمزقات من أقل احتكاك، مع بطء ملحوظ في التئام هذه الجروح.
- الندبات الضخمة: ظهور ندبات رقيقة وشفافة تشبه “ورق السجائر” (Cigarette paper scars) بعد التئام الجروح البسيطة.
- ظهور الكدمات: الميل الشديد للإصابة بكدمات واسعة النطاق حتى بدون تذكر حدوث اصطدام أو إصابة واضحة.
- الأعراض الوعائية والجهازية (Systemic Symptoms):
- ضعف جدران الأوعية الدموية، مما قد يؤدي في الحالات الشديدة (النوع الوعائي) إلى تمزق الشرايين المفاجئ.
- مشاكل في صمامات القلب، وخاصة انسدال الصمام التاجي، مما يتطلب مراقبة دورية عبر الإيكو.
- هبوط الأعضاء الداخلية (مثل تدلي المستقيم أو الرحم) نتيجة ضعف الأنسجة الداعمة للحوض.
- آلام العضلات المستمرة (Myalgia) والتعب المزمن الذي لا يتحسن بالراحة الكافية.
- أعراض فرعية أخرى:
- صعوبات في الرؤية نتيجة ضعف الأنسجة المحيطة بالعين أو ترقق القرنية في أنواع معينة.
- مشاكل الأسنان واللثة، بما في ذلك انحسار اللثة المبكر وهشاشة ميناء الأسنان.
- اضطرابات الجهاز الهضمي مثل الارتجاع المريئي المزمن أو الإمساك الشديد نتيجة ضعف عضلات الأمعاء.

أسباب متلازمة إهلر دانلوس
تكمن الأسباب الجذرية للإصابة بـ متلازمة إهلر دانلوس في الطفرات الجينية التي تؤثر على تصنيع ومعالجة بروتينات الكولاجين، حيث يعمل الكولاجين كمادة رابطة أساسية توفر القوة والمرونة للأنسجة الضامة. تشير الدراسات الصادرة عن مستشفى “جونز هوبكنز” إلى أن هذه الطفرات تعطل التعليمات الوراثية اللازمة لبناء الألياف الكولاجينية بشكل سليم، مما ينتج عنه نسيج ضعيف أو غير مكتمل التكوين.
- الطفرات الجينية النوعية:
- تحدث المتلازمة نتيجة طفرات في جينات محددة مثل (COL5A1) و(COL5A2) المسؤولة عن النوع الكلاسيكي.
- في النوع الوعائي، تقع الطفرة غالباً في جين (COL3A1)، مما يؤثر على الكولاجين من النوع الثالث الموجود في الشرايين.
- هناك أنواع أخرى ترتبط بجينات مسؤولة عن إنزيمات معينة تقوم بمعالجة بروتين الكولاجين بعد تصنيعه.
- الأنماط الوراثية لانتقال المرض:
- الوراثة الصبغية السائدة (Autosomal Dominant): في معظم الأنواع، يحتاج الشخص لنسخة واحدة فقط من الجين المصاب من أحد الوالدين ليصاب بالمرض.
- الوراثة الصبغية المتنحية (Autosomal Recessive): في أنواع نادرة، يجب أن يرث الشخص نسختين من الجين المصاب (واحدة من كل والد) لتظهر عليه الأعراض.
- الطفرات التلقائية (De Novo): في حالات قليلة، قد يولد الطفل بـ متلازمة إهلر دانلوس نتيجة طفرة جديدة تماماً لم تكن موجودة لدى أي من الوالدين.
- الخلل البيوكيميائي:
- فشل الخلايا الليفية (Fibroblasts) في إنتاج كميات كافية من الكولاجين السليم وظيفياً.
- وجود خلل في طريقة ترتيب ألياف الكولاجين بجانب بعضها البعض، مما يقلل من قدرتها على تحمل الشد الميكانيكي.
- نقص في الإنزيمات المساعدة التي تربط ألياف الكولاجين ببعضها، مما يجعل الأنسجة سهلة التفكك.
متى تزور الطبيب؟
تعتبر الخطوة الأولى في إدارة متلازمة إهلر دانلوس هي التشخيص الدقيق في الوقت المناسب، حيث أن التأخر في رصد الحالة قد يؤدي إلى إصابات مفصلية لا يمكن عكسها. يوضح موقع HAEAT الطبي أن التوجه للمختصين ضروري عند ملاحظة نمط متكرر من الإصابات التي لا تتناسب مع مجهود الشخص البدني أو عمره الزمني.
البالغون
يجب على البالغين طلب الاستشارة الطبية المتخصصة في الحالات التالية:
- إذا كنت تعاني من آلام مزمنة في مفاصل متعددة دون وجود سبب واضح مثل التهاب المفاصل الروماتويدي.
- عند حدوث خلع متكرر في الكتف، الورك، أو الرضفة (صابونة الركبة) مع الحد الأدنى من الصدمات.
- في حال وجود تاريخ عائلي مؤكد للإصابة بـ متلازمة إهلر دانلوس أو حالات وفاة مفاجئة ناتجة عن تمزق الأوعية الدموية.
- ظهور علامات نزيف داخلي أو كدمات واسعة النطاق تظهر فجأة ودون مبرر في مناطق غير معرضة للاصطدام.
- إذا كان جلدك يتمدد لأكثر من 3 سم في منطقة الساعد أو الرقبة، أو إذا كانت جروحك تلتئم مخلفة ندبات واسعة وباهتة.
الأطفال
بالنسبة للأطفال، تلعب الملاحظة الوالدية دوراً حاسماً، ويجب مراجعة طبيب الأطفال عند ظهور الآتي:
- تأخر في المعالم الحركية الكبرى مثل الجلوس أو الزحف أو المشي نتيجة “رخاوة” العضلات والمفاصل.
- كثرة السقوط أو “التعثر” المستمر أثناء المشي بالمقارنة مع الأقران في نفس الفئة العمرية.
- شكوى الطفل المستمرة من آلام الساقين أو المفاصل بعد ممارسة نشاط بدني بسيط أو خلال الليل.
- القدرة غير الطبيعية للطفل على اتخاذ وضعيات التواء جسدي تتجاوز قدرات زملائه في المدرسة.
- تكرار التمزقات الجلدية العميقة التي تتطلب غرزاً جراحية حتى مع السقوط البسيط على الأرض.
كيف تستعد لمناقشة الأعراض “غير المرئية” مع طبيبك؟
غالباً ما يواجه مرضى متلازمة إهلر دانلوس تحدياً في إيصال معاناتهم لأن العديد من الأعراض مثل التعب المزمن أو آلام الأعصاب لا تظهر في الفحوصات التقليدية. لذا ينصح الخبراء بالآتي:
- توثيق الصور: التقط صوراً فوتوغرافية واضحة لمدى تمدد جلدك أو الزوايا غير الطبيعية لمفاصلك أثناء حركتها.
- خريطة الألم: قم برسم خريطة للجسم توضح أماكن الألم وتكرار حدوث الخلع الجزئي خلال الشهر الماضي.
- سجل الأدوية: أحضر قائمة بجميع المسكنات أو المكملات التي جربتها ومدى استجابة جسمك لها.
- التاريخ الجيني: اجمع معلومات دقيقة عن أي أقارب عانوا من مرونة مفرطة، مشاكل في القلب، أو تمدد في الأوعية الدموية.
عوامل خطر الإصابة بـ متلازمة إهلر دانلوس
تعتبر عوامل الخطر المرتبطة بـ متلازمة إهلر دانلوس وراثية بحتة في المقام الأول، حيث لا تلعب العوامل البيئية دوراً في نشأة الطفرة الجينية الأصلية، ولكنها قد تؤثر على شدة ظهور الأعراض وتفاقمها بمرور الوقت.
- التاريخ العائلي المباشر: وجود أحد الوالدين مصاب بالمتلازمة يرفع احتمالية إصابة الأبناء بنسبة تصل إلى 50% في الأنواع ذات الوراثة السائدة.
- زواج الأقارب: في الأنواع النادرة التي تتبع الوراثة المتنحية، يزداد الخطر بشكل ملحوظ عند وجود صلة قرابة بين الوالدين تحمل نفس الخلل الجيني الكامن.
- الجنس: تشير بعض الإحصائيات السريرية إلى أن الإناث قد يبلغن عن أعراض أكثر شدة، خاصة فيما يتعلق بآلام المفاصل وتكرار الخلع، نتيجة التأثيرات الهرمونية على مرونة الأربطة.
- العمر: رغم أن الطفرة موجودة منذ الولادة، إلا أن مخاطر التدهور الوظيفي تزداد مع التقدم في السن نتيجة الإجهاد التراكمي على الأنسجة الضامة الضعيفة.
- نوع الطفرة الجينية: يعتبر نوع الخلل الجيني الموروث هو العامل الأكبر في تحديد خطورة الحالة، حيث يمثل “النوع الوعائي” أعلى درجات الخطر على الحياة.
مضاعفات متلازمة إهلر دانلوس
يمكن أن تؤدي متلازمة إهلر دانلوس إلى مجموعة واسعة من المضاعفات التي تؤثر على جودة الحياة والقدرة الوظيفية، وتتراوح هذه المضاعفات من مزعجة إلى مهددة للحياة بشكل مباشر إذا لم يتم التعامل معها بحذر طبي شديد.
- المضاعفات الهيكلية والمفصلية:
- التهاب المفاصل المبكر نتيجة الاحتكاك غير الطبيعي وتكرار الإصابات الدقيقة في الغضاريف.
- التشوهات الشوكية مثل الجنف (Scoliosis) أو الحداب نتيجة ضعف الأربطة الداعمة للفقرات.
- تمزق الأوتار والأربطة بشكل عفوي أو مع أقل مجهود بدني، مما يتطلب تداخلات جراحية معقدة.
- المضاعفات الوعائية والقلبية:
- تمدد الأوعية الدموية (Aneurysms) وتمزق الشرايين الكبرى، وهي حالة طارئة تتطلب تدخلاً جراحياً فورياً.
- تمزق الأعضاء المجوفة مثل الأمعاء أو الرحم، وخاصة لدى المصابين بالنوع الوعائي من متلازمة إهلر دانلوس.
- اضطرابات النظم القلبي الناتجة عن ترهل صمامات القلب وتأثير ذلك على تدفق الدم.
- مضاعفات الحمل والولادة:
- الولادة المبكرة نتيجة ضعف الأنسجة المحيطة بالجنين أو ضعف عنق الرحم.
- خطر النزيف الحاد أثناء أو بعد الولادة نتيجة هشاشة الأوعية الدموية وصعوبة السيطرة على النزيف.
- تمزق أغشية الجنين في وقت مبكر جداً من الحمل.
- الألم المزمن والعجز:
- تطور متلازمة الألم الناحي المركب أو الآلام العصبية التي يصعب السيطرة عليها بالمسكنات التقليدية.
- فقدان القدرة على المشي أو ممارسة الأنشطة اليومية بشكل مستقل، مما قد يتطلب استخدام الكراسي المتحركة في مراحل متقدمة.
الوقاية من متلازمة إهلر دانلوس
بما أن متلازمة إهلر دانلوس حالة وراثية، فلا توجد وسيلة لمنع حدوث الطفرة الجينية نفسها، ولكن “الوقاية” هنا تعني منع تفاقم الأعراض وحماية الجسم من الإصابات الثانوية والمضاعفات الخطيرة.
- حماية المفاصل: استخدام الدعامات والمشدات الطبية المناسبة أثناء ممارسة الأنشطة التي تتطلب مجهوداً لتقليل احتمالية الخلع المفاجئ.
- تعديل النشاط البدني: تجنب الرياضات العنيفة أو التي تتطلب احتكاكاً جسدياً (مثل كرة القدم أو الملاكمة) واستبدالها بالسباحة أو المشي الخفيف.
- الفحوصات الدورية: الالتزام بجلسات التصوير الدوري بالأشعة فوق الصوتية للقلب والأوعية الدموية لرصد أي تمدد شرياني مبكر.
- الاستشارة الوراثية: خضوع الأزواج الذين لديهم تاريخ عائلي للمرض للفحص الجيني قبل التخطيط للحمل لفهم احتمالات التوريث.
- العناية بالبشرة: استخدام واقيات الشمس والترطيب المستمر لتقليل هشاشة الجلد، مع تجنب أي إجراءات تجميلية قاسية قد تسبب تمزقات.
تشخيص متلازمة إهلر دانلوس
تعتمد مجلة حياة الطبية في توضيحها لعملية التشخيص على المعايير الدولية المحدثة عام 2017، حيث يتطلب الأمر تكاملاً بين الفحص السريري الدقيق والتاريخ المرضي الشامل والتحليلات الجينية المتقدمة.
- مقياس بيتون (Beighton Score):
- نظام تنقيط من 9 نقاط لتقييم مدى فرط مرونة المفاصل (مثل ملامسة الإبهام للساعد، وثني الخنصر لأكثر من 90 درجة).
- يعتبر الشخص مصاباً بفرط الحركة السريري إذا حقق 5 نقاط أو أكثر لدى البالغين، أو 6 نقاط لدى الأطفال.
- المعايير السريرية للجلد: تقييم مدى قابلية الجلد للتمدد في نقاط محددة بالجسم، وفحص طبيعة الندبات الموجودة ومدى رقة الجلد وهشاشته.
- التصوير الطبي: استخدام الرنين المغناطيسي (MRI) والأشعة المقطعية (CT) للكشف عن أي إصابات داخلية في الأربطة أو الأوعية الدموية.
- الاختبارات الجينية:
- إجراء فحص تسلسل الحمض النووي (DNA Sequencing) لتحديد الطفرة الجينية المسؤولة عن الحالة.
- هذا الاختبار حاسم جداً لتشخيص الأنواع الوعائية والكلاسيكية، بينما يظل النوع “فرط الحركة” معتمداً بشكل أساسي على التشخيص السريري لعدم اكتشاف جميع جيناته بعد.
علاج متلازمة إهلر دانلوس
لا يوجد علاج شافٍ تماماً لـ متلازمة إهلر دانلوس حتى الآن، لذا يتركز الهدف العلاجي حول تخفيف الآلام، وتحسين الأداء الوظيفي، ومنع حدوث مضاعفات تهدد الحياة. توضح بوابة HAEAT الطبية أن الخطة العلاجية يجب أن تكون متعددة التخصصات وتشمل أطباء الروماتيزم، والعلاج الطبيعي، والجراحين.
نمط الحياة والعلاجات المنزلية
- اختيار الأحذية: ارتداء أحذية طبية توفر دعماً قوياً لقوس القدم والكاحل لتقليل الإجهاد على مفاصل الساقين.
- بيئة العمل: استخدام أدوات كتابة مريحة وكراسي مريحة تدعم العمود الفقري لتجنب الآلام الناتجة عن الجلوس الطويل.
- النوم السليم: استخدام وسائد طبية مخصصة تحافظ على استقامة الرقبة والمفاصل أثناء النوم لمنع حدوث خلع جزئي ليلي.
الأدوية
تستخدم الأدوية للسيطرة على الأعراض المرافقة لـ متلازمة إهلر دانلوس، مع مراعاة الحالة الفسيولوجية لكل مريض.
للبالغين
- مسكنات الألم: مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف آلام المفاصل الحادة، مع الحذر من تأثيرها على المعدة.
- أدوية الألم العصبي: استخدام مضادات الاكتئاب ثلاثية الحلقات أو مثبطات استرداد السيروتونين والنورادرينالين (SNRIs) للسيطرة على الألم المزمن.
- خافضات الضغط: تعطى خاصة لمرضى النوع الوعائي لتقليل الضغط على جدران الشرايين الهشة ومنع تمزقها.
للأطفال
- الباراسيتامول: يعتبر الخيار الأول والآمن للسيطرة على آلام النمو المزعجة لدى الأطفال المصابين بـ متلازمة إهلر دانلوس.
- المكملات الداعمة: قد يوصى بجرعات مدروسة من فيتامين C لدعم جودة الكولاجين المنتج، ولكن تحت إشراف طبي دقيق.
دور العلاج الوظيفي في تحسين جودة الحياة اليومية
يركز المعالج الوظيفي على تمكين المصاب من أداء مهامه اليومية بأقل قدر من الإجهاد البدني، من خلال:
- تعليم تقنيات “حفظ الطاقة” لتجنب الإرهاق الشديد خلال اليوم.
- تقديم أدوات مساعدة لفتح العلب أو الإمساك بالأدوات المنزلية دون الضغط على مفاصل الأصابع.
- تقييم بيئة المنزل وإزالة العوائق التي قد تسبب التعثر والسقوط.
استخدام التكنولوجيا المساعدة والأجهزة التعويضية
أحدثت التكنولوجيا ثورة في دعم مرضى متلازمة إهلر دانلوس، وتشمل الخيارات المتاحة:
- الجبائر الذكية: التي تسمح بحركة المفصل في نطاقه الطبيعي وتمنع الحركة الزائدة التي تسبب الخلع.
- تطبيقات تتبع الصحة: لمراقبة معدل ضربات القلب والضغط، خاصة للمصابين بمتلازمة تسارع نبضات القلب الموضعي (POTS) المصاحبة لـ EDS.
- الأطراف الصناعية الداعمة: والمشدات المصممة بالطباعة ثلاثية الأبعاد لتناسب القياسات الدقيقة لجسم المريض.

الطب البديل لمتلازمة إهلر دانلوس
يلجأ العديد من المصابين بـ متلازمة إهلر دانلوس إلى الطب التكميلي كخيار مساند للسيطرة على الآلام المزمنة وتحسين الاسترخاء العضلي، ولكن يجب أن يتم ذلك بحذر شديد لتجنب أي إصابات مفصلية ناتجة عن التعامل العنيف مع الأنسجة.
- الوخز بالإبر الصينية: قد يساعد في تقليل مستويات الألم العصبي وتحفيز إفراز الإندورفين الطبيعي، بشرط أن يكون الممارس على دراية بهشاشة أنسجة مريض متلازمة إهلر دانلوس.
- التأمل واليقظة الذهنية (Mindfulness): تقنيات فعالة لتقليل التوتر النفسي المرتبط بالألم المزمن، مما يقلل من إدراك الدماغ للإشارات المؤلمة.
- التدليك اللطيف (Myofascial Release): يركز على تحرير التوتر في اللفافات العضلية دون الضغط القوي على المفاصل، مما يقلل من التشنجات العضلية التعويضية.
- المعالجة المائية (Hydrotherapy): استخدام خصائص طفو الماء لدعم وزن الجسم والسماح بحركة المفاصل في بيئة منخفضة التأثير.
- العلاج بالروائح: استخدام الزيوت الأساسية مثل اللافندر لتقليل مستويات القلق وتحسين جودة النوم لدى مرضى متلازمة إهلر دانلوس.
الاستعداد لموعدك مع الطبيب
نظراً لأن متلازمة إهلر دانلوس تتطلب وقتاً طويلاً للشرح والتشخيص، فإن التحضير المسبق للموعد الطبي يضمن حصولك على أفضل رعاية ممكنة في وقت قياسي.
ما يمكنك فعله
- اجمع سجلاً طبياً مفصلاً لكل العمليات الجراحية السابقة، ووثق أي مضاعفات حدثت أثناء التخدير أو التئام الجروح.
- قم بتصنيف آلامك (حادة، خاملة، نابضة) وحدد المحفزات اليومية التي تزيد من سوء الحالة.
- أحضر قائمة بجميع المكملات الغذائية والفيتامينات التي تتناولها حالياً.
- اطلب من أحد أفراد العائلة مرافقك لتذكر التفاصيل الدقيقة التي قد تغفل عنها أثناء النقاش الطبي حول متلازمة إهلر دانلوس.
ما تتوقعه من الطبيب
- سيقوم الطبيب بإجراء فحص بيتون لتقييم مرونة المفاصل بشكل عملي.
- قد يطلب فحوصات دم لاستبعاد الروماتيزم أو الذئبة الحمراء التي قد تتشابه أعراضها مع متلازمة إهلر دانلوس.
- فحص شامل للجلد للبحث عن الندبات الرقيقة وعلامات التمدد المفرط.
- طرح أسئلة حول التاريخ العائلي بدقة، خاصة فيما يتعلق بمشاكل القلب أو النزيف.
قائمة المراجعة الرقمية لمتابعة الأعراض المزمنة
استخدام التطبيقات الرقمية يمكن أن يغير مسار العلاج لمرضى متلازمة إهلر دانلوس من خلال:
- تتبع التقلبات اليومية: تسجيل مستويات التعب والألم لتحديد الأنماط الموسمية أو المرتبطة بالنشاط.
- تنبيهات الأدوية: ضمان الالتزام بمواعيد المسكنات أو خافضات الضغط.
- التقارير القابلة للتصدير: إرسال ملخص شهري للطبيب يوضح عدد مرات حدوث الخلع الجزئي.
مراحل الشفاء من متلازمة إهلر دانلوس
من المهم إدراك أن متلازمة إهلر دانلوس حالة مزمنة لا تمر بمرحلة “شفاء” كلاسيكية بمعنى زوال المرض، بل تمر بمراحل “إدارة واستقرار” تهدف إلى الحفاظ على الأداء الوظيفي.
- مرحلة التقبل والتعليم: فهم طبيعة الحالة الجينية والتوقف عن لوم النفس على المجهود البدني المحدود.
- مرحلة بناء القوة الأساسية: التركيز على تقوية العضلات المحيطة بالمفاصل (Core stability) لتعويض ضعف الأربطة.
- مرحلة تعديل نمط الحياة: الوصول إلى توازن بين النشاط والراحة، وتعديل البيئة المحيطة لتكون “صديقة للمفاصل”.
- مرحلة الاستقرار والوقاية: المتابعة الدورية لمنع المضاعفات القلبية أو الوعائية طويلة الأمد لمرض متلازمة إهلر دانلوس.
الأنواع الشائعة لمتلازمة إهلر دانلوس
صنفت الجمعية الدولية لـ متلازمة إهلر دانلوس الحالة إلى 13 نوعاً، لكل منها مسببات جينية مختلفة، وأبرزها:
- نوع فرط الحركة (hEDS): الأكثر شيوعاً، يتميز بمرونة مفرطة وآلام مزمنة، ولم يتم تحديد جينه بشكل قاطع حتى الآن.
- النوع الكلاسيكي (cEDS): يتميز بهشاشة الجلد الشديدة والندبات الضخمة، ويرتبط بطفرات في جينات الكولاجين من النوع الخامس.
- النوع الوعائي (vEDS): النوع الأكثر خطورة، حيث يؤدي لتمزق الشرايين والأعضاء الداخلية، ويتطلب رقابة طبية صارمة.
- نوع الحداب والجنف (kEDS): يتميز بانحناء شديد في العمود الفقري وهشاشة في العظام منذ الولادة.
التأثيرات النفسية والاجتماعية لمتلازمة إهلر دانلوس
لا تقتصر معاناة مرضى متلازمة إهلر دانلوس على الألم الجسدي، بل تمتد لتشمل جوانب نفسية عميقة تتطلب دعماً متخصصاً. يؤدي العيش مع “مرض غير مرئي” إلى شعور بالعزلة والشك من الآخرين، مما قد يزيد من مخاطر الإصابة بالاكتئاب والقلق. من الضروري دمج العلاج النفسي السلوكي (CBT) ضمن الخطة العلاجية لتعلم تقنيات التكيف مع القيود الجسدية وبناء شبكات دعم اجتماعي قوية مع مصابين آخرين بـ متلازمة إهلر دانلوس.
التغذية والمكملات الغذائية لدعم الأنسجة الضامة
تلعب التغذية دوراً حيوياً في دعم جودة الأنسجة لدى المصابين بـ متلازمة إهلر دانلوس. تشير الأبحاث الصادرة عن معهد “جونز هوبكنز” إلى أهمية العناصر التالية:
- فيتامين C: عنصر أساسي في عملية تصنيع الكولاجين وربط أليافه.
- المغنيسيوم: يساعد في تقليل التشنجات العضلية المصاحبة لفرط حركة المفاصل.
- الأحماض الأمينية: مثل البرولين والليسين التي تدخل في تركيب بروتين الكولاجين.
- السيليكا والنحاس: معادن نادرة تساهم في تقوية الروابط العرضية في الأنسجة الضامة لمرضى متلازمة إهلر دانلوس.
التطورات الجينية الحديثة في تشخيص المتلازمة
شهد علم الوراثة قفزات هائلة في العقد الأخير، مما ساعد في دقة تشخيص متلازمة إهلر دانلوس. تقنيات مثل “تسلسل الإكسوم الكامل” (WES) تسمح للأطباء بمسح آلاف الجينات في وقت واحد لتحديد الطفرات النادرة جداً. كما تفتح أبحاث “تحرير الجينات” (CRISPR) آفاقاً مستقبلية -وإن كانت لا تزال في مراحلها التجريبية- لإمكانية تصحيح الخلل الجيني المسبب لـ متلازمة إهلر دانلوس في الأجيال القادمة.
ممارسة الرياضة والنشاط البدني الآمن لمرضى إهلر دانلوس
النشاط البدني سلاح ذو حدين لمصابي متلازمة إهلر دانلوس. البروتوكول الأمثل يتضمن تمارين “أيزومترية” (الشد بدون حركة المفصل) لتقوية العضلات دون تعريض الأربطة للتمزق. السباحة في ماء دافئ تعتبر مثالية لأنها توفر مقاومة لطيفة وتدعم المفاصل. يُحذر تماماً من تمارين “الإطالة” التقليدية (Stretching) لأنها قد تزيد من عدم استقرار المفصل وتؤدي إلى خلع مفاجئ لمريض متلازمة إهلر دانلوس.
خرافات شائعة حول متلازمة إهلر دانلوس
- الخرافة: “المتلازمة مجرد مرونة زائدة في المفاصل.”
- الحقيقة: هي اضطراب جهازي يؤثر على القلب، الجلد، الجهاز الهضمي، والأوعية الدموية، وليس مجرد مرونة.
- الخرافة: “إذا كان بإمكانك المشي، فأنت لست مريضاً بـ متلازمة إهلر دانلوس.”
- الحقيقة: الألم والتعب غالباً ما يكونان غير مرئيين، وقد يحتاج المريض للكراسي المتحركة فقط في أيام النوبات الشديدة.
- الخرافة: “المصابون بالمتلازمة لا يمكنهم ممارسة الرياضة أبداً.”
- الحقيقة: الرياضة المكيفة والمنضبطة هي جزء أساسي من العلاج لحماية المفاصل.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في المحتوى الطبي، نقدم لك هذه الخلاصات لإدارة حياتك مع متلازمة إهلر دانلوس:
- استمع لجسدك: لا تضغط على نفسك لتلبية توقعات الآخرين؛ فالراحة هي جزء من “العلاج” وليست كسلاً.
- كن خبيراً في حالتك: نظراً لندرة المرض، قد تحتاج لتثقيف بعض الأطباء الذين تقابلهم حول خصوصية حالتك.
- التواصل مع المجتمع: الانضمام لمجموعات الدعم الرقمية يقلل من وطأة الشعور بالعزلة ويوفر نصائح عملية من واقع التجربة.
- تجنب الجراحات غير الضرورية: هشاشة الأنسجة تجعل العمليات الجراحية لمرضى متلازمة إهلر دانلوس محفوفة بالمخاطر، لذا استشر أكثر من طبيب قبل أي تداخل جراحي.
أسئلة شائعة (PAA)
هل تؤثر متلازمة إهلر دانلوس على العمر المتوقع؟
في معظم الأنواع، يكون العمر المتوقع طبيعياً، لكن “النوع الوعائي” قد يقصر العمر نتيجة مخاطر تمزق الأوعية الدموية إذا لم يتم التدخل الوقائي المبكر.
هل يمكن توريث المتلازمة لكل الأطفال؟
يعتمد ذلك على النمط الجيني، ففي الوراثة السائدة هناك احتمال 50% لكل طفل، بينما في المتنحية تنخفض النسبة ما لم يكن الشريك حاملاً لنفس الجين.
هل هناك حمية غذائية خاصة بـ متلازمة إهلر دانلوس؟
لا توجد حمية تشفي المرض، ولكن ينصح بنظام غذائي مضاد للالتهاب غني بالبروتينات والمعادن لدعم صحة الأنسجة الضامة.
الخاتمة
تظل متلازمة إهلر دانلوس تحدياً طبياً يتطلب صبراً وإرادة قوية، ولكن مع التطور المستمر في وسائل التشخيص وبروتوكولات العلاج الفيزيائي، أصبح من الممكن للمصابين أن يعيشوا حياة مثمرة ومستقرة. إن فهم طبيعة الحالة والالتزام بالوقاية الجسدية والدعم النفسي هما الركيزتان الأساسيتان للتعايش الناجح مع هذا الخلل الجيني المعق