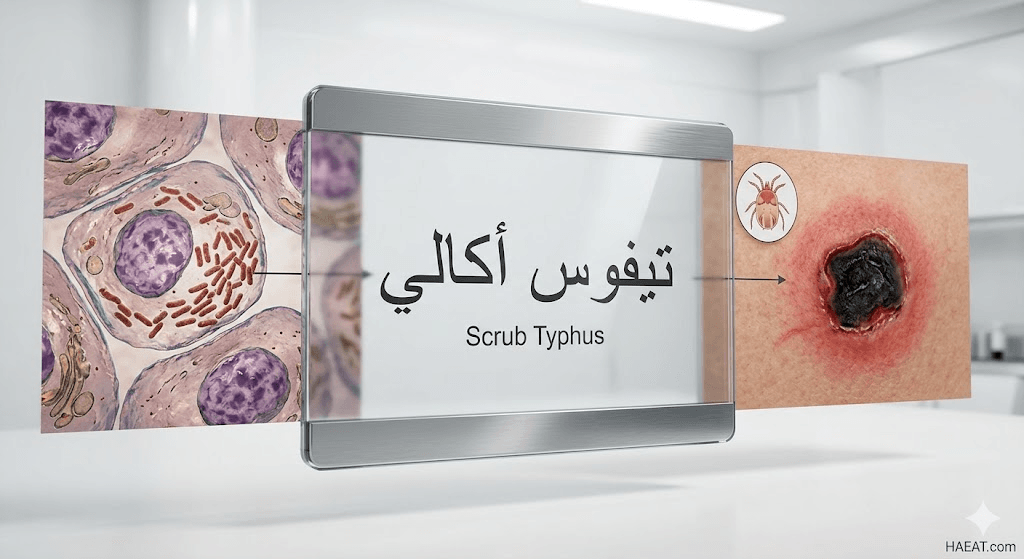
يعتبر تيفوس أكالي (Scrub typhus) أحد أبرز الأمراض البكتيرية حيوانية المنشأ التي تنتقل عبر لدغات يرقات العث المصابة، وهو مرض تسببه بكتيريا تسمى أورينتيا تسوتسوغاموشي (Orientia tsutsugamushi).
تؤكد مدونة حياة الطبية أن التشخيص المبكر يمثل حجر الزاوية في تلافي المضاعفات الخطيرة، حيث أن إهمال العلاج قد يؤدي إلى فشل عضوي متعدد ونسب وفيات تصل إلى 30% في بعض الحالات غير المعالجة.
تنتشر هذه العدوى بشكل رئيسي في مناطق جغرافية محددة تُعرف بـ “مثلث تسوتسوغاموشي”، إلا أن التغيرات المناخية وحركة السفر العالمية وسعت من نطاق رصد الحالات لتشمل مناطق لم تكن موبوءة سابقاً.
ما هو تيفوس أكالي؟
يُعرّف تيفوس أكالي طبياً بأنه مرض حموي حاد ينتمي لمجموعة الأمراض الريكتسية، ويحدث نتيجة انتقال البكتيريا من يرقات العث (Chiggers) إلى دم الإنسان أثناء التغذية.
تُشير البيانات الصادرة عن المركز الأمريكي للسيطرة على الأمراض والوقاية منها (CDC) إلى أن فترة الحضانة تتراوح عادة بين 6 إلى 21 يوماً قبل ظهور العلامات السريرية الواضحة على المريض.
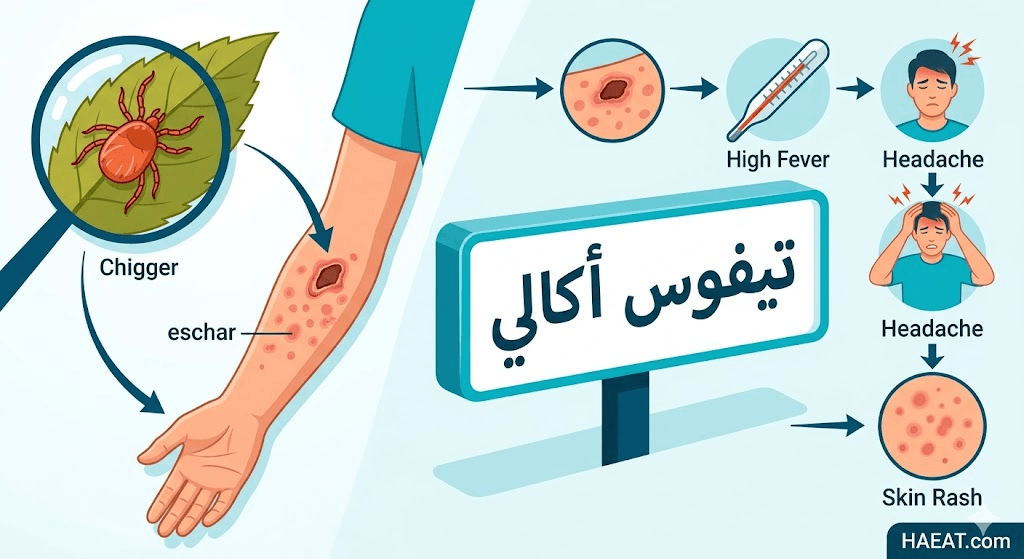
يتميز هذا المرض بظهور ندبة جلدية داكنة تُعرف باسم “الخشكريشة” (Eschar) في موقع اللدغة، وتعتبر هذه العلامة دليلاً تشخيصياً جوهرياً يميزه عن أنواع التيفوس الأخرى المنتشرة عالمياً.
أعراض تيفوس أكالي
تتنوع الأعراض السريرية لعدوى تيفوس أكالي بين مظاهر عامة تشبه الإنفلونزا وعلامات جلدية وعصبية متقدمة، وتعتبر النقاط التالية أبرز ما رصده الخبراء في موقع حياة الطبي:
- الحمى الشديدة المفاجئة: تبدأ الحرارة بالارتفاع بشكل حاد لتصل غالباً إلى 40 درجة مئوية، وتكون مصحوبة بقشعريرة شديدة وتعرّق ليلي غزير.
- الصداع الحاد النابض: يشكو المرضى عادةً من صداع خلف العينين أو في الجبهة، ولا يستجيب بسهولة للمسكنات التقليدية في المراحل الأولى.
- الخشكريشة (Eschar): هي قرحة جلدية غير مؤلمة مغطاة بقشرة سوداء تشبه الحرق الجلدي الصغير، وتظهر غالباً في طيات الجلد مثل الإبطين، الأربية، أو الرقبة.
- تضخم الغدد الليمفاوية: يلاحظ تضخم مؤلم أحياناً في العقد الليمفاوية القريبة من موقع اللدغة، وقد يتطور ليشمل العقد الليمفاوية العامة في الجسم.
- الطفح الجلدي البقعي: يظهر عادةً في الأسبوع الأول من الإصابة، ويبدأ من الجذع ثم ينتشر إلى الأطراف، وهو طفح لا يسبب الحكة في معظم الأحيان.
- الآلام العضلية والمفصلية: يعاني المريض من وهن شديد وألم في العضلات الكبيرة (Myalgia) مما يحد من حركته اليومية بشكل ملحوظ.
- الأعراض التنفسية: تشمل السعال الجاف وضيق التنفس الخفيف، وفي الحالات المتطورة قد تتفاقم إلى التهاب رئوي خلالي.
- المظاهر العصبية: قد تظهر علامات مثل الارتباك الذهني، الهذيان، أو تصلب الرقبة، مما يشير إلى تأثر الجهاز العصبي المركزي بالعدوى.
- الاضطرابات الهضمية: تشمل فقدان الشهية، الغثيان، التقيؤ، وفي حالات نادرة قد يحدث تضخم في الطحال أو الكبد.
- احتقان الملتحمة: تظهر عيون المريض محمرة بشكل لافت دون وجود إفرازات قيحية، وهو عرض شائع في الفترات الأولى من نشاط البكتيريا.
أسباب تيفوس أكالي
تعتمد دورة انتقال بكتيريا تيفوس أكالي على تداخل دقيق بين العامل الممرض، الناقل الحشري، والمضيف، وتتلخص الأسباب والميكانيكا الحيوية فيما يلي:
- بكتيريا Orientia tsutsugamushi: هي بكتيريا داخل خلوية إجبارية، تعيش وتتكاثر داخل الخلايا المبطنة للأوعية الدموية للإنسان، مما يسبب التهاباً وعائياً شاملاً.
- ناقل العدوى (يرقات العث): تعتبر يرقات عث “ليبتوترومبيديوم” (Leptotrombidium) هي الناقل الوحيد، حيث تحمل البكتيريا وتنتقل من جيل إلى آخر عبر المبيض (Transovarial transmission).
- بيئة الشجيرات الكثيفة: تفضل هذه الحشرات العيش في الأراضي العشبية الرطبة، الغابات المطيرة، وضفاف الأنهار، وهي المناطق التي يزداد فيها خطر التعرض للدغات.
- آلية اللدغ: لا تتغذى اليرقات على الدم بل على سوائل الأنسجة الجلدية، وأثناء إفراز لعابها لإذابة خلايا الجلد، تنتقل البكتيريا مباشرة إلى المجرى الليمفاوي والدموي.
- الخزان الحيواني: تعمل القوارض البرية مثل الفئران والجرذان كخزانات طبيعية للعدوى، حيث تحافظ على استمرار وجود البكتيريا في البيئة المحيطة.
- غياب الانتقال البشري المباشر: لا ينتقل المرض من شخص لآخر عبر التلامس أو الرذاذ، بل يتطلب حصراً وجود الناقل الحشري المصاب لإتمام عملية العدوى.
- الارتباط الموسمي: تزداد حالات الإصابة في مواسم الأمطار أو فترات الحصاد، حيث ينشط العث وتزداد احتمالية احتكاك البشر بالأعشاب الطويلة.
متى تزور الطبيب؟
وفقاً لـ معهد الصحة الوطني الأمريكي (NIH)، فإن التأخير في طلب الاستشارة الطبية عند الاشتباه بالإصابة بمرض تيفوس أكالي يزيد من احتمالية حدوث فشل كلوي أو تنفسي حاد، لذا يجب مراقبة العلامات التحذيرية بدقة.
أولاً: البالغون
يجب على البالغين التوجه فوراً إلى أخصائي الأمراض المعدية في الحالات التالية:
- ظهور حمى مفاجئة بعد السفر إلى مناطق ريفية أو غابات خلال الأسابيع الثلاثة الماضية.
- اكتشاف قرحة سوداء (ندبة) في طيات الجسم لا تلتئم وتصاحبها آلام عامة.
- الشعور بضيق في التنفس أو تسارع في ضربات القلب مع وجود صداع مستمر.
- ظهور طفح جلدي ينتشر بسرعة على الصدر والبطن.
ثانياً: الأطفال
يعد الأطفال أكثر عرضة للتدهور السريع نتيجة الجفاف وتأثر الجهاز العصبي، لذا تنصح مجلة حياة الطبية بالتدخل الفوري إذا لوحظ:
- خمول غير معتاد أو صعوبة في الاستيقاظ من النوم.
- رفض تام لتناول السوائل مع ارتفاع درجة الحرارة التي لا تستجيب للتحاميل.
- حدوث تشنجات حرارية أو ظهور علامات الارتباك وعدم التعرف على الوالدين.
- وجود انتفاخ ملحوظ في العقد الليمفاوية في الرقبة أو تحت الإبطين.
ثالثاً: بروتوكول التقييم الذاتي الرقمي: متى تستخدم الاستشارة الرقمية؟
في العصر الحالي، يمكن للاستشارات الطبية عن بعد أن تلعب دوراً حيوياً في الفرز الأولي (Triage) لحالات تيفوس أكالي، خاصة في المناطق البعيدة:
- توثيق الندبة: استخدام كاميرا الهاتف عالية الدقة لتصوير “الخشكريشة” وإرسالها للطبيب يساعد في التشخيص السريري الفوري.
- مراقبة العلامات الحيوية: إذا أظهرت القراءات المنزلية انخفاضاً في ضغط الدم أو تشبع الأكسجين (أقل من 92%)، فإن الاستشارة الرقمية يجب أن تتحول فوراً إلى نداء طوارئ.
- تحليل تاريخ السفر: توفر التطبيقات الصحية إمكانية ربط الأعراض بالخارطة الوبائية الحالية، مما يعزز دقة الاشتباه قبل إجراء الفحوصات المخبرية.
عوامل خطر الإصابة بـ تيفوس أكالي
تتأثر احتمالية الإصابة بمرض تيفوس أكالي بعوامل بيئية وسلوكية دقيقة تزيد من فرص التماس مع الناقل الحشري، وتتلخص هذه العوامل في القائمة التالية:
- السكن في مناطق موبوءة: يزداد الخطر بشكل خاص في المناطق الريفية والضواحي داخل “مثلث تيفوس أكالي” الذي يمتد من اليابان شرقاً إلى أفغانستان غرباً وشمال أستراليا جنوباً.
- الأنشطة الخارجية والمهنية: يشمل ذلك المزارعين، عمال الغابات، والجنود الذين يعملون في مناطق ذات غطاء نباتي كثيف أو حقول الأرز.
- التخييم والسياحة البيئية: ممارسة الأنشطة الترفيهية مثل المشي لمسافات طويلة (Hiking) في الغابات المطيرة أو المبيت في خيام غير معالجة بالمبيدات الحشرية.
- نوع الملابس: ارتداء الملابس القصيرة التي تكشف أجزاءً من الجلد عند المشي في الأعشاب الطويلة يسهل وصول يرقات العث إلى المضيف البشري.
- المواسم المناخية: ترتفع معدلات الإصابة بمرض تيفوس أكالي خلال مواسم الرياح الموسمية والأمطار، حيث تتوفر الرطوبة اللازمة لتكاثر العث والقوارض.
- غياب الوعي الوقائي: عدم استخدام المنفرات الحشرية المحتوية على مادة DEET عند التواجد في بيئات مشتبه بها يزيد من فرص اللدغ المباشر.
- الفقر وتدهور البنية التحتية: ترتبط الإصابة في بعض المناطق بمستويات المعيشة المنخفضة التي تسمح بتكاثر القوارض قرب التجمعات السكنية.
- السفر الدولي: يعتبر المسافرون من مناطق غير موبوءة إلى مناطق انتشار تيفوس أكالي أكثر عرضة للإصابة الحادة لعدم امتلاكهم أي مناعة سابقة ضد سلالات البكتيريا المحلية.
مضاعفات تيفوس أكالي
إذا لم يتم علاج تيفوس أكالي بالمضادات الحيوية المناسبة في غضون الأسبوع الأول، فقد تتطور الحالة إلى مضاعفات خطيرة تهدد الحياة، وفقاً لتقارير كليفلاند كلينك:
- متلازمة الضائقة التنفسية الحادة (ARDS): تعتبر من أخطر المضاعفات، حيث تسبب البكتيريا التهاباً وعائياً في الرئة يؤدي إلى فشل تنفسي يتطلب تنفساً اصطناعياً.
- الفشل الكلوي الحاد: نتيجة لنقص تروية الكلى أو الالتهاب المباشر في الأنسجة الكلوية، مما قد يستدعي غسيلاً كلوياً مؤقتاً.
- التهاب الدماغ والسحايا: يظهر على شكل ارتباك، تشنجات، غيبوبة، أو فقدان للوعي، وهو ما يعكس وصول عدوى تيفوس أكالي إلى الجهاز العصبي المركزي.
- الصدمة الإنتانية: انخفاض حاد ومفاجئ في ضغط الدم يؤدي إلى فشل في وظائف الأعضاء الحيوية نتيجة الاستجابة المناعية المفرطة.
- التخثر المنتشر داخل الأوعية (DIC): اضطراب في آلية تجلط الدم يؤدي إلى حدوث نزيف داخلي أو جلطات صغيرة في الأوعية الدقيقة.
- التهاب عضلة القلب: قد تتسبب بكتيريا تيفوس أكالي في اضطراب نظم القلب أو ضعف في كفاءة عضلة القلب وضخ الدم.
- تضخم الكبد والطحال: غالباً ما يصاحب الحالات المتقدمة، مع احتمال حدوث ارتفاع في إنزيمات الكبد واختلال وظائفه.
- فقدان السمع الدائم: في حالات نادرة، سجلت الأبحاث حالات فقدان سمع عصبي حسي كأثر جانبي طويل الأمد للإصابة غير المعالجة.
الوقاية من تيفوس أكالي
تعتمد الوقاية من تيفوس أكالي بشكل أساسي على منع التلامس بين الإنسان والناقل الحشري، حيث لا يوجد لقاح معتمد للمرض حتى الآن، وتتمثل الإجراءات الوقائية في:
- استخدام المنفرات الحشرية: وضع مواد تحتوي على (DEET) بنسبة 20-30% على الجلد المكشوف والملابس عند الخروج للمناطق الريفية.
- معالجة الملابس بالبيرميثرين: رش الملابس والأحذية ومعدات التخييم بمادة البيرميثرين (Permethrin 0.5%) التي تقتل العث عند التلامس.
- ارتداء الملابس الواقية: يفضل ارتداء قمصان ذات أكمام طويلة، سراويل طويلة، وجوارب سميكة، مع وضع أطراف السراويل داخل الجوارب.
- تجنب الجلوس المباشر على الأرض: عند التواجد في غابات أو مزارع، يجب استخدام كراسي أو مفارش معالجة بدلاً من الجلوس على الأعشاب.
- مكافحة القوارض: الحفاظ على نظافة محيط المنازل من القمامة والأعشاب الطويلة التي توفر بيئة مثالية لسكن الفئران والعث الناقل لـ تيفوس أكالي.
- الاستحمام بعد الأنشطة الخارجية: غسل الجسم جيداً بالماء والصابون واستخدام ليفة خشنة يساعد في إزالة يرقات العث التي لم تلتصق بالجلد بعد.
- غسل الملابس بالماء الساخن: بعد العودة من رحلات في مناطق موبوءة، يجب غسل جميع الملابس وتجفيفها في درجات حرارة عالية لقتل أي حشرات عالقة.
تشخيص تيفوس أكالي
يعتبر تشخيص تيفوس أكالي تحدياً طبياً نظراً لتشابه أعراضه مع الملاريا وحمى الضنك، لذا يعتمد أطباء موقع HAEAT الطبي على الاستراتيجيات التالية:
- الفحص السريري الدقيق: البحث عن “الخشكريشة” (Eschar) هو المفتاح التشخيصي الأهم، حيث تظهر لدى 50-80% من المرضى.
- فحص الأجسام المضادة التألقي (IFA): يعتبر المعيار الذهبي (Gold Standard) للتشخيص، حيث يكشف عن ارتفاع مستويات الأجسام المضادة لبكتيريا أورينتيا.
- اختبار PCR (تفاعل البوليميراز المتسلسل): يستخدم للكشف عن الحمض النووي للبكتيريا في دم المريض أو في مسحة من الندبة الجلدية خلال المرحلة الحادة.
- اختبار ويل-فيليكس (Weil-Felix): اختبار قديم وأقل دقة، لكنه لا يزال يُستخدم في المناطق ذات الإمكانيات المحدودة للاشتباه الأولي بالمرض.
- تحليل الدم الكامل (CBC): غالباً ما يُظهر انخفاضاً في عدد الصفائح الدموية (Thrombocytopenia) ونقصاً في كريات الدم البيضاء في المراحل الأولى.
- اختبارات وظائف الكبد والكلى: لتقييم مدى تأثر الأعضاء الداخلية بمضاعفات عدوى تيفوس أكالي وتحديد بروتوكول الرعاية اللازم.
علاج تيفوس أكالي
يعد العلاج المبكر باستخدام المضادات الحيوية الفعالة أمراً حاسماً، حيث تبدأ حالة المريض بالتحسن الملحوظ خلال 48 ساعة من بدء الجرعات الصحيحة.
أولاً: التغييرات في نمط الحياة والرعاية المنزلية
- الراحة التامة: يحتاج مريض تيفوس أكالي إلى قسط وافر من الراحة لتمكين الجهاز المناعي من التعافي.
- تعويض السوائل: شرب كميات كبيرة من الماء والمحاليل الوريدية إذا لزم الأمر لمنع الجفاف الناتج عن الحمى الشديدة.
- إدارة الحرارة: استخدام الكمادات الباردة وخافضات الحرارة (مثل الباراسيتامول) تحت إشراف طبي.
ثانياً: العلاج الدوائي
تؤكد التوصيات المستمدة من جامعة “جونز هوبكنز” على فعالية بعض المضادات الحيوية النوعية:
البالغين:
- الدوكسيسيكلين (Doxycycline): هو العقار الأول والأساسي، بجرعة 100 ملغ مرتين يومياً لمدة 7-10 أيام.
- الأزيثرومايسين (Azithromycin): بديل فعال جداً خاصة في حالات السلالات المقاومة أو لمن لديهم حساسية من التيتراسايكلين.
الأطفال:
- الأزيثرومايسين: هو المفضل للأطفال بجرعات يتم حسابها بناءً على وزن الطفل (10 ملغ/كغم).
- الدوكسيسيكلين: على الرغم من التحذيرات التاريخية بشأن تلون الأسنان، إلا أن استخدامه لفترات قصيرة في حالات تيفوس أكالي يعتبر آمناً وضرورياً لإنقاذ الحياة.
ثالثاً: تحديات المقاومة الحيوية في سلالات تيفوس أكالي الحديثة
تشير تقارير حديثة من جنوب شرق آسيا وشمال الهند إلى ظهور سلالات من بكتيريا أورينتيا تُظهر استجابة بطيئة للدوكسيسيكلين:
- يتطلب هذا التحدي دمج أكثر من نوع من المضادات الحيوية في الحالات المعقدة.
- يتم اللجوء أحياناً إلى مادة “ريفامبيسين” (Rifampicin) كخيار تكميلي لتقليل مدة الحمى في السلالات المقاومة.
رابعاً: الرعاية الداعمة المتقدمة في حالات العناية المركزة
في الحالات التي تصل لمرحلة الفشل العضوي، تصبح الرعاية في العناية المركزة ضرورية:
- توفير الدعم التنفسي الميكانيكي في حالات التهاب الرئة الحاد الناتج عن تيفوس أكالي.
- استخدام الأدوية الرافعة للضغط في حال حدوث صدمة إنتانية، مع مراقبة دقيقة لميزان السوائل لتجنب تراكمها في الرئتين.

الطب البديل لمرض تيفوس أكالي
يجب التأكيد بوضوح على أن تيفوس أكالي هو عدوى بكتيرية حادة لا يمكن علاجها بالأعشاب وحدها، بل تتطلب مضادات حيوية فورية، ومع ذلك، يمكن لبعض العلاجات التكميلية دعم الجسم أثناء فترة النقاهة وفقاً لما يلي:
- المكملات الداعمة للمناعة: تناول فيتامين C والزنك قد يساعد في تسريع التئام الأنسجة الوعائية المتضررة من بكتيريا أورينتيا.
- الأعشاب المضادة للالتهاب: يمكن لاستخدام الزنجبيل أو الكركم بجرعات معتدلة أن يقلل من حدة الآلام العضلية المصاحبة لمرض تيفوس أكالي، لكن بعد استشارة الطبيب.
- الترطيب بالسوائل الطبيعية: استخدام شاي البابونج أو النعناع يساعد في تهدئة الاضطرابات الهضمية والغثيان خلال مرحلة العلاج الدوائي.
- العلاجات الجلدية الموضعية: يمكن دهن هلام الصبار (Aloe Vera) حول منطقة “الخشكريشة” بعد التئامها لتقليل التندب وتحسين مرونة الجلد.
- تجنب الممارسات الخاطئة: تُحذر الأبحاث من استخدام الوخز بالإبر أو الحجامة في المرحلة الحادة من الإصابة لتجنب النزيف الناتج عن نقص الصفائح الدموية.
الاستعداد لموعدك مع الطبيب
نظراً لأن تشخيص تيفوس أكالي يعتمد بشكل كبير على التاريخ المرضي، فإن التحضير الجيد للموعد يضمن حصولك على العلاج الصحيح في أسرع وقت ممكن.
أولاً: ماذا تفعل قبل الموعد؟
- تدوين الأعراض: سجل توقيت بداية الحمى، وراقب ظهور أي طفح جلدي أو قرحة سوداء في جسمك.
- سجل السفر: قم بإعداد قائمة بالأماكن التي زرتها في آخر 3 أسابيع، خاصة المزارع، الغابات، أو الحدائق العامة.
- قائمة الأدوية: اجمع أسماء كافة الأدوية والمكملات التي تتناولها حالياً لتجنب التداخلات الدوائية مع علاج تيفوس أكالي.
ثانياً: ماذا تتوقع من الطبيب؟
- طرح أسئلة حول طبيعة عملك أو هواياتك الخارجية.
- إجراء فحص جسدي شامل للبحث عن الخشكريشة (Eschar) وتضخم الغدد الليمفاوية.
- طلب فحوصات دم مخبرية نوعية للكشف عن الأجسام المضادة لبكتيريا تيفوس أكالي.
ثالثاً: قائمة الأسئلة الـ 10 الجوهرية لضمان التشخيص الصحيح
عند مقابلة الطبيب، لا تتردد في طرح الأسئلة التالية:
- هل الأعراض التي أعاني منها تتفق مع مرض تيفوس أكالي أم أنها مجرد إنفلونزا حادة؟
- هل أحتاج إلى إجراء فحص PCR أم نكتفي بالفحص السريري؟
- متى أتوقع انخفاض درجة الحرارة بعد بدء تناول الدوكسيسيكلين؟
- هل تشكل حالتي خطراً على أفراد عائلتي من حيث العدوى؟
- ما هي العلامات التحذيرية التي تستوجب توجهي للطوارئ فوراً؟
- هل هناك قيود غذائية معينة يجب اتباعها أثناء الإصابة؟
- كيف أتأكد من أن البكتيريا لم تؤثر على وظائف الكبد أو الكلى؟
- هل أحتاج لإعادة فحوصات الدم بعد انتهاء العلاج للتأكد من الشفاء التام؟
- هل يمكن أن تتكرر الإصابة بمرض تيفوس أكالي مرة أخرى في المستقبل؟
- ما هي أفضل وسيلة وقائية لعائلتي إذا كنا نعيش في منطقة موبوءة؟
مراحل الشفاء من تيفوس أكالي
يمر مريض تيفوس أكالي بثلاث مراحل أساسية للتعافي، وتختلف مدة كل مرحلة بناءً على سرعة التشخيص وقوة الجهاز المناعي:
- المرحلة الحادة (الأيام 1-7 من العلاج): تنخفض الحمى عادةً خلال 48 ساعة، لكن التعب العام والصداع قد يستمران لعدة أيام إضافية.
- مرحلة النقاهة المبكرة (الأسبوع 2-4): تبدأ الخشكريشة بالجفاف والسقوط تاركةً ندبة فاتحة، وتستعيد الشهية عافيتها تدريجياً.
- مرحلة التعافي التام (الشهر 2-3): تختفي كافة الآلام العضلية، وتعود وظائف الكبد والصفائح الدموية لمستوياتها الطبيعية تماماً.
- المتابعة المخبرية: قد تظل الأجسام المضادة لمرض تيفوس أكالي مرتفعة في الدم لعدة أشهر، وهو أمر طبيعي ولا يعني استمرار العدوى.
الأنواع الشائعة المرتبطة بـ تيفوس أكالي
من المهم التفريق بين تيفوس أكالي وأنواع التيفوس الأخرى التي قد تشترك معه في بعض الأعراض لكنها تختلف في الناقل والعامل الممرض:
- التيفوس الوبائي (Epidemic Typhus): ينتقل عبر قمل الجسم، وتسببه بكتيريا Rickettsia prowazekii، ويرتبط عادةً بالحروب والظروف المعيشية المزدحمة.
- التيفوس الفأري (Murine Typhus): ينتقل عبر براغيث الفئران، وتسببه Rickettsia typhi، وأعراضه غالباً ما تكون أخف من تيفوس أكالي.
- حمى الجبال الصخرية المبقعة: مرض ريكتسي آخر ينتقل عبر القراد، ويتميز بطفح جلدي يبدأ من الرسغين والكاحلين.
التوزيع الجغرافي والوبائيات العالمية: هل يتجاوز “مثلث تسوتسوغاموشي”؟
تاريخياً، كان تيفوس أكالي محصوراً في مثلث جغرافي يحده باكستان واليابان وأستراليا، ولكن في السنوات الأخيرة، سجلت الأبحاث المنشورة في “The Lancet” ظهور حالات في تشيلي وجزيرة بيمبا (تنزانيا).
يعزو الخبراء هذا الانتشار إلى “العولمة الوبائية”، حيث تساهم حركة التجارة والسفر في نقل يرقات العث المصابة أو القوارض الحاملة للبكتيريا إلى بيئات جديدة تماماً، مما يجعل تيفوس أكالي تهديداً صحياً عالمياً محتملاً وليس إقليمياً فقط.
التأثيرات النفسية والعصبية طويلة الأمد بعد الإصابة الحادة
لا تنتهي رحلة الإصابة بمرض تيفوس أكالي دائماً بمجرد اختفاء الحمى، حيث رصدت دراسات سريرية بعض الآثار النفسية والعصبية:
- متلازمة التعب المزمن: يعاني بعض المرضى من إرهاق مستمر وصعوبة في التركيز (Brain Fog) لأسابيع بعد الشفاء.
- اضطرابات النوم والقلق: قد تسبب التجربة القاسية للحمى الشديدة نوعاً من القلق المؤقت أو الكوابيس لدى الأطفال والبالغين.
- الاكتئاب التفاعلي: نتيجة الانقطاع الطويل عن العمل أو الدراسة خلال فترة المرض الطويلة.
- ضعف الذاكرة القريب: في حالات نادرة تأثر فيها الجهاز العصبي، قد يلاحظ المريض بطئاً في استرجاع المعلومات البسيطة لفترة وجيزة.
دور التغذية العلاجية في دعم الجهاز المناعي أثناء فترة النقاهة
تؤدي بكتيريا تيفوس أكالي إلى استهلاك كبير لمخزون البروتين والطاقة في الجسم نتيجة الحمى المرتفعة والتهاب الأوعية الدموية.
يُنصح المريض باتباع نظام غذائي غني بالبروتينات سهلة الهضم (مثل مرق الدجاج والأسماك) لتعميم إصلاح الأوعية الدموية، مع التركيز على الأطعمة الغنية بمضادات الأكسدة مثل التوت والخضروات الورقية لتقليل الإجهاد التأكسدي الناتج عن العدوى الحادة بمرض تيفوس أكالي.
مستقبل اللقاحات: أين وصل العلم في مواجهة بكتيريا أورينتيا؟
يواجه العلماء تحديات كبيرة في تطوير لقاح لمرض تيفوس أكالي بسبب التنوع الجيني الهائل لسلالات بكتيريا Orientia tsutsugamushi:
- تعدد الأنماط المصلية: توجد عشرات السلالات المختلفة، مما يجعل اللقاح الذي يعمل ضد سلالة معينة غير فعال ضد الأخرى.
- قصر مدة المناعة الطبيعية: حتى الأشخاص الذين أصيبوا بـ تيفوس أكالي قد يصابون به مرة أخرى بعد سنة أو سنتين بسبب تلاشي المناعة.
- الأبحاث الحالية: تتركز الجهود الآن على تطوير لقاحات “متعددة التكافؤ” تستهدف الأجزاء الثابتة من جدار الخلية البكتيرية لضمان حماية أوسع.
خرافات شائعة حول تيفوس أكالي
- الخرافة: تيفوس أكالي هو نفسه مرض التيفوئيد.
- الحقيقة: التيفوئيد تسببه بكتيريا السالمونيلا وينتقل عبر الطعام الملوث، بينما تيفوس أكالي ريكتسي وينتقل عبر العث.
- الخرافة: المرض معدٍ من شخص لآخر.
- الحقيقة: لا يمكن أن تنتقل العدوى عبر التقبيل أو التلامس أو مشاركة الأواني؛ الناقل الوحيد هو يرقات العث.
- الخرافة: إذا اختفت الحمى، يمكن التوقف عن تناول المضاد الحيوي.
- الحقيقة: التوقف المبكر قد يسبب انتكاسة وظهور سلالات مقاومة؛ يجب إكمال الجرعة المقررة (7-10 أيام).
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه “الأسرار” لتعافي أسرع وأكثر أماناً من تيفوس أكالي:
- سر “الليفة الخشنة”: إذا كنت في منطقة موبوءة، استحم بماء ساخن واستخدم ليفة خشنة فور عودتك؛ هذا يزيل يرقات العث قبل أن تتمكن من لدغك.
- مراقبة البول: راقب لون البول بدقة؛ إذا أصبح غامقاً جداً أو قلّت كميته، فهذا مؤشر مبكر على تأثر الكلى ويجب مراجعة الطبيب.
- فحص “الثنايا”: لا تبحث عن الخشكريشة في الأماكن المكشوفة فقط؛ ابحث تحت الإبطين، خلف الأذنين، وفي منطقة الخصر، فهذه هي الأماكن المفضلة ليرقات عث تيفوس أكالي.
أسئلة شائعة (PAA)
هل يسبب تيفوس أكالي الموت؟
نعم، في حال عدم العلاج، يمكن أن تصل نسبة الوفيات إلى 30% بسبب الفشل التنفسي أو الصدمة الإنتانية، لكن مع العلاج الصحيح تصبح النسبة أقل من 1%.
كم تستغرق مدة الشفاء من تيفوس أكالي؟
يبدأ التحسن السريري في غضون 48 ساعة من تناول الدواء، لكن التعافي التام واستعادة النشاط الكامل قد يستغرق من 2 إلى 4 أسابيع.
هل يمكن الوقاية من تيفوس أكالي باللقاح؟
لا يوجد لقاح متاح حالياً؛ الوقاية تعتمد كلياً على تجنب لدغات العث واستخدام المنفرات الحشرية.
الخاتمة
يظل تيفوس أكالي مرضاً يتطلب اليقظة والسرعة في التشخيص، فبالرغم من خطورة مضاعفاته، إلا أن استجابته للمضادات الحيوية البسيطة تجعل منه مرضاً قابلاً للسيطرة تماماً إذا تم التعامل معه بوعي.
تأمل مدونة حياة الطبية أن يكون هذا الدليل الشامل قد قدم لك كافة الإجابات التي تبحث عنها لضمان سلامتك وسلامة عائلتك من هذا التهديد البكتيري الصامت.








