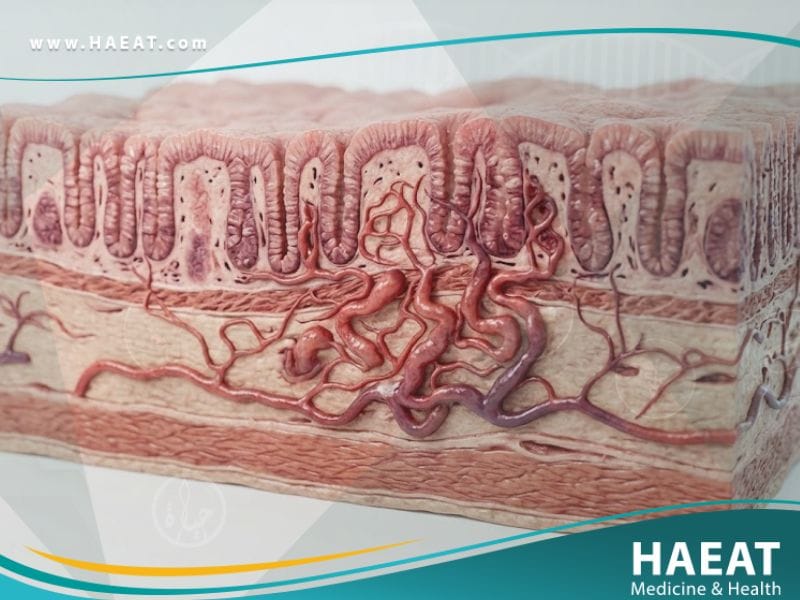
تُعد حالة خلل التنسج الوعائي (Angiodysplasia) من أكثر التشوهات الوعائية شيوعاً في الجهاز الهضمي، وهي المسؤولة عن حالات النزيف الخفي والمزمن لدى كبار السن تحديداً. يشير هذا المصطلح إلى تمدد وضعف في الأوعية الدموية الموجودة في الغشاء المخاطي للأمعاء، مما يجعلها عرضة للتمزق والنزيف المتكرر دون سابق إنذار.
وفقاً لـ المعاهد الوطنية للصحة (NIH)، فإن خلل التنسج الوعائي يمثل تحدياً تشخيصياً نظراً لصغر حجم الآفات الوعائية وتوزعها العشوائي داخل القولون أو الأمعاء الدقيقة. تهدف هذه المقالة المقدمة من مدونة حياة الطبية إلى توفير دليل شامل حول هذه الحالة الطبية المعقدة، مع التركيز على أحدث بروتوكولات التشخيص والعلاج المعتمدة عالمياً.
ما هو خلل التنسج الوعائي؟
يُعرف خلل التنسج الوعائي بأنه حالة طبية تتضمن وجود أوعية دموية مشوهة، متوسعة، وهشة في جدار الجهاز الهضمي، وغالباً ما تتركز في الأعور أو القولون الصاعد. هذه التشوهات هي عبارة عن توسع في الشعيرات الدموية والأوردة الصغيرة التي تصبح ملتوية وقريبة جداً من السطح المخاطي، مما يسهل حدوث النزيف المعوي.
تختلف هذه الحالة عن الأورام أو الالتهابات، فهي خلل هيكلي في الأوعية الدموية ذاتها، وغالباً ما ترتبط بعمليات الشيخوخة الطبيعية وتدهور الأنسجة الوعائية. تشير الدراسات في مجلة نيو إنجلاند الطبية (NEJM) إلى أن الآفات تكون صغيرة الحجم (أقل من 10 ملم) لكنها ذات قدرة عالية على التسبب في فقر دم حاد نتيجة النزيف البطيء والمستمر.
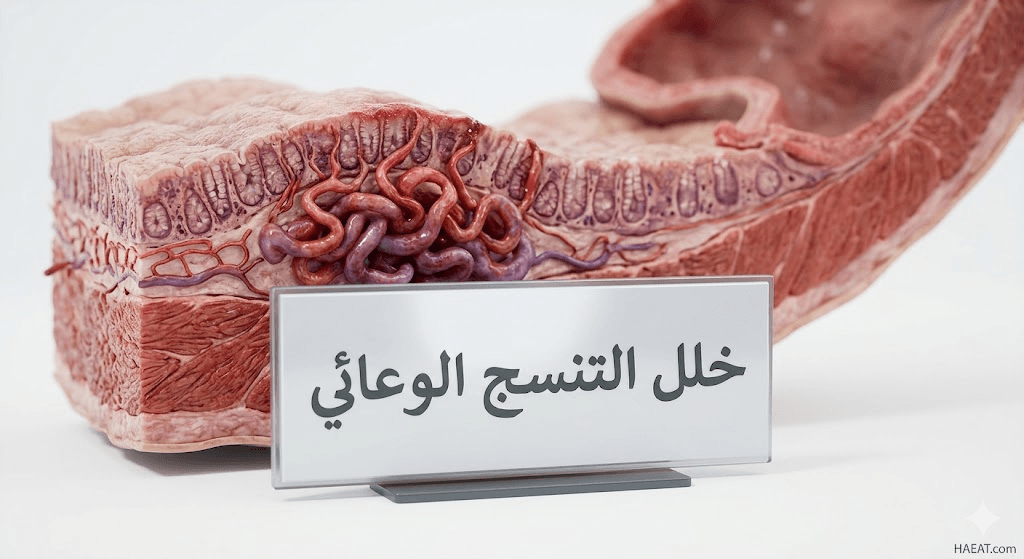
أعراض خلل التنسج الوعائي
تتسم أعراض هذه الحالة بكونها غامضة في البداية، حيث لا يعاني المريض عادة من ألم في البطن، بل تظهر العلامات من خلال آثار النزيف على الصحة العامة. يوضح موقع حياة الطبي أن الأعراض الأكثر شيوعاً تشمل ما يلي:
- فقر الدم الناجم عن نقص الحديد: وهو العرض الأكثر بروزاً، حيث يكتشف المرضى انخفاضاً حاداً في مستويات الهيموجلوبين نتيجة النزيف المزمن غير المرئي.
- التعب والإرهاق المزمن: يشعر المصاب بضعف عام ناتج عن نقص الأكسجين في الأنسجة بسبب فقر الدم الحاد.
- شحوب الجلد: تظهر علامات الشحوب بوضوح على الوجه والأطراف وملتحمة العين نتيجة فقدان الكرات الحمراء.
- ضيق التنفس: خاصة عند بذل مجهود بدني بسيط، وهو مؤشر على تأثر كفاءة الجهاز الدوري.
- البراز الأسود (Melena): يشير البراز ذو القوام القطراني والرائحة الكريهة إلى وجود نزيف في الجزء العلوي من الأمعاء تم هضمه جزئياً.
- خروج دم أحمر قاني (Hematochezia): يحدث في حال كان النزيف غزيراً أو قريباً من نهاية القولون والمستقيم.
- خفقان القلب: تسارع نبضات القلب كمحاولة تعويضية من الجسم لضخ الدم المتبقي بكفاءة أكبر.
- الدوار والدوخة: خاصة عند الوقوف المفاجئ، نتيجة لانخفاض ضغط الدم الانتصابي المرتبط بفقدان الدم السوائل.

أسباب خلل التنسج الوعائي
لا يزال السبب الدقيق وراء نشوء خلل التنسج الوعائي موضوعاً للبحث المكثف، ولكن يعتقد الخيراء في كلية لانسيت (The Lancet) أن العوامل الميكانيكية والوعائية تلعب الدور الأكبر. يورد موقع HAEAT الطبي الأسباب والنظريات العلمية المفسرة لهذه الحالة:
- التقلصات العضلية للقولون: تؤدي التقلصات المزمنة والمتكررة في جدار القولون إلى إعاقة العائد الوريدي، مما يتسبب في تمدد الأوعية الدموية الدقيقة بمرور الوقت.
- التقدم في السن: يعتبر الشيخوخة العامل الأساسي، حيث تفقد جدران الأوعية الدموية مرونتها وتصبح أكثر عرضة للتوسع الوعائي غير الطبيعي.
- تدهور الأنسجة الضامة: مع مرور العقود، يضعف الدعم الهيكلي المحيط بالأوعية الدموية في الغشاء المخاطي، مما يسمح لها بالالتواء والبروز.
- نقص تروية الأمعاء البسيط: الحالات المتكررة من نقص التروية العابر قد تحفز نمو أوعية دموية غير منتظمة كاستجابة تعويضية فاشلة.
- الاضطرابات الهرمونية: تشير بعض النظريات إلى دور محتمل لبعض الهرمونات الوعائية التي تزداد مع تقدم العمر في تحفيز نمو هذه الآفات.
- متلازمة هايد (Heyde’s Syndrome): وهي حالة طبية تربط بين تضيق الصمام الأبهري في القلب ونزيف خلل التنسج الوعائي، نتيجة نقص عامل “فون فيليبراند” المسؤول عن التجلط.
- الفشل الكلوي المزمن: المرضى الذين يعانون من مشاكل كلوية متقدمة هم أكثر عرضة لتطوير تشوهات وعائية في الجهاز الهضمي.
- أمراض صمامات القلب: بخلاف تضيق الأبهر، يمكن لبعض اضطرابات القلب الأخرى أن تؤثر على ديناميكا الدم وتساهم في ظهور هذه التشوهات.
متى تزور الطبيب؟
يعد التوقيت عاملاً حاسماً في إدارة حالات خلل التنسج الوعائي لمنع تدهور الحالة الصحية العامة. تؤكد مدونة HAEAT الطبية على ضرورة استشارة الأخصائي فور ملاحظة أي من المؤشرات التالية:
عند البالغين وكبار السن
يجب التوجه فوراً إلى طبيب الجهاز الهضمي في حال ملاحظة تغيير مفاجئ في لون البراز أو ظهور دم صريح. كما أن الشعور بالنهجان وضيق التنفس غير المبرر يتطلب إجراء فحص كامل لصورة الدم (CBC) لاستبعاد النزيف الداخلي الخفي. إن التشخيص المبكر يمنع الحاجة إلى نقل الدم المتكرر ويقلل من مخاطر الصدمة الوعائية.
عند الأطفال
على الرغم من ندرة إصابة الأطفال بـ خلل التنسج الوعائي، إلا أنها قد تحدث كجزء من متلازمات وراثية وعائية. يجب مراقبة أي حالة فقر دم مجهولة السبب لدى الطفل، أو إذا كان يعاني من براز مدمم متكرر دون وجود شقوق شرجية أو بواسير، حيث يتطلب الأمر تدخلاً استقصائياً دقيقاً في مراكز متخصصة.
دور الذكاء الاصطناعي في الكشف المبكر
تطور بوابة HAEAT الطبية رؤية حول مستقبل التشخيص، حيث بدأت المستشفيات الكبرى المعتمدة من FDA في استخدام خوارزميات الذكاء الاصطناعي لتحليل الصور الناتجة عن “كبسولة التنظير”. هذه التقنية تتيح الكشف عن آفات خلل التنسج الوعائي الدقيقة التي قد تغفل عنها العين البشرية أثناء الفحص السريع، مما يرفع دقة التشخيص إلى مستويات غير مسبوقة ويسمح بالتدخل العلاجي قبل حدوث نزيف حاد يهدد الحياة.
عوامل خطر الإصابة بـ خلل التنسج الوعائي
تتضافر عدة عوامل بيولوجية ومرضية لتزيد من احتمالية ظهور هذه التوسعات الوعائية في الجهاز الهضمي، حيث يشير موقع حياة الطبي إلى أن الفئات الأكثر عرضة تشمل:
- العمر المتقدم: ترتفع معدلات الإصابة بشكل ملحوظ بعد سن الستين نتيجة العمليات التنكسية الطبيعية في الأنسجة الضامة المحيطة بالأوعية.
- أمراض القلب الصمامية: خاصة تضيق الصمام الأبهري، حيث يؤدي اضطراب تدفق الدم إلى تدمير عوامل التخثر، مما يحفز نزيف خلل التنسج الوعائي.
- الفشل الكلوي في مراحله الأخيرة: تؤدي اليوريا المرتفعة في الدم إلى إضعاف وظيفة الصفائح الدموية وتغيير طبيعة الجدران الوعائية.
- استخدام مسيلات الدم: تناول الأدوية المضادة للتجلط أو مضادات الصفائح (مثل الأسبرين أو الوارفارين) لا يسبب الحالة، لكنه يجعل نزيفها أكثر حدة وصعوبة في السيطرة.
- مرض فون ويلبراند: وهو اضطراب نزفي وراثي يرتبط ارتباطاً وثيقاً بزيادة تواتر نوبات النزيف من الأوعية المتوسعة في الأمعاء.
- اضطرابات الجهاز الهضمي الأخرى: وجود حالات مثل رتوج القولون قد يتزامن مع وجود خلل التنسج الوعائي، مما يعقد الصورة السريرية.
- ارتفاع ضغط الدم المزمن: الضغط المستمر على الجدران الوعائية الرقيقة في الأمعاء يساهم في تمددها وظهورها بشكل غير طبيعي.
- التدخين: يؤثر التدخين سلباً على صحة الأوعية الدموية الدقيقة ويقلل من قدرة الأنسجة على الالتئام بعد نوبات النزيف البسيطة.
مضاعفات خلل التنسج الوعائي
إذا لم يتم تشخيص وإدارة الحالة بشكل صحيح، قد تؤدي هذه الآفات الوعائية إلى سلسلة من المشكلات الصحية المعقدة التي تؤثر على جودة الحياة:
- الأنيميا الحادة والمزمنة: يؤدي فقدان الدم المستمر إلى انخفاض حاد في كرات الدم الحمراء، مما يستدعي أحياناً نقل دم طارئ.
- هبوط عضلة القلب: نتيجة فقر الدم المزمن، يضطر القلب للعمل بجهد أكبر لتعويض نقص الأكسجين، مما قد يؤدي لفشل القلب بمرور الوقت.
- الصدمة الوعائية (Hypovolemic Shock): في حالات نادرة عند حدوث نزيف غزير مفاجئ من أحد الأوعية المتوسعة الكبيرة.
- الاعتماد على نقل الدم: قد يصبح بعض المرضى بحاجة دورية لنقل الدم والحديد الوريدي للحفاظ على مستويات الهيموجلوبين.
- التدخلات الجراحية المتكررة: في الحالات التي يصعب فيها السيطرة على النزيف بالمنظار، قد يضطر الأطباء لاستئصال جزء من القولون.
- القلق والاكتئاب: يعاني المرضى من ضغوط نفسية نتيجة النزيف المتكرر وغير المتوقع والخوف من العواقب الصحية المستمرة.
- التداخل مع الأدوية الضرورية: قد يضطر الأطباء لوقف أدوية القلب أو السيولة الضرورية للمريض بسبب خطورة نزيف خلل التنسج الوعائي.
الوقاية من خلل التنسج الوعائي
على الرغم من صعوبة منع التغيرات الوعائية المرتبطة بالعمر بشكل كامل، إلا أن هناك استراتيجيات لتقليل مخاطر النزيف الحاد:
- الفحص الدوري: الالتزام بجلسات تنظير القولون الدورية، خاصة لمن لديهم تاريخ من فقر الدم أو أمراض القلب.
- التحكم في الأمراض المزمنة: إدارة ضغط الدم والسكري وأمراض الكلى تساهم في الحفاظ على سلامة البطانة الوعائية للأمعاء.
- المراقبة الدقيقة لمسيلات الدم: يجب موازنة فوائد أدوية السيولة مقابل مخاطر النزيف تحت إشراف طبي دقيق من متخصصي القلب والجهاز الهضمي.
- نظام غذائي غني بالحديد: يساعد تناول الأطعمة الغنية بالحديد وفيتامين C في دعم مخزون الجسم وتعويض الفقد البسيط للدم.
- تجنب المسكنات غير الستيرويدية (NSAIDs): مثل الإيبوبروفين، حيث تزيد من تهيج بطانة الأمعاء وترفع احتمالية نزيف خلل التنسج الوعائي.
- الإقلاع عن التدخين: لتحسين التروية الدموية العامة وتقليل تضرر الشعيرات الدموية الدقيقة في القناة الهضمية.
تشخيص خلل التنسج الوعائي
يتطلب تشخيص هذه الحالة دقة عالية، وغالباً ما يتم عبر دمج نتائج الفحوصات التصويرية والمخبرية للوصول إلى اليقين:
- تنظير القولون (Colonoscopy): هو المعيار الذهبي لتشخيص آفات خلل التنسج الوعائي في الأمعاء الغليظة، حيث يظهر بقعاً حمراء مميزة.
- تنظير الأمعاء بالكبسولة (Capsule Endoscopy): كبسولة صغيرة يتم بلعها لتصوير الأمعاء الدقيقة، وهي مفيدة جداً للحالات التي لا يصل إليها المنظار التقليدي.
- تصوير الأوعية (Angiography): حقن صبغة في الشرايين لتحديد موقع التسريب الدموي، ويستخدم غالباً في حالات النزيف النشط والحاد.
- التصوير المقطعي المحوسب (CT Angiography): تقنية سريعة وغير جراحية تساعد في رصد التشوهات الوعائية الكبيرة في منطقة البطن.
- فحص الدم الخفي في البراز: اختبار أولي للكشف عن وجود آثار دماء لا يمكن رؤيتها بالعين المجردة، مما يوجه الطبيب لمزيد من البحث.
- تعداد الدم الكامل (CBC): لتقييم درجة فقر الدم وتحديد مستويات الهيموجلوبين وحجم الكرات الحمراء المرتبط بنقص الحديد.
- فحص المسح الذري بالكرات الحمراء المشعة: يستخدم أحياناً لتحديد موقع النزيف البطيء الذي يصعب رصده بالوسائل الأخرى.
علاج خلل التنسج الوعائي
يعتمد بروتوكول العلاج على شدة النزيف وحالة المريض العامة، ويهدف بشكل أساسي إلى وقف فقدان الدم وتعويض النقص الحاصل.
تعديلات نمط الحياة والعلاجات المنزلية
على الرغم من أن خلل التنسج الوعائي يتطلب تدخلاً طبياً، إلا أن بعض الخطوات تدعم الشفاء:
- تجنب المجهود البدني الشاق أثناء نوبات النزيف النشط لتقليل ضغط الدم الموجه للجهاز الهضمي.
- الالتزام بنظام غذائي سهل الهضم وغني بالألياف لتجنب الإمساك الذي قد يضغط على الأوعية الضعيفة.
- مراقبة لون البراز يومياً وتسجيل أي تغيرات بدقة لعرضها على الطبيب في الموعد القادم.
الأدوية والعلاجات الدوائية
تُستخدم الأدوية غالباً في الحالات التي لا تتحمل التدخيلات الجراحية أو كعلاج تكميلي:
للبالغين:
تشمل الخيارات الدوائية للبالغين مكملات الحديد الفموية أو الوريدية بجرعات عالية لتعويض الفقد. في بعض الحالات المعقدة، قد يتم اللجوء للهرمونات (مثل الإستروجين والبروجسترون) أو دواء “أوكتريوتيد” الذي يعمل على تقليل تدفق الدم إلى الأوعية المعوية، مما يقلل فرص نزيف خلل التنسج الوعائي.
للأطفال:
نظراً لندرة الحالة، يتم التركيز على علاج السبب الكامن وتوفير دعم غذائي مكثف بالحديد. تُستخدم الأدوية القابضة للأوعية بحذر شديد وتحت رقابة صارمة من اختصاصي أمراض دم وأطفال وجهاز هضمي لضمان عدم التأثير على نمو الطفل.
التقنيات الناشئة: من الليزر إلى العلاج بالهرمونات
دخلت تقنيات الليزر المتقدمة كخيار علاجي دقيق، حيث يتم توجيه حزم ضوئية مركزة عبر المنظار لكيّ آفات خلل التنسج الوعائي دون الإضرار بالأنسجة السليمة المجاورة. كما تجرى دراسات حول فاعلية مضادات تكوين الأوعية (Anti-angiogenic drugs) مثل “بيفاسيزوماب” التي تمنع نمو هذه التشوهات الوعائية من الأساس.
التقنيات الناشئة في العلاج الإشعاعي والتدخل الوعائي
في حالات النزيف المستعصي، يمكن لاختصاصي الأشعة التداخلية إجراء “الانصمام” (Embolization)، وهي عملية سد الوعاء النازف عبر قسطرة دقيقة. هذه التقنية توفر بديلاً آمناً للجراحة المفتوحة وتتميز بفترة تعافي قصيرة جداً لمرضى خلل التنسج الوعائي.

الطب البديل وخلل التنسج الوعائي
لا يحل الطب البديل محل العلاج الطبي المباشر في حالات النزيف، لكنه يركز على دعم صحة الأنسجة الوعائية وتعويض نقص العناصر الغذائية:
- المكملات الغنية بالحديد: مثل “اللاكتوفيرين” الذي يساعد في تحسين امتصاص الحديد وتقليل أعراض فقر الدم الناجم عن خلل التنسج الوعائي.
- فيتامين C (حمض الأسكوربيك): ضروري لبناء الكولاجين في جدران الأوعية الدموية، مما قد يساهم في تقويتها وتقليل هشاشتها.
- فيتامين K: يلعب دوراً حيوياً في عملية تخثر الدم الطبيعية، وهو موجود بكثرة في الخضروات الورقية الداكنة.
- شاي الزنجبيل والكركم: يُستخدمان بحذر لخصائصهما المضادة للالتهاب، لكن يجب استشارة الطبيب لأنهما قد يؤثران على سيولة الدم في بعض الحالات.
- النظام الغذائي القلوي: يزعم بعض المعالجين أن تقليل الحموضة يساعد في تهدئة بطانة الجهاز الهضمي، رغم نقص الأدلة العلمية القوية حول ذلك في سياق خلل التنسج الوعائي.
- تجنب المهيجات الطبيعية: مثل التوابل الحارة جداً أو الكافيين المفرط، لتقليل الضغط على الأوعية الدموية في الأمعاء.
الاستعداد لموعدك مع الطبيب
يتطلب التشخيص الدقيق لـ خلل التنسج الوعائي تعاوناً وثيقاً بين المريض والطبيب، لذا فإن التحضير المسبق يوفر الوقت ويمنع الأخطاء التشخيصية.
يؤكد خبراء مدونة HAEAT الطبية أن تدوين تواريخ نوبات التعب أو تغيرات لون البراز يُعد أداة قيمة جداً للطبيب المعالج.
ما يجب عليك فعله
- تدوين قائمة بكافة الأدوية والمكملات الغذائية، خاصة الأسبرين ومسيلات الدم ومضادات الالتهاب.
- الحصول على نسخة من آخر نتائج فحوصات الدم، وتحديداً مستويات الهيموجلوبين ومخزون الحديد (Ferritin).
- تحضير قائمة بالعمليات الجراحية السابقة في الجهاز الهضمي أو أي تاريخ من أمراض القلب.
ما تتوقعه من الطبيب
- طرح أسئلة دقيقة حول طبيعة البراز، وتكرار نوبات الضعف، ووجود أي نزيف من أماكن أخرى في الجسم.
- إجراء فحص سريري يشمل جس البطن، وربما فحصاً شرجياً سريعاً للتأكد من وجود آثار دم نشط.
- طلب إجراء تنظير هضمي (علوي أو سفلي) بناءً على الأعراض السريرية لـ خلل التنسج الوعائي.
استخدام السجلات الرقمية لمراقبة مستويات الهيموجلوبين
أصبح بإمكان المرضى الآن استخدام تطبيقات الصحة الرقمية لمتابعة نتائج تحاليلهم المخبرية ورسم بياني لمستويات الهيموجلوبين بمرور الوقت. يساعد هذا الإجراء في رصد النزيف البطيء قبل أن يسبب أعراضاً حادة، مما يتيح التدخل المبكر لعلاج خلل التنسج الوعائي قبل حدوث فقر دم شديد.
مراحل الشفاء من خلل التنسج الوعائي
عملية التعافي بعد علاج الآفات الوعائية تعتمد على نوع التدخل الطبي المجرى وحالة الأوعية المحيطة:
- مرحلة ما بعد الكي بالمنظار: يشعر المريض ببعض التقلصات البسيطة، ويجب عليه الالتزام بنظام غذائي لين لمدة 24-48 ساعة.
- مراقبة التئام الآفات: يحتاج الجسم لعدة أسابيع لإعادة بناء بطانة الأمعاء في المواقع التي تم كيها عبر المنظار.
- فترة استعادة مخزون الحديد: قد يستغرق رفع مستويات الهيموجلوبين إلى الحد الطبيعي من 3 إلى 6 أشهر من العلاج المستمر بالمكملات.
- المتابعة الدورية: يتم إجراء تنظير متابعة بعد عدة أشهر للتأكد من عدم ظهور آفات خلل التنسج الوعائي جديدة في مناطق أخرى.
- التعافي النفسي: الشعور بالأمان تجاه عدم تكرار النزيف يتطلب وقتاً، وقد يستفيد المريض من مجموعات الدعم أو التثقيف الصحي.
الأنواع الشائعة لخلل التنسج الوعائي
تختلف هذه الآفات الوعائية في توزيعها الجغرافي داخل الجهاز الهضمي وشكلها تحت الفحص المجهري:
- خلل التنسج الوعائي في القولون: هو النوع الأكثر شيوعاً، ويتركز بنسبة 80% في القولون الأيمن (الأعور).
- آفات الأمعاء الدقيقة: يصعب رصدها، وتعتبر سبباً رئيسياً للنزيف الخفي الذي لا تكشفه المناظير التقليدية.
- توسع الشعيرات في المعدة (GAVE): يُعرف بـ “معدة البطيخ” بسبب شكل الأوعية الطولية الحمراء، وهو نوع مرتبط غالباً بتليف الكبد.
- خلل التنسج الوعائي المتعدد: حيث يظهر عدد كبير من الآفات المبعثرة في كامل القناة الهضمية، مما يزيد من صعوبة السيطرة الكاملة.
التشخيص التفريقي لآفات الأوعية الهضمية
من الضروري تمييز خلل التنسج الوعائي عن غيره من الحالات التي تسبب نزيفاً مشابهاً لضمان الحصول على العلاج الصحيح. تشير مجلة حياة الطبية إلى وجود حالات تتداخل في أعراضها مع هذا المرض:
- رتوج القولون (Diverticulosis): تسبب نزيفاً غزيراً مفاجئاً، بينما يميل خلل التنسج الوعائي للنزيف البطيء والمزمن.
- سرطان القولون: قد يسبب فقر دم بنقص الحديد، لذا يجب استبعاده عبر الخزعات أثناء التنظير.
- التهاب القولون الإشعاعي: يحدث بعد العلاج الإشعاعي للسرطان ويشبه في شكله التوسعات الوعائية العادية.
- البواسير والشقوق الشرجية: تسبب دماً أحمر فاتحاً، لكنها ترتبط بألم موضعي وعادات إخراج مضطربة.
تأثير خلل التنسج الوعائي على مخزون الحديد وفقر الدم
يؤدي الفقدان الميكروسكوبي المستمر للدم من الشعيرات المتوسعة إلى استنزاف مخازن الحديد (الفيريتين) في الجسم بشكل أسرع من قدرة الغذاء على تعويضه.
بمرور الوقت، يصاب المريض بفقر الدم صغير الكريات (Microcytic Anemia)، حيث تصبح كرات الدم الحمراء غير قادرة على حمل الأكسجين بكفاءة، مما يؤثر على كافة الوظائف الحيوية والتركيز الذهني.
متلازمة هايد والارتباط بأمراض القلب
تعتبر متلازمة هايد (Heyde’s Syndrome) تفسيراً طبياً مذهلاً يربط بين تضيق الصمام الأبهري في القلب وبين ظهور خلل التنسج الوعائي.
تؤدي الاضطرابات في صمام القلب إلى تدمير بروتين تخثر يسمى “عامل فون ويلبراند” أثناء مروره عبر الصمام الضيق، مما يجعل آفات خلل التنسج الوعائي في الأمعاء أكثر عرضة للنزيف المتكرر الذي لا يتوقف بسهولة.
التوقعات المستقبلية وإدارة الحالة طويلة الأمد
بناءً على التقارير الصادرة من بوابة HAEAT الطبية، فإن التوقعات المستقبلية لمعظم المرضى جيدة جداً إذا تم اكتشاف الحالة وإدارتها مبكراً.
تعتمد الإدارة طويلة الأمد على المراقبة الدقيقة لمستويات الحديد السنوية، وإجراء المناظير التداخلية عند الحاجة، والحفاظ على صحة القلب والكلى لتقليل الضغط على النظام الوعائي العام.
خرافات شائعة حول خلل التنسج الوعائي
- الخرافة: خلل التنسج الوعائي هو نوع من أنواع السرطان. الحقيقة: هو تشوه وعائي حميد تماماً ولا يتحول أبداً إلى أورام خبيثة.
- الخرافة: النزيف ناتج دائماً عن تناول الأطعمة الحريفة. الحقيقة: الأطعمة قد تزيد التهيج، لكن السبب الحقيقي هو ضعف بنيوي في جدران الأوعية الدموية.
- الخرافة: العلاج الوحيد هو استئصال القولون. الحقيقة: يتم علاج الغالبية العظمى من الحالات عبر الكي بالمنظار البسيط دون الحاجة للجراحة المفتوحة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- كن حارساً لصحتك: إذا لاحظت أن برازك أصبح بلون داكن بشكل غير معتاد، لا تنتظر الألم؛ فالألم نادراً ما يصاحب خلل التنسج الوعائي.
- اشرب الماء بكثرة: الحفاظ على حجم الدم والسوائل يساعد في تقليل الشعور بالدوخة المرافق لفقر الدم.
- تحدث مع طبيب القلب: إذا كنت تعاني من مشاكل في الصمامات، اسأل طبيبك عن احتمالية وجود علاقة بين قلبك وصحة جهازك الهضمي.
- التزم بجرعة الحديد: الحديد قد يغير لون البراز للأسود، فلا تخلط بين هذا التغير وبين النزيف النشط؛ استشر طبيبك للتفريق بينهما.
أسئلة شائعة (PAA)
هل يمكن أن يختفي خلل التنسج الوعائي من تلقاء نفسه؟
نادراً ما يختفي التشوه الوعائي، لكن النزيف قد يتوقف لفترات طويلة (سنوات) قبل أن ينشط مرة أخرى نتيجة عوامل ضاغطة.
هل تسبب القهوة نزيف خلل التنسج الوعائي؟
القهوة لا تسبب الحالة، لكن الكافيين قد يزيد من حركية الأمعاء ويرفع ضغط الدم الموضعي، مما قد يحفز الأوعية الهشة على النزيف.
كم تستغرق عملية كي الأوعية بالمنظار؟
تستغرق العملية عادة ما بين 20 إلى 45 دقيقة تحت التخدير البسيط، ويمكن للمريض العودة للمنزل في نفس اليوم.
الخاتمة
في الختام، يظل خلل التنسج الوعائي تحدياً طبياً يتطلب وعياً من المريض ودقة من الطبيب، إلا أن التقنيات الحديثة جعلت من السهل السيطرة عليه وإدارة مضاعفاته بكفاءة عالية. إن الحفاظ على نمط حياة صحي والمتابعة الدورية هما مفتاح الأمان للتعايش مع هذه الحالة وضمان جودة حياة مستقرة بعيداً عن مخاطر فقر الدم والنزيف المتكرر.