الحصبة الألمانية (Rubella) هي عدوى فيروسية حادة ومعدية، وتُعرف طبياً باسم “الحصبة الثلاثية الأيام” نظراً لقصر مدة ظهور أعراضها السريرية مقارنة بأنواع الحصبة الأخرى. تشير التقارير الصادرة عن مدونة حياة الطبية إلى أن هذا المرض، رغم بساطة أعراضه لدى الأطفال والبالغين، يمثل تهديداً وجودياً للأجنة إذا أصيبت به المرأة الحامل خلال الأشهر الأولى، مما يجعله تحدياً حرجاً للصحة العامة يتطلب وعياً استثنائياً ببروتوكولات الوقاية واللقاحات.
ما هي الحصبة الألمانية؟
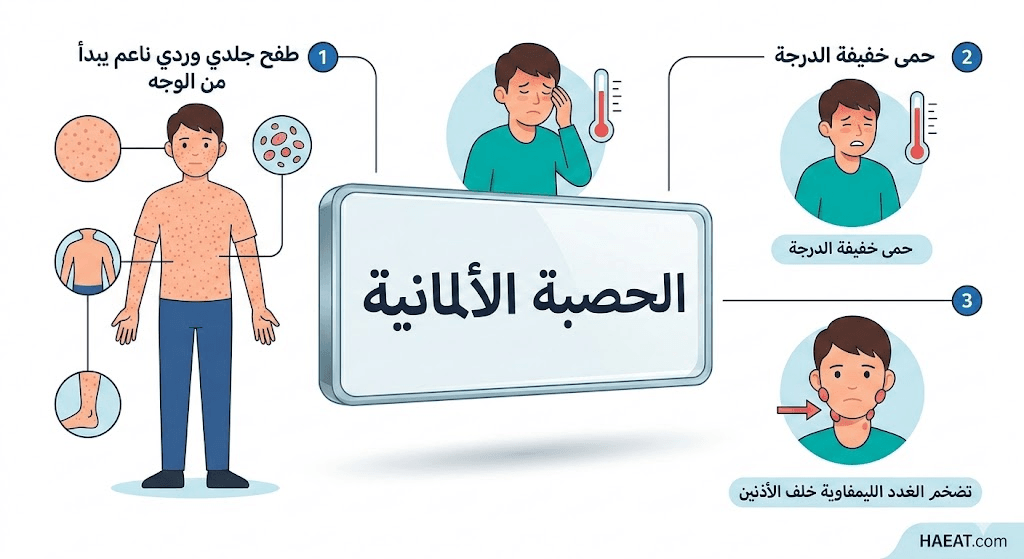
تُعرف الحصبة الألمانية بأنها مرض فيروسي ينتج عن الإصابة بفيروس الروبيلا (Rubella virus)، وهو فيروس مغلف يحتوي على الحمض النووي الريبوزي أحادي الخيط ينتمي إلى فصيلة الفيروسات التوجية (Togaviridae). يتميز المرض بظهور طفح جلدي وردي مميز وتضخم في العقد اللمفاوية، وتعتبر فترة حضانة الفيروس طويلة نسبياً، حيث تتراوح ما بين 14 إلى 21 يوماً قبل بدء ظهور العلامات السريرية الواضحة على المريض.
يوضح موقع حياة الطبي أن الفيروس يميل إلى الاستقرار في البلعوم الأنفي والعقد اللمفاوية القريبة، مما يسهل عملية انتشاره عبر الرذاذ التنفسي. ومن الناحية البيولوجية، لا تظهر الخطورة الكبرى من الفيروس في قدرته على تدمير الخلايا بشكل مباشر لدى البالغين، بل في قدرته الفائقة على عبور المشيمة والتداخل مع عملية انقسام الخلايا الجنينية، مما يؤدي إلى ما يُعرف طبياً بمتلازمة الحصبة الألمانية الخلقية (Congenital Rubella Syndrome).

أعراض الحصبة الألمانية
تتسم الأعراض بأنها خفيفة في الغالب لدى الأطفال، لدرجة أنها قد تمر دون ملاحظة في كثير من الأحيان، إلا أن التعرف عليها بدقة يساهم في الحد من تفشي العدوى بين الفئات الأكثر عرضة للخطر. إليك قائمة مفصلة بالأعراض السريرية الشائعة:
- الطفح الجلدي الوردي: يبدأ عادةً على الوجه ثم ينتشر بسرعة إلى الجذع والذراعين والساقين، ويختفي بنفس التسلسل الذي ظهر به، وغالباً ما يستمر لمدة ثلاثة أيام فقط.
- تضخم الغدد اللمفاوية: وتحديداً الغدد الموجودة خلف الأذن وفي قاعدة الجمجمة (العقد القفوية)، وهي علامة فارقة تميز هذه العدوى عن غيرها.
- ارتفاع طفيف في درجة الحرارة: غالباً ما تكون الحمى منخفضة الشدة، حيث لا تتجاوز 38.9 درجة مئوية.
- التهاب المفاصل وآلامها: تظهر هذه العلامة بشكل أوضح لدى النساء البالغات، حيث يعانين من آلام وتورم في مفاصل الأصابع والرسغين والركبتين.
- أعراض شبيهة بالإنفلونزا: تشمل سيلان الأنف، الصداع، واحمرار العينين (التهاب الملتحمة الخفيف).
- بقع فورشهايمر (Forchheimer spots): وهي بقع حمراء صغيرة تظهر على الحنك الرخو في الفم لدى بعض المصابين خلال المرحلة المبكرة.
أسباب الحصبة الألمانية
يعود السبب الرئيسي للإصابة بهذا المرض إلى انتقال فيروس الروبيلا من شخص مصاب إلى شخص سليم، ويتمتع هذا الفيروس بآلية انتقال فعالة تجعل الأماكن المزدحمة بؤرة خصبة لانتشاره. وتتلخص الأسباب والميكانيكا الحيوية للانتقال في النقاط التالية:
- الرذاذ التنفسي: هو الوسيلة الأساسية لنقل العدوى، حيث ينتشر الفيروس في الهواء عندما يسعل الشخص المصاب أو يعطس أو يتحدث، ويتم استنشاقه من قبل الآخرين.
- الاتصال المباشر: لمس الإفرازات المخاطية للأنف أو الحلق لشخص مصاب، ثم لمس العين أو الفم أو الأنف.
- الانتقال الرأسي (من الأم إلى الجنين): وهو السبب الأكثر خطورة، حيث ينتقل الفيروس عبر مجرى الدم من المشيمة إلى الجنين خلال فترة الحمل.
- فترة العدوى الطويلة: يمكن للمصابين نشر الفيروس قبل أسبوع من ظهور الطفح الجلدي ولمدة تصل إلى أسبوع بعد اختفائه، مما يجعل السيطرة على المصدر أمراً معقداً.
- غياب التحصين: يعتبر عدم تلقي اللقاح الثلاثي (MMR) هو السبب الجذري لتفشي المرض في المجتمعات، حيث يظل الأفراد غير المحصنين عرضة للإصابة بمجرد التعرض للفيروس.
متى تزور الطبيب؟
يتطلب تشخيص الحصبة الألمانية تدخلاً طبياً دقيقاً، ليس فقط لعلاج الأعراض، بل للقيام بالإجراءات الاحترازية اللازمة للمحيطين بالمريض، وتؤكد مجلة حياة الطبية على ضرورة استشارة الأخصائيين في حالات محددة لتجنب المضاعفات الكارثية.
إرشادات البالغين والنساء الحوامل
يجب على البالغين التوجه فوراً للمركز الطبي إذا لاحظوا ظهور طفح جلدي مجهول السبب بالتزامن مع آلام المفاصل. أما بالنسبة للمرأة الحامل، فإن أي اتصال مشتبه به مع شخص مصاب بمرض الحصبة الألمانية يستوجب مراجعة الطبيب فوراً، حتى في حال عدم ظهور أعراض، وذلك لإجراء فحوصات الأجسام المضادة (IgG و IgM) للتأكد من حالة المناعة أو وجود عدوى حديثة.
إرشادات أولياء الأمور للأطفال
على الوالدين مراقبة الطفل بدقة عند ظهور الطفح الجلدي. يجب حجز موعد طبي إذا استمرت الحمى لأكثر من 48 ساعة، أو إذا بدا الطفل خمولاً بشكل غير معتاد، أو إذا لاحظتم ظهور علامات التهاب في الأذن أو صعوبة في التنفس، حيث قد تشير هذه العلامات إلى حدوث مضاعفات ثانوية تتطلب بروتوكولاً علاجياً مكثفاً.
متى يصبح التدخل الفوري ضروريًا لحالات الأطفال المشتبه بإصابتهم؟
تعتبر حالات الطوارئ نادرة في الحصبة الألمانية، لكن هناك “خطوط حمراء” تستدعي التوجه لغرفة الطوارئ فوراً:
- ظهور علامات التهاب الدماغ: مثل الصداع الشديد جداً، تيبس الرقبة، أو حدوث تشنجات.
- النزيف غير المبرر: ظهور كدمات مفاجئة أو نزيف من اللثة، مما قد يشير إلى انخفاض حاد في الصفائح الدموية (قلة الصفيحات).
- الجفاف الحاد: إذا رفض الطفل شرب السوائل وظهرت علامات جفاف اللسان وغور العينين.
- تغير الحالة الذهنية: الارتباك أو الصعوبة البالغة في إيقاظ الطفل من النوم.
(وفقاً للمعهد الوطني للصحة NIH، فإن التشخيص المبكر والعزل الصحيح للحالات المصابة يقللان من احتمالية انتقال الفيروس إلى الفئات الهشة بنسبة تصل إلى 90% في المجتمعات ذات التغطية اللقاحية الجيدة). وبناءً على ذلك، تظل اليقظة السريرية هي خط الدفاع الأول ضد انتشار هذا الفيروس.
عوامل الخطر للإصابة بـ الحصبة الألمانية
على الرغم من أن الحصبة الألمانية قد تصيب أي شخص غير محصن، إلا أن هناك فئات وظروف معينة تزيد من احتمالية التعرض للفيروس أو تفاقم الإصابة به. وتتخلص هذه العوامل في النقاط التالية:
- عدم تلقي اللقاح: يعتبر الأشخاص الذين لم يتلقوا جرعتي اللقاح الثلاثي (MMR) هم الأكثر عرضة للإصابة بالعدوى في حال تفشي المرض.
- السفر الدولي: السفر إلى مناطق جغرافية تعاني من تدني معدلات التحصين أو تشهد فاشيات نشطة لمرض الحصبة الألمانية.
- العمر: تزداد احتمالية الإصابة لدى المراهقين والشباب الذين لم يتم تحصينهم في مرحلة الطفولة، وغالباً ما تكون الأعراض لديهم أشد حدة.
- العمل في بيئات الرعاية الصحية: الممرضون والأطباء الذين يتعاملون مع المرضى دون وجود مناعة مكتسبة مسبقة.
- العمل في دور الحضانة والمدارس: حيث يسهل انتقال الفيروس بين الأطفال الذين قد لا تظهر عليهم أعراض واضحة في البداية.
- ضعف الجهاز المناعي: الأفراد الذين يعانون من نقص المناعة الأولي أو المكتسب قد يكونون أكثر عرضة لالتقاط العدوى.
- الحمل غير المحصن: تمثل النساء الحوامل اللاتي لا يمتلكن أجساماً مضادة لمرض الحصبة الألمانية الفئة الأكثر حرجاً على الإطلاق.
مضاعفات الحصبة الألمانية
تكمن خطورة الحصبة الألمانية الحقيقية في مضاعفاتها التي قد تمتد لتشمل أجهزة حيوية في الجسم، وخاصة عند الأجنة. إليك تفصيل للمضاعفات المحتملة:
- متلازمة الحصبة الألمانية الخلقية (CRS): وهي أخطر المضاعفات، وتؤدي إلى تشوهات في القلب، فقدان السمع، إعتام عدسة العين (الماء الأبيض)، وتأخر النمو العقلي للجنين.
- التهاب الدماغ (Encephalitis): وهو من المضاعفات النادرة ولكنها خطيرة، حيث يحدث التهاب في نسيج المخ يؤدي إلى تشنجات ومشاكل عصبية دائمة.
- قلة الصفيحات الدموية (Thrombocytopenia): حيث يهاجم الفيروس أو الاستجابة المناعية الصفائح الدموية، مما يؤدي إلى سهولة حدوث النزيف والكدمات.
- التهاب المفاصل المزمن: قد تستمر آلام المفاصل لدى النساء البالغات لعدة أسابيع بعد اختفاء الطفح الجلدي الناتج عن الحصبة الألمانية.
- التهاب الأذن الوسطى: وخاصة لدى الأطفال، حيث يمكن أن تنتقل العدوى الثانوية إلى القنوات السمعية.
- الإجهاض التلقائي أو ولادة جنين ميت: في حال حدوث الإصابة خلال الثلث الأول من الحمل.
الوقاية من الحصبة الألمانية
تعتبر الوقاية من الحصبة الألمانية قصة نجاح عالمية في مجال الطب الوقائي، حيث يظل التطعيم هو حجر الزاوية في حماية المجتمعات. وتتضمن استراتيجيات الوقاية ما يلي:
- لقاح MMR: هو لقاح حي مضعف يُعطى عادة على جرعتين؛ الأولى في سن 12-15 شهراً، والثانية في سن 4-6 سنوات.
- تحصين البالغين: يجب على البالغين، وخاصة النساء في سن الإنجاب، التأكد من وجود مناعة كافية عبر فحص دم بسيط قبل التخطيط للحمل.
- العزل الصحي: يجب عزل المصاب بمرض الحصبة الألمانية عن الآخرين، وخاصة النساء الحوامل، لمدة 7 أيام على الأقل بعد ظهور الطفح الجلدي.
- النظافة الشخصية: غسل اليدين بانتظام واستخدام المعقمات الكحولية يقلل من فرص انتقال الرذاذ الملوث بالفيروس.
- المناعة القطيعية: الحفاظ على نسبة تغطية لقاحية تزيد عن 95% في المجتمع لمنع دوران الفيروس بين الأفراد.
- الفحص قبل الزواج: تدرج العديد من الدول فحص المناعة ضد الحصبة الألمانية ضمن فحوصات ما قبل الزواج لضمان حماية الأجيال القادمة.

تشخيص الحصبة الألمانية
نظراً لأن الطفح الجلدي الخاص بمرض الحصبة الألمانية يشبه إلى حد كبير أمراضاً فيروسية أخرى مثل الحصبة العادية والطفح الوردي، فإن التشخيص السريري وحده لا يكفي. وتعتمد المختبرات الحديثة على الآتي:
- اختبار الأجسام المضادة (Serology): البحث عن وجود الأجسام المضادة من نوع IgM (تشير لعدوى حديثة) أو IgG (تشير لمناعة قديمة أو لقاح).
- فحص PCR: استخدام تقنية تفاعل البوليميراز المتسلسل للكشف عن الحمض النووي للفيروس في مسحات الحلق، البول، أو عينات الدم.
- زراعة الفيروس: وهي عملية نادرة وتستغرق وقتاً طويلاً، حيث يتم عزل الفيروس من عينات المريض في بيئات مخبرية خاصة.
- التشخيص الجنيني: في حال إصابة الحامل، يمكن إجراء فحص للسائل السلوي (B-ultrasound or Amniocentesis) للكشف عن إصابة الجنين.
علاج الحصبة الألمانية
لا يوجد علاج مضاد للفيروسات مخصص للقضاء على فيروس الحصبة الألمانية بشكل مباشر، ولذلك يركز الأطباء على إدارة الأعراض ودعم الجهاز المناعي للمريض.
نمط الحياة والرعاية المنزلية
يعد الراحة التامة في الفراش هي الخطوة الأولى للتعافي من الحصبة الألمانية. ينصح المريض بشرب كميات وفيرة من السوائل (الماء، العصائر الطبيعية، الحساء) لتجنب الجفاف الناتج عن الحمى. كما يفضل البقاء في غرفة ذات إضاءة خافتة إذا كان المريض يعاني من حساسية تجاه الضوء بسبب التهاب العين البسيط المرافق للعدوى.
العلاجات الدوائية
تُستخدم الأدوية لتقليل الشعور بالانزعاج وتخفيض درجة الحرارة.
للبالغين
يمكن للبالغين استخدام مسكنات الألم الشائعة مثل الأسيتامينوفين (الباراسيتامول) أو الإيبوبروفين لتخفيف آلام المفاصل والصداع الناتج عن الحصبة الألمانية. في حالات التهاب المفاصل الشديد، قد يصف الطبيب أدوية مضادة للالتهاب غير ستيرويدية (NSAIDs) بجرعات محددة.
للأطفال
يُعطى الأطفال الباراسيتامول بجرعات دقيقة حسب الوزن لتخفيض الحمى. تحذير هام: يجب تجنب إعطاء الأسبرين تماماً للأطفال أو المراهقين المصابين بمرض الحصبة الألمانية لتجنب خطر الإصابة بمتلازمة راي (Reye’s syndrome) القاتلة.
دور التغذية العلاجية في دعم الجهاز المناعي أثناء فترة التعافي
تشير أبحاث أوردها موقع HAEAT الطبي إلى أن التغذية تلعب دوراً محورياً في تسريع الشفاء. ينصح بالتركيز على:
- فيتامين أ (Vitamin A): يساعد في حماية الأغشية المخاطية وتعزيز الاستجابة المناعية ضد فيروس الحصبة الألمانية.
- الزنك: يساهم في تقليل مدة الأعراض الفيروسية عن طريق دعم انقسام الخلايا المناعية.
- مضادات الأكسدة: المتوفرة في الفواكه الملونة مثل التوت والحمضيات لتقليل الإجهاد التأكسدي في الجسم.
البروتوكولات الحديثة في إدارة الحالات المعقدة لمتلازمة الحصبة الألمانية الخلقية
في الحالات التي يولد فيها الطفل مصاباً بالمتلازمة، يتم اتباع نهج متعدد التخصصات يشمل:
- الجراحة المبكرة لإصلاح عيوب القلب أو إزالة إعتام عدسة العين.
- استخدام المعينات السمعية أو زراعة القوقعة للأطفال الذين يعانون من الصمم الحسي العصبي.
- برامج التأهيل الحركي والذهني لدعم نمو الطفل المصاب بتبعات الحصبة الألمانية الخلقية.
(وفقاً لمستشفى كليفلاند كلينك، فإن الإدارة المبكرة والشاملة لمرضى متلازمة الحصبة الألمانية الخلقية تحسن جودة الحياة بنسبة 60% مقارنة بالتدخلات المتأخرة). وبناءً على ذلك، يظل التشخيص المبكر والمتابعة اللصيقة هما الركيزتان الأساسيتان في التعامل مع هذا المرض الفيروسي.
الطب البديل والحصبة الألمانية
على الرغم من أن الحصبة الألمانية عدوى فيروسية تتطلب رعاية طبية تقليدية، إلا أن بعض الممارسات التكميلية قد تساعد في تخفيف حدة الأعراض وتحسين راحة المريض، بشرط ألا تكون بديلاً عن الاستشارة الطبية:
- مغلي البابونج: يمكن استخدامه ككمادات باردة لتهدئة تهيج الجلد الناتج عن طفح الحصبة الألمانية، نظراً لخصائصه المضادة للالتهاب.
- الزنجبيل والعسل: يساعد في تخفيف احتقان الحلق البسيط الذي قد يرافق العدوى، ويدعم الجهاز المناعي في مواجهة الفيروس.
- حمامات الشوفان: تعتبر فعالة جداً في تقليل الحكة الجلدية، حيث يساهم الشوفان في ترطيب البشرة الملتهبة.
- عصائر الحمضيات: غنية بفيتامين سي الذي يعزز كفاءة الخلايا المناعية، مما قد يقصر مدة استجابة الجسم لمرض الحصبة الألمانية.
- الراحة العشبية: استخدام منقوع النعناع الدافئ للمساعدة على الاسترخاء وتقليل الصداع الخفيف المصاحب للحمى.
- تجنب المواد المهيجة: الابتعاد عن العطور والمنظفات القوية التي قد تزيد من تحسس الطفح الجلدي الوردي.
الاستعداد لموعدك مع الطبيب
عند الشك في الإصابة بمرض الحصبة الألمانية، من المهم جداً التحضير الجيد للموعد الطبي لضمان التشخيص الدقيق وحماية الكوادر الطبية والمرضى الآخرين من العدوى.
ماذا تفعل قبل الموعد؟
يجب عليك الاتصال بالعيادة مسبقاً لإبلاغهم بشكوكك حول الإصابة بـ الحصبة الألمانية، ليتمكنوا من توجيهك إلى مدخل خاص أو غرفة عزل فور وصولك. قم بتدوين جميع الأعراض التي ظهرت، وتاريخ بدء الطفح الجلدي، وقائمة بجميع الأشخاص الذين تواصلت معهم مؤخراً، وخاصة النساء الحوامل.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بسؤالك عن تاريخك اللقاحي، وما إذا كنت قد سافرت مؤخراً. سيجري فحصاً جسدياً للبحث عن العقد اللمفاوية المتضخمة خلف الأذنين، وسيقوم على الأرجح بطلب عينة دم أو مسحة من البلعوم للتأكد مخبرياً من وجود فيروس الحصبة الألمانية.
كيفية توثيق التاريخ المرضي للقاحات قبل زيارة أخصائي الأمراض المعدية
تنصح مدونة HAEAT الطبية بضرورة إحضار “دفتر التطعيمات” الأصلي. إذا فقدته، يمكنك طلب السجلات من مدرستك القديمة أو طبيب الأطفال السابق. التوثيق الدقيق لعدد جرعات لقاح MMR وتواريخها يساعد الطبيب في تحديد ما إذا كانت الأعراض ناتجة عن فشل اللقاح (وهو أمر نادر) أو بسبب عدوى فيروسية أخرى تشبه في مظهرها الحصبة الألمانية.
مراحل الشفاء من الحصبة الألمانية
يمر المريض المصاب بـ الحصبة الألمانية بأربع مراحل زمنية محددة حتى يصل إلى التعافي الكامل:
- مرحلة الحضانة (14-21 يوماً): لا تظهر فيها أي أعراض، لكن الفيروس يتكاثر داخل الخلايا.
- المرحلة البادرية (2-3 أيام): تبدأ بحمى خفيفة وتضخم في الغدد اللمفاوية قبل ظهور الطفح الجلدي.
- مرحلة الطفح الجلدي (3 أيام): ينتشر الطفح الوردي من الوجه للأسفل، وهي المرحلة الأكثر وضوحاً لمرض الحصبة الألمانية.
- مرحلة النقاهة (أسبوع): يتلاشى الطفح وتبدأ الطاقة في العودة للمريض، وتكتسب خلايا الجسم مناعة دائمة ضد الفيروس.
الأنواع الشائعة للحصبة الألمانية
يمكن تقسيم الحصبة الألمانية طبياً إلى نوعين رئيسيين يختلفان جذرياً في المخاطر وطريقة الإدارة:
- الحصبة الألمانية المكتسبة (Postnatal Rubella): وهي العدوى التي تصيب الأطفال أو البالغين بعد الولادة عبر الرذاذ التنفسي، وعادة ما تكون بسيطة الشفاء.
- الحصبة الألمانية الخلقية (Congenital Rubella): وتحدث عندما يصاب الجنين بالفيروس عبر الأم، وتؤدي إلى تشوهات دائمة وخطيرة في أجهزة الجسم المختلفة.
الحصبة الألمانية والحمل: المخاطر الجسيمة على الجنين وتدابير الوقاية
تعتبر الإصابة بالمرض خلال الأشهر الثلاثة الأولى من الحمل كارثة طبية حقيقية، حيث تبلغ نسبة انتقال العدوى للجنين وتسببه في تشوهات خلقية حوالي 85%. يتسبب الفيروس في تدمير الخلايا النامية وتضييق الأوعية الدموية للجنين، مما يؤدي إلى “ثلاثي جريج” (Cataracts, Heart defects, Deafness). للوقاية، يجب على كل امرأة تخطط للحمل فحص مستوى الأجسام المضادة، وإذا كانت غير محصنة، يجب تلقي اللقاح والانتظار لمدة شهر على الأقل قبل الحمل.
الفرق بين الحصبة الألمانية والحصبة العادية: دليل المقارنة الشامل
يخلط الكثيرون بين الحصبة الألمانية والحصبة العادية (Rubeola)، لكن الفروق جوهرية:
| وجه المقارنة | الحصبة العادية (Measles) | الحصبة الألمانية (Rubella) |
| شدة الحمى | عالية جداً (تصل لـ 40°C) | خفيفة (أقل من 38.9°C) |
| مدة الطفح | 7 أيام تقريباً | 3 أيام (حصبة الأيام الثلاثة) |
| بقع كوبليك | تظهر بقع بيضاء داخل الفم | لا توجد (تظهر بقع فورشهايمر حمراء) |
| المضاعفات | التهاب رئوي حاد | تشوهات جنينية (لدى الحوامل) |
التأثير النفسي والاجتماعي للإصابة بمتلازمة الحصبة الألمانية الخلقية
لا تقتصر آثار الحصبة الألمانية الخلقية على الجانب العضوي، بل تمتد لتشكل عبئاً نفسياً واجتماعياً كبيراً على الأسرة. يحتاج الأطفال المصابون بضعف السمع أو الرؤية إلى دعم تعليمي خاص وبرامج دمج مجتمعي مكثفة. كما تعاني الأمهات غالباً من مشاعر “ذنب الناجي” أو القلق المزمن حيال مستقبل أطفالهن، مما يتطلب توفير مجموعات دعم نفسي متخصصة لتعزيز قدرتهم على التكيف.
الإحصائيات العالمية والجهود الدولية للقضاء على الحصبة الألمانية
بحلول عام 2026، حققت منظمة الصحة العالمية تقدماً كبيراً، حيث تم استئصال الحصبة الألمانية في أكثر من 80 دولة. ومع ذلك، لا تزال هناك فجوات في التغطية اللقاحية في بعض المناطق، مما يؤدي إلى ولادة حوالي 100,000 طفل سنوياً بمتلازمة الحصبة الألمانية الخلقية عالمياً. تركز الجهود الدولية الحالية على دمج لقاح الحصبة الألمانية في الجداول الروتينية لجميع دول العالم دون استثناء.
خرافات شائعة
- خرافة: “الحصبة الألمانية هي مجرد زكام بسيط”.
- الحقيقة: هي عدوى فيروسية بآثار مدمرة على الأجنة وتؤدي لمضاعفات عصبية نادرة لدى البالغين.
- خرافة: “اللقاح يسبب التوحد”.
- الحقيقة: أثبتت آلاف الدراسات العالمية (منها دراسات Johns Hopkins) عدم وجود أي صلة بين لقاح MMR والتوحد.
- خرافة: “الإصابة الطبيعية أفضل من اللقاح”.
- الحقيقة: الإصابة الطبيعية بمرض الحصبة الألمانية تعرضك لمخاطر المضاعفات، بينما اللقاح يوفر حماية آمنة ومدروسة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية الصحية، نقدم لك هذه النصائح الجوهرية للتعامل مع الحصبة الألمانية:
- حصني نفسكِ قبل الزواج: اجعلي فحص مناعة الروبيلا جزءاً أساسياً من فحوصاتك الدورية.
- لا تستهيني بآلام المفاصل: إذا كنتِ سيدة وظهر لك طفح بسيط مع ألم في المعصم، فقد تكون الحصبة الألمانية هي السبب.
- التهوية الجيدة: عند وجود مصاب في المنزل، تأكد من تجديد الهواء باستمرار لتقليل تركيز الفيروس.
- التوثيق الرقمي: احتفظ بنسخة مصورة من سجل تطعيمات أطفالك على هاتفك للرجوع إليها في حالات الطوارئ.
أسئلة شائعة (PAA)
هل يمكن أن أصاب بـ الحصبة الألمانية مرتين؟
من الناحية الطبية، تمنح الإصابة بمرض الحصبة الألمانية مناعة دائمة مدى الحياة في معظم الحالات. ومع ذلك، هناك حالات نادرة جداً قد يحدث فيها نقص في الأجسام المضادة بمرور العقود، لذا يفضل التأكد من الفحص المخبري عند التخطيط للحمل.
كم تستمر فترة العزل للمصاب؟
يجب عزل المصاب بمرض الحصبة الألمانية لمدة 7 أيام من تاريخ ظهور أول بقعة للطفح الجلدي، وذلك لضمان عدم انتقال الفيروس للآخرين عبر الرذاذ.
هل اللقاح آمن أثناء الحمل؟
لا، لقاح الحصبة الألمانية يحتوي على فيروس حي مضعف، لذا يُمنع إعطاؤه للمرأة الحامل. يجب تلقيه قبل الحمل بشهر أو فور الولادة لحماية الأحمال المستقبلية.
الخاتمة
تظل الحصبة الألمانية نموذجاً للمرض الذي يمكن السيطرة عليه بالوعي والالتزام العلمي. إن حماية مجتمعاتنا من تبعات هذا الفيروس لا تبدأ من غرف المستشفيات، بل من قراراتنا الواعية بتلقي التطعيمات في مواعيدها. تذكر دائماً أن خلف كل طفح جلدي وردي بسيط قد تختبئ مخاطر جسيمة، لكن بالمعرفة والوقاية التي نقدمها في بوابة HAEAT الطبية، يمكننا ضمان مستقبل صحي آمن لأطفالنا.