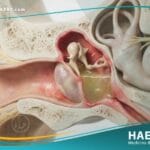
يُعد التهاب الأوعية الدموية (Vasculitis) من أكثر الحالات الطبية تعقيداً، حيث يتسبب في تغيرات حادة في جدران الأوعية الدموية تشمل التثخن أو التندب أو التضيق أو الضعف العام. تؤثر هذه التغيرات بشكل مباشر على تدفق الدم الحيوي إلى الأعضاء والأنسجة، مما قد يؤدي إلى تلف عضوي جسيم إذا لم يتم التدخل العلاجي السريع والممنهج.
تشير مدونة حياة الطبية إلى أن هذا الاضطراب لا يقتصر على وعاء دموي واحد، بل يمكن أن يصيب الشرايين والأوردة والشعيرات الدموية في أي مكان بالجسم. تختلف حدة الحالة من بسيطة ومؤقتة إلى مزمنة ومهددة للحياة، مما يتطلب فهماً عميقاً لآليات المرض التي يقدمها هذا الدليل الاستقصائي الشامل.
ما هو التهاب الأوعية الدموية؟
يُعرف التهاب الأوعية الدموية طبياً بأنه اضطراب مناعي ذاتي يهاجم فيه الجهاز المناعي عن طريق الخطأ جدران الأوعية الدموية السليمة، مما يسبب التهاباً يقلص مساحة القناة الوعائية. يؤدي هذا التضيق إلى نقص التروية (Ischemia)، وهي حالة تُحرم فيها الخلايا من الأكسجين والمغذيات الضرورية، مما يسبب موتها التدريجي.
وفقاً لبيانات موقع حياة الطبي، فإن هذه الحالة قد تظهر كمرض أولي مستقل بذاته، أو كعرض ثانوي ناتج عن أمراض أخرى مثل الروماتيزم أو الذئبة الحمراء. يتميز المرض بتنوعه الكبير، حيث توجد عشرات الأنواع التي تُصنف بناءً على حجم الأوعية المصابة (كبيرة، متوسطة، أو صغيرة) وموقعها التشريحي في الجسم.

أعراض التهاب الأوعية الدموية
تتسم أعراض التهاب الأوعية الدموية بالتنوع الشديد، حيث تعتمد العلامات السريرية بشكل كلي على نوع الوعاء المتضرر والعضو الذي يغذيه. ومع ذلك، هناك مجموعة من الأعراض العامة التي تظهر في معظم الحالات نتيجة النشاط الالتهابي الجهازي في الجسم.
يوضح موقع HAEAT الطبي أن الأعراض تنقسم إلى فئتين رئيستين: أعراض عامة تظهر على الجسم ككل، وأعراض عضوية متخصصة تختلف من مريض لآخر بناءً على تطور الحالة.
الأعراض العامة (الجهازية):
- الحمى المستمرة: ارتفاع طفيف ومستمر في درجة حرارة الجسم دون وجود عدوى ظاهرة.
- الإرهاق المزمن: شعور بالهزال والضعف العام غير المبرر حتى بعد نيل قسط كافٍ من الراحة.
- فقدان الوزن: انخفاض ملحوظ في كتلة الجسم نتيجة فقدان الشهية والنشاط الالتهابي المرتفع.
- الآلام المفصلية: أوجاع وتيبس في المفاصل والعضلات، وغالباً ما تزداد حدتها في فترات الصباح.
- التعرق الليلي: نوبات من التعرق الغزير أثناء النوم تشبه تلك المصاحبة للأمراض اللمفاوية.
الأعراض العضوية المتخصصة:
- الجهاز الهضمي: ألم شديد في البطن بعد تناول الطعام، مما قد يشير إلى التهاب الأوعية المساريقية، وقد يصاحبه دم في البراز.
- الجهاز العصبي: شعور بالتنميل، الوخز، أو الضعف في اليدين أو القدمين (الاعتلال العصبي)، وفي حالات نادرة قد تحدث سكتات دماغية.
- الجلد: ظهور بقع أرجوانية (فرفرية)، أو تقرحات جلدية، أو نتوءات صغيرة، وغالباً ما تتركز في الأطراف السفلية.
- الأذنان والأنف: نزيف الأنف المتكرر (الرعاف)، التهابات الأذن الوسطى المزمنة، أو فقدان السمع المفاجئ في بعض الأنواع مثل ورم حبيبي ويغنر.
- العينان: احمرار شديد، حكة، تشوش في الرؤية، وفي الحالات المتقدمة قد يحدث فقدان مؤقت أو دائم للبصر (خاصة في التهاب الشرايين الصدغي).
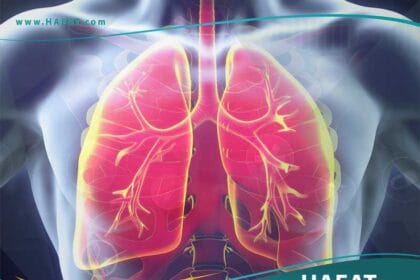
- الرئتان: ضيق في التنفس، سعال مستمر قد يكون مصحوباً بدم، مما يستدعي تدخلاً طبياً فورياً لفحص النزيف الرئوي.
- الكليتان: لا يسبب التهاب أوعية الكلى أعراضاً واضحة في البداية، ولكن يتم اكتشافه عبر وجود بروتين أو دم في تحليل البول.

أسباب التهاب الأوعية الدموية
لا يزال السبب الدقيق وراء نشوء التهاب الأوعية الدموية مجهولاً في كثير من الحالات (مجهول السبب)، ولكن الأبحاث الطبية الحديثة تشير إلى أن المحفز الرئيس هو استجابة مناعية غير طبيعية. في هذه الحالة، يتوقف الجهاز المناعي عن حماية الجسم ويبدأ في مهاجمة الأنسجة المبطنة للأوعية الدموية.
تؤكد مدونة HAEAT الطبية أن هناك عدة محفزات قد تؤدي إلى إطلاق هذه الاستجابة المناعية العنيفة، وتتمثل في الآتي:
- العدوى الفيروسية والبكتيرية: قد تحفز بعض الفيروسات، مثل فيروس التهاب الكبد الوبائي (B) و(C)، الجهاز المناعي بشكل مفرط مما يؤدي إلى التهاب وعائي.
- الاضطرابات المناعية الذاتية: المرضى المصابون بالتهاب المفاصل الروماتويدي، أو الذئبة الحمراء، أو تصلب الجلد هم الأكثر عرضة للإصابة بهذا الالتهاب كعرض جانبي.
- التفاعلات الدوائية: قد تسبب بعض الأدوية (مثل بعض أنواع المضادات الحيوية أو مضادات الالتهاب غير الستيرويدية) رد فعل مناعي يستهدف الأوعية الدموية.
- الاستعداد الوراثي: تلعب الجينات دوراً في تحديد مدى استجابة الفرد للمحفزات البيئية، مما يجعل بعض العائلات أكثر عرضة للإصابة بأنواع معينة من المرض.
- الأورام السرطانية: خاصة سرطانات الدم مثل اللوكيميا والليمفوما، حيث يمكن أن تفرز خلايا السرطان مواد كيميائية تسبب التهاب جدران الأوعية.
- العوامل البيئية: التعرض لبعض المواد الكيميائية أو السموم في بيئة العمل قد يكون شرارة الانطلاق للنشاط الالتهابي الوعائي.
متى تزور الطبيب؟
إن التوقيت هو العامل الحاسم في علاج التهاب الأوعية الدموية، حيث أن التأخر في التشخيص قد يؤدي إلى تلف غير قابل للإصلاح في الأعضاء الحيوية مثل الكلى أو الدماغ. يجب عدم التهاون مع أي عرض يظهر بشكل مفاجئ ويستمر لفترة تزيد عن أسبوع دون تحسن.
البالغون: متى تصبح الأعراض طارئة؟
يجب على البالغين طلب الرعاية الطبية الفورية إذا واجهوا أي “علامات حمراء” تشير إلى نقص التروية الحاد. تشمل هذه العلامات فقدان الرؤية المفاجئ في عين واحدة، أو ضعف القوة في أحد الأطراف، أو الألم الصدري غير المفسر. كما أن ظهور طفح جلدي أرجواني لا يتلاشى عند الضغط عليه يُعد مؤشراً قوياً على ضرورة إجراء فحوصات وعائية فورية.
الأطفال: خصوصية الالتهاب الوعائي عند الصغار
يظهر التهاب الأوعية الدموية عند الأطفال غالباً في صورتين شهيرتين: مرض كاواساكي وفرفرية هنوخ شونلاين. يجب على الوالدين استشارة الطبيب فوراً إذا عانى الطفل من حمى شديدة تستمر لأكثر من 5 أيام، أو تضخم في الغدد اللمفاوية، أو طفح جلدي يصاحبه ألم شديد في المفاصل وصعوبة في المشي، حيث أن التدخل المبكر يمنع حدوث مضاعفات قلبية دائمة.
تقنيات الفحص الذاتي والعلامات التحذيرية المبكرة
على الرغم من أن التشخيص النهائي يتطلب فحوصات مخبرية، إلا أن هناك علامات تحذيرية يمكن ملاحظتها ذاتياً. (وفقاً لـ Cleveland Clinic، فإن مراقبة درجة حرارة الجسم مرتين يومياً عند الشعور بالإرهاق غير المبرر قد تكشف عن نمط “الحمى المترددة” المرتبط بالتهاب الأوعية). كما يجب الانتباه لنمط الألم؛ فإذا كان الألم يتبع مسار وعاء دموي معين أو يزداد مع النشاط البدني البسيط (العرج الوعائي)، فإن هذا يتطلب تقييماً طبياً عاجلاً.
عوامل الخطر للإصابة بـ التهاب الأوعية الدموية
لا يصيب التهاب الأوعية الدموية الأفراد بشكل عشوائي تماماً؛ إذ تلعب بعض العوامل البيولوجية والبيئية دوراً محورياً في رفع احتمالية الإصابة بهذا الاضطراب المناعي. حددت الأبحاث المنشورة في (National Institutes of Health – NIH) مجموعة من المحددات التي تزيد من قابلية الجسم لإطلاق النشاط الالتهابي الوعائي.
تتضمن قائمة عوامل الخطر الرئيسية ما يلي:
- العمر: تزداد احتمالية الإصابة بأنواع معينة مثل “التهاب الشرايين العملاقة” لدى الأشخاص فوق سن الخمسين، بينما ينتشر “مرض كاواساكي” بشكل حصري تقريباً لدى الأطفال دون الخامسة.
- الجنس: يظهر تباين لافت في الإصابة؛ حيث يُعد “التهاب الشرايين تاكاياسو” أكثر شيوعاً لدى النساء، في حين تسجل بعض المتلازمات الوعائية الأخرى معدلات أعلى لدى الرجال.
- التاريخ العائلي: وجود سجل عائلي من الأمراض المناعية الذاتية يرفع من مؤشر الخطر الجيني للإصابة بـ التهاب الأوعية الدموية.
- التدخين: يُعد التبغ المحفز الرئيس لـ “مرض بورجر” (Thromboangiitis obliterans)، وهو نوع من الالتهاب الوعائي الذي يصيب الأطراف وقد يؤدي لبترها.
- الإصابات الفيروسية المزمنة: المصابون بفيروسات الكبد (B) و(C) يواجهون خطراً متزايداً لتطوير التهاب الأوعية العقدي المتعدد.
- العرق والأصول: ترتفع معدلات الإصابة بـ “مرض بهجت” بشكل ملحوظ في منطقة الشرق الأوسط وطريق الحرير القديم مقارنة ببقية دول العالم.
مضاعفات التهاب الأوعية الدموية
تنشأ المضاعفات عندما يتسبب التهاب الأوعية الدموية في انسداد كلي أو جزئي لتدفق الدم، مما يؤدي إلى موت الخلايا الوظيفية في الأعضاء الحيوية. توضح بوابة HAEAT الطبية أن خطورة هذه المضاعفات تكمن في قدرتها على إحداث عجز دائم إذا لم يتم التحكم في الهجمة المناعية بسرعة.
تتمثل أبرز المضاعفات السريرية في:
- تلف الأعضاء: مثل الفشل الكلوي الحاد الناتج عن التهاب كبيبات الكلى الوعائي، أو تليف الرئة الناتج عن النزيف المتكرر.
- توسع الأوعية (الأم الدموية): يؤدي ضعف جدار الوعاء الدموي الملتهب إلى بروز وانتفاخ قد ينفجر مسبباً نزيفاً داخلياً مميتاً.
- فقدان البصر: خاصة في حالات التهاب الشريان الصدغي حيث ينقطع الدم عن العصب البصري بشكل مفاجئ.
- الجلطات الدموية: يسهل الجدار الملتهب تكوين الخثرات الدموية التي قد تنتقل للرئة أو الدماغ مسببة سكتات دماغية أو انصماماً رئوياً.
- العدوى الثانوية: غالباً ما تنجم هذه المضاعفة عن الأدوية المثبطة للمناعة المستخدمة في العلاج، وليس من المرض نفسه.
الوقاية من التهاب الأوعية الدموية
بما أن التهاب الأوعية الدموية مرض مناعي ذاتي معقد، فلا توجد “لقاحات” أو طرق وقاية قطعية لمنع حدوثه لأول مرة. ومع ذلك، تركز الاستراتيجيات الوقائية على منع “الانتكاسات” والسيطرة على المحفزات البيئية التي تثير الجهاز المناعي.
تشمل استراتيجيات الحد من مخاطر الإصابة والانتكاس:
- الإقلاع الفوري عن التدخين: هو الإجراء الوقائي الوحيد الفعال لمنع تدهور بعض الأنواع الوعائية الطرفية.
- إدارة الأمراض الكامنة: السيطرة الصارمة على مرض الذئبة أو الروماتيزم تقلل فرص ظهور التهاب الأوعية الدموية الثانوي.
- تجنب المحفزات الدوائية: إذا ثبت أن نوعاً معيناً من الأدوية تسبب في رد فعل وعائي سابق، يجب إدراجه في سجل الحساسية الدائمة للمريض.
- الفحوصات الدورية: مراقبة وظائف الكلى والكبد بانتظام تساعد في اكتشاف النشاط الالتهائي الصامت قبل تفاقمه.
تشخيص التهاب الأوعية الدموية
يعتمد تشخيص التهاب الأوعية الدموية على دمج التاريخ المرضي الدقيق مع مجموعة من الفحوصات التقنية المتطورة. وفقاً لبروتوكولات (Johns Hopkins Vasculitis Center)، لا يكفي فحص واحد لتأكيد الإصابة، بل يجب استبعاد الأمراض المتشابهة أولاً.
تشمل الرحلة التشخيصية الخطوات التالية:
- تحاليل الدم: البحث عن علامات الالتهاب العامة مثل (CRP) وسرعة الترسيب (ESR)، بالإضافة إلى اختبارات الأجسام المضادة المتخصصة مثل (ANCA).
- اختبارات البول: للكشف عن وجود خلايا دم حمراء أو بروتينات تشير إلى تضرر الأوعية الكلوية الدقيقة.
- تصوير الأوعية (Angiography): يتم حقن صبغة في الشرايين وتصويرها بالأشعة السينية أو الرنين المغناطيسي لرؤية مناطق الضيق أو التوسع.
- الخزعة النسيجية (Biopsy): وهي “المعيار الذهبي” للتشخيص؛ حيث يتم أخذ عينة صغيرة من الوعاء الدموي أو العضو المصاب وفحصها تحت المجهر لرؤية آثار الالتهاب المباشرة.
- التصوير المقطعي (CT Scan): لتقييم مدى تأثر الأعضاء الداخلية والبحث عن وجود أي “أم دم” كاذبة.
علاج التهاب الأوعية الدموية
يهدف علاج التهاب الأوعية الدموية إلى تحقيق هدفين رئيسيين: وقف الهجوم المناعي الحالي ومنع حدوث نوبات مستقبلية. تنقسم خطة العلاج عادةً إلى مرحلة “تحريض الهجوع” (Induction) ومرحلة “الحفاظ على الهجوع” (Maintenance).
تغييرات نمط الحياة والرعاية المنزلية
تعد الرعاية الذاتية جزءاً لا يتجزأ من نجاح العلاج الدوائي. يجب على المرضى الحفاظ على وزن صحي لتقليل الضغط على الأوعية الدموية، وممارسة الرياضة منخفضة الشدة لتحسين الدورة الدموية، وتجنب التعرض للبرد الشديد في حالات التهاب الأوعية التي تسبب ظاهرة رينود.
الأدوية والعقاقير
تُعد الكورتيكوستيرويدات (مثل البريدنيزون) حجر الزاوية في العلاج الأولي لتقليل الالتهاب بسرعة. ومع ذلك، نظراً لآثارها الجانبية على المدى الطويل، يتم دمجها مع أدوية أخرى.
للبالغين
يتم استخدام مثبطات المناعة القوية مثل “سيكلوفوسفاميد” أو “ميثوتريكسيت” للسيطرة على الحالات الشديدة، بالإضافة إلى الأدوية البيولوجية التي تستهدف بروتينات محددة في الجهاز المناعي.
للأطفال
في حالات مثل مرض كاواساكي، يتم التركيز على الغلوبولين المناعي الوريدي (IVIG) والأسبرين بجرعات دقيقة تحت إشراف طبي صارم لمنع تضرر الشرايين التاجية في القلب.
الثورة البيولوجية: دور العلاجات الجينية والمناعية الحديثة
شهد العقد الأخير تحولاً جذرياً في علاج التهاب الأوعية الدموية بفضل الأدوية الحيوية مثل “ريتوكسيماب” (Rituximab)، الذي يستهدف الخلايا البائية المنتجة للأجسام المضادة الضارة. تشير الأبحاث الجارية إلى إمكانية استخدام “تعديل الجينات” في المستقبل لبرمجة الجهاز المناعي على عدم مهاجمة جدران الأوعية.
دور الذكاء الاصطناعي في تخصيص خطط العلاج الوعائية
بدأت بعض المراكز الطبية العالمية في استخدام خوارزميات الذكاء الاصطناعي لتحليل البيانات الضخمة للمرضى، مما يساعد في التنبؤ باستجابة المريض لنوع معين من الدواء قبل البدء فيه. يساهم هذا “الطب الشخصي” في تقليل الآثار الجانبية وزيادة سرعة الوصول إلى مرحلة الشفاء التام من التهاب الأوعية الدموية.

الطب البديل والتهاب الأوعية الدموية
لا يُعتبر الطب البديل بديلاً عن العلاج الدوائي التقليدي في حالات التهاب الأوعية الدموية، بل يعمل كعنصر داعم لتقليل حدة الالتهاب وتحسين جودة الحياة. تؤكد الدراسات المنشورة في (The Journal of Rheumatology) أن بعض المكملات قد تساهم في تقليل الجرعات المطلوبة من الكورتيزون بمرور الوقت.
تتضمن خيارات الدعم التكميلي ما يلي:
- الأحماض الدهنية (أوميغا-3): تعمل كمضاد طبيعي للالتهاب وتساعد في حماية جدران الشرايين من التصلب الناتج عن النشاط المناعي.
- الكركمين: المادة الفعالة في الكركم، والتي أثبتت كفاءتها في تثبيط بعض المسارات الالتهابية المسببة لـ التهاب الأوعية الدموية.
- فيتامين (D) والكالسيوم: ضروريان جداً للمرضى الذين يتناولون الستيرويدات لفترات طويلة لمنع الإصابة بهشاشة العظام.
- الوخز بالإبر: قد يساعد في إدارة الآلام المزمنة والاعتلال العصبي الناتج عن نقص التروية في الأطراف.
- تقنيات الاسترخاء (اليوغا والتأمل): تساهم في خفض مستويات التوتر، مما يقلل من إفراز الكورتيزول الذي قد يثير نوبات التهاب الأوعية الدموية.
الاستعداد لموعدك مع الطبيب
نظراً لتعقيد الحالات الوعائية، فإن التحضير الجيد للموعد الطبي يضمن حصولك على التشخيص الأدق وخطة العلاج الأنسب. يوصي الخبراء بضرورة توثيق كل صغيرة وكبيرة تتعلق بنشاط التهاب الأوعية الدموية قبل دخول عيادة الطبيب.
ما يمكنك فعله قبل الموعد
- سجل الأعراض: قم بكتابة قائمة بجميع الأعراض، حتى تلك التي قد تبدو غير مرتبطة بالمرض، مثل تقرحات الفم أو تغير لون البول.
- التاريخ الدوائي: اجمع قائمة بجميع الأدوية والمكملات التي تتناولها حالياً مع ذكر الجرعات بدقة.
- الصور الفوتوغرافية: إذا ظهر لديك طفح جلدي أو تورم يختفي ويعود، فقم بتصويره ليرى الطبيب حالته في ذروة النشاط.
ما الذي تتوقعه من الطبيب؟
سيوجه لك الطبيب أسئلة محورية حول توقيت ظهور الأعراض، وهل تزداد مع المجهود البدني أم لا. سيبحث الطبيب عن علامات قصور التروية ويقوم بفحص النبض في نقاط مختلفة من الجسم للتأكد من عدم وجود انسدادات ناتجة عن التهاب الأوعية الدموية.
استخدام التطبيقات الذكية لتتبع النشاط المناعي
يُعد استخدام التطبيقات المتخصصة في تتبع الأمراض المناعية قفزة في إدارة التهاب الأوعية الدموية. تتيح هذه التطبيقات للمريض تسجيل مستويات الألم والإرهاق يومياً، وتوليد تقارير بيانية يمكن للطبيب قراءتها في ثوانٍ لتقييم مدى فاعلية الخطة العلاجية الحالية.
مراحل الشفاء من التهاب الأوعية الدموية
الشفاء من هذا المرض ليس خطاً مستقيماً، بل هو رحلة تمر بمحطات زمنية تختلف من مريض لآخر بناءً على شدة الإصابة ونوع الأوعية المتضررة.
تتلخص مراحل التعافي في:
- مرحلة السيطرة الحادة: تهدف إلى وقف الهجوم المناعي العنيف ومنع تلف الأعضاء، وتستمر عادة من أسابيع إلى بضعة أشهر.
- مرحلة الهجوع (Remission): وهي المرحلة التي تختفي فيها أعراض التهاب الأوعية الدموية النشطة، ويهدف العلاج هنا إلى الحفاظ على هذا الاستقرار.
- مرحلة تقليل الجرعات: يبدأ الطبيب بسحب الأدوية القوية تدريجياً وبحذر شديد لتجنب حدوث انتكاسة (Flare).
- مرحلة المراقبة طويلة الأمد: فترات متابعة دورية للتأكد من عدم عودة المرض، حيث يمكن لبعض المرضى العيش لسنوات دون علاج نشط.
الأنواع الشائعة لالتهاب الأوعية الدموية
يُصنف المرض إلى أنواع عديدة بناءً على حجم الوعاء الدموي، وهو تصنيف ضروري لتحديد بروتوكول العلاج المناسب.
أبرز هذه الأنواع تشمل:
- التهاب الشرايين العملاقة: يصيب عادةً شرايين الرأس والصدغ لدى كبار السن.
- مرض بهجت: يتميز بتقرحات الفم والأعضاء التناسلية والتهاب العين.
- ورم حبيبي ويغنر (GPA): يستهدف الجهاز التنفسي والكليتين بشكل رئيسي.
- التهاب الشرايين تاكاياسو: يصيب الشرايين الكبيرة مثل الأورطي، وغالباً ما يصيب النساء الشابات.
- فرفرية هنوخ شونلاين: أكثر الأنواع شيوعاً عند الأطفال ويظهر كبقع أرجوانية على الساقين.
تأثير التهاب الأوعية الدموية على الصحة النفسية وجودة الحياة
لا يقتصر تأثير التهاب الأوعية الدموية على الجسد، بل يمتد ليشمل الصحة العقلية. الألم المزمن، والآثار الجانبية للأدوية (مثل تقلبات المزاج الناتجة عن الكورتيزون)، والقلق من المستقبل المجهول للمرض، كلها عوامل ترفع من احتمالية الإصابة بالاكتئاب. يجب أن تتضمن خطة العلاج دعماً نفسياً وجلسات إرشادية لمساعدة المريض على تقبل “الحياة الجديدة” مع مرض مزمن.
النظام الغذائي الداعم لمرضى التهاب الأوعية الدموية
تلعب التغذية دوراً حاسماً في تقليل العبء الالتهابي على الجسم. لا يوجد نظام غذائي واحد يشفي من التهاب الأوعية الدموية، ولكن هناك قواعد ذهبية تعزز من قدرة الأوعية على التعافي.
توصيات التغذية العلاجية:
- النظام المتوسطي: الغني بزيت الزيتون، والأسماك، والخضروات الورقية، والبقوليات.
- تقليل الصوديوم (الملح): ضروري جداً للمرضى الذين يعانون من ارتفاع ضغط الدم أو يتناولون الكورتيزون لمنع احتباس السوائل.
- الأطعمة الغنية بمضادات الأكسدة: مثل التوت، والبروكلي، والمكسرات، التي تحمي جدران الأوعية من التلف التأكسدي.
- تجنب السكريات المكررة: لأن السكر يحفز العمليات الالتهابية ويزيد من مخاطر السكري المرتبطة بالعلاجات الستيرويدية.
الإحصائيات العالمية ومعدلات الانتشار
على الرغم من اعتبار التهاب الأوعية الدموية من الأمراض النادرة، إلا أن إحصائيات منظمة الصحة العالمية تشير إلى زيادة في معدلات التشخيص بفضل تطور التقنيات الطبية. يُقدر انتشار الأنواع المختلفة للمرض بنحو 150 إلى 200 حالة لكل مليون شخص سنوياً. تختلف هذه النسب جغرافياً؛ حيث يتركز مرض بهجت في دول حوض البحر المتوسط، بينما يزداد التهاب الشرايين الصدغي في دول الشمال الأوروبي.
التوقعات المستقبلية والعيش مع المرض المزمن
بفضل التقدم في العلاجات البيولوجية، تحسنت التوقعات المستقبلية لمرضى التهاب الأوعية الدموية بشكل كبير. في السابق، كانت بعض الأنواع تعتبر قاتلة في غضون أشهر، أما اليوم، فيمكن لمعظم المرضى تحقيق “الهجوع” والعيش حياة طبيعية ومنتجة. يكمن السر في الالتزام الصارم بالدواء والمتابعة الدقيقة مع فريق طبي متعدد التخصصات يشمل أطباء الروماتيزم، والكلى، والأوعية الدموية.
خرافات شائعة حول التهاب الأوعية الدموية
- خرافة: المرض معدٍ ويمكن أن ينتقل بالمخالطة. الحقيقة: هو مرض مناعي غير معدٍ تماماً.
- خرافة: هو نوع من أنواع السرطان. الحقيقة: هو التهاب مناعي وليس نمواً سرطانياً، وإن كان علاجه يتشابه أحياناً مع العلاج الكيماوي.
- خرافة: المرض يصيب كبار السن فقط. الحقيقة: هناك أنواع تصيب الأطفال والرضع مثل مرض كاواساكي.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا مرشدك الطبي، نقدم لك هذه “الأسرار” لتعزيز رحلة شفائك من التهاب الأوعية الدموية:
- استمع لجسدك: لا تتجاهل التعب البسيط؛ فهو غالباً ما يكون إشارة مبكرة لبداية نوبة التهابية.
- بروتوكول النوم: احصل على 8 ساعات من النوم العميق لتمكين جهازك المناعي من إعادة ضبط نفسه.
- التوثيق الرقمي: احتفظ بنسخة إلكترونية من جميع فحوصاتك المخبرية لتسهيل المقارنة بين مراحل المرض المختلفة.
- الدعم الاجتماعي: انضم لمجموعات دعم المرضى؛ فمشاركة التجارب تقلل من العبء النفسي بشكل مذهل.
أسئلة شائعة
هل يمكن الشفاء تماماً من التهاب الأوعية الدموية؟
لا يوجد شفاء “نهائي” بالمعنى التقليدي، ولكن يمكن الوصول لمرحلة الهجوع التام حيث يختفي المرض تماماً من التحاليل والأعراض لسنوات طويلة.
هل يؤثر المرض على القدرة على الإنجاب؟
المرض نفسه نادراً ما يؤثر، ولكن بعض الأدوية القوية قد تؤثر على الخصوبة. يجب مناقشة خطط الحمل مع الطبيب لتعديل الأدوية قبل البدء.
الخاتمة
يظل التهاب الأوعية الدموية تحدياً طبياً يتطلب صبراً وتعاوناً وثيقاً بين المريض وفريقه العلاجي. إن الفهم العميق لأبعاد المرض، والالتزام بنمط حياة صحي، واليقظة للأعراض المبكرة، هي الركائز الثلاث التي تضمن السيطرة على هذا الاضطراب المناعي. تذكر أن العلم يتقدم كل يوم، وما كان مستحيلاً بالأمس أصبح اليوم حقيقة علاجية ملموسة.