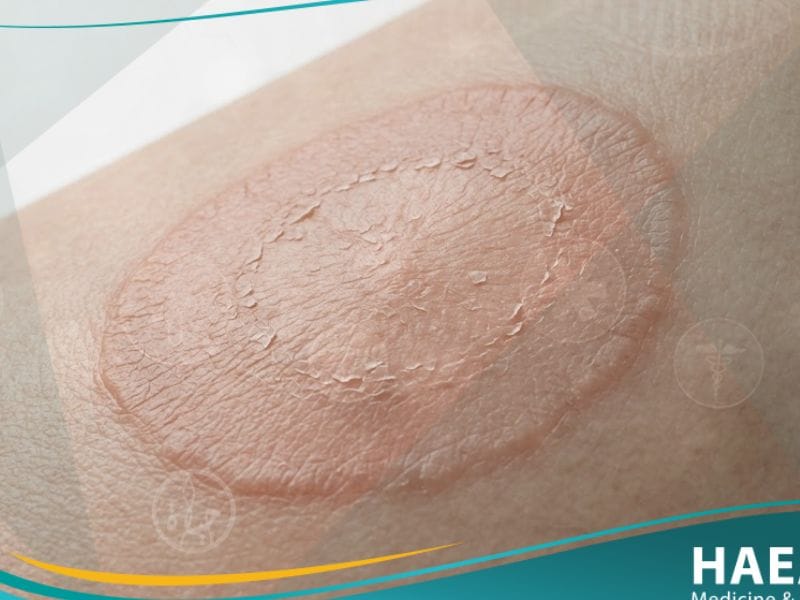
النخالة الوردية (Pityriasis Rosea) هي حالة جلدية التهابية حادة وذاتية المحدودية، تتميز بظهور طفح جلدي مميز يبدأ عادةً بآفة أولية وحيدة تُعرف باسم “بقعة الطليعة”. توضح مدونة حياة الطبية أن هذا الاضطراب الجلدي، رغم كونه مثيراً للقلق من الناحية الجمالية، إلا أنه غالباً ما يتلاشى تلقائياً دون تدخل جراحي.
ما هي النخالة الوردية؟
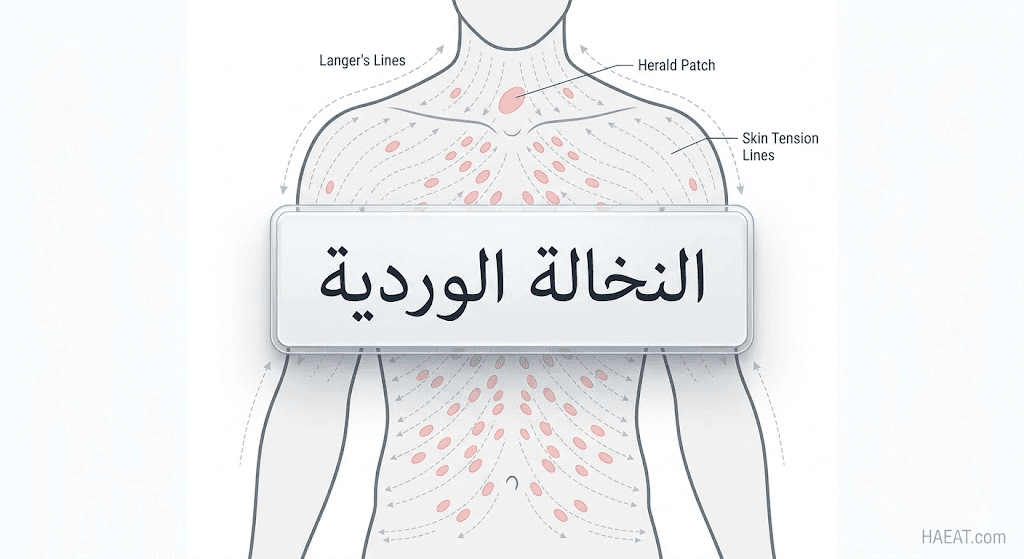
تُعرف النخالة الوردية طبياً بأنها اضطراب جلدي حطاطي قشري سليم، يصيب غالباً الأطفال والبالغين الشباب الذين تتراوح أعمارهم بين 10 إلى 35 عاماً، ويشير موقع حياة الطبي إلى أن المصطلح مشتق من الكلمة اللاتينية التي تعني “القشور الوردية الناعمة”. تتميز هذه الحالة بنمط توزيع هندسي فريد على الجذع، حيث تتبع خطوط الشد الجلدي (خطوط لانجر)، مما يعطي شكلاً يشبه شجرة الصنوبر أو “شجرة عيد الميلاد” في مراحله المتقدمة.
من الناحية النسيجية، تظهر الآفات الجلدية المرتبطة بمرض النخالة الوردية علامات التهاب غير محددة، تشمل وذمة خفيفة في الأدمة وتسللاً للخلايا الليمفاوية، وهو ما يفسر الاستجابة المناعية للجسم تجاه محفز مجهول غالباً. تشير الدراسات السريرية الموثقة في السجلات العالمية إلى أن الإصابة عادة ما تكون موسمية، مع ذروة ملحوظة في فصلي الربيع والخريف، مما يعزز فرضية الارتباط بالعوامل البيئية أو الفيروسية الكامنة.
أعراض النخالة الوردية
تتطور أعراض النخالة الوردية وفق تسلسل زمني دقيق يبدأ بظهور علامات تنبؤية قبل الانفجار الجلدي الكامل، ويمكن تلخيص التظاهرات السريرية في النقاط التالية:
- بقعة الطليعة (Herald Patch): هي العلامة الأولى والأكثر تميزاً، تظهر في 50% إلى 90% من الحالات، وتكون بقعة بيضاوية أو مستديرة بقطر يتراوح بين 2 إلى 10 سم، ذات حواف مرتفعة وقشور دقيقة.
- الاندفاع الثانوي العميم: بعد مرور فترة تتراوح من يومين إلى 21 يوماً من ظهور البقعة الأولى، يبدأ طفح أصغر حجماً بالانتشار على الصدر، الظهر، والبطن.
- توزيع “شجرة الصنوبر”: تصطف الآفات الثانوية بشكل مائل على الظهر، متبعة المسارات العصبية والجلدية الطبيعية، مما يخلق مظهراً تشريحياً فريداً يساعد في التشخيص التفريقي.
- القشور الياقية (Collerette Scaling): تتميز الآفات بوجود قشور رقيقة جداً متصلة بالأطراف ومنفصلة في المركز، مما يعطي مظهراً يشبه الياقة.
- الحكة (Pruritus): يعاني حوالي 75% من المصابين بمرض النخالة الوردية من حكة تتراوح حدتها من طفيفة إلى شديدة، وتزداد سوءاً مع التعرض للحرارة أو المجهود البدني.
- الأعراض البادرية (Prodromal Symptoms): قد يسبق الطفح شعور عام بالوعكة، صداع، التهاب حلق، أو آلام مفصلية خفيفة تشبه أعراض الأنفلونزا.
- تغيرات اللون: تظهر البقع بلون وردي أو أحمر في ذوي البشرة الفاتحة، بينما قد تظهر بلون رمادي أو بني داكن أو أرجواني في ذوي البشرة الداكنة.
- الآفات الفموية: في حالات نادرة، قد تظهر بقع حمراء أو قروح داخل تجويف الفم، وهو نمط غير شائع من النخالة الوردية.
أسباب النخالة الوردية
على الرغم من عقود من البحث الطبي، لا يزال السبب الدقيق الكامن وراء النخالة الوردية موضوعاً للنقاش الأكاديمي، ومع ذلك، تشير الأدلة القوية إلى العوامل التالية:
- إعادة تنشيط الفيروسات التاجية: تشير الدراسات الجزيئية إلى ارتباط وثيق بين النخالة الوردية وإعادة تنشيط فيروسات الهربس البشرية من النوع 6 (HHV-6) والنوع 7 (HHV-7).
- الاستجابة المناعية المتأخرة: يُعتقد أن الطفح هو رد فعل مناعي خلوي تجاه عدوى فيروسية سابقة، حيث تهاجم الخلايا الليمفاوية التائية خلايا الجلد المصابة.
- العوامل الموسمية والبيئية: الميل لظهور الحالات في مجموعات جغرافية وفترات زمنية محددة يشير إلى وجود محفزات معدية تنتقل عبر الهواء أو التلامس المحدود.
- التفاعلات الدوائية: سجلت بعض التقارير الطبية حالات تشبه النخالة الوردية ناتجة عن تناول أدوية معينة مثل مثبطات الإنزيم المحول للأنجيوتنسين، والذهب، والباربيتورات.
- الإجهاد الفسيولوجي: قد يؤدي التوتر الشديد أو الإرهاق البدني إلى إضعاف الجهاز المناعي مؤقتاً، مما يسمح للفيروسات الكامنة بإحداث التفاعلات الجلدية.
- غياب العدوى المباشرة: من المهم ملاحظة أن النخالة الوردية لا تُعتبر مرضاً معدياً بالمعنى التقليدي؛ حيث نادراً ما تنتقل بين أفراد الأسرة الواحدة عبر التلامس المباشر.
متى تزور الطبيب؟
يعد التشخيص المبكر لمرض النخالة الوردية ضرورياً لاستبعاد أمراض جلدية أكثر خطورة، وتوضح مجلة حياة الطبية المعايير التي تتطلب استشارة طبية فورية:
العلامات التحذيرية عند البالغين
يجب على البالغين طلب المشورة الطبية إذا استمر الطفح الجلدي لأكثر من ثلاثة أشهر دون تحسن، أو إذا كانت الحكة تعيق النوم والأنشطة اليومية. كما أن ظهور الطفح في مناطق غير تقليدية مثل الوجه، كف اليد، أو أخمص القدم يتطلب فحصاً دقيقاً لاستبعاد مرض الزهري الثانوي أو الصدفية النقطية. إذا ترافقت النخالة الوردية مع حمى عالية أو تضخم في الغدد الليمفاوية، فإن ذلك يستدعي إجراء فحوصات دم شاملة لتقييم الحالة المناعية العامة.
المعايير التشخيصية عند الأطفال
عند الأطفال، قد تظهر النخالة الوردية بنمط “مقلوب” يصيب الإبطين والمغبن، وهو ما قد يختلط على الآباء مع الفطريات أو الأكزيما. يجب زيارة طبيب الأطفال إذا بدأ الطفح بالتقشر بشكل مفرط أو إذا ظهرت بثور صديدية، حيث أن ذلك قد يشير إلى عدوى بكتيرية ثانوية ناتجة عن الخدش المستمر. التشخيص الدقيق يجنب الطفل استخدام كريمات الكورتيزون القوية غير الضرورية التي قد تؤثر على رقة جلده.
دور الاستشارات الطبية عن بُعد في الفرز الأولي لحالات الطفح الجلدي
في العصر الرقمي الحالي، أصبحت منصات التطبيب عن بُعد أداة فعالة لفرز حالات النخالة الوردية. يمكن للمريض إرسال صور عالية الجودة لـ “بقعة الطليعة” وتوزيع الطفح للطبيب، مما يسمح بالحصول على تقييم سريع وتوجيهات أولية حول كيفية إدارة الحكة في المنزل. تساعد هذه التقنية في تقليل القلق النفسي للمريض وتوفر الوقت، خاصة وأن المرض يتطلب غالباً “الانتظار اليقظ” بدلاً من التدخلات الدوائية المكثفة، شريطة أن يتم التأكد من عدم وجود علامات حمراء تتطلب فحصاً سريرياً مباشراً.
عوامل خطر الإصابة بـ النخالة الوردية
على الرغم من أن النخالة الوردية يمكن أن تصيب أي شخص، إلا أن هناك فئات وعوامل تزيد من احتمالية ظهور هذا الاندفاع الجلدي:
- الفئة العمرية المستهدفة: يزداد معدل الانتشار بشكل ملحوظ بين الأشخاص الذين تتراوح أعمارهم من 10 إلى 35 عاماً، بينما تنخفض النسبة لدى الرضع وكبار السن.
- النوع الاجتماعي: تشير بعض الإحصائيات الوبائية إلى ميل طفيف لإصابة الإناث بمعدلات أعلى من الذكور، بنسبة تصل تقريباً إلى 1.5:1.
- التوقيت الموسمي: يظهر المرض بوضوح أكبر خلال فصلي الربيع والخريف، وهو ما يربطه الخبراء بتقلبات درجات الحرارة ونشاط بعض الفيروسات الموسمية.
- التاريخ المرضي التنفسي: لوحظ أن نسبة كبيرة من المصابين بمرض النخالة الوردية قد تعرضوا لعدوى في الجهاز التنفسي العلوي قبل ظهور بقعة الطليعة بأسابيع قليلة.
- الحالة المناعية المؤقتة: قد يساهم الإجهاد البدني الشديد، أو نقص النوم المزمن، أو التعافي من جراحة مؤخرة في تنشيط الفيروسات المرتبطة بالحالة.
- الحمل: تُعد النساء الحوامل فئة ذات خطر مرتفع نسبياً لتطوير المرض، مع وجود اعتبارات طبية خاصة تتعلق بصحة الجنين في الثلث الأول من الحمل.
- العوامل الوراثية: على الرغم من ندرة الانتقال العائلي، إلا أن هناك فرضيات تشير إلى وجود استعداد وراثي في استجابة الجهاز المناعي للفيروسات المسببة.
مضاعفات النخالة الوردية
بينما تُعتبر النخالة الوردية حالة حميدة طبياً، إلا أنها قد تترك آثاراً تتطلب إدارة متخصصة في بعض الحالات:
- فرط التصبغ بعد الالتهاب (PIH): قد تترك البقع خلفها علامات بنية أو داكنة تدوم لعدة أشهر بعد زوال الطفح، وهي مشكلة شائعة جداً لدى أصحاب البشرة الداكنة.
- نقص التصبغ: في حالات أقل شيوعاً، قد تظهر بقع فاتحة اللون في أماكن الإصابة السابقة، مما يسبب تبايناً في لون الجلد لفترة مؤقتة.
- الحكة الشديدة المستعصية: قد تؤدي الحكة القوية إلى جروح وخدوش جلدية، مما يفتح الباب أمام الإصابة بالعدوى البكتيرية الثانوية مثل القوباء.
- الندبات الناتجة عن الهرش: إذا تم كشط الجلد بعنف وبشكل متكرر، فقد يؤدي ذلك إلى تندب طفيف في الطبقات السطحية للبشرة.
- الضيق النفسي والاجتماعي: يمكن أن يسبب الطفح الجلدي الواسع شعوراً بالحرج الشديد، مما يؤدي إلى العزلة الاجتماعية أو القلق، خاصة في أوساط المراهقين.
- مضاعفات الحمل: وفقاً لـ (The Lancet)، فإن الإصابة بمرض النخالة الوردية في الأسابيع العشرين الأولى من الحمل قد تزيد من خطر الولادة المبكرة أو الإجهاض في حالات نادرة جداً.
الوقاية من النخالة الوردية
يؤكد موقع HAEAT الطبي أنه لا توجد وسيلة مؤكدة بنسبة 100% لمنع الإصابة، ولكن يمكن اتباع استراتيجيات لتقليل حدة المحفزات:
- تجنب المحفزات الحرارية: الحفاظ على برودة الجسم وتجنب الحمامات الساخنة جداً قد يقلل من شدة الاندفاع الأولي ويهدئ الجلد.
- تعزيز الجهاز المناعي: اتباع نظام غذائي غني بمضادات الأكسدة والفيتامينات (مثل فيتامين C وD) يساعد الجسم على التعامل بفعالية مع إعادة تنشيط الفيروسات الكامنة.
- إدارة التوتر: ممارسة تقنيات الاسترخاء واليوغا قد تحمي من نوبات الضعف المناعي التي تسبق ظهور النخالة الوردية.
- العناية بالبشرة الحساسة: استخدام منظفات خالية من الصابون والعطور يقلل من تهيج الجلد، مما قد يمنع تفاقم الآفات الجلدية الصغيرة.
- تجنب مشاركة الأدوات الشخصية: رغم أن المرض غير معدٍ، إلا أن الحفاظ على نظافة الجلد الشخصية يمنع حدوث التهابات ثانوية قد تزيد من تعقيد الحالة.
تشخيص النخالة الوردية
تعتمد مدونة HAEAT الطبية بروتوكولاً تشخيصياً دقيقاً يبدأ بالفحص البصري ويمتد ليشمل الاختبارات الاستبعادية:
- الفحص السريري الشامل: يتم فحص نمط توزيع الطفح والبحث عن “بقعة الطليعة” التي تعتبر حجر الزاوية في تشخيص النخالة الوردية.
- اختبار كشط الجلد (KOH Test): يتم استخدامه لاستبعاد الفطريات الجلدية (Tinea Corporis) التي قد تحاكي شكل الآفة الأولية.
- تحليل الدم (RPR/VDRL): اختبار ضروري لاستبعاد مرض الزهري الثانوي، الذي يظهر طفحاً جلدياً مشابهاً جداً في الشكل والتوزيع.
- الفحص بمصباح “وود” (Wood’s Lamp): يساعد في تمويل التشخيص عن طريق فحص تفاعل الفلورسنت للجلد لاستبعاد مسببات أخرى.
- الخزعة الجلدية (Skin Biopsy): يتم اللجوء إليها في الحالات غير النمطية أو إذا استمر الطفح لأكثر من 12 أسبوعاً، للتأكد من عدم وجود نخالة مششرة أو صدفية.
- التاريخ المرضي الدقيق: يسأل الطبيب عن وجود أعراض سابقة مثل الحمى أو التعب، وعن أي أدوية جديدة قد تكون بدأت قبل ظهور الطفح.
علاج النخالة الوردية
يشير خبراء بوابة HAEAT الطبية إلى أن الهدف الرئيسي من العلاج هو تخفيف الأعراض، حيث أن المرض يشفى تلقائياً في أغلب الأحيان.
تعديلات نمط الحياة والتدابير المنزلية الوقائية
يجب على المصاب بـ النخالة الوردية الحفاظ على رطوبة البشرة باستخدام مرطبات غير معطرة بشكل دوري. يُنصح بارتداء الملابس القطنية الواسعة لتقليل الاحتكاك، وتجنب ممارسة التمارين الرياضية العنيفة التي تؤدي إلى التعرق الغزير، حيث أن العرق يعتبر من المهيجات القوية لهذا الطفح. كما يوصى باستخدام الماء الفاتر بدلاً من الساخن عند الاستحمام لتقليل اتساع الأوعية الدموية الجلدية الذي يزيد من الحكة.
التدخلات الدوائية
تُستخدم الأدوية للسيطرة على الالتهاب والاستجابة المناعية المفرطة:
- مضادات الهيستامين: مثل السيتيريزين أو اللوراتادين، لتقليل الرغبة في الحكة وتحسين جودة النوم ليلاً.
- الكورتيكوستيرويدات الموضعية: تُدهن الكريمات التي تحتوي على الهيدروكورتيزون أو البيتاميثازون على المناطق الأكثر التهاباً لتقليل الاحمرار والتورم.
- مضادات الفيروسات: في بعض الحالات الشديدة، قد يصف الأطباء عقار “أسيكلوفير” (Acyclovir) في الأسبوع الأول لتقليل مدة المرض، رغم أن فاعليته لا تزال محل دراسة.
الجرعات والبروتوكولات للبالغين
بالنسبة للبالغين الذين يعانون من طفح واسع النطاق ناتج عن النخالة الوردية، قد يصف الطبيب كورتيكوستيرويدات متوسطة القوة مرتين يومياً لمدة أسبوعين. في حالات الحكة المعندة، يمكن وصف جرعات فموية قصيرة من البريدنيزولون لتهدئة الجهاز المناعي، مع مراقبة الآثار الجانبية بدقة.
احتياطات خاصة للأطفال
عند علاج الأطفال، يتم التركيز على الأمان التام؛ لذا تُستخدم كورتيكوستيرويدات منخفضة القوة جداً وبكميات ضئيلة. يُفضل الاعتماد على اللوشنات المهدئة مثل “كالامين” وتدريب الطفل على عدم خدش الجلد لمنع الندبات الدائمة، مع التأكيد على أن الشفاء التلقائي هو القاعدة في طب الأطفال.
فاعلية تقنيات العلاج الضوئي (Phototherapy) في تسريع الشفاء
أظهرت الأبحاث المنشورة في (JAMA Dermatology) أن التعرض للأشعة فوق البنفسجية من النوع B (UVB) بجرعات محددة يمكن أن يقلل من مدة بقاء النخالة الوردية. يعمل العلاج الضوئي على تثبيط الخلايا الالتهابية في طبقات الجلد السطحية، مما يؤدي إلى جفاف الآفات الجلدية وتسريع تقشرها، ولكنه قد يزيد من خطر التصبغ المؤقت لدى بعض المرضى.
بروتوكول “التبريد والترطيب” المنزلي لتهدئة نوبات الحكة
يعتبر هذا البروتوكول من أكثر الوسائل فاعلية؛ حيث يتم وضع كمادات باردة على المناطق المصابة لمدة 10 دقائق، متبوعة فوراً بوضع طبقة سميكة من الفازلين أو المرطبات التي تحتوي على “السيراميد”. يساعد هذا الإجراء في “حبس” الرطوبة داخل الجلد وتقليل انتقال إشارات الألم والحكة عبر الأعصاب الحسية، مما يوفر راحة فورية للمصاب بـ النخالة الوردية.

الطب البديل والنخالة الوردية
على الرغم من أن النخالة الوردية حالة طبية تتطلب رقابة مهنية، إلا أن هناك خيارات من الطب البديل والمنزلي التي أثبتت فعاليتها في تخفيف التهيج:
- حمام دقيق الشوفان الغروي: يعمل الشوفان كعامل مضاد للالتهاب الطبيعي؛ حيث يحتوي على مادة “أفينانثراميد” التي تهدئ الحكة بشكل فعال عند إضافته لماء الاستحمام الفاتر.
- زيت جوز الهند البكر: يمتلك خصائص مضادة للميكروبات ومرطبة فائقة، مما يساعد في الحفاظ على مرونة الجلد ومنع تشقق القشور الوردية.
- جل الصبار (الألوفيرا): يوفر إحساساً فورياً بالتبريد ويقلل من الاحمرار الناتج عن توسع الأوعية الدموية في بقع النخالة الوردية.
- خل التفاح المخفف: يستخدمه البعض ككمادات (بنسبة 1 خل إلى 10 ماء) للمساعدة في موازنة درجة حموضة الجلد، ولكن يجب الحذر من استخدامه على الجلد المتشقق.
- شاي البابونج المبرد: يمكن استخدام أكياس البابونج المنقوعة والمبردة ككمادات موضعية لتقليل التورم في بقعة الطليعة والآفات الثانوية.
الاستعداد لموعدك مع الطبيب
لتحقيق أقصى استفادة من زيارة أخصائي الجلدية، تنصح مدونة HAEAT الطبية بالتحضير المسبق وفق الخطوات التالية:
قائمة المهام والأسئلة المقترحة
قم بتدوين جميع الأعراض التي شعرت بها، بما في ذلك أي وعكة سبقت ظهور الطفح. اسأل الطبيب: “هل هذه الحالة معدية؟”، “ما هي أفضل طريقة للتعامل مع الحكة ليلاً؟”، و”هل ستترك هذه البقع ندبات دائمة على بشرتي؟”. كما يفضل إحضار قائمة بكافة الأدوية والمكملات الغذائية التي تتناولها حالياً.
ما الذي يجب توقعه من أخصائي الجلدية
سيقوم الطبيب بإجراء فحص بصري دقيق تحت إضاءة جيدة، وقد يطلب منك خلع ملابسك لتقييم نمط “شجرة الصنوبر” على الظهر. توقع أن يسألك عن تاريخ ظهور أول بقعة (بقعة الطليعة) وعما إذا كنت قد تعرضت لتوتر شديد مؤخراً. في بعض الأحيان، قد يتم كشط جزء بسيط من القشور للفحص المجهري السريع.
توثيق “التسلسل الزمني للاندفاع” عبر الصور الرقمية
نظراً لأن النخالة الوردية تتغير أشكالها وقوتها يومياً، فإن التقاط صور يومية للطفح يساعد الطبيب في فهم سرعة انتشار الحالة واستجابتها للعلاجات المنزلية. يساعد هذا التوثيق الرقمي في التفريق بين المرض وبين حالات أخرى قد تتفاقم بسرعة أكبر.
مراحل الشفاء من النخالة الوردية
يمر المصاب بمرض النخالة الوردية بثلاث مراحل رئيسية للتعافي:
- المرحلة الابتدائية (الظهور): تستمر من أسبوع إلى أسبوعين، وتتميز بظهور بقعة الطليعة الكبيرة وبدء انتشار الحطاطات الصغيرة.
- المرحلة الذروية (الانتشار): تمتد من أسبوعين إلى ستة أسابيع، حيث يصل الطفح إلى أقصى مداه الجغرافي على الجسم وتكون الحكة في أشد حالاتها.
- مرحلة التراجع (الخفوت): تبدأ البقع في الجفاف والتحول إلى اللون البني أو الرمادي، وتبدأ القشور بالاختفاء تدريجياً من المركز إلى الأطراف، وقد تستغرق هذه المرحلة من 2 إلى 4 أسابيع إضافية.
الأنواع الشائعة للنخالة الوردية
لا تأتي النخالة الوردية دائماً بشكلها الكلاسيكي، بل توجد أنماط أخرى يجب التعرف عليها:
- النمط المقلوب (Inverted PR): يظهر الطفح في مناطق غير معتادة مثل الإبطين، الفخذين، والوجه، وهو أكثر شيوعاً عند الأطفال الصغار.
- النمط الموضعي: يقتصر الاندفاع على منطقة واحدة محددة من الجسم دون الانتشار الكامل.
- النمط العملاق: تكون البقع كبيرة جداً وقليلة العدد، وتتميز بقشور واضحة وسميكة.
- النمط الحطاطي: يظهر على شكل حبوب صغيرة مرتفعة بدلاً من البقع المسطحة، وغالباً ما يُرى عند ذوي البشرة الداكنة.
تأثير التغيرات الموسمية على ظهور النخالة الوردية
تشير التقارير الصادرة عن (American Academy of Dermatology) إلى أن تقلبات الرطوبة ودرجات الحرارة في فصلي الربيع والخريف تخلق بيئة مثالية لإعادة تنشيط الفيروسات المرتبطة بالحالة. إن جفاف الجلد في الفترات الانتقالية قد يجعل حاجز البشرة أكثر عرضة للتهيج، مما يفسر سبب تركز الحالات في هذه الأوقات من العام، وهو ما يدعو للاهتمام المضاعف بترطيب الجلد خلال هذه المواسم.
النخالة الوردية أثناء الحمل: المخاطر والاحتياطات
تعتبر الإصابة بمرض النخالة الوردية أثناء الحمل مصدر قلق للأمهات. توصي بوابة HAEAT الطبية بضرورة المتابعة الوثيقة مع طبيب التوليد إذا ظهر الطفح قبل الأسبوع العشرين من الحمل. على الرغم من أن معظم الحالات تنتهي بسلام، إلا أن بعض الدراسات ربطت بين الاندفاعات الشديدة والولادة المبكرة، لذا يُنصح بالراحة التامة وتجنب أي علاجات عشبية غير معتمدة خلال هذه الفترة.
التأثير النفسي والاجتماعي للتعايش مع الطفح الجلدي
يمكن أن يؤدي المظهر الخارجي لمرض النخالة الوردية إلى اهتزاز الثقة بالنفس، خاصة عند المراهقين. الشعور بأن الآخرين ينظرون إلى الطفح على أنه “مرض معدٍ” أو “قلة نظافة” هو تصور خاطئ يجب مواجهته بالدعم النفسي. إن فهم طبيعة المرض المؤقتة وبأنه لا يترك ندبات دائمة يساعد في تخفيف القلق الاجتماعي والتوتر الذي قد يزيد من حدة الحكة.
النخالة الوردية عند الرياضيين: العناية بالبشرة أثناء التدريب
بالنسبة للرياضيين، يمثل العرق والاحتياط أثناء التمارين تحدياً كبيراً؛ حيث يؤدي ارتفاع حرارة الجسم إلى زيادة توهج النخالة الوردية. يُنصح بارتداء ملابس تقنية طاردة للعرق، والاستحمام بماء بارد فور انتهاء التدريب، واستخدام بودرة التلك الخالية من العطور في مناطق الاحتكاك لتقليل فرص تهيج الآفات الجلدية.
خرافات شائعة حول النخالة الوردية
- خرافة: “النخالة الوردية ناتجة عن قلة النظافة الشخصية”. الحقيقة: هي استجابة فيروسية أو مناعية لا علاقة لها بعدد مرات الاستحمام.
- خرافة: “المرض معدٍ جداً ويجب عزل المريض”. الحقيقة: نادراً ما ينتقل المرض بين الأشخاص، ولا حاجة لعزل المصاب.
- خرافة: “استخدام الليفة الخشنة يساعد في إزالة القشور”. الحقيقة: الفرك العنيف يزيد من الالتهاب ويؤخر عملية الشفاء الطبيعية.
- خرافة: “يجب استخدام مضادات حيوية لعلاج الطفح”. الحقيقة: المضادات الحيوية تعالج البكتيريا، والنخالة الوردية مرتبطة بالفيروسات أو المناعة، لذا فهي غير فعالة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا مرشدك الطبي السريري، نقدم لك هذه الأسرار للتعامل الاحترافي مع الحالة:
- قاعدة الـ 5 دقائق: لا تزد مدة استحمامك عن 5 دقائق بماء بارد لضمان عدم تهيج الجلد.
- التبريد الليلي: ضع لوشن الكالامين في الثلاجة قبل استخدامه؛ البرودة تضاعف من مفعوله المسكن للحكة قبل النوم.
- القطن هو الملك: تجنب الصوف والحرير الصناعي تماماً، والتزم بالقطن 100% لتقليل حرارة الجلد المحتبسة.
- الصبر الجميل: تذكر أن النخالة الوردية هي “مرض الـ 6 أسابيع”، لذا لا تقلق إذا لم تلاحظ تحسناً في الأيام الأولى.
أسئلة شائعة
هل تترك النخالة الوردية ندبات دائمة؟
لا، النخالة الوردية لا تسبب ندبات دائمة. ومع ذلك، قد تترك بقعاً داكنة (فرط تصبغ) أو فاتحة تختفي تدريجياً بمرور الوقت، خاصة إذا تجنبت خدش الجلد بعنف.
هل يمكنني السباحة في المسبح أثناء الإصابة؟
يفضل تجنب المسابح المليئة بالكلور لأنها تسبب جفافاً شديداً للجلد وتهيجاً للبقع الوردية، مما قد يزيد من شدة الحكة والالتهاب.
هل تعود الإصابة بالنخالة الوردية مرة أخرى؟
في أغلب الحالات، يكتسب الجسم مناعة مدى الحياة بعد الإصابة الأولى، ولكن في حالات نادرة جداً (أقل من 3%)، قد يعاني الشخص من نوبة ثانية بعد سنوات.
الخاتمة
تظل النخالة الوردية لغزاً جلدياً حميداً يختبر صبر المصاب أكثر من صحته العامة. من خلال اتباع التوجيهات الواردة في هذا الدليل من موقع حياة الطبي، والالتزام ببروتوكولات التبريد والترطيب، يمكن تجاوز هذه الفترة بسلام. تذكر دائماً أن استشارة الطبيب هي الخطوة الأولى لضمان التشخيص الصحيح واستبعاد الحالات المشابهة، لتبدأ رحلة التعافي ببشرة صحية وروح مطمئنة.